Другие названия и синонимы
Subdural empyema.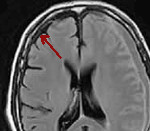
МКБ-10 коды
|
|
Описание
Субдуральная эмпиема. Инфекционное поражение ЦНС, характеризующееся скоплением гнойного экссудата на ограниченном пространстве между твёрдой и мягкой церебральными оболочками. Появляется головной болью, рвотой, прогрессирующим расстройством сознания, очаговым неврологическим дефицитом (гемипарез, дисфункция черепных нервов, афазия), эпиприступами. Диагностируется субдуральная эмпиема в основном при помощи МРТ и КТ с контрастированием. Лечение неотложное - хирургическое дренирование или удаление эмпиемы на фоне интенсивной антибактериальной терапии. Прогноз серьёзный.
Дополнительные факты
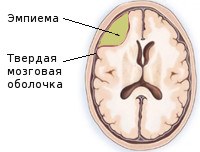
Субдуральная эмпиема представляет собой скопление гнойного отделяемого (экссудата) на определенном участке между оболочками, покрывающими головной мозг. В таком случае гной занимает пространство между лежащей более поверхностно твёрдой (дуральной) оболочкой и расположенной под ней мягкой церебральной оболочкой, непосредственно прилегающей к головному мозгу. В неврологии выделяют также эпидуральные эмпиемы, при которых гнойное отделяемое располагается над дуральной оболочкой, между ней и костями черепной коробки.
Субдуральная эмпиема составляет около 1/5 всех ограниченных внутричерепных инфекционных процессов. Причина образования гнойного отделяемого - это проникновение гноеродной инфекции в межоболочечное пространство. В 75% случаев субдуральная эмпиема имеет односторонний характер. Объем гнойного экссудата может составлять от 2-3 до 200 мл. При минимальном объеме гноя могут преобладать симптомы раздражения церебральных оболочек и коры мозга. Как правило, быстрое нарастание количества экссудата приводит к прогрессирующему развитию симптоматики сдавления головного мозга.
Субдуральная эмпиема составляет около 1/5 всех ограниченных внутричерепных инфекционных процессов. Причина образования гнойного отделяемого - это проникновение гноеродной инфекции в межоболочечное пространство. В 75% случаев субдуральная эмпиема имеет односторонний характер. Объем гнойного экссудата может составлять от 2-3 до 200 мл. При минимальном объеме гноя могут преобладать симптомы раздражения церебральных оболочек и коры мозга. Как правило, быстрое нарастание количества экссудата приводит к прогрессирующему развитию симптоматики сдавления головного мозга.
Причины
Этиологическим фактором выступают гноеродные микроорганизмы. Чаще это смешанная стрептококковая инфекция (около 35% аэробы и 10% анаэробы). Реже встречается субдуральная эмпиема, обусловленная стафилококками, клостридиями, грамотрицательными палочками. У пациентов с скомпрометированной иммунной системой (например, страдающих ВИЧ или прошедших терапию цитостатиками) этиофактором могут являться сальмонеллы, ассоциации микроорганизмов, грибы сandida.
Проникновение инфекции между оболочками может происходить несколькими путями. Наиболее часто субдуральная эмпиема обусловлена распространением инфекционного процесса из придаточных пазух носа (при синусите) и сосцевидного отростка (при отите и мастоидите). Причём «занос» микроорганизмов в церебральные оболочки из очага гнойного воспаления может осуществляться как контактным, так и гематогенным путем. Возможно излитие гноя в межоболочечное пространство при прорыве абсцесса головного мозга или нагноившейся церебральной кисты. Источником гнойного отделяемого у детей младшего возраста иногда служит гнойный менингит.
Проникновению инфекционных агентов способствуют черепно-мозговые травмы с переломом костей черепа. По статистике субдуральная эмпиема является осложнением 2-4% огнестрельных ранений головы. Инфицирование возможно при остеомиелите костей черепа. Нагноившаяся субдуральная гематома также может привести к возникновению субдуральной эмпиемы. В некоторых случаях попадание гноеродных микроорганизмов в гематому происходит в ходе её нейрохирургического дренирования.
Проникновение инфекции между оболочками может происходить несколькими путями. Наиболее часто субдуральная эмпиема обусловлена распространением инфекционного процесса из придаточных пазух носа (при синусите) и сосцевидного отростка (при отите и мастоидите). Причём «занос» микроорганизмов в церебральные оболочки из очага гнойного воспаления может осуществляться как контактным, так и гематогенным путем. Возможно излитие гноя в межоболочечное пространство при прорыве абсцесса головного мозга или нагноившейся церебральной кисты. Источником гнойного отделяемого у детей младшего возраста иногда служит гнойный менингит.
Проникновению инфекционных агентов способствуют черепно-мозговые травмы с переломом костей черепа. По статистике субдуральная эмпиема является осложнением 2-4% огнестрельных ранений головы. Инфицирование возможно при остеомиелите костей черепа. Нагноившаяся субдуральная гематома также может привести к возникновению субдуральной эмпиемы. В некоторых случаях попадание гноеродных микроорганизмов в гематому происходит в ходе её нейрохирургического дренирования.
Клиническая картина
Обычно субдуральная эмпиема имеет тяжёлое быстро прогрессирующее течение. Начало с головной боли и повышенной до 39-40°C температуры. Отмечается тошнота и рвота, свидетельствующие о резкой внутричерепной гипертензии. У 75-80% пациентов отмечается менингеальный синдром - симптомокомплекс, возникающий при раздражении церебральных оболочек (затылочная ригидность, симптомы Кернига и Брудзинского). Характерны те или иные расстройства сознания, которые примерно в 50% случаев возникают уже в начале клинической манифестации эмпиемы.
По различным данным у 60-80% пациентов выше описанные симптомы появляются на фоне наличия первичного гнойного очага (чаще хронического гнойного отита или гайморита). В таких случаях локализация головной боли изначально, как правило, соответствует первичному очагу. Затем боль принимает распространённый характер. Быстро нарастающее внутричерепное давление и отек головного мозга усугубляют нарушение сознания вплоть до комы. У грудных детей происходит выбухание ещё незакрывшегося большого родничка.
В большинстве случаев очаговый неврологический дефицит обнаруживается уже в первые 1-2 суток с момента начала заболевания. Наиболее часто это центральный гемипарез - слабость и нарушения чувствительности руки и ноги с противоположной локализации эмпиемы стороны тела. В зависимости от расположения субдуральной эмпиемы могут наблюдаться: афазия, двустороннее выпадение половины зрительного поля (гомонимная гемианопсия), мозжечковая атаксия, глазодвигательные расстройства. У половины пациентов субдуральная эмпиема протекает с эпилептическими приступами. Возможны как пароксизмы фокальной эпилепсии, так и генерализованные эпи-приступы.
Ассоциированные симптомы: Боль во всей голове. Гемипаретическая походка. Головная боль. Лейкоцитоз. Рвота. Слабость мышц (парез). Тонико-клонические судороги. Тошнота.
По различным данным у 60-80% пациентов выше описанные симптомы появляются на фоне наличия первичного гнойного очага (чаще хронического гнойного отита или гайморита). В таких случаях локализация головной боли изначально, как правило, соответствует первичному очагу. Затем боль принимает распространённый характер. Быстро нарастающее внутричерепное давление и отек головного мозга усугубляют нарушение сознания вплоть до комы. У грудных детей происходит выбухание ещё незакрывшегося большого родничка.
В большинстве случаев очаговый неврологический дефицит обнаруживается уже в первые 1-2 суток с момента начала заболевания. Наиболее часто это центральный гемипарез - слабость и нарушения чувствительности руки и ноги с противоположной локализации эмпиемы стороны тела. В зависимости от расположения субдуральной эмпиемы могут наблюдаться: афазия, двустороннее выпадение половины зрительного поля (гомонимная гемианопсия), мозжечковая атаксия, глазодвигательные расстройства. У половины пациентов субдуральная эмпиема протекает с эпилептическими приступами. Возможны как пароксизмы фокальной эпилепсии, так и генерализованные эпи-приступы.
Ассоциированные симптомы: Боль во всей голове. Гемипаретическая походка. Головная боль. Лейкоцитоз. Рвота. Слабость мышц (парез). Тонико-клонические судороги. Тошнота.
Диагностика
Установить диагноз субдуральная гематома в отсутствии возможности проведения КТ или МРТ представляет сложно выполнимую задачу для невролога. Общий анализ крови свидетельствует о воспалительном процессе (лейкоцитоз, подъём СОЭ). Важное значение имеет выявление в анамнезе гнойного отита или синусита, а также диагностирование их по данным рентгенографии. Исследование цереброспинальной жидкости малоинформативно, поскольку обнаруживает неспецифические для эмпиемы изменения. Кроме того, люмбальная пункция в условиях нарастающего церебрального отека опасна вклинением ствола мозга в большое затылочное отверстие и поэтому при подозрении на субдуральную эмпиему обычно не проводится.
Наиболее информативны КТ головного мозга с контрастированием и МРТ. На КТ субдуральная эмпиема видна как серповидная полоса под сводом черепа, над которой после введения контраста возникает узкая полоска повышенного сигнала. Однако при малом размере эмпиемы КТ может давать ложноотрицательный результат. МРТ головного мозга позволяет не только выявить субдуральную эмпиему даже малых размеров, но и оценить ее размер и распространенность. По интенсивности МР-сигнала рентгенолог может дифференцировать эмпиему от серозного экссудата, хронической субдуральной гематомы и эпидурального абсцесса.
При недоступности томографических способов обследования или невозможности их срочного выполнения может быть проведена церебральная ангиография. Она визуализирует субдуральную эмпиему как расположенное в оболочках объемное образование без сосудов.
Наиболее информативны КТ головного мозга с контрастированием и МРТ. На КТ субдуральная эмпиема видна как серповидная полоса под сводом черепа, над которой после введения контраста возникает узкая полоска повышенного сигнала. Однако при малом размере эмпиемы КТ может давать ложноотрицательный результат. МРТ головного мозга позволяет не только выявить субдуральную эмпиему даже малых размеров, но и оценить ее размер и распространенность. По интенсивности МР-сигнала рентгенолог может дифференцировать эмпиему от серозного экссудата, хронической субдуральной гематомы и эпидурального абсцесса.
При недоступности томографических способов обследования или невозможности их срочного выполнения может быть проведена церебральная ангиография. Она визуализирует субдуральную эмпиему как расположенное в оболочках объемное образование без сосудов.
Лечение
Спасти пациента позволяет своевременно проведенное хирургическое лечение на фоне массивной антимикробной терапии. Последняя назначается эмпирически до получения результатов бактериологического исследования гнойного отделяемого. Как правило, применяют антибиотики широкого спектра (цефтриаксон, цефотаксим), которые вводят внутривенно капельно после проведения аллергопробы. Параллельно назначают препараты для купирования отека мозга и эпи-пароксизмов, глюкокортикостероиды, по показаниям осуществляется искусственная вентиляция лёгких.
Операции при эмпиеме сводятся к 2 методикам: дренирование через фрезевое отверстие и удаление эмпиемы путем трепанации черепа. Первый способ нейрохирурги чаще применяют у ослабленных пациентов с высоким операционным риском трепанации. В черепе над зоной субдуральной эмпиемы может быть наложено несколько отверстий для дренирования. Однако и это не всегда позволяет создать хороший отток густому гнойному экссудату. Трепанация производится с выкраиванием костно-апоневротического лоскута и вскрытием дуральной оболочки. Она более травматична, но дает хороший обзор, возможность «вычистить» все гнойные затёки, а затем проводить активное дренирование.
Полученное во время операции гнойное отделяемое отправляется на бактериологическое исследование, по результатам которого производится коррекция проводимой антибиотикотерапии. В среднем антибактериальное лечение продолжают до месяца. В период реконвалесценции начинают курс реабилитации, направленный на более полное восстановление неврологического дефицита. Под наблюдением реабилитолога пациент проходит массаж и рефлексотерапию, занимается лечебной физкультурой, учится навыкам самообслуживания в условиях возникших стойких неврологических отклонений (парез, нарушение чувствительности, афазия).
Операции при эмпиеме сводятся к 2 методикам: дренирование через фрезевое отверстие и удаление эмпиемы путем трепанации черепа. Первый способ нейрохирурги чаще применяют у ослабленных пациентов с высоким операционным риском трепанации. В черепе над зоной субдуральной эмпиемы может быть наложено несколько отверстий для дренирования. Однако и это не всегда позволяет создать хороший отток густому гнойному экссудату. Трепанация производится с выкраиванием костно-апоневротического лоскута и вскрытием дуральной оболочки. Она более травматична, но дает хороший обзор, возможность «вычистить» все гнойные затёки, а затем проводить активное дренирование.
Полученное во время операции гнойное отделяемое отправляется на бактериологическое исследование, по результатам которого производится коррекция проводимой антибиотикотерапии. В среднем антибактериальное лечение продолжают до месяца. В период реконвалесценции начинают курс реабилитации, направленный на более полное восстановление неврологического дефицита. Под наблюдением реабилитолога пациент проходит массаж и рефлексотерапию, занимается лечебной физкультурой, учится навыкам самообслуживания в условиях возникших стойких неврологических отклонений (парез, нарушение чувствительности, афазия).
|
|
Прогноз
В среднем летальность среди больных с субдуральной эмпиемой составляет около 20%. Наиболее неблагоприятный прогноз при молниеносной форме. Прогностически менее благоприятным считается начало лечения на этапе тяжёлых расстройств сознания и выраженного неврологического дефицита. До четверти выживших пациентов имеют грубые остаточные нарушения в виде парезов или параличей, нарушений речи Возможно развитие эпилепсии.