Другие названия и синонимы
Craniospinal tumors.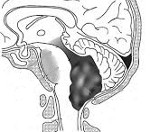
МКБ-10 коды
|
|
Описание
Краниоспинальные опухоли. Новообразования, прорастающие сквозь большое затылочное отверстие и расположенные одновременно в каудальных отделах головного мозга и верхних спинальных сегментах. Клинически проявляются расстройством ликвороциркуляции, очаговыми симптомами поражения структур задней черепной ямки и спинальной симптоматикой. Диагностируются краниоспинальные опухоли по клинической картине и ее развитию, данным МРТ или КТ краниоспинальной области, результатам интраоперационной биопсии. Наиболее радикальный метод лечения - нейрохирургическое удаление новообразования. В случае иноперабельных и частично резецированных опухолей применяется краниоспинальное облучение.
Дополнительные факты
Краниоспинальные опухоли представляют собой неоплазии, проходящие через большое затылочное отверстие. Чаще встречаются у лиц старше 30-летнего возраста. Описаны еще в средине XIX века, наиболее подробно изложены в монографии Д. Богородинского, изданной в 1936 г. Рост новообразования может исходить из структур задней черепной ямки с распространением в нисходящем направлении на вещество и оболочки верхних отделов спинного мозга. В других случаях неоплазия берет начало в шейных спинномозговых сегментах, растет в восходящем направлении и прорастает в заднюю черепную ямку. В спинальной области новообразование может иметь экстрамедуллярный или интрамедуллярный характер. В первом случае оно прорастает окружающие спинной мозг ткани, не проникая в вещество мозга, во втором - распространяется в самом спинномозговом веществе. Встречаются также смешанные экстра-интрамедуллярные опухоли.
Классификация
По своему генезу краниоспинальные опухоли бывают первичными и вторичными - метастатическими. Последние наблюдаются при онкологическом поражении внутренних органов, например, при зернисто-клеточной карциноме почки, раке щитовидной железы, раке желудка, раке пищевода, раке молочной железы и тд В морфологическом плане краниоспинальные опухоли бывают представлены глиомами (медуллобластомами, эпендимомами, невриномами, астроцитомами), фибросаркомами и оболочечно-сосудистыми новообразованиями (ангиоретикуломами, гемангиобластомами, менингиомами). Крайне редко в краниоспинальной зоне встречаются тератомы, холестеатомы, липомы.
В практической неврологии применяется классификация краниоспинальных неоплазий на внутристволовые (интрабульбарные), внестволовые и метастатические. Интрабульбарные новообразования стартуют в стволе и прорастают в спинной мозг или имеют первично спинальную локализацию и растут в ствол. В последнем случае в отношении их применяется термин «интрамедуллярно-бульбарные образования». Внестволовые краниоспинальные опухоли включают спинально прорастающие новообразования IV желудочка, мозжечка, дуральной оболочки задней черепной ямки, невриномы IX-XII черепно-мозговых нервов и растущие в заднюю черепную ямку новообразования спинальных корешков. Внестволовые опухоли вызывают компрессию ствола и вследствие этого могут сопровождаться стволовой симптоматикой.
В практической неврологии применяется классификация краниоспинальных неоплазий на внутристволовые (интрабульбарные), внестволовые и метастатические. Интрабульбарные новообразования стартуют в стволе и прорастают в спинной мозг или имеют первично спинальную локализацию и растут в ствол. В последнем случае в отношении их применяется термин «интрамедуллярно-бульбарные образования». Внестволовые краниоспинальные опухоли включают спинально прорастающие новообразования IV желудочка, мозжечка, дуральной оболочки задней черепной ямки, невриномы IX-XII черепно-мозговых нервов и растущие в заднюю черепную ямку новообразования спинальных корешков. Внестволовые опухоли вызывают компрессию ствола и вследствие этого могут сопровождаться стволовой симптоматикой.
Клиническая картина
Клинические проявления неоплазий краниоспинальной области варьируют в соответствии с расположением и характером роста опухоли. В целом их можно разделить на 3 синдрома.
Синдром расстройства ликвороциркуляции. Связан с компрессией ликворных путей, нарушением сообщения между полостью черепной коробки и спинномозговым каналом, затруднением ликворооттока с развитием окклюзионной гидроцефалии и внутричерепной гипертензии. Характерны цефалгии (головные боли), зачастую имеющие приступообразное течение. Отмечается тошнота, ощущение давление на глазные яблоки изнутри, рвота на пике цефалгии. Со временем появляются окклюзионные пароксизмы с расстройством дыхания и тяжелыми вегетативными проявлениями. Офтальмоскопия дает картину застойных дисков зрительных нервов.
Синдром очагового поражения головного мозга. Обусловлен прорастанием новообразования в церебральные структуры задней черепной ямки и их компрессией, как опухолью, так и вследствие гидроцефалии. Наблюдаются головокружения, рвоты без выраженной цефалгии, мозжечковая атаксия, нистагм. В связи с поражением IX, X, XI и XII черепных нервов возникают бульбарные нарушения - поперхивание во время еды, затруднение глотания, заброс жидкой пищи в нос, гнусавый оттенок голоса, невнятная речь. Возможны сердечно-сосудистые и дыхательные расстройства.
Синдром спинального поражения. Вызван прорастанием опухоли в спинномозговые структуры (вещество, корешки) или их сдавлением при экстрамедуллярном росте новообразования. У 85% пациентов начинается с невралгических симптомов - болей и парестезий в шее, затылке, плечевом поясе и руках; ригидности заднешейных мышц. Затем наступает стадия сенсомоторных расстройств. Обычно сначала появляются парезы, а затем наблюдается выпадение чувствительности и дисфункция тазовых органов. Нарушения могут носит гемиплегический или параплегический характер. В первом варианте гемипарез постепенно трансформируется в тетрапарез, во втором - к верхнему парапарезу присоединяется нижний. Отличительной особенностью, характеризующей краниоспинальные опухоли, является наличие на фоне спастического характера парезов сегментарных атрофий мышц рук и плечевого пояса. В ряде случаев выявляются признаки синдрома Броун-Секара.
Ассоциированные симптомы: Боль в затылке. Боль в шее сбоку. Боль в шейном отделе позвоночника. Боль во всей голове. Невнятность речи. Парапарез. Рвота. Тетрапарез. Тошнота.
Синдром расстройства ликвороциркуляции. Связан с компрессией ликворных путей, нарушением сообщения между полостью черепной коробки и спинномозговым каналом, затруднением ликворооттока с развитием окклюзионной гидроцефалии и внутричерепной гипертензии. Характерны цефалгии (головные боли), зачастую имеющие приступообразное течение. Отмечается тошнота, ощущение давление на глазные яблоки изнутри, рвота на пике цефалгии. Со временем появляются окклюзионные пароксизмы с расстройством дыхания и тяжелыми вегетативными проявлениями. Офтальмоскопия дает картину застойных дисков зрительных нервов.
Синдром очагового поражения головного мозга. Обусловлен прорастанием новообразования в церебральные структуры задней черепной ямки и их компрессией, как опухолью, так и вследствие гидроцефалии. Наблюдаются головокружения, рвоты без выраженной цефалгии, мозжечковая атаксия, нистагм. В связи с поражением IX, X, XI и XII черепных нервов возникают бульбарные нарушения - поперхивание во время еды, затруднение глотания, заброс жидкой пищи в нос, гнусавый оттенок голоса, невнятная речь. Возможны сердечно-сосудистые и дыхательные расстройства.
Синдром спинального поражения. Вызван прорастанием опухоли в спинномозговые структуры (вещество, корешки) или их сдавлением при экстрамедуллярном росте новообразования. У 85% пациентов начинается с невралгических симптомов - болей и парестезий в шее, затылке, плечевом поясе и руках; ригидности заднешейных мышц. Затем наступает стадия сенсомоторных расстройств. Обычно сначала появляются парезы, а затем наблюдается выпадение чувствительности и дисфункция тазовых органов. Нарушения могут носит гемиплегический или параплегический характер. В первом варианте гемипарез постепенно трансформируется в тетрапарез, во втором - к верхнему парапарезу присоединяется нижний. Отличительной особенностью, характеризующей краниоспинальные опухоли, является наличие на фоне спастического характера парезов сегментарных атрофий мышц рук и плечевого пояса. В ряде случаев выявляются признаки синдрома Броун-Секара.
Ассоциированные симптомы: Боль в затылке. Боль в шее сбоку. Боль в шейном отделе позвоночника. Боль во всей голове. Невнятность речи. Парапарез. Рвота. Тетрапарез. Тошнота.
Течение и стадии
Дебют и динамика развития клинической картины зависят от локализации начального роста новообразования, направления его распространения и объема опухолевых тканей. Первичная неоплазия в задней черепной ямке, как правило, манифестирует симптомами внутричерепной гипертензии, синдромами очагового поражения мозжечка и ствола мозга, а спинальный симптомокомплекс появляется значительно позже. Новообразование, берущее начало на уровне спинномозговых сегментов, наоборот, дебютирует с синдрома спинального поражения, а признаки расстройства ликвороциркуляции и заднечерепные симптомы возникают потом.
Последовательность появления симптоматики позволяет неврологу дифференцировать первично заднечерепные и первично спинальные новообразования, а также предположить экстра- или интрамедуллярный характер опухоли на спинальном уровне. Подтвержденная данными магнитно-резонансной томографии такая дифференцировка краниоспинальных опухолей имеет решающее значение в планировании лечения.
Последовательность появления симптоматики позволяет неврологу дифференцировать первично заднечерепные и первично спинальные новообразования, а также предположить экстра- или интрамедуллярный характер опухоли на спинальном уровне. Подтвержденная данными магнитно-резонансной томографии такая дифференцировка краниоспинальных опухолей имеет решающее значение в планировании лечения.
Диагностика
В ходе диагностики необходимо не только тщательное исследование неврологического статуса пациента, но и подробный сбор анамнеза с уточнением динамики появления и развития симптоматики. Консультация офтальмолога может выявить отечные диски зрительных нервов, что подтверждает наличие внутричерепной гипертензии. Рентгенография шейного отдела позвоночника малоинформативна. Исследование цереброспинальной жидкости выявляет белково-клеточную диссоциацию, в ряде случаев она сочетается с желтоватой окраской ликвора (ксантохромией).
Возможно применение контрастной миелографии. Но более современным и точным способом диагностики краниоспинальных опухолей является МРТ. Проводится МРТ головного мозга и МРТ позвоночника в шейном отделе, прицельное МРТ краниовертебральной зоны. По необходимости применяется дополнительное контрастирование. При отсутствии возможности МРТ-диагностики, прибегают к компьютерной томографии и сосудистым обследованиям (КТ сосудов).
Возможно применение контрастной миелографии. Но более современным и точным способом диагностики краниоспинальных опухолей является МРТ. Проводится МРТ головного мозга и МРТ позвоночника в шейном отделе, прицельное МРТ краниовертебральной зоны. По необходимости применяется дополнительное контрастирование. При отсутствии возможности МРТ-диагностики, прибегают к компьютерной томографии и сосудистым обследованиям (КТ сосудов).
|
|
Дифференциальная диагностика
Дифференцировать краниоспинальные опухоли следует от межпозвоночной грыжи и обусловленного остеохондрозом корешкового синдрома в верхнешейном отделе позвоночника, краниовертебральных аномалий, бульбарного варианта БАС, сирингомиелии, рассеянного склероза. Точная верификация типа неоплазии осуществляется преимущественно путем интраоперационной биопсии.
Лечение
Единственным эффективным способом лечения новообразований краниоспинальной локализации является их радикальное удаление. Возможность последнего велика при внестволовых и экстрамедуллярных опухолях, особенно при их фокальном росте. Интрабульбарные, интрамедуллярные, а также инфильтративно растущие краниоспинальные опухоли удаляют, избегая чрезмерной травматизации мозговых тканей. Не смотря на использование микрохирургической техники, в подобных случаях возможно лишь частичная резекция опухоли. Нейрохирургическая операция проводится в 2 этапа с использованием 2-х доступов. Доступом к задней черепной ямке служит ее трепанация, доступом к спинальным структурам - ламинэктомия первого и, при необходимости, второго шейных позвонков. Очередность удаления частей опухоли диктуется их размером и превалированием церебральных или спинальных симптомов. Для предупреждения последующей гидроцефалии операция может заканчиваться вентрикулоперитонеальным шунтированием.
В лечении возможно применение краниоспинального облучения. Оно используется в иноперабельных случаях, в качестве предоперационного лечения при быстром прогрессировании неврологической симптоматики, после проведенного удаления новообразования при его доказанной рентгенчувствительности. У детей по показаниям назначается адъювантная полихимиотерапия (препаратами платины, винкристином, ломустином).
В лечении возможно применение краниоспинального облучения. Оно используется в иноперабельных случаях, в качестве предоперационного лечения при быстром прогрессировании неврологической симптоматики, после проведенного удаления новообразования при его доказанной рентгенчувствительности. У детей по показаниям назначается адъювантная полихимиотерапия (препаратами платины, винкристином, ломустином).
Прогноз
Прогноз зависит от вида новообразования, его расположения и распространенности. Относительно благоприятный исход могут иметь фокальные внестволовые экстрамедуллярные опухоли. Для своевременного выявления рецидивов после хирургического лечения пациенты подлежат регулярному наблюдению у нейрохирурга с выполнением МРТ-контроля. Необходимая частота осмотров варьирует в зависимости от типа опухолевого процесса.