Другие названия и синонимы
Marshall syndrome, PFAPA-синдром.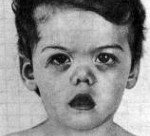
МКБ-10 коды
|
|
Описание
Синдром Маршалла (синдром PFAPA). Это заболевание в основном в детском возрасте, включая периодическую лихорадку, афтозный стоматит, фарингит и шейную лимфаденопатию. Симптомы включают регулярно повторяющиеся лихорадочные явления при температуре выше 39 ° с, боль в горле, язвенные поражения слизистой оболочки полости рта, увеличение шейных лимфатических узлов. Диагноз ставится на основании клиники, анализов крови, посевов шеи и исключения других возможных причин рецидива лихорадки. Лечение ограничивается глюкокортикоидами или жаропонижающими средствами, поскольку антибиотики и противовирусные препараты неэффективны. В редких случаях выполняется тонзиллэктомия.
Дополнительные факты
В 1987 году американский педиатр Дж. Маршалл и его соавторы описали неизвестную ранее периодическую лихорадку, которая первоначально называлась синдромом Маршалла. В современных источниках название синдром PFAPA используется как сокращение для симптомов, включая периодическую лихорадку, афтозный стоматит, фарингит (фарингит) и шейный аденит (цервикальный аденит). Распространенность и заболеваемость точно не известны. Начало патологии отмечается в возрасте от 1 до 5 лет и, как правило, симптомы исчезают в подростковом возрасте. В последнее время появились данные о возможности развития синдрома ПФАПА у взрослых. Среди пациентов преобладают мужчины (55-70%).
Причины
Этиология остается неизвестной. В настоящее время синдром PFAPA рассматривается как полигенное или многофакторное заболевание, в котором изменяющую роль играют генетические факторы, факторы окружающей среды и возможные характеристики реакции организма на инфекцию. Мутации в гене MEFV, который участвует в образовании пиринового белка гранулоцитами, моноцитами, дендритными клетками, фибробластами кожи, брюшины и синовиальной оболочки, выявляются у 7-10% пациентов. Его предназначенная функция состоит в том, чтобы уменьшить воспалительный ответ путем ингибирования активации нейтрофилов и хемотаксиса. Обнаружены мутации TNFRSF1A, MVK, гена, кодирующего белок NLRP3.
Профиль цитокинов при этой патологии позволяет отметить повышение сывороточных уровней интерлейкина-1β (IL-1β), TNFα, IL-6, IL12r70, в том числе в период между приступами, что указывает на постоянно продолжающееся субклиническое воспаление. Конкретный инфекционный агент не был выделен, некоторые исследования указывают на возможное участие вирусов Эпштейна-Барра, вирусов простого герпеса типов 1, 2 и цитомегаловируса, а также редких бактериальных агентов: Musobacterium chelonae (микобактерия хелон), Plasmodium (плазмодий), вorrelia ( Боррелиа), вrucella (бруцелла). У части исследованных пациентов выявлен дефицит витамина D.
Профиль цитокинов при этой патологии позволяет отметить повышение сывороточных уровней интерлейкина-1β (IL-1β), TNFα, IL-6, IL12r70, в том числе в период между приступами, что указывает на постоянно продолжающееся субклиническое воспаление. Конкретный инфекционный агент не был выделен, некоторые исследования указывают на возможное участие вирусов Эпштейна-Барра, вирусов простого герпеса типов 1, 2 и цитомегаловируса, а также редких бактериальных агентов: Musobacterium chelonae (микобактерия хелон), Plasmodium (плазмодий), вorrelia ( Боррелиа), вrucella (бруцелла). У части исследованных пациентов выявлен дефицит витамина D.
Патогенез
Точный патогенез не установлен. Современные исследователи связывают синдром ПФАПА с системными ауто-воспалительными заболеваниями. Их отличие от аутоиммунных клеток заключается в генетически определенных характеристиках развития воспалительной реакции и иммунного ответа, а не в механизмах синтеза антител и активации Т-лимфоцитов при контакте с антиген. Наличие мутации в гене MEFV приводит к дефектному синтезу пирина, который обычно ослабляет и подавляет чрезмерную чувствительность организма и, в модифицированной форме, приводит к дефициту ингибитора хемотаксического фактора с5a, который нарушает контрольная функция воспалительного процесса.
Ген NLRP3 кодирует белок криопирина; во время его мутации моноциты под воздействием различных триггеров начинают синтезировать огромное количество IL-1β. Обычно иммунная система способна защитить себя от избытка этого цитокина. При синдроме PFAPA эта регуляция изменяется, в результате чего развивается клиническая картина, поскольку интерлейкин-1β отвечает не только за гипертермию, но также за повреждение, ремоделирование ткани и уровень повышенные маркеры системного воспаления.
Ген NLRP3 кодирует белок криопирина; во время его мутации моноциты под воздействием различных триггеров начинают синтезировать огромное количество IL-1β. Обычно иммунная система способна защитить себя от избытка этого цитокина. При синдроме PFAPA эта регуляция изменяется, в результате чего развивается клиническая картина, поскольку интерлейкин-1β отвечает не только за гипертермию, но также за повреждение, ремоделирование ткани и уровень повышенные маркеры системного воспаления.
Клиническая картина
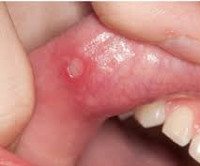
Клиническая картина - лихорадочный эпизод, который повторяется каждые 2-12 недель (средний цикл 28 дней). Температура часто внезапно повышается, температура достигает высоких цифр (от 40 до 41 ° С). Иногда днем раньше появляются повышение температуры, общая слабость, астения и снижение аппетита. Затем присоединяется афтозный стоматит, при котором появляются небольшие язвенные поражения (до 5 мм) слизистой оболочки полости рта - язвенные язвы. Фарингит характеризуется болью в горле, гиперемией слизистой оболочки глотки. В типичных случаях развивается шейный лимфаденит: лимфатические узлы в области шеи увеличиваются, они становятся болезненными при пальпации.
В 43-48% случаев все симптомы проявляются вместе; стоматит встречается чаще (55%). Очень редко пациентов беспокоит головная боль, тошнота, рвота, отек. Через 4-5 дней температура тела нормализуется, воспалительные явления разрешаются. Интервалы между приступами составляют от 2 до 7 недель. Со временем запрещающие пространства могут быть расширены. Особенностью течения лихорадки является то, что при температуре 40 ° С общее самочувствие детей остается относительно удовлетворительным. Между эпизодами восстанавливается аппетит, снижается масса тела. Рост, общее психоэмоциональное развитие не страдает. Течение заболевания доброкачественное, приступы обычно прекращаются в подростковом возрасте. Описание дебюта синдрома Маршалла в зрелом возрасте делает его актуальным не только для педиатрии.
Ассоциированные симптомы: Головная боль. Лейкоцитоз. Нейтропения. Отсутствие аппетита. Рвота. Тошнота. Увеличение шейных лимфоузлов.
В 43-48% случаев все симптомы проявляются вместе; стоматит встречается чаще (55%). Очень редко пациентов беспокоит головная боль, тошнота, рвота, отек. Через 4-5 дней температура тела нормализуется, воспалительные явления разрешаются. Интервалы между приступами составляют от 2 до 7 недель. Со временем запрещающие пространства могут быть расширены. Особенностью течения лихорадки является то, что при температуре 40 ° С общее самочувствие детей остается относительно удовлетворительным. Между эпизодами восстанавливается аппетит, снижается масса тела. Рост, общее психоэмоциональное развитие не страдает. Течение заболевания доброкачественное, приступы обычно прекращаются в подростковом возрасте. Описание дебюта синдрома Маршалла в зрелом возрасте делает его актуальным не только для педиатрии.
Ассоциированные симптомы: Головная боль. Лейкоцитоз. Нейтропения. Отсутствие аппетита. Рвота. Тошнота. Увеличение шейных лимфоузлов.
Возможные осложнения
Осложнения синдрома Маршалла не описаны. Долгосрочные исследования у пациентов не проводились. Однако при афтозном стоматите, фарингите возможна вторичная инфекция, которая может привести к развитию тонзиллита, абсцесса глотки, среднего отита, гнойного медиастинита. Длительный непрерывный воспалительный процесс увеличивает риск амилоидоза. Кроме того, повторяющиеся эпизоды лихорадки оказывают изнурительное воздействие, заставляют ребенка пропускать школу и могут привести к снижению успеваемости.
Диагностика
Для диагностики синдрома PFAPA используются диагностические критерии, предложенные Marshall (1987): регулярно повторяющиеся лихорадки с раннего возраста (от 2 до 5 лет); наличие одного из следующих клинических признаков: афтозный стоматит, шейный лимфаденит, фарингит; полностью бессимптомный интервал между эпизодами лихорадки; нормальное физическое и нервно-психическое развитие ребенка; отсутствие циклической нейтропении. В настоящее время нет конкретных тестов для установления синдрома Маршалла. Диагностическое исследование включает в себя:
• Консультация с педиатром, ревматологом. Проводится подробный сбор истории болезни пациента: история течения беременности и родов у матери, наследственность, особенно питание, рост, развитие ребенка, прошлые заболевания, информация о вакцинации, наличие или отсутствие контакта с инфекционными пациентами. Обследуются слизистые оболочки щек, глотки, миндалин; аускультация сердца, легких, измерение артериального давления, пульса; при пальпации живота, лимфатических узлов.
• Клинические и биохимические анализы. Во время лихорадки общий анализ крови выявляет лейкоцитоз с увеличением нейтрофилов, ускорение СОЭ. Между кризами все воспалительные показатели нормализуются. Кроме того, во время приступов повышается уровень реактивного белка С, ферменты печени не модифицируются. Анализ крови 25 ОН может обнаружить дефицит витамина D3-холекальциферол. IgG, IgA, IgM, IgD, прокальцитонин, антиядерные антитела, ревматоидный фактор даже при повышении температуры тела остаются в норме.
• Дополнительные исследования. Микрофлора свиноматок, отделенная от верхних дыхательных путей и чувствительность к антибиотикам, моча свиноматок, кровь на бесплодие (в разгар лихорадки), рентгенография грудной клетки, околоносовые пазухи сделаны для исключения инфекционной природы лихорадка. При синдроме Маршалла патологические изменения в этих исследованиях остаются незамеченными.
Дифференциальный диагноз синдрома Маршалла проводится по следующим нозологиям: рецидивирующий тонзиллит, инфекционные заболевания, ювенильный идиопатический артрит, циклическая нейтропения, семейная средиземноморская лихорадка (FMF), синдром гиперглобулинемии D, болезнь Бехчета.
• Консультация с педиатром, ревматологом. Проводится подробный сбор истории болезни пациента: история течения беременности и родов у матери, наследственность, особенно питание, рост, развитие ребенка, прошлые заболевания, информация о вакцинации, наличие или отсутствие контакта с инфекционными пациентами. Обследуются слизистые оболочки щек, глотки, миндалин; аускультация сердца, легких, измерение артериального давления, пульса; при пальпации живота, лимфатических узлов.
• Клинические и биохимические анализы. Во время лихорадки общий анализ крови выявляет лейкоцитоз с увеличением нейтрофилов, ускорение СОЭ. Между кризами все воспалительные показатели нормализуются. Кроме того, во время приступов повышается уровень реактивного белка С, ферменты печени не модифицируются. Анализ крови 25 ОН может обнаружить дефицит витамина D3-холекальциферол. IgG, IgA, IgM, IgD, прокальцитонин, антиядерные антитела, ревматоидный фактор даже при повышении температуры тела остаются в норме.
• Дополнительные исследования. Микрофлора свиноматок, отделенная от верхних дыхательных путей и чувствительность к антибиотикам, моча свиноматок, кровь на бесплодие (в разгар лихорадки), рентгенография грудной клетки, околоносовые пазухи сделаны для исключения инфекционной природы лихорадка. При синдроме Маршалла патологические изменения в этих исследованиях остаются незамеченными.
Дифференциальный диагноз синдрома Маршалла проводится по следующим нозологиям: рецидивирующий тонзиллит, инфекционные заболевания, ювенильный идиопатический артрит, циклическая нейтропения, семейная средиземноморская лихорадка (FMF), синдром гиперглобулинемии D, болезнь Бехчета.
|
|
Лечение
Методы лечения все еще спорны. Антибиотикотерапия, применение противовирусных препаратов и антигистаминных препаратов неэффективны; НПВП обладают только кратковременным жаропонижающим эффектом. На сегодняшний день следующие предметы были успешно использованы в лечении синдрома PFAPA:
Одна или две дозы преднизона (1-2 мг / кг), бетаметазона (0,1-0,2 мг / кг) могут резко остановить приступы лихорадки в течение нескольких часов. Для устранения других сопутствующих симптомов требуется больше времени. Стероиды используются только во время судорог, эти дозировки не вызывают токсических эффектов. Глюкокортикоидная терапия может сократить интервал между приступами, но не предотвращает рецидив.
Это может быть эффективным в предотвращении частых эпизодов лихорадки; не влияет на течение лихорадочного периода. Побочным эффектом являются желудочно-кишечные расстройства (в 20% случаев). Было проведено несколько исследований этого препарата, большинство из которых в Израиле, где большая часть пациентов несут патогенные варианты MEFV.
В исследованиях в небольших группах около четверти пациентов (24-27%) имели полное разрешение фебрильных эпизодов при их приеме, а еще 24-32% сообщили о частичной эффективности со снижением частоты или тяжести приступов.
Рекомбинантные антагонисты рецептора интерлейкина-1 (Анакинра) в настоящее время рассматриваются в качестве экспериментальной терапии. Исследования по этой группе лекарств проводятся. У всех пациентов отмечалось клиническое улучшение, снижение уровня цитокинов в крови.
Это радикальный метод, который приводит к полному исцелению. Операция должна проводиться только в случае непереносимости или неэффективности стандартной лекарственной терапии в связи с определенными рисками инвазивного вмешательства (кровотечение, осложнения от анестезии).
Одна или две дозы преднизона (1-2 мг / кг), бетаметазона (0,1-0,2 мг / кг) могут резко остановить приступы лихорадки в течение нескольких часов. Для устранения других сопутствующих симптомов требуется больше времени. Стероиды используются только во время судорог, эти дозировки не вызывают токсических эффектов. Глюкокортикоидная терапия может сократить интервал между приступами, но не предотвращает рецидив.
Это может быть эффективным в предотвращении частых эпизодов лихорадки; не влияет на течение лихорадочного периода. Побочным эффектом являются желудочно-кишечные расстройства (в 20% случаев). Было проведено несколько исследований этого препарата, большинство из которых в Израиле, где большая часть пациентов несут патогенные варианты MEFV.
В исследованиях в небольших группах около четверти пациентов (24-27%) имели полное разрешение фебрильных эпизодов при их приеме, а еще 24-32% сообщили о частичной эффективности со снижением частоты или тяжести приступов.
Рекомбинантные антагонисты рецептора интерлейкина-1 (Анакинра) в настоящее время рассматриваются в качестве экспериментальной терапии. Исследования по этой группе лекарств проводятся. У всех пациентов отмечалось клиническое улучшение, снижение уровня цитокинов в крови.
Это радикальный метод, который приводит к полному исцелению. Операция должна проводиться только в случае непереносимости или неэффективности стандартной лекарственной терапии в связи с определенными рисками инвазивного вмешательства (кровотечение, осложнения от анестезии).
Список литературы
1. Клинико-лабораторная характеристика детей с синдромомм Маршалла/ Жданова Л.В., Бимбаев А. Б-Ж. Вестник Бурятского государственного университета. 2017.
2. Случай трудной диагностики больной с синдромом Маршалла/ Сафина А.И., Лутфуллин И.Я., Закиров З, Шапиро В.Ю. Казанский медицинский журнал. 2001.
3. Синдром периодической лихорадки, афтозного стоматита, фарингита и шейного лимфаденита (синдром Маршалла)/ Таточенко В. и соавт. Вопросы современной педиатрии. 2003.
2. Случай трудной диагностики больной с синдромом Маршалла/ Сафина А.И., Лутфуллин И.Я., Закиров З, Шапиро В.Ю. Казанский медицинский журнал. 2001.
3. Синдром периодической лихорадки, афтозного стоматита, фарингита и шейного лимфаденита (синдром Маршалла)/ Таточенко В. и соавт. Вопросы современной педиатрии. 2003.