Другие названия и синонимы
Postcholecystectomy syndrome.
МКБ-10 коды
|
|
Описание
Постхолецистэктомический синдром - это синдром функциональной перестройки работы желчевыделительной системы после оперативного вмешательства. Он включает нарушения моторики сфинктера Одди (мышечный жом выходного отверстия общего желчного протока в двенадцатиперстную кишку) и нарушение двигательной функции самой двенадцатиперстной кишки. Чаще всего возникает нарушение тонуса сфинктера Одди по типу гипотонии или гипертонии. Однако, к постохолецистэктомическому синдрому относят и состояния, причины которых не были устранены во время операции. Это оставленные в протоках камни, стенозирующий папиллит или стеноз желчного протока, кисты желчных протоков и другие механические препятствия в желчных протоках, которые могли быть устранены во время операции, но по различным причинам остались незамеченными. Вследствие оперативного вмешательства могли произойти повреждения желчных путей, сужения и рубцовые изменения желчных протоков. Иногда встречается неполное удаление желчного пузыря, или патологический процесс развивается в культе протока желчного пузыря.
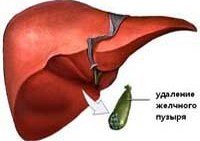
Классификация
Общепризнанной классификации постхолецистэктомического синдрома нет. Чаще в повседневной практике используется следующая систематизация:
1. Рецидивы камнеобразования общего желчного протока (ложные и истинные).
2. Стриктуры общего желчного протока.
3. Стенозирующий дуоденальный папиллит.
4. Активный спаечный процесс (ограниченный хронический перитонит) в подпеченочном пространстве.
5. Билиарный панкреатит (холепанкреатит).
6. Вторичные (билиарные или гепатогенные) гастродуоденальные язвы.
1. Рецидивы камнеобразования общего желчного протока (ложные и истинные).
2. Стриктуры общего желчного протока.
3. Стенозирующий дуоденальный папиллит.
4. Активный спаечный процесс (ограниченный хронический перитонит) в подпеченочном пространстве.
5. Билиарный панкреатит (холепанкреатит).
6. Вторичные (билиарные или гепатогенные) гастродуоденальные язвы.
Клиническая картина
• тяжесть и тупые боли в правом подреберье,.
• непереносимость жирной пищи,.
• отрыжка горечью,.
• сердцебиение,.
• потливость.
Ассоциированные симптомы: Боль в желчном пузыре. Горькая отрыжка. Изжога. Истощение. Отрыжка. Понос (диарея). Рвота. Рвота желчью. Тошнота. Тошнота после еды.
• непереносимость жирной пищи,.
• отрыжка горечью,.
• сердцебиение,.
• потливость.
Ассоциированные симптомы: Боль в желчном пузыре. Горькая отрыжка. Изжога. Истощение. Отрыжка. Понос (диарея). Рвота. Рвота желчью. Тошнота. Тошнота после еды.
Причины
Причиной постхолецистэктомического синдрома могут стать заболевания желудочно-кишечного тракта, которые развились вследствие длительного существования желчнокаменной болезни, которые протекают дальше после оперативного лечения. Это хронический панкреатит, гепатит, холангит, дуоденит и гастрит. Считается, что наиболее частой причиной постхолецистэктомического синдрома бывают камни в желчных протоках. Камни могут быть незамеченными и оставленными в протоках во время операции или вновь образованными. Пациенты жалуются на боли в правом подреберье, которые носят приступообразный характер и сопровождаются или не сопровождаться желтухой. В период приступа может обнаруживаться потемнение мочи. При оставленных камнях первые признаки болезни появляются вскоре после оперативного лечения, а для вновь образованных камней требуется время.
Причиной постхолецистэктомического синдрома может стать нарушение тонуса и двигательной функции двенадцатиперстной кишки или непроходимость двенадцатиперстной кишки.
Причиной постхолецистэктомического синдрома может стать нарушение тонуса и двигательной функции двенадцатиперстной кишки или непроходимость двенадцатиперстной кишки.
Лечение
Лечение больных с постхолецистэктомического синдрома должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей (протоки и сфинктеры), желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания, явились поводом для обращения к врачу.
Назначается частое дробное питание (5-7 раз в день), соблюдение диеты с низким содержанием жира (40-60 г в сутки растительных жиров), исключение жареных, острых, кислых продуктов. Для обезболивания можно применять дротаверин, мебеверин. В случаях, когда испробованы все медикаментозные варианты, а эффект от лечения отсутствует, для восстановления проходимости желчных путей проводится оперативное лечение. Для устранения относительной ферментативной недостаточности, улучшения переваривания жиров применяют ферментные препараты, содержащие желчные кислоты (фестал, панзинорм форте) в среднесуточных дозах. Наличие скрытых, а тем более явных нарушений переваривания жиров подразумевает длительное применение ферментов как с лечебной, так и с профилактической целями. Поэтому продолжительность курса лечения индивидуальна. Нередко удаление желчного пузыря сопровождается нарушением кишечного биоценоза. Для восстановения кишечной микрофлоры вначале назначаются антибактериальные лекарственные средства (доксициклин, фуразолидон, метронидазол, интетрикс), короткими 5-7-дневными курсами (1-2 курса). Затем проводится лечение препаратами, восстанавливающими кишечный микробный пейзаж, способствующими росту нормально микрофлоры (например, бифидумбактерин, линекс). В течение 6 месяцев после удаления желчного пузыря больные должны находиться под врачебным контролем. Санаторно-курортное лечение целесообразно рекомендовать не ранее чем через 6-12 месяцев после операции.
Назначается частое дробное питание (5-7 раз в день), соблюдение диеты с низким содержанием жира (40-60 г в сутки растительных жиров), исключение жареных, острых, кислых продуктов. Для обезболивания можно применять дротаверин, мебеверин. В случаях, когда испробованы все медикаментозные варианты, а эффект от лечения отсутствует, для восстановления проходимости желчных путей проводится оперативное лечение. Для устранения относительной ферментативной недостаточности, улучшения переваривания жиров применяют ферментные препараты, содержащие желчные кислоты (фестал, панзинорм форте) в среднесуточных дозах. Наличие скрытых, а тем более явных нарушений переваривания жиров подразумевает длительное применение ферментов как с лечебной, так и с профилактической целями. Поэтому продолжительность курса лечения индивидуальна. Нередко удаление желчного пузыря сопровождается нарушением кишечного биоценоза. Для восстановения кишечной микрофлоры вначале назначаются антибактериальные лекарственные средства (доксициклин, фуразолидон, метронидазол, интетрикс), короткими 5-7-дневными курсами (1-2 курса). Затем проводится лечение препаратами, восстанавливающими кишечный микробный пейзаж, способствующими росту нормально микрофлоры (например, бифидумбактерин, линекс). В течение 6 месяцев после удаления желчного пузыря больные должны находиться под врачебным контролем. Санаторно-курортное лечение целесообразно рекомендовать не ранее чем через 6-12 месяцев после операции.