ICD-10 codes
- ICD-10
- G95.1 Vascular myelopathies
Description
Отек спинного мозга. Это неспецифический патологический процесс, при котором происходит чрезмерное скопление жидкости в межклеточных пространствах. Заболевание возникает как осложнение травмы спинного мозга, опухолевого процесса, демиелинизирующих или сосудистых патологий. Состояние проявляется восходящим параличом, потерей всех видов чувствительности, отсутствием рефлексов и другими симптомами с учетом первопричины. Диагностика отеков требует проведения КТ или МРТ спинного мозга, рентгена позвоночника. Лечение включает обширное обезвоживание, нейрометаболическую поддержку, нейрохирургию (по показаниям).
Additional facts
Истинная распространенность заболевания не установлена, поскольку отек спинного мозга является универсальной реакцией на травматическое повреждение. Встречается у всех пациентов с осложненной травмой позвоночника. После хирургического удаления новообразований вероятность возникновения отека составляет около 0,6%. Патология широко распространена в практической неврологии, опасна для жизни и здоровья пациента, поэтому разработка новых методов диагностики и эффективного лечения отека спинного мозга не ведется. теряют актуальность.
Reasons
Основной причиной развития отека является травма спинного мозга (ТСМ) - травма, сопровождающаяся ушибом, нарушением анатомической целостности спинного мозга. Патология возникает в начальном остром периоде (первые 2-3 дня), значительно ухудшая состояние пациента после травмы. Помимо ТСМ, причинами отеков могут быть следующие заболевания:
• Опухоли спинного мозга. Отек увеличивается в течение первых 2-5 дней после хирургического удаления новообразований, особенно если они расположены в верхней шейной области. Заболевание является причиной 50% смертей пациентов в ближайшем послеоперационном периоде.
• Дегенеративные заболевания. При органических демиелинизирующих поражениях спинного мозга (боковой амиотрофический склероз, рассеянный склероз) образуются очаги нейродегенерации, которые запускают процесс нарушенной динамики спинномозговой жидкости, скопления интерстициальной жидкости. Также отек возможен при поперечном миелите и других воспалительных заболеваниях позвоночника.
• Сосудистые расстройства. Нарушения спинномозгового кровообращения, которые могут вызвать отек-набухание нервной ткани, возможны при врожденных пороках развития сосудов или приобретенных поражениях сосудистой системы спинного мозга. Реже состояние формируется как ятрогенное осложнение - после лечебных блокад, спинальной анестезии, аортографии.
• Опухоли спинного мозга. Отек увеличивается в течение первых 2-5 дней после хирургического удаления новообразований, особенно если они расположены в верхней шейной области. Заболевание является причиной 50% смертей пациентов в ближайшем послеоперационном периоде.
• Дегенеративные заболевания. При органических демиелинизирующих поражениях спинного мозга (боковой амиотрофический склероз, рассеянный склероз) образуются очаги нейродегенерации, которые запускают процесс нарушенной динамики спинномозговой жидкости, скопления интерстициальной жидкости. Также отек возможен при поперечном миелите и других воспалительных заболеваниях позвоночника.
• Сосудистые расстройства. Нарушения спинномозгового кровообращения, которые могут вызвать отек-набухание нервной ткани, возможны при врожденных пороках развития сосудов или приобретенных поражениях сосудистой системы спинного мозга. Реже состояние формируется как ятрогенное осложнение - после лечебных блокад, спинальной анестезии, аортографии.
Pathogenesis
В механизме развития отека участвует несколько факторов: травматических, кровеносных, сосудистых, тканевых. Происходит повреждение тканевых элементов, скопление провоспалительных медиаторов, нарушение проницаемости сосудов, что сопровождается чрезмерной фильтрацией жидкости в межклеточное пространство. В этом случае спинной мозг увеличивается в размерах, и, поскольку он ограничен пространством позвоночного канала, возникают явления сжатия.
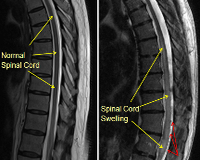
Посттравматический отек вызывает ишемию спинного мозга, которая повреждает миелиновые оболочки нервов. Впоследствии образуется специфический глиоз - замена мертвых нейронов нейроглиальными клетками, что сопровождается нарушением функций позвоночника. Эти изменения видны на МРТ в виде миомаляции: в первые полгода состояние может быть частично обратимым, затем фиксируется стойкий неврологический дефицит.
Посттравматический отек вызывает ишемию спинного мозга, которая повреждает миелиновые оболочки нервов. Впоследствии образуется специфический глиоз - замена мертвых нейронов нейроглиальными клетками, что сопровождается нарушением функций позвоночника. Эти изменения видны на МРТ в виде миомаляции: в первые полгода состояние может быть частично обратимым, затем фиксируется стойкий неврологический дефицит.
Symptoms
Клиническая картина обусловлена основным заболеванием. При переносе LME основным симптомом является боль в спине, которая концентрируется в месте приложения механической силы и распространяется на другие части позвоночника. В зависимости от степени поражения возникает вялый паралич дистальных отделов ног или всех нижних конечностей, который дополняется парезом мышц живота, спины и грудной клетки.
При расположении поражения на уровне верхнего шейного отдела спинного мозга наблюдается квадриплегия центрального типа с потерей чувствительности, которая дополняется вялым параличом шейных мышц. Если травма произошла в нижней шейной области, определяются признаки травмы плечевого сплетения, одностороннего или двустороннего синдрома Горнера, разные положения рук (опущенная, сложенная на груди, запрокинутая).
Отек спинного мозга неуклонно нарастает, уже через несколько часов патологический процесс захватывает значительное количество сегментов. Постепенно ухудшаются неврологические симптомы: возникает восходящий паралич, который распространяется с нижних на верхние конечности, туловище, мышцы шеи и головы. Может возникнуть судорожный синдром.
При расположении поражения на уровне верхнего шейного отдела спинного мозга наблюдается квадриплегия центрального типа с потерей чувствительности, которая дополняется вялым параличом шейных мышц. Если травма произошла в нижней шейной области, определяются признаки травмы плечевого сплетения, одностороннего или двустороннего синдрома Горнера, разные положения рук (опущенная, сложенная на груди, запрокинутая).
Отек спинного мозга неуклонно нарастает, уже через несколько часов патологический процесс захватывает значительное количество сегментов. Постепенно ухудшаются неврологические симптомы: возникает восходящий паралич, который распространяется с нижних на верхние конечности, туловище, мышцы шеи и головы. Может возникнуть судорожный синдром.
Possible complications
Отек позвоночника - серьезное заболевание, которое, если его не лечить, может быстро распространиться на вышележащие сегменты и достигнуть уровня мозга. При поражении продолговатого мозга нарушаются жизненно важные функции пациента: дыхание (дыхание биоты), сердечно-сосудистая деятельность (замедление пульса, гипотензия). Отсутствуют сухожильные и надкостничные рефлексы, зрачки расширены, глазные яблоки неподвижны.
При травме спинного мозга отек позвоночника часто осложняется спинальным шоком, который характеризуется чрезмерной стимуляцией органов или снятием надспинальных влияний со стороны структур головного мозга. У больных атонический паралич, отсутствие всевозможных рефлексов и чувствительность ниже предела травмы. Также отмечаются нарушения функций органов малого таза, быстро нарастающие трофические нарушения.
Вероятность смерти до 25%. При успешном купировании на этапе восстановления неврологических функций могут возникнуть срочные осложнения. Из-за необратимого повреждения нейронов в остальное время дефицит двигательных функций остается ниже уровня повреждения, полное или диссоциативное сенсорное расстройство. Некоторые пациенты после болезни становятся инвалидами.
При травме спинного мозга отек позвоночника часто осложняется спинальным шоком, который характеризуется чрезмерной стимуляцией органов или снятием надспинальных влияний со стороны структур головного мозга. У больных атонический паралич, отсутствие всевозможных рефлексов и чувствительность ниже предела травмы. Также отмечаются нарушения функций органов малого таза, быстро нарастающие трофические нарушения.
Вероятность смерти до 25%. При успешном купировании на этапе восстановления неврологических функций могут возникнуть срочные осложнения. Из-за необратимого повреждения нейронов в остальное время дефицит двигательных функций остается ниже уровня повреждения, полное или диссоциативное сенсорное расстройство. Некоторые пациенты после болезни становятся инвалидами.
Diagnostics
Обследование начинается с обычного осмотра неврологом. У больного парез и паралич, различные сенсорные расстройства, арефлексия и другие симптомы спинномозговой травмы. На травму указывают местная боль, признаки переломов позвонков и характерный анамнез. Для подтверждения диагноза используются инструментальные и лабораторные методы:
• МРТ спинного мозга. Обследование считается наиболее информативным для изучения строения органа, выявления местного поражения нервной ткани, симптомов основного заболевания, вызвавшего отек. Если МРТ недоступна, проводится КТ спинного мозга.
• Рентген позвоночника. Если позвоночник травмирован и есть физические признаки повреждения позвоночника, необходимо обследование, чтобы визуализировать место перелома и его характер. КТ позвоночника дает более подробную информацию о травме.
• ЭНМГ. Электронейромиография назначается после купирования острого состояния для оценки функции нервно-мышечной передачи, контроля динамики выздоровления.
• Анализы крови. Общеклинические и биохимические исследования необходимы для определения жидкостного и электролитного баланса, уточнения общего состояния пациента, выявления сопутствующих проблем или осложнений.
• МРТ спинного мозга. Обследование считается наиболее информативным для изучения строения органа, выявления местного поражения нервной ткани, симптомов основного заболевания, вызвавшего отек. Если МРТ недоступна, проводится КТ спинного мозга.
• Рентген позвоночника. Если позвоночник травмирован и есть физические признаки повреждения позвоночника, необходимо обследование, чтобы визуализировать место перелома и его характер. КТ позвоночника дает более подробную информацию о травме.
• ЭНМГ. Электронейромиография назначается после купирования острого состояния для оценки функции нервно-мышечной передачи, контроля динамики выздоровления.
• Анализы крови. Общеклинические и биохимические исследования необходимы для определения жидкостного и электролитного баланса, уточнения общего состояния пациента, выявления сопутствующих проблем или осложнений.
Treatment
Медицинское лечение основывается на общих принципах неотложной помощи в неврологии. Терапия направлена на уменьшение количества жидкости в интерстиции, что может уменьшить сжатие органа и предотвратить необратимые органические изменения. При лечении отеков используется несколько групп препаратов:
• Дегидратор. С этой целью назначают препараты из разряда осмотических диуретиков, которые дополняют салуретиками. Для усиления действия диуретиков пациентам вводят гипертонический раствор глюкозы, раствор сульфата магния.
• Аминокислоты. Доказана роль L-лизина эсцината в патогенетической терапии отечных явлений. Этот препарат нормализует проницаемость сосудистой ткани, оказывает противоотечное действие, повышает тонус сосудов. Лекарство эффективно в первые дни болезни.
• Нейрометаболиты. Для улучшения энергетических и других биохимических реакций в тканях спинного мозга используются средства из группы антигипоксантов, ноотропы. Их рекомендуют от фазы острого отека до фазы выздоровления.
• Глюкокортикоиды. Эффективность гормональных препаратов обусловлена их способностью стабилизировать клеточные мембраны, укреплять сосудистую стенку. Препараты усиливают действие диуретиков и лизина.
В случае тяжелого состояния, повреждения мышц диафрагмы и шеи, риска развития дыхательной недостаточности необходимо срочно перевести пациента на ИВЛ. Для симптоматического лечения некоторых состояний, сопровождающихся отеком спинного мозга, назначают противосудорожные средства, анальгетики и противовоспалительные препараты. При проникающих ранениях показана антибактериальная терапия для предотвращения инфекционных осложнений.
В случае возникновения травматического или опухолевого отека пациенту требуется квалифицированная помощь нейрохирургов. Тип и объем операции подбирается индивидуально: фиксация переломов позвонков пластинами или винтами, установка люмбального дренажа, удаление опухоли и После сдавления спинного мозга хирургическое вмешательство проводится как можно раньше, чтобы предотвратить необратимое изменения.
• Дегидратор. С этой целью назначают препараты из разряда осмотических диуретиков, которые дополняют салуретиками. Для усиления действия диуретиков пациентам вводят гипертонический раствор глюкозы, раствор сульфата магния.
• Аминокислоты. Доказана роль L-лизина эсцината в патогенетической терапии отечных явлений. Этот препарат нормализует проницаемость сосудистой ткани, оказывает противоотечное действие, повышает тонус сосудов. Лекарство эффективно в первые дни болезни.
• Нейрометаболиты. Для улучшения энергетических и других биохимических реакций в тканях спинного мозга используются средства из группы антигипоксантов, ноотропы. Их рекомендуют от фазы острого отека до фазы выздоровления.
• Глюкокортикоиды. Эффективность гормональных препаратов обусловлена их способностью стабилизировать клеточные мембраны, укреплять сосудистую стенку. Препараты усиливают действие диуретиков и лизина.
В случае тяжелого состояния, повреждения мышц диафрагмы и шеи, риска развития дыхательной недостаточности необходимо срочно перевести пациента на ИВЛ. Для симптоматического лечения некоторых состояний, сопровождающихся отеком спинного мозга, назначают противосудорожные средства, анальгетики и противовоспалительные препараты. При проникающих ранениях показана антибактериальная терапия для предотвращения инфекционных осложнений.
В случае возникновения травматического или опухолевого отека пациенту требуется квалифицированная помощь нейрохирургов. Тип и объем операции подбирается индивидуально: фиксация переломов позвонков пластинами или винтами, установка люмбального дренажа, удаление опухоли и После сдавления спинного мозга хирургическое вмешательство проводится как можно раньше, чтобы предотвратить необратимое изменения.
Forecast
Медуллярный отек имеет неблагоприятное течение, риск смерти в первые часы болезни и высокую вероятность развития инвалидности в период выздоровления. Своевременное начало лечения значительно увеличивает шансы на восстановление неврологического дефицита. Профилактика состояния заключается в предупреждении травм, раннем выявлении и лечении опухолевых, нейродегенеративных и сосудистых заболеваний.
References
1. Профилактика отека спинного мозга у больных с острой спинномозговой травмой/ Н.Ш. Кураев// II международная научная конференция «Медицина и здравоохранение» (Уфа, май 2014).
2. Осложнения хирургического удаления опухолей спинного мозга/ В.В. Ступак, И.В. Пендюрин, С.В. Мишинов, И.А. Васильев// Международный журнал прикладных и фундаментальных исследований. 2016. 7 (часть 2).
3. Вторичные изменения спинного мозга под влиянием длительной компрессии при травме позвоночника и спинного мозга в шейном отделе/ В.И. Цымбалюк, В.И. Неводник, Н.Н. Сальков// Украинский нейрохирургический журнал. 2013. №4.
4. Позвоночно-спинномозговая травма. Догоспитальный этап/ А.Л. Чернов //Медицина неотложных состояний. 2008. №2.
2. Осложнения хирургического удаления опухолей спинного мозга/ В.В. Ступак, И.В. Пендюрин, С.В. Мишинов, И.А. Васильев// Международный журнал прикладных и фундаментальных исследований. 2016. 7 (часть 2).
3. Вторичные изменения спинного мозга под влиянием длительной компрессии при травме позвоночника и спинного мозга в шейном отделе/ В.И. Цымбалюк, В.И. Неводник, Н.Н. Сальков// Украинский нейрохирургический журнал. 2013. №4.
4. Позвоночно-спинномозговая травма. Догоспитальный этап/ А.Л. Чернов //Медицина неотложных состояний. 2008. №2.