Другие названия и синонимы
Juvenile epiphyseolysis of the femoral head.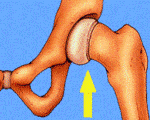
Описание
Юношеский эпифизиолиз головки бедренной кости. Это патология, при которой шишковидная железа полностью или частично отделена от остальных костей в проекции зоны роста. Возникает в подростковом возрасте на фоне эндокринных нарушений. Реже наблюдается при хронической почечной недостаточности, после лучевой терапии или развивается идиопатически. Он проявляется нарастанием болей с последующим ограничением движений, хромотой и повышенной утомляемостью конечностей. Со временем развивается контрактура. Диагноз ставится с учетом жалоб, данных анализов и результатов рентгенографии. Хирургическое лечение - открытый остеосинтез, остеотомия, алло- или аутопластика.
|
|
Дополнительные факты
Ювенильный эпифизиолиз головки бедренной кости (JEHBK) - довольно редкое ортопедическое заболевание. Распространенность заболевания составляет 4-5 случаев на 100 тысяч человек. Мальчики болеют в полтора раза чаще девочек. Первые проявления заболевания обнаруживаются у девочек 11-12 лет, а у мальчиков 13-14 лет, они возникают одновременно с признаками полового созревания, но в литературе есть указания на возможность проявления заболевания в 5-7 лет. лет. Поражение обоих тазобедренных суставов выявляется у 20% пациентов, вторая нога вовлекается в процесс в течение 1 года.
Причины
Причины ювенильного эпифизиолиза до конца не изучены. Выявлена достоверная связь патологии с гормональными нарушениями и наследственной предрасположенностью. Считается, что этиология заболевания основана на дисбалансе между гормонами роста, секретируемыми передней долей гипофиза, и половыми гормонами в период полового созревания. Факторы риска образования ювенильного эпифиза включают:
• ожирение;
• заболевания эндокринной системы;
• половое недоразвитие;
• Диабет;
• крипторхизм;
• гипогонадизм;
• недоразвитие наружных половых органов.
Ювенильный эпифиз у худых подростков встречается редко. Такие случаи считаются идиопатическими; при использовании методов визуализации выявляются местные нарушения минерального обмена и ухудшение кровообращения в головке бедренной кости. По словам исследователей, заболевание иногда вызывается лучевой терапией или хроническим заболеванием почек.
• ожирение;
• заболевания эндокринной системы;
• половое недоразвитие;
• Диабет;
• крипторхизм;
• гипогонадизм;
• недоразвитие наружных половых органов.
Ювенильный эпифиз у худых подростков встречается редко. Такие случаи считаются идиопатическими; при использовании методов визуализации выявляются местные нарушения минерального обмена и ухудшение кровообращения в головке бедренной кости. По словам исследователей, заболевание иногда вызывается лучевой терапией или хроническим заболеванием почек.
Патогенез
Нарушение соотношения между группами гормонов, влияющих на состояние эпифизарной пластинки, увеличение массы тела и некоторые анатомические особенности бедренной кости, приводят к проскальзыванию шишковидной железы. Эпифиз медленно перемещается кзади и вниз. Шейка бедра вместе с нижней частью бедренной кости теряет опору и разворачивается наружу. Степень нарушения функции тазобедренного сустава напрямую зависит от выраженности смещения эпифизарной зоны.
Классификация
В развитии эпифиза головки бедренной кости различают 5 последовательных рентгенологических этапов:
• 1-я степень. Предварительное проскальзывание или предлистез. Для него характерны патологические изменения зон роста эпифизов головки, апофиса большого и меньшего вертела, гиперостоза верхней части шейки бедра.
• 2 этап. Движения до суставного допуска. Наблюдается хроническое течение, сопровождающееся смещением эпифиза кзади до 30 °, уменьшением угла эпифиза до 60 °.
• 3-й этап. Движение за пределы совместного допуска. Хроническое смещение прогрессирует, голова наклонена назад на 30 ° и более, эпидермальный угол менее 60 °, шейно-молярный угол менее 120 °.
• IV этап. Резкое смещение шишковидной железы. Голова полностью отделена от шеи, угол между туловищем и шеей 90-75 °, на фотографиях обозначена линия перелома, первые признаки сращения шеи с головой при сохранении смещения.
• 5 градусов. Остаточная деформация. Верхняя часть бедренной кости полностью выросла в неправильном положении.
• 1-я степень. Предварительное проскальзывание или предлистез. Для него характерны патологические изменения зон роста эпифизов головки, апофиса большого и меньшего вертела, гиперостоза верхней части шейки бедра.
• 2 этап. Движения до суставного допуска. Наблюдается хроническое течение, сопровождающееся смещением эпифиза кзади до 30 °, уменьшением угла эпифиза до 60 °.
• 3-й этап. Движение за пределы совместного допуска. Хроническое смещение прогрессирует, голова наклонена назад на 30 ° и более, эпидермальный угол менее 60 °, шейно-молярный угол менее 120 °.
• IV этап. Резкое смещение шишковидной железы. Голова полностью отделена от шеи, угол между туловищем и шеей 90-75 °, на фотографиях обозначена линия перелома, первые признаки сращения шеи с головой при сохранении смещения.
• 5 градусов. Остаточная деформация. Верхняя часть бедренной кости полностью выросла в неправильном положении.
Клиническая картина
Из-за неспецифичности, легкой степени выраженности симптомов и низкой распространенности заболевания ранние стадии ювенильного эпифизиолиза часто остаются невыявленными. Заболевание постепенно начинается с повторяющихся болей в паху или коленном суставе после физических нагрузок. В дальнейшем развивается хромота, пациенты отмечают быстрое утомление конечности. Выявлена нарастающая ограниченность движений.
При общем физикальном осмотре часто обнаруживается ожирение, полосы на коже, повышение артериального давления и уменьшение размеров половых органов. Местное обследование выявляет атрофию мышц голени, бедра и ягодиц от легкой до умеренной. Основной клинический признак эпифиза - стойкое внешнее вращение бедра. Объем вращения ограничен внутрь, наружу - увеличен.
Попытки привести конечность в правильное положение безуспешны, сопровождаются усилением боли. Ограничены отведение прямой ноги и наклон туловища кпереди. Имеется положительный симптом Тренделенбурга. Длина пораженной конечности уменьшается на 2-3 При попытке встать с симметрично поставленными ступнями больная сторона таза смещается кпереди, большие вертела не находятся на одной линии.
На 4 стадии симптомы напоминают перелом шейки бедра. Больные жалуются на сильную боль в проекции тазобедренного сустава. Конечность в вынужденном положении, опора невозможна. В анамнезе часто выявляются травмы, степень тяжести которых не соответствует выявленным патологическим изменениям: попытка сесть на веревку, удар по большому вертлугу, падение с велосипеда. На более поздних этапах определяется жесткость.
Ассоциированные симптомы: Боль в бедре. Боль в ноге. Хромота.
При общем физикальном осмотре часто обнаруживается ожирение, полосы на коже, повышение артериального давления и уменьшение размеров половых органов. Местное обследование выявляет атрофию мышц голени, бедра и ягодиц от легкой до умеренной. Основной клинический признак эпифиза - стойкое внешнее вращение бедра. Объем вращения ограничен внутрь, наружу - увеличен.
Попытки привести конечность в правильное положение безуспешны, сопровождаются усилением боли. Ограничены отведение прямой ноги и наклон туловища кпереди. Имеется положительный симптом Тренделенбурга. Длина пораженной конечности уменьшается на 2-3 При попытке встать с симметрично поставленными ступнями больная сторона таза смещается кпереди, большие вертела не находятся на одной линии.
На 4 стадии симптомы напоминают перелом шейки бедра. Больные жалуются на сильную боль в проекции тазобедренного сустава. Конечность в вынужденном положении, опора невозможна. В анамнезе часто выявляются травмы, степень тяжести которых не соответствует выявленным патологическим изменениям: попытка сесть на веревку, удар по большому вертлугу, падение с велосипеда. На более поздних этапах определяется жесткость.
Ассоциированные симптомы: Боль в бедре. Боль в ноге. Хромота.
Возможные осложнения
Основное осложнение заболевания - ранний тяжелый остеоартроз тазобедренного сустава. Снижение подвижности, вызванное ювенильным эпифизиолизом и прогрессирующими дегенеративными изменениями сустава, а также нарушение опоры для ног, приводят к инвалидности пациента.
Диагностика
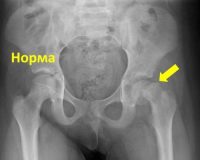
Поражение головки бедренной кости диагностируют врачи-ортопеды-травматологи на основании жалоб, результатов объективного осмотра и визуальных исследований. Основной метод обследования - это рентген тазобедренного сустава. Процедура проводится в 2-х проекциях, наиболее информативной является боковая проекция. Изменения зависят от стадии заболевания.
Во-первых, на рентгеновских снимках разрастающийся хрящ расширяется, а шея становится слоистой из-за чередования участков остеосклероза и остеопороза. Затем выявляется прогрессивное смещение головы, после чего видна линия разрыва. На завершающей стадии наблюдаются признаки консолидации перелома, изменение формы шейки бедренной кости и сужение суставной щели.
Рентгенография дополняется компьютерной томографией тазобедренного сустава, которая проводится для детализации патологических изменений и оценки жизнеспособности головки бедренной кости. Пациентам назначают эндокринолог и дополнительные исследования для диагностики гормональных нарушений. Дифференциальный диагноз ювенильного эпифиза проводится при болезни Пертеса.
Во-первых, на рентгеновских снимках разрастающийся хрящ расширяется, а шея становится слоистой из-за чередования участков остеосклероза и остеопороза. Затем выявляется прогрессивное смещение головы, после чего видна линия разрыва. На завершающей стадии наблюдаются признаки консолидации перелома, изменение формы шейки бедренной кости и сужение суставной щели.
Рентгенография дополняется компьютерной томографией тазобедренного сустава, которая проводится для детализации патологических изменений и оценки жизнеспособности головки бедренной кости. Пациентам назначают эндокринолог и дополнительные исследования для диагностики гормональных нарушений. Дифференциальный диагноз ювенильного эпифиза проводится при болезни Пертеса.
Лечение
Согласно многочисленным исследованиям, не существует консервативных методов лечения, которые могли бы предотвратить скольжение головы относительно шеи и подлежащего бедра. Смещение увеличивается даже при длительной разгрузке и иммобилизации конечности. Поэтому основным методом лечения является хирургическое вмешательство, в ходе которого фиксируются голова и шея. Металлоостеосинтез дополняется следующими операционными методами:
• 1 степень - внесуставной эпифизеодез;
• 2 степень - установка алло- или аутотрансплантатов в зону роста;
• 3 степень - межвертельная вальгусная деторсионно-ротационная остеотомия;
• 4 степень - закрытая репозиция, установка графтов;
• 5 класс - эпифизеодез в сочетании с корригирующей остеотомией.
Продолжительность строгого постельного режима после операции на бедре - 3 недели. Затем назначают продолжительный постельный режим еще на 6 недель. Через 1,5 месяца разрешается ходить на костылях без опоры на пораженную конечность. Через 3 месяца после операции можно ходить без костылей.
При поступлении больных с острым вывихом пинеальной железы применяют скелетное вытяжение сроком на 2 недели. Затем конечность перемещают и продолжают растягивать еще 8 недель с гипсовой повязкой в течение 12 недель или после операции.
• 1 степень - внесуставной эпифизеодез;
• 2 степень - установка алло- или аутотрансплантатов в зону роста;
• 3 степень - межвертельная вальгусная деторсионно-ротационная остеотомия;
• 4 степень - закрытая репозиция, установка графтов;
• 5 класс - эпифизеодез в сочетании с корригирующей остеотомией.
Продолжительность строгого постельного режима после операции на бедре - 3 недели. Затем назначают продолжительный постельный режим еще на 6 недель. Через 1,5 месяца разрешается ходить на костылях без опоры на пораженную конечность. Через 3 месяца после операции можно ходить без костылей.
При поступлении больных с острым вывихом пинеальной железы применяют скелетное вытяжение сроком на 2 недели. Затем конечность перемещают и продолжают растягивать еще 8 недель с гипсовой повязкой в течение 12 недель или после операции.
|
|
Прогноз
Прогноз определяется временем начала лечения и положением головки бедренной кости в исходе заболевания. При ранней хирургической коррекции возможно выздоровление при достаточном сохранении функции сустава. При попытках консервативной терапии или несвоевременном проведении хирургических вмешательств функциональность конечности снижается. Наиболее неблагоприятное течение наблюдается у пациентов с хронической почечной недостаточностью, у которых процесс двусторонний, в 90% случаев смещение шишковидной железы превышает 50 °.
Профилактика
Первичные меры профилактики не разработаны. Раннее выявление патологии требует бдительности специалистов в выявлении неясной боли в тазобедренном суставе у подростков группы риска. Профилактика неблагоприятных последствий SCFE зависит от правильного выбора метода хирургического лечения с учетом стадии заболевания.
Список литературы
1. Травматология и ортопедия/ Корнилов Н.В. 2001.
2. Юношеский эпифизеолиз головки бедренной кости/ Соколовский А.М., Соколовский О.А., Гольдман Р. Медицинские новости - 2006 - №2.
3. Ортопедия: национальное руководство/ Миронов С.П., Котельников Г.П. 2008.
2. Юношеский эпифизеолиз головки бедренной кости/ Соколовский А.М., Соколовский О.А., Гольдман Р. Медицинские новости - 2006 - №2.
3. Ортопедия: национальное руководство/ Миронов С.П., Котельников Г.П. 2008.