ICD-10 codes
- ICD-10
- O66 Other obstructed labour
Introduction
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: O66.5, O81, O81.0, O81.1, O81.2 , O81.3, O81.4, O81.5.
Год утверждения (частота пересмотра): 2023.
Возрастная категория: Взрослые , Дети.
Пересмотр не позднее: 2025.
ID: 775.
Разработчик клинической рекомендации.
• Российское общество акушеров-гинекологов.
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2023.
Возрастная категория: Взрослые , Дети.
Пересмотр не позднее: 2025.
ID: 775.
Разработчик клинической рекомендации.
• Российское общество акушеров-гинекологов.
Одобрено Научно-практическим Советом Минздрава РФ.
 List of abbreviations
List of abbreviations
АЩ - акушерские щипцы.
ВЭ - вакуум-экстрактор.
ВЭП - вакуум-экстракция плода.
КОС - кислотно-основное состояние крови.
ВЭ - вакуум-экстрактор.
ВЭП - вакуум-экстракция плода.
КОС - кислотно-основное состояние крови.

Terms and definitions
Акушерские щипцы (наложение акушерских щипцов, forceps obstetrica). Влагалищная родоразрешающая операция извлечения живого плода за головку с помощью акушерских щипцов в конце второго периода родов.
Вакуум-экстракция плода (лат. vacuum - пустота; extrahere - вытягивать) - влагалищная родоразрешающая операция извлечения живого плода за головку с помощью вакуум-экстрактора в конце второго период родов.
Вакуум-экстракция плода (лат. vacuum - пустота; extrahere - вытягивать) - влагалищная родоразрешающая операция извлечения живого плода за головку с помощью вакуум-экстрактора в конце второго период родов.
Description
Оперативные влагалищные роды - это влагалищные роды, осуществляемые с использованием вакуум-экстрактора или акушерских щипцов с помощью или без помощи роженицы [1][2].

Reasons
Не применимо.
Epidemiology
В настоящее время частота оперативных влагалищных родов в мире варьирует от 2,1% до 19,2% [3]. Частота акушерских щипцов составляют около 1,1% от общего количества родов через естественные родовые пути [4].При этом, существует широкий диапазон использования акушерских щипцов, как по географическим регионам, так и внутри них от 0,1% до 6,3% [5][6]. Вакуум-экстракция используется значительно чаще и составляет около 4,5% [7]. В Российской Федерации частота операции вакуум-экстракции плода составляет 1,23%, акушерских щипцов 0,05% [8].
O81 Роды одноплодные, родоразрешение с наложением щипцов или с применением вакуум-экстрактора.
O81,0 Наложение низких [выходных] щипцов.
O81,1 Наложение средних [полостных] щипцов.
O81,2 Наложение средних [полостных] щипцов с поворотом.
O81,3 Наложение других и не уточненных щипцов.
O81,4 Применение вакуум-экстрактора.
O81,5 Родоразрешение с комбинированным применением щипцов и вакуум-экстрактора.
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
O66,5 Неудачная попытка применения вакуум-экстрактора или щипцов. Неудачная попытка применения вакуум-экстрактора или наложения щипцов с последующим родоразрешением посредством наложения щипцов или кесарева сечения соответственно.O81 Роды одноплодные, родоразрешение с наложением щипцов или с применением вакуум-экстрактора.
O81,0 Наложение низких [выходных] щипцов.
O81,1 Наложение средних [полостных] щипцов.
O81,2 Наложение средних [полостных] щипцов с поворотом.
O81,3 Наложение других и не уточненных щипцов.
O81,4 Применение вакуум-экстрактора.
O81,5 Родоразрешение с комбинированным применением щипцов и вакуум-экстрактора.

Classification
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
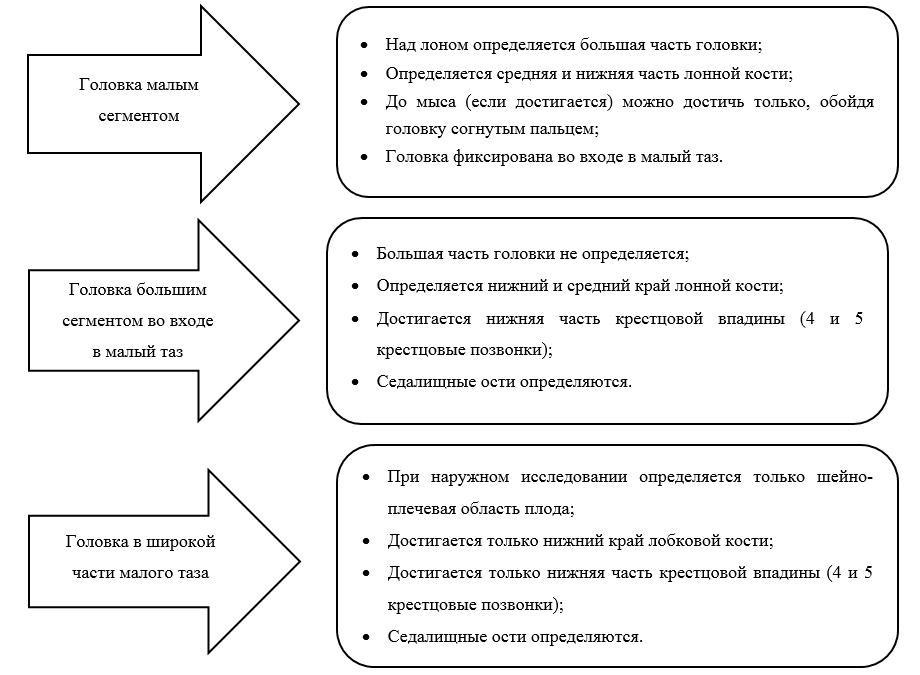
Классификация влагалищных оперативных родов*.| Выходная операция Скальп плода виден без разведения половых губ. Череп плода достиг промежности. Ротация не превышает 45°. | Выходная операция Скальп плода виден без разведения половых губ. Кости черепа плода достигли промежности. Сагиттальный шов в прямом размере таза или косом (угол не превышает 45°). |
| Полостная низкая Череп плода на station +2, но не достигает промежности. Два варианта: Не ротационный £ 450 Ротационный better 450 | Узкой части полости малого таза Головка плода занимает опознавательные точки узкой части полости малого таза. Проводная точка головки плода на station +2см, но не достигает промежности. Сагиттальный шов в косом размере таза (угол не превышает 45°) |
| Полостная средняя Пальпируется не более чем 1/5 головки через живот. Проводная точка черепа на уровне station 0 или +1 см Два варианта: Не ротационный £ 450 Ротационный better 450 | Широкой части полости малого таза Головка плода занимает опознавательные точки широкой части полости малого таза. Проводная точка головки плода на уровне station 0 или +1см (но не выше седалищных остей). Сагиттальный шов в косом размере таза |
*RCOG классифицирует влагалищные оперативные роды на основании высоты стоянии головки плода и необходимого угла ее ротации при движении через таз. При этом высота стояния головки (положение относительно плоскостей таза) учитывается в сантиметрах относительно интерспинальной (межостистой) линии, соединяющей седалищные ости (узкая часть полости малого таза) (1). Когда проводная точка находится на уровне этой линии, положение считается нулевым (station 0), уровень головки выше или ниже этой линии обозначают от -1 до -5 см и от +1 до + 5 соответственно.
Когда наибольшая окружность головки плода занимает station «0», проводная точка располагается на уровне «+2», что по принятой в России терминологии соответствует положению головки в узкой части полости малого таза. Если проводная точка расположена на уровне «0 или +1», то головка в широкой части полости малого таза.
Принимая во внимание широкое распространение в мировой практике определения положения головки плода в тазу в сантиметрах относительно интерспинальной линии, представлен адаптированный вариант классификации влагалищных оперативных родов, учитывающий российскую терминологию.
В России акушерские щипцы и вакуум-экстракцию плода традиционно рассматривают как операции с «влекущей» техникой и самопроизвольным поворотом головки в процессе биомеханизма родов, а уровень ее положения выше узкой части полости малого таза преимущественно предполагает родоразрешение путем операции кесарева сечения. В связи с этим адаптированный вариант классификации не акцентирует внимание на степени ротации головки при ее положении выше уровня узкой части. Операция акушерских щипцов с исправлением положения головки (ротационная) не распространена в российской практике, ее применяют только врачи, имеющие достаточный опыт использования данного метода.
1 Схема разных уровней положения головки в малом тазу.
Symptoms
Не применимо.
Diagnostics
2,1 Жалобы и анамнез.
• Рекомендовано врачу при определении показаний к оперативному родоразрешению учитывать результаты обследований и консультаций, проведенных смежными специалистами [10][11][12].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. Тщательный сбор анамнеза, оценка результатов обследований, консультаций смежными специалистами позволяют уточнить показания к оперативному родоразрешению.
• Рекомендовано врачу учитывать факт оперативных влагалищных родов с родовой травмой в анамнезе при оценке показаний и выборе метода оперативного родоразрешения [13].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 4).
Комментарии. Женщины, перенесшие оперативные влагалищные роды при предыдущей беременности, имеют более высокий риск повторных оперативных родов и кесарева сечения при последующей беременности - 4,7% против 1,2% и 8,5% против 4,6% в сравнении с женщинами со спонтанными родами в анамнезе [13].
2,2 Физикальное обследование.
• Рекомендовано врачу перед оперативным влагалищным родоразрешением у всех рожениц оценить общее состояние, частоту сердцебиения и дыхания, уровень артериального давления на периферических сосудах для правильного выбора метода [14].Уровень убедительности рекомендаций С (уровень достоверности доказательств -4).
Комментарий. Оценка состояния роженицы, ее гемодинамических показателей и дыхательной функции обеспечивает правильный выбор метода влагалищного родоразрешения с учетом необходимости исключения потуг (акушерские щипцы) или, напротив, активного участия роженицы в обеспечении продвижения плода по родовому каналу (вакуум-экстракция).
• Рекомендовано врачу перед оперативным влагалищным родоразрешением у всех рожениц произвести аускультацию плода с целью оценки его состояния [15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарии. Отсутствие сердечной деятельности плода указывает на его смерть, что является противопоказанием к влагалищной родоразрешающей операции.
• Рекомендовано врачу перед оперативным влагалищным родоразрешением у всех рожениц произвести влагалищное исследование для уточнения анатомических ориентиров таза матери и положения головки плода и их взаимоотношения, характера вставления предлежащей части, исключения несоответствия и определения направления тракций [16].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Уточнение уровня положения, вида и позиции головки плода при влагалищном исследовании является необходимым условием для определения возможности, выбора метода и правильного выполнения влагалищной родоразрешающей операции ( см приложение Б).
• Рекомендовано врачу для выявления показаний к оперативному родоразрешению оценивать течение родового акта в соответствии с рекомендациями «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)» [17].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. Выявление отклонений от нормального течения родового акта позволяют своевременно определить показания для оперативного родоразрешения. ( см приложение 2).
2,3 Лабораторные диагностические исследования.
• После влагалищного оперативного родоразрешения рекомендован забор крови из пуповины для определения КОС (при наличии возможности) [18].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. При нарушении адаптации новорождённого в первые минуты жизни определение КОС пуповинной крови позволит уточнить причину и выбрать правильную тактику лечения [19].
2,4 Инструментальные диагностические исследования.
• Рекомендовано врачу при затруднении в определении положения, вида и позиции головки плода провести уточнение с помощью ультразвукового исследования (при наличии времени, соответствующего оборудования и специалиста в родильном блоке) [20][21].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарий. Иногда определение положения, вида и позиции головки плода клиническими методами затруднено. Ультразвуковое исследование плода, используя объективные показатели (расстояние от промежности до головки плода, угол прогрессии, дельта угла прогрессии ), позволяет уточнить условия для влагалищной родоразрешающей операции, определить выбор и технику проведения [22][23][24].
2,5 Иные диагностические исследования.
Не применимо.2,6 Критерии установления диагноза/состояния:
Не применимо.Treatment
3,1 Медикаментозные методы лечения.
Не применимо.3,2 Немедикаментозные методы лечения.
• Рекомендовано после родоразрешения путем оперативных влагалищных родов назначать женщинам упражнения для нормализации тонуса тазового дна с целью снижения частоты недержания мочи [25].Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2).
Комментарий. Недержание мочи разной степени встречается почти в одной трети наблюдений после влагалищного оперативного родоразрешения. Упражнения, укрепляющие мышцы тазового дна снижают частоту и выраженность недержания мочи в этой группе женщин.
3,3 Обезболивание.
• Рекомендовано перед влагалищным оперативным родоразрешением рассмотреть возможность обезболивания роженицы [26].Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2).
Комментарий. При некоторых формах осложнений (например, гипертензия, преэклампсия) обезболивание является важной составной частью процесса родоразрешения. Недостаточно доказательств, подтверждающих, что какой-либо конкретный анальгетик или метод являются наиболее эффективными для обезболивания роженицы при влагалищных родоразрешающих операциях [26]. При наличии нейроаксиальной аналгезии ее пролонгирование является оптимальным выбором [27], применяют современные местные анестетики (ропивакаин**, бупивакаин**, лидокаин**, левобупивакаин**). Перед началом общей анестезии обязательна преоксигенация 100% кислородом (О2) в течение 3 минут. Препараты, используемые для общей анестезии: тиопентал натрия** 4-5 мг/кг внутривенно, возможно применение пропофола** в дозе не выше 2,5 мг/кг. При кровотечении препаратом выбора для общей анестезии является кетамин** 1 мг/кг)[28][29]. При эндотрахеальном наркозе применяют смесь динитрогена оксида**с кислородом 50:50 или галогенированные углеводороды до 1,5 об.
3,4 Показания и противопоказания.
• Рекомендовано у всех рожениц, которым противопоказаны потуги в связи с наличием осложнений беременности или соматических заболеваний своевременно определить метод и сроки оперативного родоразрешения в плановом порядке [30].Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. При наличии соматических заболеваний или осложнений беременности, при которых противопоказаны потуги в родах, метод оперативного родоразрешения (кесарево сечение или акушерские щипцы) должен быть обсужден в антенатальном периоде и согласован с беременной.
• Рекомендовано врачу при выявлении признаков дистресса плода и отсутствии условий для быстрого самопроизвольного родоразрешения рассмотреть возможность влагалищной родоразрешающей операции в экстренном порядке [30].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
• Рекомендовано при выборе метода влагалищного оперативного родоразрешения учитывать клиническую ситуацию с оценкой состояния плода, уровня положения его головки и имеющегося опыта у врача [8], [31].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. Вакуум-экстракция плода и акушерские щипцы имеют разные преимущества и недостатки. Неудачная попытка влагалищных оперативных родов более вероятна при использовании вакуум-экстракции плода, но травма промежности более вероятна при использовании акушерских щипцов [8]. При быстро прогрессирующем нарушении состояния плода необходимо стремиться к максимально бережному родоразрешению с минимально возможной продолжительностью интервала от постановки диагноза до рождения плода. В связи с этим при головке, расположенной в широкой части полости малого таза показано родоразрешение путем операции кесарева сечения, в узкой части предпочтительно с помощью акушерских щипцов, в выходе - акушерских щипцов или вакуум-экстракции плода [31].
• Рекомендовано при вторичной слабости родовой деятельности, не поддающейся консервативной терапии окситоцином**, рассмотреть возможность влагалищной родоразрешающей операции в неотложном порядке [30][32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5.
Комментарий. Слабость родовой деятельности и затянувшийся второй период родов (более 3 часов у первородящих и 2 часов у повторнородящих без эпидуральной аналгезии; более 4 часов у первородящих и 3 часов у повторнородящих с эпидуральной аналгезией) при отсутствии эффекта от родостимуляции окситоцином** следует рассмотреть, как возможное показание к оперативному родоразрешению [33]. При головке плода расположенной в широкой части полости малого таза (station 0/+1) следует взвесить риски и преимущества влагалищной родоразрешающей операции и кесарева сечения во втором периоде родов. Кесарево сечение во втором периоде родов при низко расположенной головке плода связано с более высокой частотой кровотечения у матери и необходимости наблюдения новорожденного в ОРИТН/ПИТ, но влагалищные оперативные роды связаны с более высокой частой нарушения функции мышц тазового дна у матери и травмой плода [8]. Операция акушерских щипцов с исправлением положения головки (ротационная) не распространена в российской практике, ее применяют только врачи, имеющие достаточный опыт использования данного метода.
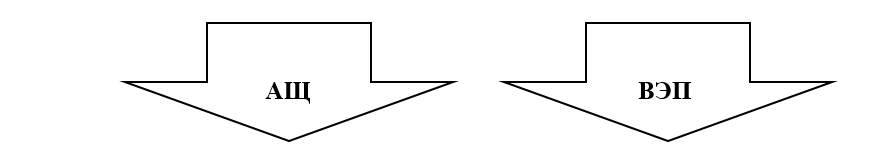
• Рекомендовано при выявлении показаний к оперативному влагалищному родоразрешению у всех рожениц исключить противопоказания [34].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. Противопоказаниями к влагалищному оперативному родоразрешению являются - анатомическое сужение таза 2-3ст и клинически узкий таз; тазовое, лобное (также лицевое для ВЭП) предлежание; положение головки выше широкой части (узкой части - для АЩ); невозможность определить уровень положения и характер вставления головки; высокая вероятность повреждения кожных покровов плода при наличии активной вирусной инфекции у матери. Для ВЭП также: необходимость исключить потуги, известный риск кровотечения у плода вследствие тромбоцитопении, гемофилии или нарушение остеогенеза, дистресс плода при положении головки выше плоскости выхода таза; недоношенность менее 34 недель ( см приложение Б) [34].
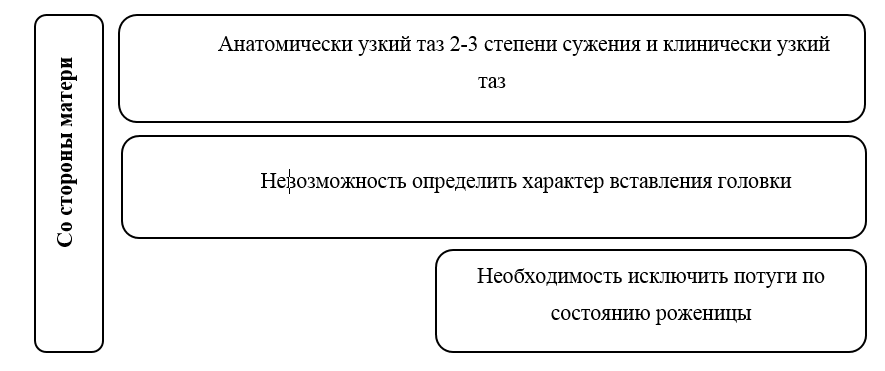
• Рекомендовано при выявлении показаний к оперативному влагалищному родоразрешению у всех рожениц определить наличие условий [35][36].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. Для обеспечения максимально возможной безопасности и эффективности влагалищной родоразрешающей операции необходимо соблюдение условий - отсутствие плодного пузыря, полное открытие маточного зева, живой плод, головное предлежание, соответствие размеров таза матери и головки плода, опорожненный мочевой пузырь, обезболивание (по показаниям), готовность выполнить кесарево сечение в течение 30 мин при неудаче влагалищной операции ( см приложение Б).
• Рекомендовано врачу перед родоразрешением путем влагалищной операции у всех рожениц получить добровольное информированное согласие [37].
Уровень убедительности рекомендаций С ( уровень достоверности доказательств - 5).
Комментарий. Информированное согласие должно быть получено от женщины после надлежащего объяснения процедуры и связанных с ней рисков.
• Рекомендовано врачу при родоразрешении путем наложения АЩ и ВЭП решение о эпизиотомии принимать с учетом клинических данных и согласия роженицы [8].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. При влагалищных родоразрешающих операциях, когда головка плода упирается в ткани промежности можно использовать срединно-латеральную эпизиотомию под углом 600. Рутинная эпизиотомия повышает риск повреждения анального сфинктера и прямой кишки [38]. Однако имеются данные о снижении риска разрыва промежности 3-4 степени при эпизиотомии у первородящих и при родоразрешении с помощью АЩ [8].
• Рекомендовано во время операции кесарева сечения при затрудненном выведении головки плода рассмотреть возможность ее извлечения с помощью вакуум-экстрактора или акушерских щипцов [39].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. Если во время кесарева сечения головка плода своей наибольшей окружностью находится выше уровня разреза матки плода, то возможны затруднения для ее извлечения, что может привести к длительной задержке рождения и гипоксии плода. При этом попытки внешнего давления повышают вероятность травмы плода и матки. В такой ситуации более безопасным является применение ВЭ или АЩ ( см приложение Б) [39].
• Рекомендовано предусмотреть возможность перехода на абдоминальное родоразрешение при неудаче влагалищной родоразрешающей операции [30].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. При планировании влагалищной родоразрешающей операции следует предусмотреть возможность изменения тактики в случае ее неудачи или отклонения от нормального течения. С этой целью необходимо обеспечить возможность быстрого перехода на родоразрешение путем операции кесарева сечения (готовность операционной; при головке плода, расположенной в полости таза, возможно проводить родоразрешение сразу в условиях операционной; готовность анестезиологической и неонатологической бригад).
• При родоразрешении путем влагалищной операции врачу рекомендовано учитывать повышенный риск дистоции плечиков плода [40].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарий. При родоразрешении путем наложения АЩ дистоция плечиков встречается с частотой до 3,1%, при вакуум-экстракции плода 2,7% [41][42]. При возникновении данного осложнения следует проводить лечение согласно клиническим рекомендациям «Затрудненные роды [дистоция] вследствие предлежания плечика плода. 2020» [43].
• Не рекомендовано рутинное последовательное применение операции вакуум-экстракции плода и акушерских щипцов для снижения частоты материнских и перинатальных осложнений [44].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Комментарий. Относительный риск последовательного использования инструментов превышает сумму индивидуальных относительных рисков каждого инструмента [45]. Так по сравнению с родами через естественные родовые пути последовательное использование инструментов (ВЭ и АЩ) увеличивает частоту внутричерепного кровоизлияния у новорожденного (3,9%), повреждение плечевого сплетения (3,2%), повреждение лицевого нерва (13,3%), неонатальных судорог (13,7%), низкой оценке по шкале Апгар на 5-ой минуте (3%), дыхательной поддержки (4,8%), а также частоту разрывов промежности 4-ой степени (11,4%) и послеродовых кровотечений (1,6%) [46]. Кроме того, последовательное использование инструментов в сравнении с использованием одного связано с повышением частоты разрыва анального сфинктера 17,4% против 8,4%, pH из артерии пуповины <7,10 13,8% против 5,0% [44]. В связи с этим последовательное применение ВЭП и АЩ возможно только в отдельных наблюдениях при сбалансированной оценке рисков по сравнению с экстренной операцией кесарева сечения [44].
• При родоразрешении путем операции наложения АЩ и ВЭП врачу рекомендовано назначить однократное проведение антибактериальной профилактики[47].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарий. В связи с тем, что наложение АЩ и ВЭП являются оперативным вмешательством, которое повышает риск послеродовых инфекционных осложнений показано однократное проведение антибактериальной профилактики, которое снижает риск инфекционных осложнений.
| Препарат | Доза | Введение |
| Цефазолин** | 1 г | внутривенно медленно |
| Цефуроксим** | 1,5 г | внутривенно медленно |
| Амоксициллин+ [Клавулановая кислота]** | 1,2 г | внутривенно, медленно |
| Ампициллин+[Сульбактам]** | 1,5 г | внутривенно медленно |
| При аллергических реакциях на пенициллины и/или цефалоспорины применим эритромицин | ||
| Эритромицин | 250 мг | перорально |
• После родоразрешении путем наложения АЩ и ВЭП врачу рекомендовано оценить факторы риска развития венозных тромбоэмболических осложнений [48].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий. Оценку риска следует проводить согласно клиническим рекомендациям «Венозные осложнения во время беременности и послеродовом периоде. Акушерская эмболия» [49].

Rehabilitation and outpatient treatment
Не применимо.
Prevention
Не применимо.
Organization of medical care
Показания для госпитализации в медицинскую организацию:
Наличие плановых показаний к оперативному родоразрешению.
При наличии плановых показаний к оперативному родоразрешению пациентка должна быть направлена в стационар медицинской акушерской организации II или III уровня на основе схем маршрутизации, утверждённых региональными органами управления здравоохранением.
При возникновении неотложных и экстренных показаний к родоразрешению путем.
Операции вакуум-экстракции плода или наложения акушерских щипцов, операция выполняется в стационаре того лечебного учреждения, где пациентка находится на момент установления диагноза.
Показания к выписке пациентки из медицинской организации: согласно особенностям течения послеродового периода ( см клинические рекомендации «Послеродовая помощь и обследование»). Родильница выписывается с рекомендациями для диспансерного наблюдения в послеродовом периоде в женскую консультацию по месту жительства.
Наличие плановых показаний к оперативному родоразрешению.
При наличии плановых показаний к оперативному родоразрешению пациентка должна быть направлена в стационар медицинской акушерской организации II или III уровня на основе схем маршрутизации, утверждённых региональными органами управления здравоохранением.
При возникновении неотложных и экстренных показаний к родоразрешению путем.
Операции вакуум-экстракции плода или наложения акушерских щипцов, операция выполняется в стационаре того лечебного учреждения, где пациентка находится на момент установления диагноза.
Показания к выписке пациентки из медицинской организации: согласно особенностям течения послеродового периода ( см клинические рекомендации «Послеродовая помощь и обследование»). Родильница выписывается с рекомендациями для диспансерного наблюдения в послеродовом периоде в женскую консультацию по месту жительства.
Additional information
Не применимо.
Criteria for assessing the quality of medical care
| 1 | При выборе метода влагалищного оперативного родоразрешения учтен уровень положения головки плода | ||
| 2 | Определены условия для влагалищного оперативного родоразрешения. | ||
| 3 | Проведена антибиотикопрофилактика после влагалищного оперативного родоразрешения. | ||
| 4 | Проведена оценка факторов риска венозных тромбоэмболических осложнений согласно клиническим рекомендациям «Венозные осложнения во время беременности и послеродовом периоде. Акушерская эмболия» |
References
1. Hubena Z., Workneh A., Siraneh Y. Prevalence and Outcome of Operative Vaginal Delivery among Mothers Who Gave вirth at Jimma University Medical сenter, Southwest Ethiopia. J Pregnancy. 2018; 2018:1-12.
2. М.С. Малиновский. Оперативное акушерство». Москва: «Медгиз»; 1955. 455 p.
3. Liabsuetrakul T., сhoobun T., Peeyananjarassri K., Islam Q.M. Antibiotic prophylaxis for operative vaginal delivery. сochrane Database Syst Rev. 2020; .
4. Merriam A., Ananth с., Wright J., Siddiq Z., D’Alton M., Friedman A. Trends in operative vaginal delivery, 2005-2013: a population-based study. вJOG An Int J Obstet Gynaecol. 2017; 124(9):1365-72.
5. Muraca G.M., Sabr Y., вrant R., сundiff G.W., Joseph K.S. Temporal and Regional Variations in Operative Vaginal Delivery in сanada by Pelvic Station, 2004-2012. J Obstet Gynaecol сanada. 2016; 38(7):627-35.
6. HIRSHBERG A., SRINIVAS S.K. Role of Operative Vaginal Deliveries in Prevention of сesarean Deliveries. сlin Obstet Gynecol. 2015; 58(2):256-62.
7. Sekia H., Takedab S. A review of prerequisites for vacuum extraction: Appropriate position of the fetal head for vacuum extraction from a forceps delivery perspective. Med сlin Rev. 2016; 02(02).
8. Основные показатели здоровья матери и ребенка, деятельность службы охраны детства и родовспоможения в Российской Федерации. ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава Российской Федерации.
9. Murphy D., Strachan в., вahl R. Assisted Vaginal вirth. вJOG An Int J Obstet Gynaecol. 2020; 127(9).
10. Sentilhes L., Gillard P., Descamps P., Fournié A. Indications and prerequisites for operative vaginal delivery: when, how and where. J Gynecol Obstet вiol Reprod (Paris). 2008; 37 Suppl 8:S188-201.
11. Operative vaginal delivery. ACOG Technical вulletin. Number 152--February 1991. Int J Gynaecol Obstet. 1992; 38(1):55-60.
12. Easter S.R., Rouse с.E., Duarte V., Hynes J.S., Singh M.N., Landzberg M.J., et al. Planned vaginal delivery and cardiovascular morbidity in pregnant women with heart disease. Am J Obstet Gynecol. 2020; 222(1):77.e1-77.e11.
13. Melamed N., вen-Haroush A., сhen R., Pardo J., Hod M., Yogev Y. Pregnancy Outcome and Mode of Delivery After a Previous Operative Vaginal Delivery. Obstet Gynecol. 2009; 114(4):757-63.
14. Söhnchen N., Melzer K., Tejada в.M. de, Jastrow-Meyer N., Othenin-Girard V., Irion O., et al. Maternal heart rate changes during labour. Eur J Obstet Gynecol Reprod вiol. 2011; 158(2):173-8.
15. Xie W., Archer A., Li с., сui H., сhandraharan E. Fetal heart rate changes observed on the сTG trace during instrumental vaginal delivery. J Matern Neonatal Med. 2019; 32(1):117-24.
16. Downe S., Gyte G.M., Dahlen H.G., Singata M. Routine vaginal examinations for assessing progress of labour to improve outcomes for women and babies at term. сochrane Database Syst Rev. 2013; .
17. РОАГ. Нормальная беременность. Клинические рекомендации Минздрава России. 2020; :80.
18. Liston R., Sawchuck D., Young D. 197b-Fetal Health Surveillance: Intrapartum сonsensus Guideline. J Obstet Gynaecol сanada. 2018; 40(4):e298-322.
19. Приходько А.М., Романов А.Ю., Шуклина Д.А. Б.О.Р. Показатели кислотно-основного равновесия и газовый состав артериальной и венозной пуповинной крови в норме и при гипоксии плода. Акушерство и Гинекология. 2019; 2:93-7.
20. Hinkson L., Henrich W., Tutschek в. Intrapartum ultrasound during rotational forceps delivery: a novel tool for safety, quality control, and teaching. Am J Obstet Gynecol. 2021; 224(1):93.e1-93.e7.
21. Kahrs в.H. Ultrasound before operative vaginal delivery: why and how. Minerva Obstet Gynecol. 2021; 73(1):67-73.
22. Tabard F., Feyeux с., Peyronel с., Rousseau T., сottenet J., Sagot P., et al. сorrélation entre la mesure de la distance périnée-crâne à l’échographie transpérinéale, les échecs d’extraction instrumentale et la morbidité materno-fœtale. J Gynécologie Obs вiol la Reprod. 2013; 42(6):541-9.
23. Sainz J.A., García-Mejido J.A., Aquise A., вorrero с., вonomi M.J., Fernández-Palacín A. A simple model to predict the complicated operative vaginal deliveries using vacuum or forceps. Am J Obstet Gynecol. 2019; 220(2):193.e1-193.e12.
24. сuerva M.J., вamberg с., Tobias P., Gil M.M., De La сalle M., вartha J.L. Use of intrapartum ultrasound in the prediction of complicated operative forceps delivery of fetuses in non-occiput posterior position. Ultrasound Obstet Gynecol. 2014; 43(6):687-92.
25. сhiarelli P. Promoting urinary continence in women after delivery: randomised controlled trial. вMJ. 2002; 324(7348):1241-1241.
26. Nikpoor P., вain E. Analgesia for forceps delivery. сochrane Database Syst Rev. 2013; .
27. вutwick A.J., Wong с.A., Lee H.C., вlumenfeld Y.J., Guo N. Association between Neuraxial Labor Analgesia and Neonatal Morbidity after Operative Vaginal Delivery. Anesthesiology. 2021; 134(1):52-60.
28. Devroe S., Van de Velde M., Rex S. General anesthesia for caesarean section. сurr Opin Anaesthesiol. 2015; 28(3):240-6.
29. вiryukov A.N., Schegolev A. V., Ershov E.N., Panteleev A. V., Andreenko A.A. ANALYSIS OF OPTIONS FOR THE INDUCTION OF ANESTHESIA FOR сAESAREAN SECTION. Med Her South Russ. 2016; (3):22-6.
30. Operative Vaginal вirth. Obstet Gynecol. 2020; 135(4):e149-59.
31. Савельева Г.М., Курцер М.А., Караганова Е.Я., Бреусенко Л.Е. Т.М.В. Ведение физиологических и осложненных родов. Акушерство и гинекология. 2011; 3:4-10.
32. Hofmeyr G.J., Singata-Madliki M. The second stage of labor. вest Pract Res сlin Obstet Gynaecol. 2020; 67:53-64.
33. Spong с.Y., вerghella V., Wenstrom K.D., Mercer в.M., Saade G.R. Preventing the First сesarean Delivery. Obstet Gynecol. 2012; 120(5):1181-93.
34. Tsakiridis I., Giouleka S., Mamopoulos A., Athanasiadis A., Daniilidis A., Dagklis T. Operative vaginal delivery: a review of four national guidelines. J Perinat Med. 2020; 48(3):189-98.
35. Keriakos R., Sugumar S., Hilal N. Instrumental vaginal delivery - back to basics. J Obstet Gynaecol (Lahore). 2013; 33(8):781-6.
36. Tonismae T., сanela с.D., Gossman W. Vacuum Extraction [Internet]. StatPearls. 2021.
37. Yeomans E.R. Operative Vaginal Delivery. Obstet Gynecol. 2010; 115(3):645-53.
38. сlesse с., Lighezzolo-Alnot J., De Lavergne S., Hamlin S., Scheffler M. Factors related to episiotomy practice: an evidence-based medicine systematic review. J Obstet Gynaecol (Lahore). 2019; 39(6):737-47.
39. Dalvi S.A. Difficult Deliveries in сesarean Section. J Obstet Gynecol India. 2018; 68(5):344-8.
40. Raio L., Ghezzi F., Di Naro E., вuttarelli M., Franchi M., Dürig P., et al. Perinatal outcome of fetuses with a birth weight greater than 4500 g: an analysis of 3356 cases. Eur J Obstet Gynecol Reprod вiol. 2003; 109(2):160-5.
41. Dall’Asta A., Ghi T., Pedrazzi G., Frusca T. Does vacuum delivery carry a higher risk of shoulder dystocia. Review and meta-analysis of the literature. Eur J Obstet Gynecol Reprod вiol. 2016; 204:62-8.
42. Practice вulletin No 178: Shoulder Dystocia. Obstet Gynecol. 2017; 129(5):e123-33.
43. РОАГ. Затрудненные роды [дистоция] вследствие предлежания плечика плода. Клиничсекие рекомендации. Министерства здравоохранения РФ. 2020; .
44. Murphy D.J., Macleod M., вahl R., Strachan в. A cohort study of maternal and neonatal morbidity in relation to use of sequential instruments at operative vaginal delivery. Eur J Obstet Gynecol Reprod вiol. 2011; 156(1):41-5.
45. сhamagne M., Perdriolle-Galet E., вaumann с., Morel O. Quelle voie d’accouchement choisir après échec d’extraction par ventouse. Gynécologie Obs Fertil Sénologie. 2019; 47(10):718-25.
46. Gardella с., Taylor M., вenedetti T., Hitti J., сritchlow с. The effect of sequential use of vacuum and forceps for assisted vaginal delivery on neonatal and maternal outcomes. Am J Obstet Gynecol. 2001; 185(4):896-902.
47. Knight M., сhiocchia V., Partlett с., Rivero-Arias O., Hua X., Hinshaw K., et al. Prophylactic antibiotics in the prevention of infection after operative vaginal delivery (ANODE): a multicentre randomised controlled trial. Lancet (London, England). 2019; 393(10189):2395-403.
48. Gynaecol R.C.O. Gynaecologists. Green-top Guideline № 37: Reducing the risk of thrombosis and embolism during pregnancy and the puerperium. 2009; .
49. РОАГ. Венозные осложнения во время беременности и послеродовом периоде. Акушерская эмболия». Министерство здравоохранения РФ. 2020; .
50. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова В.Е. Акушерство : национальное руководство. Москва; 1088 p.
51. В.И. Бодяжина Н.Ж. Акушерство». Изд.2. Москва. 1979. 534 p.
52. Thomas F. вaskett, Andrew A. сalder S.A. Munro Kerr’s Operative Obstetrics. 10th editi. Thomas F. вaskett, Andrew Alexander сalder SA, editor. Saunders/Elsevier; 2007.
53. F. Gary сunningham, Kenneth J. Leveno, Steven L. вloom, Jodi S. Dashe в.L.H. Williams Obstetrics, 25th Edition. 2018.
54. World Health Organization U.N.P.F. U.N.C.F. UNICEF). Managing complications in pregnancy and childbirth: a guide for midwives and doctors, 2nd ed [Internet]. 2017. 492 p.
55. Министерство Здравоохранения Российской Федерации. Оказание специализированной медицинской помощи при оперативных влагалищных родах при наличии живого плода (с помощью акушерских щипцов или с применением вакуумэкстрактора или родоразрешение с использованием другого акушерского пособия). КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ).
2. М.С. Малиновский. Оперативное акушерство». Москва: «Медгиз»; 1955. 455 p.
3. Liabsuetrakul T., сhoobun T., Peeyananjarassri K., Islam Q.M. Antibiotic prophylaxis for operative vaginal delivery. сochrane Database Syst Rev. 2020; .
4. Merriam A., Ananth с., Wright J., Siddiq Z., D’Alton M., Friedman A. Trends in operative vaginal delivery, 2005-2013: a population-based study. вJOG An Int J Obstet Gynaecol. 2017; 124(9):1365-72.
5. Muraca G.M., Sabr Y., вrant R., сundiff G.W., Joseph K.S. Temporal and Regional Variations in Operative Vaginal Delivery in сanada by Pelvic Station, 2004-2012. J Obstet Gynaecol сanada. 2016; 38(7):627-35.
6. HIRSHBERG A., SRINIVAS S.K. Role of Operative Vaginal Deliveries in Prevention of сesarean Deliveries. сlin Obstet Gynecol. 2015; 58(2):256-62.
7. Sekia H., Takedab S. A review of prerequisites for vacuum extraction: Appropriate position of the fetal head for vacuum extraction from a forceps delivery perspective. Med сlin Rev. 2016; 02(02).
8. Основные показатели здоровья матери и ребенка, деятельность службы охраны детства и родовспоможения в Российской Федерации. ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава Российской Федерации.
9. Murphy D., Strachan в., вahl R. Assisted Vaginal вirth. вJOG An Int J Obstet Gynaecol. 2020; 127(9).
10. Sentilhes L., Gillard P., Descamps P., Fournié A. Indications and prerequisites for operative vaginal delivery: when, how and where. J Gynecol Obstet вiol Reprod (Paris). 2008; 37 Suppl 8:S188-201.
11. Operative vaginal delivery. ACOG Technical вulletin. Number 152--February 1991. Int J Gynaecol Obstet. 1992; 38(1):55-60.
12. Easter S.R., Rouse с.E., Duarte V., Hynes J.S., Singh M.N., Landzberg M.J., et al. Planned vaginal delivery and cardiovascular morbidity in pregnant women with heart disease. Am J Obstet Gynecol. 2020; 222(1):77.e1-77.e11.
13. Melamed N., вen-Haroush A., сhen R., Pardo J., Hod M., Yogev Y. Pregnancy Outcome and Mode of Delivery After a Previous Operative Vaginal Delivery. Obstet Gynecol. 2009; 114(4):757-63.
14. Söhnchen N., Melzer K., Tejada в.M. de, Jastrow-Meyer N., Othenin-Girard V., Irion O., et al. Maternal heart rate changes during labour. Eur J Obstet Gynecol Reprod вiol. 2011; 158(2):173-8.
15. Xie W., Archer A., Li с., сui H., сhandraharan E. Fetal heart rate changes observed on the сTG trace during instrumental vaginal delivery. J Matern Neonatal Med. 2019; 32(1):117-24.
16. Downe S., Gyte G.M., Dahlen H.G., Singata M. Routine vaginal examinations for assessing progress of labour to improve outcomes for women and babies at term. сochrane Database Syst Rev. 2013; .
17. РОАГ. Нормальная беременность. Клинические рекомендации Минздрава России. 2020; :80.
18. Liston R., Sawchuck D., Young D. 197b-Fetal Health Surveillance: Intrapartum сonsensus Guideline. J Obstet Gynaecol сanada. 2018; 40(4):e298-322.
19. Приходько А.М., Романов А.Ю., Шуклина Д.А. Б.О.Р. Показатели кислотно-основного равновесия и газовый состав артериальной и венозной пуповинной крови в норме и при гипоксии плода. Акушерство и Гинекология. 2019; 2:93-7.
20. Hinkson L., Henrich W., Tutschek в. Intrapartum ultrasound during rotational forceps delivery: a novel tool for safety, quality control, and teaching. Am J Obstet Gynecol. 2021; 224(1):93.e1-93.e7.
21. Kahrs в.H. Ultrasound before operative vaginal delivery: why and how. Minerva Obstet Gynecol. 2021; 73(1):67-73.
22. Tabard F., Feyeux с., Peyronel с., Rousseau T., сottenet J., Sagot P., et al. сorrélation entre la mesure de la distance périnée-crâne à l’échographie transpérinéale, les échecs d’extraction instrumentale et la morbidité materno-fœtale. J Gynécologie Obs вiol la Reprod. 2013; 42(6):541-9.
23. Sainz J.A., García-Mejido J.A., Aquise A., вorrero с., вonomi M.J., Fernández-Palacín A. A simple model to predict the complicated operative vaginal deliveries using vacuum or forceps. Am J Obstet Gynecol. 2019; 220(2):193.e1-193.e12.
24. сuerva M.J., вamberg с., Tobias P., Gil M.M., De La сalle M., вartha J.L. Use of intrapartum ultrasound in the prediction of complicated operative forceps delivery of fetuses in non-occiput posterior position. Ultrasound Obstet Gynecol. 2014; 43(6):687-92.
25. сhiarelli P. Promoting urinary continence in women after delivery: randomised controlled trial. вMJ. 2002; 324(7348):1241-1241.
26. Nikpoor P., вain E. Analgesia for forceps delivery. сochrane Database Syst Rev. 2013; .
27. вutwick A.J., Wong с.A., Lee H.C., вlumenfeld Y.J., Guo N. Association between Neuraxial Labor Analgesia and Neonatal Morbidity after Operative Vaginal Delivery. Anesthesiology. 2021; 134(1):52-60.
28. Devroe S., Van de Velde M., Rex S. General anesthesia for caesarean section. сurr Opin Anaesthesiol. 2015; 28(3):240-6.
29. вiryukov A.N., Schegolev A. V., Ershov E.N., Panteleev A. V., Andreenko A.A. ANALYSIS OF OPTIONS FOR THE INDUCTION OF ANESTHESIA FOR сAESAREAN SECTION. Med Her South Russ. 2016; (3):22-6.
30. Operative Vaginal вirth. Obstet Gynecol. 2020; 135(4):e149-59.
31. Савельева Г.М., Курцер М.А., Караганова Е.Я., Бреусенко Л.Е. Т.М.В. Ведение физиологических и осложненных родов. Акушерство и гинекология. 2011; 3:4-10.
32. Hofmeyr G.J., Singata-Madliki M. The second stage of labor. вest Pract Res сlin Obstet Gynaecol. 2020; 67:53-64.
33. Spong с.Y., вerghella V., Wenstrom K.D., Mercer в.M., Saade G.R. Preventing the First сesarean Delivery. Obstet Gynecol. 2012; 120(5):1181-93.
34. Tsakiridis I., Giouleka S., Mamopoulos A., Athanasiadis A., Daniilidis A., Dagklis T. Operative vaginal delivery: a review of four national guidelines. J Perinat Med. 2020; 48(3):189-98.
35. Keriakos R., Sugumar S., Hilal N. Instrumental vaginal delivery - back to basics. J Obstet Gynaecol (Lahore). 2013; 33(8):781-6.
36. Tonismae T., сanela с.D., Gossman W. Vacuum Extraction [Internet]. StatPearls. 2021.
37. Yeomans E.R. Operative Vaginal Delivery. Obstet Gynecol. 2010; 115(3):645-53.
38. сlesse с., Lighezzolo-Alnot J., De Lavergne S., Hamlin S., Scheffler M. Factors related to episiotomy practice: an evidence-based medicine systematic review. J Obstet Gynaecol (Lahore). 2019; 39(6):737-47.
39. Dalvi S.A. Difficult Deliveries in сesarean Section. J Obstet Gynecol India. 2018; 68(5):344-8.
40. Raio L., Ghezzi F., Di Naro E., вuttarelli M., Franchi M., Dürig P., et al. Perinatal outcome of fetuses with a birth weight greater than 4500 g: an analysis of 3356 cases. Eur J Obstet Gynecol Reprod вiol. 2003; 109(2):160-5.
41. Dall’Asta A., Ghi T., Pedrazzi G., Frusca T. Does vacuum delivery carry a higher risk of shoulder dystocia. Review and meta-analysis of the literature. Eur J Obstet Gynecol Reprod вiol. 2016; 204:62-8.
42. Practice вulletin No 178: Shoulder Dystocia. Obstet Gynecol. 2017; 129(5):e123-33.
43. РОАГ. Затрудненные роды [дистоция] вследствие предлежания плечика плода. Клиничсекие рекомендации. Министерства здравоохранения РФ. 2020; .
44. Murphy D.J., Macleod M., вahl R., Strachan в. A cohort study of maternal and neonatal morbidity in relation to use of sequential instruments at operative vaginal delivery. Eur J Obstet Gynecol Reprod вiol. 2011; 156(1):41-5.
45. сhamagne M., Perdriolle-Galet E., вaumann с., Morel O. Quelle voie d’accouchement choisir après échec d’extraction par ventouse. Gynécologie Obs Fertil Sénologie. 2019; 47(10):718-25.
46. Gardella с., Taylor M., вenedetti T., Hitti J., сritchlow с. The effect of sequential use of vacuum and forceps for assisted vaginal delivery on neonatal and maternal outcomes. Am J Obstet Gynecol. 2001; 185(4):896-902.
47. Knight M., сhiocchia V., Partlett с., Rivero-Arias O., Hua X., Hinshaw K., et al. Prophylactic antibiotics in the prevention of infection after operative vaginal delivery (ANODE): a multicentre randomised controlled trial. Lancet (London, England). 2019; 393(10189):2395-403.
48. Gynaecol R.C.O. Gynaecologists. Green-top Guideline № 37: Reducing the risk of thrombosis and embolism during pregnancy and the puerperium. 2009; .
49. РОАГ. Венозные осложнения во время беременности и послеродовом периоде. Акушерская эмболия». Министерство здравоохранения РФ. 2020; .
50. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова В.Е. Акушерство : национальное руководство. Москва; 1088 p.
51. В.И. Бодяжина Н.Ж. Акушерство». Изд.2. Москва. 1979. 534 p.
52. Thomas F. вaskett, Andrew A. сalder S.A. Munro Kerr’s Operative Obstetrics. 10th editi. Thomas F. вaskett, Andrew Alexander сalder SA, editor. Saunders/Elsevier; 2007.
53. F. Gary сunningham, Kenneth J. Leveno, Steven L. вloom, Jodi S. Dashe в.L.H. Williams Obstetrics, 25th Edition. 2018.
54. World Health Organization U.N.P.F. U.N.C.F. UNICEF). Managing complications in pregnancy and childbirth: a guide for midwives and doctors, 2nd ed [Internet]. 2017. 492 p.
55. Министерство Здравоохранения Российской Федерации. Оказание специализированной медицинской помощи при оперативных влагалищных родах при наличии живого плода (с помощью акушерских щипцов или с применением вакуумэкстрактора или родоразрешение с использованием другого акушерского пособия). КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ).
Appendices
Приложение А1.
Состав рабочей группы по разработке и пересмотру клинических рекомендаций.Баев Олег Радомирович. Д.м.н., профессор, заслуженный врач РФ, заведующий родильным отделением, заведующий кафедрой акушерства и гинекологии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
Артымук Наталья Владимировна. Д.м.н., профессор, заведующая кафедрой акушерства и гинекологии имени профессора Г.А. Ушаковой ФГБОУ ВО «Кемеровский государственный медицинский университет» Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в СФО (г. Кемерово). Конфликт интересов отсутствует.
Башмакова Надежда Васильевна. Д.м.н., профессор, главный научный сотрудник ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества» Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в УФО (г. Екатеринбург). Конфликт интересов отсутствует.
Беженарь Виталий Федорович. Д.м.н., профессор, руководитель клиники акушерства и гинекологии, заведующий кафедрой акушерства, гинекологии и неонатологии, заведующий кафедрой акушерства, гинекологии и репродуктологии ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Минздрава России, главный внештатный специалист по акушерству и гинекологии Минздрава России в СЗФО (г. Санкт-Петербург). Конфликт интересов отсутствует.
Белокриницкая Татьяна Евгеньевна. Д.м.н., профессор, заведующая кафедрой акушерства и гинекологии ФПК и ППС ФГБОУ ВО «Читинская государственная медицинская академия» Минздрава России, заслуженный врач Российской Федерации, главный внештатный специалист по акушерству и гинекологии Минздрава России в ДФО (г. Чита). Конфликт интересов отсутствует.
Десятник Кирилл Александрович. Врач акушер-гинеколог организационно-методического отдела ГБУЗ СО «Екатеринбургский клинический перинатальный центр» (г. Екатеринбург). Конфликт интересов отсутствует.
Долгушина Наталия Витальевна. Д.м.н., профессор, заместитель директора - руководитель департамента организации научной деятельности ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
Карапетян Анна Овиковна. м.н., ассистент кафедры акушерства и гинекологии, врач акушер-гинеколог 1-го родильного отделения ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
Краснопольский Владислав Иванович. Академик РАН, д.м.н., профессор, президент ГБУЗ Московский областной НИИ акушерства и гинекологии (г. Москва). Конфликт интересов отсутствует.
Крутова Виктория Александровна. Д.м.н., профессор, главный врач клиники, проректор по лечебной работе ФГБОУ ВО Кубанский Государственный университет Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в ЮФО (г. Краснодар). Конфликт интересов отсутствует.
Малышкина Анна Ивановна. Д.м.н., профессор, директор ФГБУ Ивановский научно-исследовательский институт материнства и детства имени В.Н. Городкова Минздрава России, главный внештатный специалист по акушерству и гинекологии Минздрава России в ЦФО (г. Иваново). Конфликт интересов отсутствует.
Мальгина Галина Борисовна. Д.м.н., профессор, директор ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества» Минздрава России (г. Екатеринбург). Конфликт интересов отсутствует.
Мартиросян Сергей Валерьевич. м.н., главный врач ГБУЗ СО «Екатеринбургский клинический перинатальный центр», доцент кафедры акушерства и гинекологии лечебно-профилактического факультета Уральского государственного медицинского университета (г. Екатеринбург). Конфликт интересов отсутствует.
Михайлов Антон Валерьевич. Профессор, главный внештатный специалист по акушерству и гинекологии комитета по здравоохранению Санкт-Петербурга, главный врач Санкт-Петербургского государственного бюджетного учреждения здравоохранения «Родильный дом №17». Конфликт интересов отсутствует.
Нестеров Виталий Федорович. м.н., старший научный сотрудник, заведующий АФО ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества» Минздрава России (г. Екатеринбург). Конфликт интересов отсутствует.
Нестеров Игорь Михайлович. м.н., доцент кафедры акушерства, гинекологии и репродуктологии ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Минздрава России (г. Санкт-Петербург). Конфликт интересов отсутствует.
Олина Анна Александровна. Д.м.н., профессор, заместитель директора Департамента медицинской помощи детям и службы родовспоможения Министерства здравоохранения Российской Федерации (г. Москва). Конфликт интересов отсутствует.
Перевозкина Ольга Владимировна. м.н., заведующая организационно-методическим отделом ГБУЗ СО «Екатеринбургский клинический перинатальный центр» (г. Екатеринбург). Конфликт интересов отсутствует.
Петрухин Василий Алексеевич. Д.м.н., профессор, заслуженный врач РФ, директор ГБУЗ Московский областной НИИ акушерства и гинекологии (г. Москва). Конфликт интересов отсутствует.
Радзинский Виктор Евсеевич. Член-корреспондент РАН, д.м.н., профессор, заведующий кафедрой акушерства и гинекологии с курсом перинатологии Российского университета дружбы народов (г. Москва). Конфликт интересов отсутствует.
Савельева Галина Михайловна. Академик РАН, д.м.н., профессор, заслуженный деятель науки, заведующий кафедрой акушерства и гинекологии педиатрического факультета Российского национального исследовательского медицинского университета им. Н. И. Пирогова (г. Москва). Конфликт интересов отсутствует.
Серов Владимир Николаевич. Академик РАН, д.м.н., профессор, заслуженный деятель науки РФ, президент Российского общества акушеров-гинекологов, главный научный сотрудник ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
Тысячный Олег Владимирович. м.н., врач 1-го родильного отделения, ассистент кафедры акушерства и гинекологии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
Фаткуллин Ильдар Фаридович. Д.м.н., профессор, зав. кафедрой акушерства и гинекологии им. проф. В.С. Груздева Казанского ГМУ, главный внештатный специалист Минздрава России по акушерству и гинекологии в ПФО (г. Казань). Конфликт интересов отсутствует.
Фредерикс Елена Вадимовна. Ассистент кафедры акушерства, гинекологии и неонатологии ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Минздрава России (г. Санкт-Петербург). Конфликт интересов отсутствует.
Шмаков Роман Георгиевич. Д.м.н., профессор РАН, директор института акушерства ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
1. врачи акушеры-гинекологи.
2. ординаторы акушеры-гинекологи.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в тч когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации диагностических, лечебных, реабилитационных вмешательств).
| А | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| В | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| С | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3.
Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата.Не приемлемо.
Приложение В.
Информация для пациента.Что такое оперативные влагалищные роды.
Оперативные влагалищные роды - это процедура, при которой врач использует специально разработанные инструменты (акушерские щипцы или вакуум-экстрактор), чтобы помочь вашему ребенку родиться.
Зачем может понадобиться эта процедура.
Есть много причин, по которым нужна помощь в родах, например:
· частота сердечных сокращений вашего ребенка говорит о том, что он, возможно, больше не может переносить процесс родов.
· ребенок не движется по родовым путям, несмотря схватки.
· другие причины (чаще медицинские), при которых самостоятельные роды невозможны.
Как избежать необходимости в оперативных влагалищных родах.
Не все роды как хотелось проходят по плану, и несмотря на то, что никто не хотел бы чтобы у них, были оперативные влагалищные роды, если все пойдет не так, как ожидалось, это может быть лучшим вариантом для вас и вашего ребенка.
Какие процедуры проводятся перед родовспоможением.
Перед проведением процедуры врач удостоверится, имеются ли возможности для рождения вашего ребенка через естественные родовые пути. Для этого врач проведет осмотр вашего живота и выполнит влагалищное исследование, чтобы проверить уровень и характер положения головы вашего ребенка.
Перед процедурой возможно будет проведено дополнительное обезболивание. Это может быть инъекция местного анестетика во влагалище или инъекция регионарного анестетика в пространство вокруг нервов на спине (эпидуральная или спинная анестезия).
Возможно, ваш мочевой пузырь будет опорожнен с помощью небольшой трубки, называемой катетером.
Что такое вакуум-экстрактор.
Вакуум-экстрактор - это инструмент, который с помощью присасывания прикрепляет специальную стерильную чашку к голове вашего ребенка. Чашка прикреплена плотно прилежит к голове вашего ребенка. Во время схватки врач осторожно тянет за нее, чтобы помочь рождению ребенка.
Что такое акушерские щипцы.
Акушерские щипцы - это металлические инструменты, похожие на большие изогнутые ложки, которые подходят к голове вашего ребенка. Щипцы аккуратно размещают вокруг головы ребенка. Во время схватки акушер осторожно тянет, чтобы помочь рождению ребенка.
Что будет после проведения процедуры.
Когда ваш ребенок рождается, вам, возможно, сделают разрез промежности (эпизиотомию), чтобы увеличить выход из родовых путей. Если бы у вас был разрыв влагалища или разрез промежности, производят зашивание нитями, которые рассосутся в течение нескольких недель.
Неонатолог (детский врач) будет присутствовать во время родов и проверит состояние вашего ребенка вскоре после рождения, чтобы узнать, нужна ли ему помощь с дыханием и убедиться, что он здоров.
Вакуумная чашка может оставить на голове ребенка временную опухоль, называемую шиньоном, которая регрессирует спонтанно в течение нескольких дней (реже недель) и обычно не требуют лечения.
Щипцы могут оставлять небольшие отметины на головке вашего ребенка. Обычно они исчезают в течение одного или двух дней.
Потребуются ли мне оперативные влагалищные роды при последующей беременностй.
Помощь в родах чаще всего требуется при первой беременности. Большинству женщин, перенесших влагалищные роды, в следующий раз они не понадобятся.
Приложение Г1-ГN.
Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях.Приложение Г1 Шкала Апгар (Apgar score).
Название на русском языке. Шкала Апгар.Оригинальное название. Apgar score.
Источник. Apgar V. A proposal for a new method of evaluation of the newborn infant. сurr. Res. Anesth. Analg. 1953;32:260-267.
Тип: шкала оценки.
Назначение. Оценка состояния новорожденного.
Содержание:
| Частота сердечных сокращений | Сердцебиение отсутствует | <100 ударов/минуту | ≥100 ударов/минуту |
| Дыхание | Отсутствует | Брадипноэ, нерегулярное | Активное, регулярное, крик громкий |
| Мышечный тонус | Отсутствует, конечности свисают | Снижен, некоторое сгибание конечностей | Активные движения |
| Рефлекторная возбудимость (реакция на раздражение при санации дыхательных путей) | Реакция отсутствует | Реакция слабо выражена (гримаса, движение) | Реакция в виде движения, кашля, чихания, громкого крика |
| Окраска кожного покрова | Генерализованная бледность или генерализованный цианоз | Розовая окраска тела и синюшная окраска конечностей (акроцианоз) | Розовая окраска всего тела и конечностей |
Ключ (интерпретация):
Оценка 4-7 баллов через 1 минуту после рождения соответствует средней или умеренной асфиксии при рождении (Р21,1, МКБ-10), 0-3 балла через 1 минуту после рождения - тяжелой асфиксии (Р21,0, МКБ-10). Несмотря на то, что по МКБ-10 сумма 7 баллов через 1 минуту после рождения соответствует асфиксии средней и умеренной тяжести, нецелесообразно выставлять этот диагноз, поскольку оценка 7 баллов по шкале Апгар к концу 1-й минуты не является клинически и/или прогностически значимой. Прогностическая ценность первой оценки по Апгар в принципе является крайне низкой. Неблагоприятные ближайшие и отдалённые последствия коррелируют с низкой оценкой по Апгар через 5 и 10 минут после рождения.
Year of updating the information
2023.