ICD-10 codes
Introduction
МКБ 10:
J03.0, J03.8, J03.9.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР489.
URL:
Профессиональные ассоциации:
• Ассоциация врачей инфекционистов Санкт-Петербурга и Ленинградской области (МОО АВИСПО).
• Евро-Азиатское Общество по Инфекционным Болезням.
Утверждены.
Межрегиональной общественной организацией «Ассоциация врачей инфекционистов Санкт-Петербурга и Ленинградской области» (МОО АВИСПО) Международной общественной организацией «Евро-Азиатское Общество по Инфекционным Болезням» .
Согласованы.
J03.0, J03.8, J03.9.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР489.
URL:
Профессиональные ассоциации:
• Ассоциация врачей инфекционистов Санкт-Петербурга и Ленинградской области (МОО АВИСПО).
• Евро-Азиатское Общество по Инфекционным Болезням.
Утверждены.
Межрегиональной общественной организацией «Ассоциация врачей инфекционистов Санкт-Петербурга и Ленинградской области» (МОО АВИСПО) Международной общественной организацией «Евро-Азиатское Общество по Инфекционным Болезням» .
Согласованы.
Professional associations
• Ассоциация врачей инфекционистов Санкт-Петербурга и Ленинградской области (МОО АВИСПО).
• Евро-Азиатское Общество по Инфекционным Болезням.
• Евро-Азиатское Общество по Инфекционным Болезням.
 List of abbreviations
List of abbreviations
АЛТ - аланинаминотрансфераза.
АСТ - Аспартатаминотрансфераза.
ВОЗ - Всемирная организация здравоохранения.
ДНК - Дезоксирибонуклеиновая кислота.
КФК - Креатинфосфокиназа.
ЛДГ - Лактатдегидрогеназа.
МЗ РФ - Министерство здравоохранения Российской Федерации.
МКБ-10 - Международная классификация болезней, травм, и состояний, влияющих на здоровье 10-го пересмотра.
ОМС - Обязательное медицинское страхование граждан.
ОК ПМУ - Отраслевой классификатор Простые медицинские услуги .
ОКОНХ - Общероссийский классификатор отраслей народного хозяйства.
ПМУ - Простая медицинская услуга.
УЗИ - Ультразвуковое исследование.
ФЗ - Федеральный закон.
ЭКГ - Электрокардиограмма.
ЭхоКГ - Ультрозвуковой исследование сердца.
АСТ - Аспартатаминотрансфераза.
ВОЗ - Всемирная организация здравоохранения.
ДНК - Дезоксирибонуклеиновая кислота.
КФК - Креатинфосфокиназа.
ЛДГ - Лактатдегидрогеназа.
МЗ РФ - Министерство здравоохранения Российской Федерации.
МКБ-10 - Международная классификация болезней, травм, и состояний, влияющих на здоровье 10-го пересмотра.
ОМС - Обязательное медицинское страхование граждан.
ОК ПМУ - Отраслевой классификатор Простые медицинские услуги .
ОКОНХ - Общероссийский классификатор отраслей народного хозяйства.
ПМУ - Простая медицинская услуга.
УЗИ - Ультразвуковое исследование.
ФЗ - Федеральный закон.
ЭКГ - Электрокардиограмма.
ЭхоКГ - Ультрозвуковой исследование сердца.
Terms and definitions
Заболевание. Возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Инструментальная диагностика. Диагностика с использованием для обследования больного различных приборов, аппаратов и инструментов.
Исходы заболеваний. Медицинские и биологические последствия заболевания.
Качество медицинской помощи. Совокупность характеристик, отражающих своевременность оказания медицинской помощи, правильность выбора методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи, степень достижения запланированного результата.
Клинические рекомендации (протокол лечения) оказания медицинской помощи детям. Нормативный документ системы стандартизации в здравоохранении, определяющий требования к выполнению медицинской помощи больному при определенном заболевании, с определенным синдромом или при определенной клинической ситуации.
Клиническая ситуация. Случай, требующий регламентации медицинской помощи вне зависимости от заболевания или синдрома.
Лабораторная диагностика. Совокупность методов, направленных на анализ исследуемого материала с помощью различного специального оборудования.
Медицинское вмешательство. Выполняемые медицинским работником по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, исследовательскую, диагностическую, лечебную, реабилитационную направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности.
Медицинская услуга. Медицинское вмешательство или комплекс медицинских вмешательств, направленных на профилактику, диагностику и лечение заболеваний, медицинскую реабилитацию и имеющих самостоятельное законченное значение.
Нозологическая форма. Совокупность клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать заболевание (отравление, травму, физиологическое состояние) и отнести его к группе состояний с общей этиологией и патогенезом, клиническими проявлениями, общими подходами к лечению и коррекции состояния.
Осложнение заболевания. Присоединение к заболеванию синдрома нарушения физиологического процесса; - нарушение целостности органа или его стенки; - кровотечение; - развившаяся острая или хроническая недостаточность функции органа или системы органов.
Основное заболевание. Заболевание, которое само по себе или в связи с осложнениями вызывает первоочередную необходимость оказания медицинской помощи в связи с наибольшей угрозой работоспособности, жизни и здоровью, либо приводит к инвалидности, либо становится причиной смерти.
Пациент. Физическое лицо, которому оказывается медицинская помощь или которое обратилось за оказанием медицинской помощи независимо от наличия у него заболевания и от его состояния.
Последствия (результаты). Исходы заболеваний, социальные, экономические результаты применения медицинских технологий.
Симптом. Любой признак болезни, доступный для определения независимо от метода, который для этого применялся.
Синдром. Состояние, развивающееся как следствие заболевания и определяющееся совокупностью клинических, лабораторных, инструментальных диагностических признаков, позволяющих идентифицировать его и отнести к группе состояний с различной этиологией, но общим патогенезом, клиническими проявлениями, общими подходами к лечению, зависящих, вместе с тем, и от заболеваний, лежащих в основе синдрома.
Состояние. Изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи.
Сопутствующее заболевание. Заболевание, которое не имеет причинно-следственной связи с основным заболеванием, уступает ему в степени необходимости оказания медицинской помощи, влияния на работоспособность, опасности для жизни и здоровья и не является причиной смерти.
Тяжесть заболевания или состояния. Критерий, определяющий степень поражения органов и (или) систем организма человека либо нарушения их функций, обусловленные заболеванием или состоянием либо их осложнением.
Уровень достоверности доказательств. Отражает степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Функция органа, ткани, клетки или группы клеток. Составляющее физиологический процесс свойство, реализующее специфическое для соответствующей структурной единицы организма действие.
Инструментальная диагностика. Диагностика с использованием для обследования больного различных приборов, аппаратов и инструментов.
Исходы заболеваний. Медицинские и биологические последствия заболевания.
Качество медицинской помощи. Совокупность характеристик, отражающих своевременность оказания медицинской помощи, правильность выбора методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи, степень достижения запланированного результата.
Клинические рекомендации (протокол лечения) оказания медицинской помощи детям. Нормативный документ системы стандартизации в здравоохранении, определяющий требования к выполнению медицинской помощи больному при определенном заболевании, с определенным синдромом или при определенной клинической ситуации.
Клиническая ситуация. Случай, требующий регламентации медицинской помощи вне зависимости от заболевания или синдрома.
Лабораторная диагностика. Совокупность методов, направленных на анализ исследуемого материала с помощью различного специального оборудования.
Медицинское вмешательство. Выполняемые медицинским работником по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, исследовательскую, диагностическую, лечебную, реабилитационную направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности.
Медицинская услуга. Медицинское вмешательство или комплекс медицинских вмешательств, направленных на профилактику, диагностику и лечение заболеваний, медицинскую реабилитацию и имеющих самостоятельное законченное значение.
Нозологическая форма. Совокупность клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать заболевание (отравление, травму, физиологическое состояние) и отнести его к группе состояний с общей этиологией и патогенезом, клиническими проявлениями, общими подходами к лечению и коррекции состояния.
Осложнение заболевания. Присоединение к заболеванию синдрома нарушения физиологического процесса; - нарушение целостности органа или его стенки; - кровотечение; - развившаяся острая или хроническая недостаточность функции органа или системы органов.
Основное заболевание. Заболевание, которое само по себе или в связи с осложнениями вызывает первоочередную необходимость оказания медицинской помощи в связи с наибольшей угрозой работоспособности, жизни и здоровью, либо приводит к инвалидности, либо становится причиной смерти.
Пациент. Физическое лицо, которому оказывается медицинская помощь или которое обратилось за оказанием медицинской помощи независимо от наличия у него заболевания и от его состояния.
Последствия (результаты). Исходы заболеваний, социальные, экономические результаты применения медицинских технологий.
Симптом. Любой признак болезни, доступный для определения независимо от метода, который для этого применялся.
Синдром. Состояние, развивающееся как следствие заболевания и определяющееся совокупностью клинических, лабораторных, инструментальных диагностических признаков, позволяющих идентифицировать его и отнести к группе состояний с различной этиологией, но общим патогенезом, клиническими проявлениями, общими подходами к лечению, зависящих, вместе с тем, и от заболеваний, лежащих в основе синдрома.
Состояние. Изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи.
Сопутствующее заболевание. Заболевание, которое не имеет причинно-следственной связи с основным заболеванием, уступает ему в степени необходимости оказания медицинской помощи, влияния на работоспособность, опасности для жизни и здоровья и не является причиной смерти.
Тяжесть заболевания или состояния. Критерий, определяющий степень поражения органов и (или) систем организма человека либо нарушения их функций, обусловленные заболеванием или состоянием либо их осложнением.
Уровень достоверности доказательств. Отражает степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Функция органа, ткани, клетки или группы клеток. Составляющее физиологический процесс свойство, реализующее специфическое для соответствующей структурной единицы организма действие.
Description
Стрептококковый тонзиллит (ангина) - инфекционное заболевание (одна из форм проявления стрептококковой инфекции), вызываемое преимущественно стрептококками группы А, передающееся воздушно-капельным путем и характеризующееся наличием лихорадки, симптомов интоксикации и местного воспалительного процесса в месте входных ворот инфекции (на небных миндалинах) [1, 2, 3].
Reasons
Этиология.
Возбудителем является гемолитический стрептококк ( S treptococcus haemolyticus). Это микроб шаровидной или овальной формы, в мазках образует цепи различной длины, окрашивается по Грамму; из всей группы стрептококков выделяется по характеру гемолиза на плотных средах с добавлением крови. Стрептококки по этому признаку делятся на α-зеленящие - их колонии окружены зеленоватой зоной гемолиза, β-гемолитические, образующие зону гемолиза вокруг колонии, и негемолитические. Среди β-гемолитических стрептококков по реакции преципитации выделяют 17 групп, обозначенных буквами алфавита от А до S (Lancefild, 1933: Griffits, 1935). Заболевания у человека вызывают стрептококки преимущественно группы А. Однако в последние годы появились указания на значение в патологии и стрептококков группы В, особенно у новорожденных и ослабленных, а также у недоношенных детей. Среди стрептококков группы А выделено около 60 разных серологических типов, которые определяются по реакции агглютинации с соответствующими сыворотками иммунизированных животных [1, 2, 3, 4, 5].
Патогенез.
Местом внедрения стрептококка чаще всего служат миндалины и лимфоидная ткань верхних дыхательных путей, реже - поврежденная кожа (опрелость, ожог, раны), где и возникает первичный воспалительный очаг с размножением стрептококков, накоплением токсинов и продуктов распада тканей и микробных тел. Из местного воспалительного очага происходит распространение стрептококков, всасывание токсинов, продуктов белкового распада и в организме развивается патологический процесс, в котором выделяют три синдрома или три линии патогенезa: инфекционный (или септический), токсический и аллергический. При хорошей адаптационной способности организма быстром развитии иммунных реакций, этиотропном лечении, процесс может остановиться на любой стадии. Клиническое разнообразие форм стрептококковой инфекции зависит от локализации процесса, различных соотношений между токсигенностью и вирулентностью возбудителя, состоянием макроорганизма, степенью его антибактериального и антитоксического иммунитета, аллергической настроенности, неспецифической резистентности [2, 3, 6, 7, 8].
Инфекционный синдром включает изменения, связанные непосредственно с размножением и жизнедеятельностью стрептококков. На месте внедрения микроба возникает катаральное воспаление, которое может превратиться в гнойное, некротическое (первичный очаг). Гемолитический стрептококк обладает агрессивностью, которая выражается в быстром распространении его из первичного очага в окружающие ткани, в регионарные лимфатические узлы, с развитием периаденита, флегмоны. При наиболее частом поражении слизистой ротоглотки стрептококк может распространяться интраканаликулярно через евстахиеву трубу, в среднее ухо и вызывать отит, мастоидит ; распространение в носоглотку может способствовать развитию синуситов, этмоидитов. Из всех очагов воспаления возможны гематогенная диссеминация и развитие метастатических гнойных очагов в любом органе (септикопиемия).
Токсический синдром развивается вследствие всасывания токсина гемолитического стрептококка и распространения его в организме. Основными проявлениями интоксикации служат лихорадка, тахикардия, нарушение самочувствия, иногда рвота. Степень их выраженности различна, зависит от состояния антитоксического иммунитета больного и от свойств возбудителя.
Аллергический синдром обусловлен аллергизирующим воздействием липополисахаридов стрептококка, которые, всасываясь на протяжении болезни, вызывают аллергическую настроенность и создают предпосылки для развития нефрита, ревматизма, коллагеноза.
Возбудителем является гемолитический стрептококк ( S treptococcus haemolyticus). Это микроб шаровидной или овальной формы, в мазках образует цепи различной длины, окрашивается по Грамму; из всей группы стрептококков выделяется по характеру гемолиза на плотных средах с добавлением крови. Стрептококки по этому признаку делятся на α-зеленящие - их колонии окружены зеленоватой зоной гемолиза, β-гемолитические, образующие зону гемолиза вокруг колонии, и негемолитические. Среди β-гемолитических стрептококков по реакции преципитации выделяют 17 групп, обозначенных буквами алфавита от А до S (Lancefild, 1933: Griffits, 1935). Заболевания у человека вызывают стрептококки преимущественно группы А. Однако в последние годы появились указания на значение в патологии и стрептококков группы В, особенно у новорожденных и ослабленных, а также у недоношенных детей. Среди стрептококков группы А выделено около 60 разных серологических типов, которые определяются по реакции агглютинации с соответствующими сыворотками иммунизированных животных [1, 2, 3, 4, 5].
Патогенез.
Местом внедрения стрептококка чаще всего служат миндалины и лимфоидная ткань верхних дыхательных путей, реже - поврежденная кожа (опрелость, ожог, раны), где и возникает первичный воспалительный очаг с размножением стрептококков, накоплением токсинов и продуктов распада тканей и микробных тел. Из местного воспалительного очага происходит распространение стрептококков, всасывание токсинов, продуктов белкового распада и в организме развивается патологический процесс, в котором выделяют три синдрома или три линии патогенезa: инфекционный (или септический), токсический и аллергический. При хорошей адаптационной способности организма быстром развитии иммунных реакций, этиотропном лечении, процесс может остановиться на любой стадии. Клиническое разнообразие форм стрептококковой инфекции зависит от локализации процесса, различных соотношений между токсигенностью и вирулентностью возбудителя, состоянием макроорганизма, степенью его антибактериального и антитоксического иммунитета, аллергической настроенности, неспецифической резистентности [2, 3, 6, 7, 8].
Инфекционный синдром включает изменения, связанные непосредственно с размножением и жизнедеятельностью стрептококков. На месте внедрения микроба возникает катаральное воспаление, которое может превратиться в гнойное, некротическое (первичный очаг). Гемолитический стрептококк обладает агрессивностью, которая выражается в быстром распространении его из первичного очага в окружающие ткани, в регионарные лимфатические узлы, с развитием периаденита, флегмоны. При наиболее частом поражении слизистой ротоглотки стрептококк может распространяться интраканаликулярно через евстахиеву трубу, в среднее ухо и вызывать отит, мастоидит ; распространение в носоглотку может способствовать развитию синуситов, этмоидитов. Из всех очагов воспаления возможны гематогенная диссеминация и развитие метастатических гнойных очагов в любом органе (септикопиемия).
Токсический синдром развивается вследствие всасывания токсина гемолитического стрептококка и распространения его в организме. Основными проявлениями интоксикации служат лихорадка, тахикардия, нарушение самочувствия, иногда рвота. Степень их выраженности различна, зависит от состояния антитоксического иммунитета больного и от свойств возбудителя.
Аллергический синдром обусловлен аллергизирующим воздействием липополисахаридов стрептококка, которые, всасываясь на протяжении болезни, вызывают аллергическую настроенность и создают предпосылки для развития нефрита, ревматизма, коллагеноза.
Epidemiology
Источником стрептококковой инфекции является больной и бактерионоситель.
Механизм передачи стрептококковой инфекции - аэрозольный, путь передачи - преимущественно воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Значение здоровых носителей невелико. Больные могут быть источниками инфекции при любых формах стрептококковой инфекции, но наиболее опасны больные с поражением верхних дыхательных путей. При гнойных поражениях на руках стрептококки могут быть внесены в пищевые продукты (молоко, студень, крем и пр.), где происходит их размножение. В результате употребления инфицированной пищи возникают пищевые токсикоинфекции. Заражение стрептококковой инфекцией через предметы и «третье лицо» возможны, но в распространении инфекции этот путь имеет малое значение [2, 3, 7, 8].
Восприимчивость к стрептококку всеобщая, наиболее высока в детском и молодом возрасте и снижается после 40-50 лет.
Заболеваемость разными формами стрептококковой инфекции велика. Из-за отсутствия регистрации и учета всех заболеваний, вызываемых гемолитическим стрептококком, данных, полностью характеризующих ее распространение, нет. Стрептококковые заболевания чаще возникают осенью и зимой. Носительство может достигать значительной доли среди населения. Иммунитет после перенесенной стрептококковой инфекции носит антитоксический и антимикробный характер.
Механизм передачи стрептококковой инфекции - аэрозольный, путь передачи - преимущественно воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Значение здоровых носителей невелико. Больные могут быть источниками инфекции при любых формах стрептококковой инфекции, но наиболее опасны больные с поражением верхних дыхательных путей. При гнойных поражениях на руках стрептококки могут быть внесены в пищевые продукты (молоко, студень, крем и пр.), где происходит их размножение. В результате употребления инфицированной пищи возникают пищевые токсикоинфекции. Заражение стрептококковой инфекцией через предметы и «третье лицо» возможны, но в распространении инфекции этот путь имеет малое значение [2, 3, 7, 8].
Восприимчивость к стрептококку всеобщая, наиболее высока в детском и молодом возрасте и снижается после 40-50 лет.
Заболеваемость разными формами стрептококковой инфекции велика. Из-за отсутствия регистрации и учета всех заболеваний, вызываемых гемолитическим стрептококком, данных, полностью характеризующих ее распространение, нет. Стрептококковые заболевания чаще возникают осенью и зимой. Носительство может достигать значительной доли среди населения. Иммунитет после перенесенной стрептококковой инфекции носит антитоксический и антимикробный характер.
Classification
Клиническая классификация стрептококкового тонзиллита (ангины):
По характеру местного процесса:
• Катаральный;
• Фолликулярный;
• Лакунарный;
• Пленчато-некротический.
По тяжести:
• Легкой степени тяжести;
• Средней степени тяжести;
• Тяжелой степени тяжести.
По течению:
• Гладкое;
• Негладкое:
• с осложнениями;
• с наслоением вторичной инфекции;
• с обострением хронических заболеваний.
Критерии оценки степени тяжести заболевания по клиническим признакам представлены в Приложении Г2.
По характеру местного процесса:
• Катаральный;
• Фолликулярный;
• Лакунарный;
• Пленчато-некротический.
По тяжести:
• Легкой степени тяжести;
• Средней степени тяжести;
• Тяжелой степени тяжести.
По течению:
• Гладкое;
• Негладкое:
• с осложнениями;
• с наслоением вторичной инфекции;
• с обострением хронических заболеваний.
Критерии оценки степени тяжести заболевания по клиническим признакам представлены в Приложении Г2.
Diagnostics
2,1 Жалобы и анамнез.
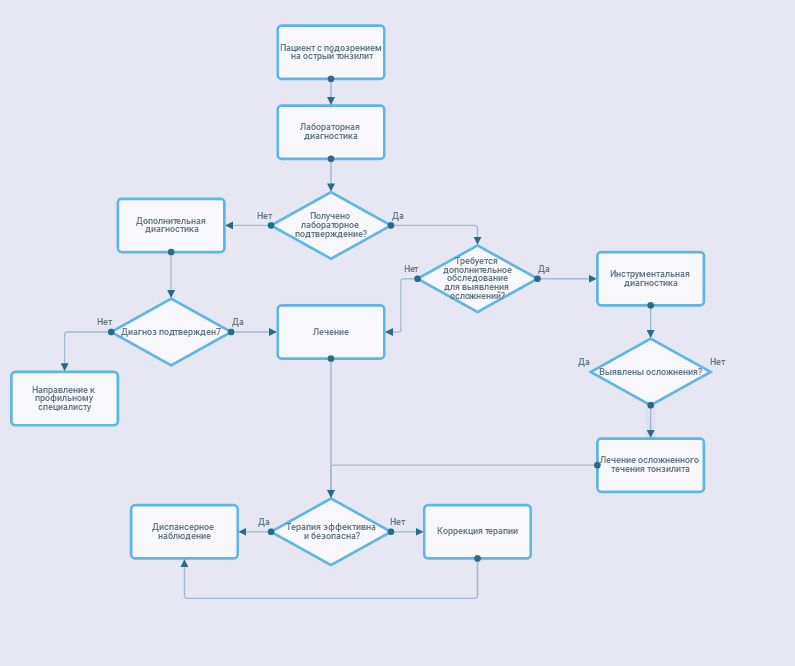
Для тонзиллита характерны короткий и нкубационный период от нескольких часов до 4-5 дней, острое начало болезни, быстрое развитие местного воспалительного очага в ротоглотке, что проявляется отграниченной дужками гиперемия слизистой и миндалин, точечной энантемы на мягком небе, развитие острого тонзиллита - катарального, фолликулярного, лакунарного или некротического, что коррелирует со степенью тяжести тонзиллита, общей интоксикации (головная боль, тошнота, рвота, подъем температуры тела), болезненность и наклонностью к нагноению в регионарных углочелюстных лимфатических узлах [1, 2, 3, 4, 6]. В Приложении Г3.• Рекомендовано собрать анамнез.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 3).
Комментарии. При тонзиллите тщательно расспрашивают о характере начала болезни, лихорадке, её длительности, появлении недомогания, головной боли, нарушении сна, тошноте, рвоте, боли в горле.
• Рекомендовано выяснить данные эпидемиологического анамнеза.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 3).
Комментарии. Длительный к онтакт с больным стрептококковым тонзиллитом и бактерионосителем. Контакт с больными любыми формами стрептококковой инфекции, но наиболее опасны больные с поражением верхних дыхательных путей и ротоглотки. Употребление пищевых продуктов (молоко, студень, крем и пр.), приготовленных человеком с гнойными поражениями на руках. Продолжительность периода, в течение которого больной стрептококковой инфекцией является источником инфекции для окружающих, зависит от способа лечения таких больных. Рациональная терапия больных скарлатиной и ангиной антибиотиками пенициллинового ряда, к которым стрептококки высокочувствительны, приводит к быстрому освобождению организма от возбудителя (в течение полутора-двух суток) [1, 6, 7, 8, 9].
2,2 Физикальное обследование.
• Рекомендовано осмотреть кожные покровы.Уровень убедительности рекомендаций с(уровень достоверности доказательств - 3).
Комментарии. При осмотре рекомендуется обратить внимание на бледность кожных покровов, холодные конечности, проявление озноба при повышении температуры [1, 3, 11].
• Рекомендовано выявление изменений в ротоглотке и налетов на миндалинах.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. Выявляют отграниченную дужками гиперемии слизистой и миндалин, точечную энантему на мягком небе, развитие острого тонзиллита - катарального, фолликулярного, лакунарного или некротического.
• Рекомендовано провести пальпацию периферических лимфоузлов.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. При тонзиллите выявляется регионарный лимфаденит, увеличение углочелюстных лимфоузлов.
2,3 Лабораторная диагностика.
• Рекомендовано проведение клинического анализа крови с исследованием лейкоцитарной формулы, СРБ.Уровень убедительности рекомендаций с(уровень достоверности доказательств - 3).
Комментарии: Клинико-биохимические показатели крови меняются в зависимости от периода и тяжести тонзиллита. В клиническом анализе крови в остром периоде болезни выявляется лейкоцитоз, нейтрофилез, увеличение СОЭ. При легкой степени тяжести, в анализе крови отмечаются небольшой лейкоцитоз, нейтрофилез, слабый сдвиг лейкоцитарной формулы влево до палочкоядерных элементов (или без него), небольшое увеличение СОЭ. У больных средней степени тяжести характеризуются умеренно выраженными лейкоцитозом, нейтрофилезом, более резким становится сдвиг лейкоцитарной формулы влево за счет палочкоядерных элементов, СОЭ увеличивается до значительных цифр. При тяжелой степени тяжести выявляется резко выраженный лейкоцитоз со значительным увеличением числа как сегментоядерных, так и более молодых форм (вплоть до миелоцитов, метамиелоцитов). СОЭ имеет тенденцию к еще большему увеличению. Повышение С реактивного белка >2 стандартных отклонений от нормы [6, 7, 8, 11, 12].
• Рекомендовано проведение общего анализа мочи, биохимического анализа крови: мочевина, креатинин, аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), исследование электролитов крови (калий, натрий, хлор), повышение лактатдегидрогеназы (ЛДГ), креатинфосфокиназы (КФК).
Уровень убедительности рекомендаций с(уровень достоверности доказательств - 3).
Комментарии. У больных могут появиться изменения в моче, свидетельствующие о токсическом поражении почек (увеличение белка, появление единичных эритроцитов, эпителиальных, цилиндрических клеток). Возможно развитие гломерулонефрита на 10-12 сутки от начала заболевания с появлением стойкого мочевого синдрома в виде протеинурии, лейкоцитурии, эритроцитурии, цилиндрурии. Для раннего выявления инфекционно-аллергического миокардита [6, 7, 8, 11, 12].
• Рекомендовано выделение бактериологическим методом в посевах из ротоглотки β-гемолитического стрептококка и иной бактериальной, грибковой флоры.
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Бактериологический метод имеет основополагающее значение для подтверждения диагноза при выделении β-гемолитического стрептококка в посевах отделяемого из ротоглотки [6, 11, 12].
• Рекомендовано определение титра антистрептолизина -О, антител против ДНК-азы и других ферментов, в тч антитоксинов стрептококка.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Пациенты с клиническими симптомами тонзиллита (ангины) для уточнения нозологии и определения прогноза формирования экстратонзиллярных осложнений.
• Рекомендовано проведение реакции коагглютинации.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Реакция коагглютинации является наиболее перспективным методом экспресс-диагностики, позволяющим выявить антиген гемолитического стрептококка в материале из любого очага в течение 30 мин. Возможно использование метода для ранней диагностики бактериальной природы тонзиллита в клинически сомнительных случаях [6, 11, 12].
• Рекомендовано проведение молекулярно-генетического обследования (ПЦР).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. Исследование для выявления возбудителя стрептококковой инфекции (Streptococcus pyogenes), в ходе которого с помощью метода полимеразной цепной реакции в реальном времени определяется генетический материал (ДНК) стрептококка в образце биоматериала, полученном из верхних и нижних отделов дыхательных путей. Возможно использование метода для ранней диагностики бактериальной природы тонзиллита в клинически сомнительных случаях [6, 11, 12].
• Рекомендовано поведение анализа мочи по Нечипоренко.
Уровень убедительности рекомендаций с(уровень достоверности доказательств - 3).
Комментарии. С целью выявления лейкоцитурии, эритроцитурии, цилиндрурии для верификации поражения мочевыводящих путей при стрептококковом тонзиллите.
• Рекомендовано проведение посева из ротоглотки и носа на флору.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 3).
Комментарии. Для уточнения иных бактериальных возбудителей местного воспалительного процесса в ротоглотке.
• Рекомендовано проведение посева из ротоглотки и носа на с.diphtheriae.
Уровень убедительности рекомендаций с(уровень достоверности доказательств - 3).
Комментарии. Для исключения местного воспалительного процесса, вызванного с.diphtheriae.
• Рекомендовано бактериологическое исследование мочи с определением антибиотикограммы выделенного возбудителя.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. Рекомендуется бактериологическое исследование мочи с определением антибиотикограммы выделенного возбудителя при появлении дизурии, болей в пояснице, субфебрилитете в остром периоде тонзиллита и/или в периоде выздоровления, изменений в анализах мочи.
2,4 Инструментальная диагностика.
• Рекомендовано проведение УЗИ почек.Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. При изменениях в общем анализе мочи и подозрении на развитие постстрептококкового гломерулонефрита, инфекции мочевыводящих путей, пиелонефрит.
• Рекомендовано проведение рентгенографии придаточных пазух носа при нарушении носового дыхания, гнойном отделяемом.
Уровень убедительности рекомендаций с(уровень достоверности доказательств - 3).
Комментарии. Использование данного метода правомочно при клинических симптомах развития синусита и/или диагностики данного осложнения вследствие активации вторичной бактериальной флоры.
• Рекомендовано проведение УЗИ органов брюшной полости.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. При проведении дифференцильной диагностики с инфекционным мононуклеозом, иерсиниозом, псевдотуберкулезом.
• Рекомендовано проведение ЭхоКГ.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Использование данного метода рекомендуется у пациентов с фоновой кардиологической патологией для раннего выявления декомпенсации и/или при подозрении на развитие воспалительных изменений в миокарде, оболочках сердца, поражение клапанов.
• Рекомендовано проведение ЭКГ.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Использование данного метода рекомендуется у пациентов с фоновой кардиологической патологией для раннего выявления декомпенсации и/или при подозрении на развитие нарушений ритма сердца и проводимости на фоне течения стрептококкового тонзиллита.
2,5 Иная диагностика.
Не предусмотрена.Treatment
Цель терапии:
• мероприятия, направленные на эрадикацию возбудителя;
• устранение интоксикационного и местного синдромов;
• предупреждение развития осложнений со стороны других органов и систем;
• мероприятия, направленные на десенсибилизацию организма.
Методы медикаментозного лечения:
• средства этиотропной терапии;
• средства симптоматической терапии;
Лечение стрептококкового тонзиллита должно начинаться сразу же после появления первых симптомов заболевания с учетом их выраженности.
Режим постельный в течение всего острого периода болезни. Диета должна соответствовать возрасту ребенка и содержать все необходимые ингредиенты.
• Рекомендовано проведение этиотропной терапии острого тонзиллита антибактериальными препаратами группы пенициллинов.
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Рекомендуется применять антибактериальные препараты группы пенициллина, чувствительные к бета-лактамазам (феноксиметилпенициллин, бензилпенициллин) и/или комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (амоксициллин+клавулановая кислота, ампициллин+сульбактам) в дозе согласно инструкции к лекарственному препарату в зависимости от тяжести болезни и возраста пациента длительностью до 10 дней. На фоне противомикробной терапии данными препаратами наблюдается достоверная положительная динамика в течение болезни. Уменьшается продолжительность таких ведущих симптомов, как лихорадка, интоксикация, купирование острого тонзиллита [9, 11].
• Рекомендовано проведение этиотропной терапии острого тонзиллита антибактериальными препаратами группы макролидов и/или цефалоспоринов.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Проведение этиотропной терапии острого тонзиллита антибактериальными препаратами группы макролиды (эритромицин, азитромицин, кларитромицин, рокситромицин, спиромицин) и/или цефалоспорины 1 и 3 поколения (цефазолин, цефотаксим, цефтриаксон) показаны при наличии аллергической реакции у пациента в анамнезе на препараты пенициллиной группы, позднего получения лабораторного подтверждения стрептококковой этиологии тонзиллита и ранее начатой эмперической терапии данными препаратами, при отсутствии лабораторного выделения этиологического агента тонзиллита, в дозе согласно инструкции к лекарственному препарату в зависимости от тяжести болезни и возраста пациента длительностью до 5-10 дней. На фоне противомикробной терапии данными препаратами наблюдается достоверная положительная динамика в течение болезни. Уменьшается продолжительность таких ведущих симптомов, как лихорадка, интоксикация, купирование острого тонзиллита [1, 2. 6, 7, 8, 9, 11].
Симптоматическая терапия.
Цель симптоматической терапии:
• уменьшение интоксикации;
• профилактика специфических осложнений;
• коррекция нарушений водно-электролитного баланса;
• восстановление резистентности сосудистой стенки;
• устранение нарушений со стороны сердечно-сосудистой системы.
Следует соблюдать принцип разумной достаточности терапии. Объем и интенсивность терапии определяется формой тяжести, периодом болезни, возрастом пациента.
• Рекомендовано в начальном (лихорадочном) периоде болезни проведение дезинтоксикационной, антиоксидантной терапии при выраженности интоксикационного синдрома.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
• Рекомендовано с целью дезинтоксикации применение 5-10% раствора глюкозы, изотонические солевые растворы, при тяжелом течении болезни дополнительно коллоидные растворы.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. Введение излишней жидкости парентерально, особенно изотонического раствора хлорида натрия, чревато опасностью развития отека легких и мозга. Общее количество жидкости, вводимой парентерально должно применяться из расчета по физиологической потребности.
• Рекомендовано для коррекции электролитных нарушений применение препаратов калия, глюконат кальция 10%, магния.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
• Рекомендовано применение антигистаминных препаратов.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 3).
Комментарии. Применение антигистаминных препаратов показано при развитии сопутствующей аллергической реакции и/или у пациентов с атопическим дерматитом.
• Рекомендовано применение НПВС (парацетамол, ибупрофен, метамизол натрия), спазмолитиков (папаверин) пациентам при фебрильном повышении температуры.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. У пациентов с судорожным синдромом в анамнезе или при развитии судорог на фоне текущего заболевания показано снижение и субфебрильной температуры. Из НПВС у детей с жаропонижающей и болеутоляющей целью применяются парацетамол в суточной дозе 60 мг/кг, ибупрофен в суточной дозе 30 мг/кг. Метамизол натрия в разовой дозе 5-10 мг/кг внутримышечно или внутривенно, а у детей до 3-12 мес. (5-9 кг) только внутримышечно при стойком повышении температуры более 38,5С или отсутствии эффекта на парацетамол, ибупрофен. Спазмолитики в комбинации с анальгетиками применяются при сохранении стойкой фебрильной температуры, отсутствии эффекта на препараты парацетамол и ибупрофен.
- санация верхних дыхательных путей (удаление слизи из носа, полоскание ротоглотки);
- аэрация помещения.
• мероприятия, направленные на эрадикацию возбудителя;
• устранение интоксикационного и местного синдромов;
• предупреждение развития осложнений со стороны других органов и систем;
• мероприятия, направленные на десенсибилизацию организма.
Методы медикаментозного лечения:
• средства этиотропной терапии;
• средства симптоматической терапии;
Лечение стрептококкового тонзиллита должно начинаться сразу же после появления первых симптомов заболевания с учетом их выраженности.
Режим постельный в течение всего острого периода болезни. Диета должна соответствовать возрасту ребенка и содержать все необходимые ингредиенты.
3,1 Консервативное лечение.
Этиотропная терапия.• Рекомендовано проведение этиотропной терапии острого тонзиллита антибактериальными препаратами группы пенициллинов.
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии. Рекомендуется применять антибактериальные препараты группы пенициллина, чувствительные к бета-лактамазам (феноксиметилпенициллин, бензилпенициллин) и/или комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (амоксициллин+клавулановая кислота, ампициллин+сульбактам) в дозе согласно инструкции к лекарственному препарату в зависимости от тяжести болезни и возраста пациента длительностью до 10 дней. На фоне противомикробной терапии данными препаратами наблюдается достоверная положительная динамика в течение болезни. Уменьшается продолжительность таких ведущих симптомов, как лихорадка, интоксикация, купирование острого тонзиллита [9, 11].
• Рекомендовано проведение этиотропной терапии острого тонзиллита антибактериальными препаратами группы макролидов и/или цефалоспоринов.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Проведение этиотропной терапии острого тонзиллита антибактериальными препаратами группы макролиды (эритромицин, азитромицин, кларитромицин, рокситромицин, спиромицин) и/или цефалоспорины 1 и 3 поколения (цефазолин, цефотаксим, цефтриаксон) показаны при наличии аллергической реакции у пациента в анамнезе на препараты пенициллиной группы, позднего получения лабораторного подтверждения стрептококковой этиологии тонзиллита и ранее начатой эмперической терапии данными препаратами, при отсутствии лабораторного выделения этиологического агента тонзиллита, в дозе согласно инструкции к лекарственному препарату в зависимости от тяжести болезни и возраста пациента длительностью до 5-10 дней. На фоне противомикробной терапии данными препаратами наблюдается достоверная положительная динамика в течение болезни. Уменьшается продолжительность таких ведущих симптомов, как лихорадка, интоксикация, купирование острого тонзиллита [1, 2. 6, 7, 8, 9, 11].
Симптоматическая терапия.
Цель симптоматической терапии:
• уменьшение интоксикации;
• профилактика специфических осложнений;
• коррекция нарушений водно-электролитного баланса;
• восстановление резистентности сосудистой стенки;
• устранение нарушений со стороны сердечно-сосудистой системы.
Следует соблюдать принцип разумной достаточности терапии. Объем и интенсивность терапии определяется формой тяжести, периодом болезни, возрастом пациента.
• Рекомендовано в начальном (лихорадочном) периоде болезни проведение дезинтоксикационной, антиоксидантной терапии при выраженности интоксикационного синдрома.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
• Рекомендовано с целью дезинтоксикации применение 5-10% раствора глюкозы, изотонические солевые растворы, при тяжелом течении болезни дополнительно коллоидные растворы.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. Введение излишней жидкости парентерально, особенно изотонического раствора хлорида натрия, чревато опасностью развития отека легких и мозга. Общее количество жидкости, вводимой парентерально должно применяться из расчета по физиологической потребности.
• Рекомендовано для коррекции электролитных нарушений применение препаратов калия, глюконат кальция 10%, магния.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
• Рекомендовано применение антигистаминных препаратов.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 3).
Комментарии. Применение антигистаминных препаратов показано при развитии сопутствующей аллергической реакции и/или у пациентов с атопическим дерматитом.
• Рекомендовано применение НПВС (парацетамол, ибупрофен, метамизол натрия), спазмолитиков (папаверин) пациентам при фебрильном повышении температуры.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. У пациентов с судорожным синдромом в анамнезе или при развитии судорог на фоне текущего заболевания показано снижение и субфебрильной температуры. Из НПВС у детей с жаропонижающей и болеутоляющей целью применяются парацетамол в суточной дозе 60 мг/кг, ибупрофен в суточной дозе 30 мг/кг. Метамизол натрия в разовой дозе 5-10 мг/кг внутримышечно или внутривенно, а у детей до 3-12 мес. (5-9 кг) только внутримышечно при стойком повышении температуры более 38,5С или отсутствии эффекта на парацетамол, ибупрофен. Спазмолитики в комбинации с анальгетиками применяются при сохранении стойкой фебрильной температуры, отсутствии эффекта на препараты парацетамол и ибупрофен.
3,2 Хирургическое лечение.
Не предусмотрено.3,3 Иное лечение.
- физические методы снижения температуры (раздевание, обтирание водой комнатной температуры);- санация верхних дыхательных путей (удаление слизи из носа, полоскание ротоглотки);
- аэрация помещения.
Rehabilitation and outpatient treatment
• Пациенты, перенесшие стрептококковый тонзиллит, быстро и самостоятельно восстанавливаются. В проведении реабилитационных мероприятий не нуждаются. Исключение составляют пациенты, у которых возникли осложнения. В этом случае реабилитационные мероприятия проводятся в соответствии с возникшими осложнениями.
• Пациентам с выраженным астено-вегетативным синдромом рекомендовано постепенное наращивание физических и умственных нагрузок.
• Витаминотерапия назначается до 1,5-2 месяцев (поливитамины, витаминно-минеральные комплексы). Для борьбы с астеническим синдромом и для общего укрепления организма используются растительные средства в периоде реконвалесценции с переходом на профилактическую дозу согласно инструкции к препаратам.
• Пациентам с выраженным астено-вегетативным синдромом рекомендовано постепенное наращивание физических и умственных нагрузок.
• Витаминотерапия назначается до 1,5-2 месяцев (поливитамины, витаминно-минеральные комплексы). Для борьбы с астеническим синдромом и для общего укрепления организма используются растительные средства в периоде реконвалесценции с переходом на профилактическую дозу согласно инструкции к препаратам.
Prevention
Диспансерное наблюдение при стрептококковом тонзиллите необходимо при любой степени тяжести с целью раннего выявления осложнений после перенесенного заболевания. Частота осмотров, объем обследования зависят от перенесенного заболевания и осложнения, и осуществляется участковым врачом педиатром 2 раза в течение 1 мес. Всем пациентам проводится клинический анализ крови, общий анализ мочи 2 раза в месяц (через 7 - 10 дней после выписки и перед снятием с учета). При выявлении клинических симптомов поражения сердца проводится ЭКГ. При наличии болей в суставах, изменениях в анализах мочи, нарушении на ЭКГ, переболевший направляется под наблюдение специалиста (ревматолога, нефролога, кардиолога). Медицинский отвод от плановой вакцинации назначается на 1 месяц. В детский коллектив пациенты допускаются после клинического выздоровления. За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара.
Общие подходы к профилактике.
Все формы стрептококковой инфекции заразны, отличаются большой контагиозностью. Между разными формами имеются тесные эпидемиологические связи. Профилактика очень трудна ввиду широкого распространения легких, стертых, субклинических форм. Профилактические мероприятия направлены на раннюю и активную диагностику, этиотропное лечение, изоляцию больных в организованных коллективах.
Каждый случай заболевания стрептококковой инфекции или подозрение на это заболевание подлежит регистрации и учету по месту их выявления в медицинских, детских, подростковых, оздоровительных организациях в журнале учета инфекционных заболеваний.
Выявление больных стрептококковой инфекцией, в том числе стрептококковым тонзиллитом, скарлатиной, бактерионосителей осуществляют врачи всех специальностей, средние медицинские работники медицинских организаций, детских, подростковых, оздоровительных и других учреждений, независимо от ведомственной принадлежности и форм собственности.
В дошкольных образовательных организациях, а также при формировании детских организованных групп осуществляется выявление больных ангиной, скарлатиной и другими клиническими формами респираторной и кожной стрептококковой инфекции. Дети с клиническими признаками респираторной инфекции в детские организации (группы) не принимаются.
Для купирования вспышек респираторного распространения стрептококковой инфекции в образовательных, медицинских и других организациях проводится выявление и лечение больных со всеми формами стрептококковой инфекции.
Больные ангинами из очага скарлатины, выявленные в течение 7 дней с момента регистрации последнего случая скарлатины, не допускаются в вышеперечисленные организации в течение 22 дней от начала заболевания.
Санация осуществляется путем проведения общих мероприятий, направленных на укрепление организма. С целью профилактики реализации воздушно-капельной передачи возбудителя в организованных коллективах детей и взрослых проводят санитарно-гигиенические мероприятия: уменьшение численности коллектива, его скученности, общие санитарные мероприятия, а также превентивное экспресс-обследование с целью выявления носителей и контактных лиц.
Противоэпидемические мероприятия проводятся в отношении лиц, контактировавших с больным скарлатиной.
Заключительная дезинфекция в очагах стрептококковой инфекции не проводится.
Специфическая профилактика не разработана.
Общие подходы к профилактике.
Все формы стрептококковой инфекции заразны, отличаются большой контагиозностью. Между разными формами имеются тесные эпидемиологические связи. Профилактика очень трудна ввиду широкого распространения легких, стертых, субклинических форм. Профилактические мероприятия направлены на раннюю и активную диагностику, этиотропное лечение, изоляцию больных в организованных коллективах.
Каждый случай заболевания стрептококковой инфекции или подозрение на это заболевание подлежит регистрации и учету по месту их выявления в медицинских, детских, подростковых, оздоровительных организациях в журнале учета инфекционных заболеваний.
Выявление больных стрептококковой инфекцией, в том числе стрептококковым тонзиллитом, скарлатиной, бактерионосителей осуществляют врачи всех специальностей, средние медицинские работники медицинских организаций, детских, подростковых, оздоровительных и других учреждений, независимо от ведомственной принадлежности и форм собственности.
В дошкольных образовательных организациях, а также при формировании детских организованных групп осуществляется выявление больных ангиной, скарлатиной и другими клиническими формами респираторной и кожной стрептококковой инфекции. Дети с клиническими признаками респираторной инфекции в детские организации (группы) не принимаются.
Для купирования вспышек респираторного распространения стрептококковой инфекции в образовательных, медицинских и других организациях проводится выявление и лечение больных со всеми формами стрептококковой инфекции.
Больные ангинами из очага скарлатины, выявленные в течение 7 дней с момента регистрации последнего случая скарлатины, не допускаются в вышеперечисленные организации в течение 22 дней от начала заболевания.
Санация осуществляется путем проведения общих мероприятий, направленных на укрепление организма. С целью профилактики реализации воздушно-капельной передачи возбудителя в организованных коллективах детей и взрослых проводят санитарно-гигиенические мероприятия: уменьшение численности коллектива, его скученности, общие санитарные мероприятия, а также превентивное экспресс-обследование с целью выявления носителей и контактных лиц.
Противоэпидемические мероприятия проводятся в отношении лиц, контактировавших с больным скарлатиной.
Заключительная дезинфекция в очагах стрептококковой инфекции не проводится.
Специфическая профилактика не разработана.
Additional information
Показания к госпитализации:
• Наличие модифицирующих факторов риска в течении болезни (ранний возраст ребенка; пороки развития сердца и сосудов; энцефалопатия; иммунодефицитные состояния).
• Тяжелые формы болезни;
• Эпидемиологические показания - из закрытых коллективов, общежитий, социально неблагополучных семей.
Обязательной госпитализации подлежат больные:
• с тяжелыми и среднетяжелыми формами инфекции;
• дети и подростки из организаций с круглосуточным пребыванием (дома ребенка, детские дома, школы-интернаты, санатории, организации отдыха и оздоровления и другие);
• при невозможности осуществления изоляции и надлежащего ухода за пациентами на дому;
• из семей, где имеются лица, работающие в детских дошкольных образовательных организациях, хирургических и родильных отделениях, детских больницах и поликлиниках, молочных кухнях - при невозможности их изоляции от больного.
Больных госпитализируют в боксы или маломестные палаты при условии одновременного заполнения таковых с целью профилактики реинфекции реконвалесцентов.
Показаниями для госпитализации в отделение реанимации и интенсивной терапии являются тяжелые формы стрептококкового тонзиллита (ангины) с выраженными явлениями токсического синдрома.
Показаниями к госпитализации в хирургическое или оториноларингологическое отделение являются гнойно-септические осложнения стрептококкового тонзиллита (гнойный лимфаденит, аденофлегмона ).
Возможные исходы и их характеристика (табл. 1).
Таблица 1. Классификатор исходов заболевания.
Критерии выздоровления:
• стойкая нормализация температуры в течение 3 дней и более;
• отсутствие интоксикации;
• отсутствие воспалительного процесса в ротоглотке;
• уменьшение размеров тонзиллярных лимфатических узлов.
• Наличие модифицирующих факторов риска в течении болезни (ранний возраст ребенка; пороки развития сердца и сосудов; энцефалопатия; иммунодефицитные состояния).
• Тяжелые формы болезни;
• Эпидемиологические показания - из закрытых коллективов, общежитий, социально неблагополучных семей.
Обязательной госпитализации подлежат больные:
• с тяжелыми и среднетяжелыми формами инфекции;
• дети и подростки из организаций с круглосуточным пребыванием (дома ребенка, детские дома, школы-интернаты, санатории, организации отдыха и оздоровления и другие);
• при невозможности осуществления изоляции и надлежащего ухода за пациентами на дому;
• из семей, где имеются лица, работающие в детских дошкольных образовательных организациях, хирургических и родильных отделениях, детских больницах и поликлиниках, молочных кухнях - при невозможности их изоляции от больного.
Больных госпитализируют в боксы или маломестные палаты при условии одновременного заполнения таковых с целью профилактики реинфекции реконвалесцентов.
Показаниями для госпитализации в отделение реанимации и интенсивной терапии являются тяжелые формы стрептококкового тонзиллита (ангины) с выраженными явлениями токсического синдрома.
Показаниями к госпитализации в хирургическое или оториноларингологическое отделение являются гнойно-септические осложнения стрептококкового тонзиллита (гнойный лимфаденит, аденофлегмона ).
Возможные исходы и их характеристика (табл. 1).
Таблица 1. Классификатор исходов заболевания.
| № п/п | Наименование исхода | Общая характеристика исхода |
| 1 | Восстановление здоровья | При остром заболевании полное исчезновение всех симптомов, отсутствие остаточных явлений, астении |
| 2 | Выздоровление с полным восстановлением физиологического процесса или функции | При остром заболевании полное исчезновение всех симптомов, могут иметь место остаточные явления, астения |
| 3 | Выздоровление с частичным нарушением физиологического процесса, функции или потери части органа | При остром заболевании практически полное исчезновение всех симптомов, но имеют место остаточные явления в виде частичных нарушений отдельных функций или потеря части органа |
| 4 | Улучшение состояния | Уменьшение выраженности симптоматики без излечения |
| 5 | Хронизация | Переход острого процесса в хронический |
| 6 | Прогрессирование | Нарастание симптоматики, появление новых осложнений, ухудшение течения процесса при остром или хроническом заболевании |
| 7 | Отсутствие эффекта | Отсутствие видимого положительного ответа при проведении терапии |
| 8 | Развитие ятрогенных осложнений | Появление новых заболеваний или осложнений, обусловленных проводимой терапией: отторжение органа или трансплантата, аллергическая реакция |
| 9 | Развитие нового заболеввния, связонного с основным | Присоединение нового заболевания, появление которого этиологически или патогенетически связано с исходным заболеванием |
| 10 | Летальный исход | исход наступление смерти в результате заболевания |
Критерии выздоровления:
• стойкая нормализация температуры в течение 3 дней и более;
• отсутствие интоксикации;
• отсутствие воспалительного процесса в ротоглотке;
• уменьшение размеров тонзиллярных лимфатических узлов.
Criteria for assessing the quality of medical care
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1 | Выполнен осмотр врача-инфекциониста и/или педиатра не позднее 2 часов от момента поступления в стационар | 1 | А |
| 2 | Выполнен осмотр врачом-реаниматологом не позднее 15 минут от момента поступления в стационар (при наличии ДН ΙΙ-ΙΙΙ, НК ΙΙ-ΙΙΙ, и других состояний, представляющих угрозу жизни пациента) | 1 | А |
| 3 | Выполнен общий (клинический) анализ крови развернутый | 2 | В |
| 4 | Выполнен общий анализ мочи | 2 | В |
| 5 | Выполнено бактериологическое исследование из ротоглотки для выявления β-гемолитического стрептококка не позднее 24 часов от момента поступления в стационар до начала антибактериальной терапии | 1 | А |
| 6 | Выполнено молекулярно-биологическое или экспресс-диагностика выявления антигена β-гемолитического стрептококка не позднее 24 часов от момента поступления в стационар при тяжелых формах или при дифференциальной диагностике с другими заболениями | 2 | В |
| 7 | Выполнено ЭКГ (при одышке, аускультативных изменениях со стороны сердца, обмороке, стойкой лихорадке более 72 часов) | 2 | В |
| 8 | Выполнена рентгенограмма придаточных пазух носа (при подозрении на синусит) | 2 | В |
| 9 | Выполнено УЗИ почек (при изменениях в анализе мочи, стойкой лихорадке более 72 часов) | 2 | В |
| 10 | Проведена антибактериальная терапия этиотропными препаратами не позднее 24 часов от момента постановки диагноза | 1 | А |
| 11 | Проведена дезинтаксикационная терапия при выраженной интоксикации | 2 | В |
| 12 | Достигнуто купирование острого тонзиллита при визуальном осмотре | 1 | А |
| 13 | Достигнута стойкая нормализация температуры в течение 72 часов | 1 | А |
| 14 | Достигнута нормализация лейкоцитов и лейкоцитарной формулы в периферической крови | 2 | В |
References
• Справочник по инфекционным болезням у детей. Под ред. Ю.В. Лобзина. СПб. СпецЛит, 2013; 591 с.
• Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. Инфекционные болезни у детей: учебник. М. ГЭОТАР - Медиа, 2011; 688 с.
• Каспранская Г.Р., Лопатин А.С. Хронический тонзиллит: разные взгляды на старую проблему. Медицинский совет. 2013; № 5-6: С. 69-71.
• Красницкая А.С., Боровская Н.А. Иммунологические аспекты хронического тонзиллита, ассоциированного с вирус Эбштейн-Барра-инфекцией. Фундаментальные исследования. 2012; №4-2: С. 299-305.
• Белов В.А. Современные методы микробиологической диагностики при обострении хронических и острых формах тонзиллитов у детей. Вопросы современной педиатрии. 2012; Т. 11, № 2: С. 128-131.
• Полунин М.М., Титарова Л.С., Полунина Т.А. Стрептококковый тонзиллит у детей. Педиатрическая фармакология. 2012; Т. 9, № 3: С. 19-21.
• Финогеев Ю.П., Павлович Д.А., Захаренко С.М. Острые тонзиллиты у инфекционных больных. Журн. Инфектологии. 2011; Т. 3, № 4: С. 84-91.
• Карпова Е.П., Божатова М.П. Современные возможности антибактериальной терапии у детей с хроническими тонзиллитами. Русс. Медицинский журн. 2010; Т. 18, №1: С. 8-10.
• Таточенко В., Бакрадзе М.Д., Дарманян А.С. Острые тонзиллиты в детском возрасте: диагностика и лечение. Фарматека. 2009; № 14: С. 65-69.
• Бакрадзе М.Д., Дарманян А.С. Дифференциальная диагностика острых бактериальных и вирусных тонзиллитов. Алгоритмы диагностики в педиатрии. 2009; Т. 1, №2: С. 56-61.
• Канкасова М.Н., Мохова О.Г., Поздеева О.С. Современные взгляды на проблему острых тонзиллитов у детей. Практическая медицина. 2009; № 39: С. 55-62.
• Kordeluk S., Novack L., Puterman M. [et al. Relation between Peritonsillar Infection and Acute Tonsillitis: Myth or Reality. Otolaryngology - Head and Neck Surgery. 2011; Vol. 145, №6: 940 - 945.
• Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. Инфекционные болезни у детей: учебник. М. ГЭОТАР - Медиа, 2011; 688 с.
• Каспранская Г.Р., Лопатин А.С. Хронический тонзиллит: разные взгляды на старую проблему. Медицинский совет. 2013; № 5-6: С. 69-71.
• Красницкая А.С., Боровская Н.А. Иммунологические аспекты хронического тонзиллита, ассоциированного с вирус Эбштейн-Барра-инфекцией. Фундаментальные исследования. 2012; №4-2: С. 299-305.
• Белов В.А. Современные методы микробиологической диагностики при обострении хронических и острых формах тонзиллитов у детей. Вопросы современной педиатрии. 2012; Т. 11, № 2: С. 128-131.
• Полунин М.М., Титарова Л.С., Полунина Т.А. Стрептококковый тонзиллит у детей. Педиатрическая фармакология. 2012; Т. 9, № 3: С. 19-21.
• Финогеев Ю.П., Павлович Д.А., Захаренко С.М. Острые тонзиллиты у инфекционных больных. Журн. Инфектологии. 2011; Т. 3, № 4: С. 84-91.
• Карпова Е.П., Божатова М.П. Современные возможности антибактериальной терапии у детей с хроническими тонзиллитами. Русс. Медицинский журн. 2010; Т. 18, №1: С. 8-10.
• Таточенко В., Бакрадзе М.Д., Дарманян А.С. Острые тонзиллиты в детском возрасте: диагностика и лечение. Фарматека. 2009; № 14: С. 65-69.
• Бакрадзе М.Д., Дарманян А.С. Дифференциальная диагностика острых бактериальных и вирусных тонзиллитов. Алгоритмы диагностики в педиатрии. 2009; Т. 1, №2: С. 56-61.
• Канкасова М.Н., Мохова О.Г., Поздеева О.С. Современные взгляды на проблему острых тонзиллитов у детей. Практическая медицина. 2009; № 39: С. 55-62.
• Kordeluk S., Novack L., Puterman M. [et al. Relation between Peritonsillar Infection and Acute Tonsillitis: Myth or Reality. Otolaryngology - Head and Neck Surgery. 2011; Vol. 145, №6: 940 - 945.
Appendices
Приложение А1.
Состав рабочей группы.Клинические рекомендации «Острый стрептококковый тонзиллит у детей» разработаны сотрудниками: ФГБУ НИИДИ ФМБА России, ГБОУ ВПО КрасГМУ им. проф. В.Ф. Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г. Красноярск).
| Фамилии, имена, отчества разработчиков | Место работы с указанием занимаемой должности, ученой степени и звания | Адрес места работы с указанием почтового индекса | Рабочий телефон с указанием кода города | Конфликт интересов |
| Шарипова Елена Витальевна | ФГБУ НИИДИ ФМБА России. Научный сотрудник, кандидат медицинских наук | Санкт-Петербург Ул. Профессора Попова, д. 9 197022 | 8(812)234-29-87 | Нет |
| Мартынова Галина Петровна | Зав. кафедрой детских инфекционных болезней с курсом ПО КрасГМУ, д.м.н., профессор | РФ, 660022, г. Красноярск, ул. Партизана Железняка 1 «ГБОУ ВПО КрасГМУ им. проф. В.Ф.Войно-Ясенецкого МЗ РФ» | 89135348527 | Нет |
| Дорошенко Людмила Григорьевна | Зав. отделением инфекционного стационара МБУЗ ГДКБ №1 | 660021, г. Красноярск, ул. Тельмана 49, инфекционный стационар «МБУЗ ГД КБ №1» | 8(391)2243308 | Нет |
Приложение А2.
Методология разработки клинических рекомендаций.• Методология.
Методы, использованные для сбора/селекции доказательств:
- поиск в электронных базах данных.
• Описание методов, использованных для сбора/селекции доказательств:
- доказательной базой для рекомендаций являются публикации, вошедшие в Кохрановскую библиотеку, базы данных EMBASE, MEDLINE, сlinicalkey ELSEVIER, электронную библиотеку (www.elibrary.ru). Глубина поиска составляла 5 лет.
• Методы, использованные для оценки качества и силы доказательств:
- консенсус экспертов;
- оценка значимости в соответствии с уровнями достоверности доказательств и уровнями убедительности рекомендаций.
• Целевая аудитория данных клинических рекомендаций:
• врач-анестезиолог-реаниматолог;
• врач-бактериолог;
• врач-вирусолог;
• врач-дезинфектолог;
• врач здравпункта;
• врач-инфекционист;
• врач клинической лабораторной диагностики;
• врач - клинический фармаколог;
• врач-лаборант;
• врач-невролог;
• врач общей практики (семейный врач);
• врач-паразитолог;
• врач-педиатр;
• врач-педиатр городской (районный);
• врач-педиатр участковый;
• врач по медицинской профилактике;
• врач по медицинской реабилитации;
• врач приемного отделения;
• врач-терапевт;
• врач-терапевт подростковый;
• врач-терапевт участковый;
• врач-эпидемиолог.
Клинические рекомендации «Острый стрептококковый тонзиллит у детей (ангина)» предназначены для применения в медицинских организациях Российской Федерации.
Клинические рекомендации «Острый стрептококковый тонзиллит у детей (ангина)» разработаны для решения следующих задач:
• проверки на соответствие установленным Протоколом требований при проведении процедуры лицензирования медицинской организации;
• установление единых требований к порядку диагностики, лечения, реабилитации и профилактики больных острым стрептококковым тонзиллитом;
• унификация разработок базовых программ обязательного медицинского страхования и оптимизация медицинской помощи детям больным острым стрептококковым тонзиллитом;
• обеспечение оптимальных объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинской организации;
• разработка стандартов медицинской помощи и обоснование затрат на ее оказание;
• обоснование программы государственных гарантий оказания медицинской помощи населению, в том числе и детям;
• проведение экспертизы и оценки качества медицинской помощи объективными методами и планирования мероприятий по его совершенствованию;
• выбор оптимальных технологий профилактики, диагностики, лечения и реабилитации для конкретного больного;
• защита прав пациента и врача при разрешении спорных и конфликтных вопросов.
Таблица П1. Уровни достоверности доказательств с указанием использованной классификации уровней достоверности доказательств.
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические обзоры или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические обзоры или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Не аналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Таблица П2. Уровни убедительности рекомендаций с указанием использованной классификации уровней убедительности рекомендаций.
| Сила доказательств | Описание |
| A | По меньшей мере, один мета-анализ, систематический обзор, или РКИ, оцененные, как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные, как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| в | Группа доказательств, включающая результаты исследований, оцененные, как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных, как 1++ или 1+ |
| с | Группа доказательств, включающая результаты исследований оцененные, как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных, как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства, из исследований, оцененных, как 2+ |
• Индикаторы доброкачественной практики (Good Practice Points. GPPs):
- рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
• Уровни убедительности рекомендаций (A-D), уровни достоверности доказательств (1++, 1+, 1-, 2++, 2+, 2-, 3, 4) и индикаторы доброкачественной практики - good practice points (GPPs) приводятся при изложении текста рекомендаций.
Приложение А3.
Связанные документы.• Санитарно-эпидемиологические правила «Профилактика стрептококковой (группы А) инфекции СП 3,1,2,3149-13. Зарегистрировано в Минюсте России 9 апреля 2014 г. N 31852;
• Федеральный закон от 21 ноября 2011 г. 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»( Собрание законодательства Российской Федерации, 2011, № 48, 6724);
• Федеральный закон Российской Федерации от 29 ноября 2010 г. N 326-ФЗ Об обязательном медицинском страховании в Российской Федерации»;
• Приказ Минздравсоцразвития России от 5 мая 2012г. №521н Об утверждении Порядка оказания медицинской помощи детям с инфекционными заболеваниями , зарегистрирован в Минюсте РФ 10 июля 2012г., регистрационный №24867;
• Приказ Минздравсоцразвития России №1664н от 27 декабря 2011 г. Об утверждении номенклатуры медицинских услуг», зарегистрирован в Минюсте 24 января 2012, регистрационный № 23010;
• Приказ Минздрава России от 29 декабря 2012 г. 1629н «Об утверждении перечня видов высокотехнологичной медицинской помощи»;
• Приказ Минздрава России от 24 декабря 2012 г. 1505н «Об утверждении стандарта специализированной медицинской помощи при остром тонзиллите», зарегистрирован в Минюсте 21 марта 2013, регистрационный № 27815;
• Санитарно-эпидемиологические правила «Профилактика стрептококковой (группы А) инфекции СП 3,1,2,3149-13. Зарегистрировано в Минюсте России 9 апреля 2014 г. N 31852.
Приложение В.
Информация для пациентов.Стрептококковый тонзиллит (ангина) - инфекционное заболевание (одна из форм проявления стрептококковой инфекции), вызываемое преимущественно стрептококками группы А, передающееся воздушно-капельным путем и характеризующееся наличием лихорадки, симптомов интоксикации и местного воспалительного процесса в месте входных ворот инфекции (на небных миндалинах).Источником стрептококковой инфекции является больной и бактерионоситель. Механизм передачи стрептококковой инфекции - аэрозольный, путь передачи - преимущественно воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Значение здоровых носителей невелико.Возбудителем является гемолитический стрептококк ( S treptococcus haemolyticus)Инкубационный период короткий. От нескольких часов до 4-5 дней. Характерно острое начало болезни, быстрое развитие местного воспалительного очага и общей интоксикации. Клинической особенностью является выраженность признаков воспаления (болезненность, гиперемия и инфильтрация тканей в местном воспалительном очаге). Лечение осуществления амбулаторно или стационарно и обязательного назначения антибактериальной терапии.
Приложение Г1. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, используемых для лечения детей больных острым стрептококковым тонзиллитом.
| Лекарственная группа | Лекарственные препараты | Показания | Уровень* доказательности |
| Пенициллины, чувствительные к бета-лактамазам | Феноксиметилпенициллин** Бензилпенициллин** | Эрадикация возбудителя при тонзиллите | 1++ |
| Комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз | Амоксициллин+ (клавулановая кислота)** | Эрадикация возбудителя при тонзиллите | 1++ |
| Макролиды | Эритромицин Азитромицин** Кларитромицин** | Эрадикация возбудителя при тонзиллите | 2+ |
| Цефалоспорины 1-го поколения | Цефазолин** | Эрадикация возбудителя при тонзиллите | 2+ |
| Цефалоспорины 3-го поколения | Цефотаксим** Цефтриаксон** | Эрадикация возбудителя при тонзиллите | 2+ |
| Производные пропионовой кислоты | Ибупрофен** | При повышении температуры выше 38,0ºС | 2+ |
| Анилиды | Парацетамол** | При повышении температуры выше 38,0ºС | 2+ |
| Пиразолоны | Метамизол натрия** (только формы для парентерального введения) | При повышении температуры >38,5°С, болевом синдроме | 2++ |
| Миотропный спазмолитик | Папаверина гидрохлорид | Для расслабления гладкой мускулатуры | 2++ |
| Производные пиперазина | Цетиризин** | Для предотвращения и/или купирования аллергической реакции | 2+ |
| Антигистаминные препараты системного действия Аминоалкильные эфиры | Клемастин | Для предотвращения и/или купирования аллергической реакции | 2+ |
| Антигистаминные препараты системного действия. Этилендиамины замещенные | Хлоропирамин** | Для предотвращения и/или купирования аллергической реакции | 2+ |
| Другие антигистаминные средства системного действия | Лоратадин** | Для предотвращения и/или купирования аллергической реакции | 2+ |
| Растворы, влияющие на водно-электролитный баланс | Калия хлорид + Кальция хлорид** Магния хлорид +Натрия ацетат +Натрия хлорид** | При выраженной интоксикации | 2+ |
| Калия хлорид + Натрия хлорид +Натрия ацетат** | При выраженной интоксикации | 2+ | |
| Растворы электролитов | Натрия хлорид** Калия хлорид** | При выраженной интоксикации | 2+ |
| Другие ирригационные растворы | Декстроза** | При выраженной интоксикации | 2+ |
| Противомикробные препараты и антисептик для местного лечения заболеваний полости рта | Хлоргексидин** | Для обработки ротоглотки с антисептической целью | 2+ |
| Другие препараты для местного лечения заболеваний полости рта | Бензидамин | Для обработки ротоглотки | 2+ |
| Местные антисептики для лечения ангины | Гексэтидин | Для обработки ротоглотки | 2+ |
| Антисептики | Гекcэтидин Аллантоин+повидон-йод Амилметакрезол+дихлорбензиловый спирт | Для обработки ротоглотки | 2+ |
Примечание. Уровень доказательности в соответствии с уровнями достоверности доказательств (Приложение А2).
Лекарственные препараты для медицинского применения, зарегистрированные на территории РФ, назначаются в соответствии с инструкцией по применению лекарственного препарата для медицинского применения и фармакотерапевтической группой по анатомо-терапевтическо-химической классификации, рекомендованной ВОЗ, а также с учетом способа введения и применения лекарственного препарата. При назначении лекарственных препаратов для медицинского применения детям доза определяется с учетом массы тела, возраста в соответствии с инструкцией по применению лекарственного препарата для медицинского применения.
Назначение и применение лекарственных препаратов для медицинского применения, медицинских изделий и специализированных продуктов лечебного питания, не входящих в стандарт медицинской помощи, допускаются в случае наличия медицинских показаний (индивидуальной непереносимости, по жизненным показаниям) по решению врачебной комиссии (часть 5 статьи 37 Федерального закона от 21,11. 2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»( Собрание законодательства Российской Федерации, 28,11,2011, № 48, 6724; 25,06,2012, № 26, 3442).
Приложение Г.
Таблица 1. Критерии оценки степени тяжести заболевания по клиническим признакам.| Признак | Характеристика признака | ||
| Легкая степень тяжести | Средняя степень тяжести | Тяжелая степень тяжести | |
| Выраженность и длительность интоксикации | Отсутствует или легкая выраженность, 1-5 дней | Умеренной выраженности, 6-7 дней | Ярко выражена, более 8 дней |
| Выраженность и продолжительность лихорадки | Повышение температуры до 38ₒС, длительность 1-5 дней | Повышение температуры более 38,5ₒС, длительность 6-8 дней | Повышение температуры более 39,5ₒС, длительность более 9 дней |
| Характер воспалительных изменений в ротоглотке | Воспалительные изменения катарального характера или с островчатыми, тонкими налетами, продолжительностью 1-3 дня | Воспалительные изменения с лакунарными налетами, продолжительностью 4-6 дней | Воспалительные изменения с налетами, у части больных ложно-пленчатыми или некротическими, продолжительностью более 7 дней |
| Степень увеличения небных миндалин | I степени | II степени | III степени |
| Осложнения | Нет | Нет | Имеются |
Приложение Г3.
Наиболее частые симптомы и синдромы стрептококкового тонзиллита и формулировка диагноза.Наиболее частые симптомы и синдромы стрептококкового тонзиллита (ангины).
Клинические проявления стрептококковой инфекции очень разнообразны - от легких форм до тяжелых септических заболеваний. Несмотря на огромное разнообразие клинических проявлений, вся группа стрептококковой инфекции имеет общие клинические черты, обусловленные специфическими свойствами гемолитического стрептококка. При тяжелых заболеваниях эти черты выражены очень четко и могут быть диагностированы, по мере уменьшения тяжести они стираются и выявляются труднее.
Инкубационный период короткий. От нескольких часов до 4-5 дней. Характерно острое начало болезни, быстрое развитие местного воспалительного очага и общей интоксикации. Клинической особенностью является выраженность признаков воспаления (болезненность, гиперемия и инфильтрация тканей в местном воспалительном очаге). Такая же воспалительная реакция, сопровождающаяся болезненностью и наклонностью к нагноению, возникает и в регионарных лимфатических узлах. Характерно появление лейкоцитоза, нейтрофилеза, часто со сдвигом влево, повышенной СОЭ.
Основные синдромы стрептококкового тонзиллита (ангины):
Интоксикационный синдром (головная боль, тошнота, рвота, подъем температуры тела);
Синдром поражения ротоглотки. В ротоглотке отграниченная дужками гиперемия слизистой и миндалин, точечная энантема на мягком небе, развитие острого тонзиллита - катарального, фолликулярного, лакунарного или некротического, что коррелирует со степенью тяжести тонзиллита;
Синдром лимфаденита. Регионарный лимфаденит, увеличение углочелюстных лимфоузлов.
Критерии тяжести.
Комплексная оценка степени выраженности интоксикации, поражения ротоглотки, лимфаденопатии служит отражением тяжести и прогноза инфекции.
Тяжелые формы занимают в проблеме тонзиллита особое значение, обусловливая возможные осложнения и неблагополучный исход болезни.
Обоснование и формулировка диагноза.
При формулировке диагноза стрептококкового тонзиллита (ангины) записывают сам диагноз и его обоснование.
При обосновании диагноза следует указать данные:
Эпидемиологические (контакт с больным любой формой стрептококковой инфекции (скарлатина, ангина, фарингит) в пределах инкубационного периода или бактерионосителем);
Клинические (выраженный инфекционный синдром, наличие сыпи, ее характер и локализация, синдром поражения ротоглотки, тонзиллит с налетами или без, регионарный лимфаденит);
Лабораторные (лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево, увеличение СОЭ; выделение из слизи из ротоглотки β-гемолитического стрептококка; определение титра антистрептолизина-О, реакция коагглютанации).
При наличии осложнений и сопутствующих заболеваний запись делается отдельной строкой:
• - Осложнение;
• - Сопутствующее заболевание.
Примеры диагноза:
Стрептококковый тонзиллит (ангина), средней степени тяжести, гладкое течение.
МКБ 10: J03,0 / J03,8/ J03,9.
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года).
Минздрав России 2016.
Related diseases
Related clinical guidelines
Related standards of medical care
- Стандарт специализированной медицинской помощи детям при острых респираторных заболеваниях средней степени тяжести
- Стандарт специализированной медицинской помощи при остром тонзиллите
- Стандарт первичной медико-санитарной помощи при остром тонзиллите
- Стандарт специализированной медицинской помощи детям при острых респираторных заболеваниях тяжелой степени тяжести