Description
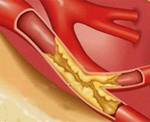
Ишемическая нефропатия. Патологическое состояние, при котором возникает снижение активности выделительной системы по причине нарушения кровоснабжения почек. Симптомы патологии зависят от ее формы и варьируются от вялотекущего нарастания признаков ХПН до острой и быстропрогрессирующей почечной недостаточности. Диагностика основывается на данных лабораторных анализов мочи и крови, ультразвуковых и рентгеноконтрастных исследований почек и их сосудистого русла, функциональных почечных проб. Лечение зависит от причин, провоцирующих патологию, и включает в себя использование гиполипидемических средств, антиагрегантов, гемодиализа и хирургическую реваскуляризацию почек.
Additional facts
Ишемическая нефропатия, или ишемическая болезнь почек, является достаточно распространенным состоянием, особенно среди лиц пожилого и старческого возраста. Особой формой патологии выступает нефропатия ишемического типа у новорожденных, которую большинство специалистов выделяет в отдельную нозологическую единицу. В большинстве случаев нефропатия возникает у лиц, страдающих ожирением, сахарным диабетом, атеросклерозом и другими разновидностями метаболических нарушений. Имеются указания на наличие генетической предрасположенности к развитию заболевания - оно чаще возникает у пациентов с определенными вариантами гена ангиотензин-превращающего фермента (АПФ). Также нефропатия выступает главной причиной терминальной хронической почечной недостаточности и вносит заметный вклад в общую картину смертности пожилых людей в развитых странах.
Reasons
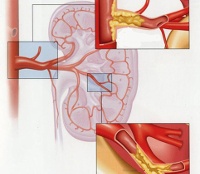
Характерной чертой патологического состояния является его тесная ассоциация со многими другими заболеваниями, затрагивающими сердечно-сосудистую систему, процессы метаболизма, железы внутренней секреции. В то же время, некоторые урологи считают истинной ишемической нефропатией только те формы, которые обусловлены первичным поражением почечных сосудов, тогда как другие причины окклюзии артерий приводят хоть и к похожим, но несколько иным патологическим процессам. Научная дискуссия относительно причин заболевания продолжается, на сегодняшний день большинством нефрологов признается наличие следующих этиологических факторов:
• Атеросклероз почечных сосудов. Возможно как изолированное поражение сосудистого русла почек (почечный атеросклероз), так и системное образование атеросклеротических бляшек в различных артериях организма, что нередко наблюдается у пожилых лиц. Отложения липоидных веществ сужают просвет артерий и затрудняют перфузию, что становится причиной ишемических изменений почечной ткани.
• Атеросклероз брюшной аорты. Запущенные формы поражения аорты способны ограничивать приток крови к выделительной системе и провоцировать ишемию. Кроме того, холестериновые кристаллы могут отрываться от бляшек и попадать в почечные сосуды, вызывая быстропрогрессирующую недостаточность функции почек на фоне ишемии ее тканей.
• Аутоиммунные системные патологии. Заболевания сосудов и соединительных тканей, сопровождающиеся образованием антифосфолипидных антител, могут поражать стенки артериол малого калибра. Это затрудняет кровоток и проникновение кислорода к тканям почек, что проявляется ишемией.
У новорожденных ишемическое поражение почек возникает по причине обезвоживания, перегрева, гиповолемии. Это вызывает нейрогенный спазм почечных артерий с резким ограничением поступления крови через них. При некоторых экстремальных ситуациях подобный процесс может наблюдаться и у взрослых людей, приводя к молниеносным формам ишемической нефропатии.
• Атеросклероз почечных сосудов. Возможно как изолированное поражение сосудистого русла почек (почечный атеросклероз), так и системное образование атеросклеротических бляшек в различных артериях организма, что нередко наблюдается у пожилых лиц. Отложения липоидных веществ сужают просвет артерий и затрудняют перфузию, что становится причиной ишемических изменений почечной ткани.
• Атеросклероз брюшной аорты. Запущенные формы поражения аорты способны ограничивать приток крови к выделительной системе и провоцировать ишемию. Кроме того, холестериновые кристаллы могут отрываться от бляшек и попадать в почечные сосуды, вызывая быстропрогрессирующую недостаточность функции почек на фоне ишемии ее тканей.
• Аутоиммунные системные патологии. Заболевания сосудов и соединительных тканей, сопровождающиеся образованием антифосфолипидных антител, могут поражать стенки артериол малого калибра. Это затрудняет кровоток и проникновение кислорода к тканям почек, что проявляется ишемией.
У новорожденных ишемическое поражение почек возникает по причине обезвоживания, перегрева, гиповолемии. Это вызывает нейрогенный спазм почечных артерий с резким ограничением поступления крови через них. При некоторых экстремальных ситуациях подобный процесс может наблюдаться и у взрослых людей, приводя к молниеносным формам ишемической нефропатии.
Pathogenesis
Часто причиной ишемической нефропатии выступают атеросклеротические изменения в почечных сосудах, обусловленные отложением холестерина и липидов на стенках артерий и артериол. У определенной доли больных поражение почек обусловлено воспалительной реакцией, носящей иногда аутоиммунный характер. Все это приводит к уменьшению ширины просвета сосудов и тем самым затрудняет поступление крови к тканям почки. Недостаточное количество кислорода и питательных веществ приводит к постепенной дистрофии клеток нефронов, особенно эпителия канальцев, которые затем подвергаются аутолизу и некрозу. Гибель нефрона сопровождается разрастанием соединительной ткани, менее требовательной к объему поступаемого с кровью кислорода.
Снижение объема кровотока через почки приводит к замедлению фильтрации и очистки крови от продуктов обмена веществ. Это явление еще больше усугубляется гибелью и снижением количества активных нефронов и отражается на функционировании всего организма. Гипоперфузия юкстагломерулярного аппарата ведет к повышенному образованию ангиотензина 2 и развитию вазоренальной гипертензии, что ускоряет процессы образования атеросклеротических бляшек. Сочетание этих патогенетических процессов и приводит к сложной и разнообразной картине ишемической болезни почек. На терминальных стадиях заболевания из-за резкого снижения количества нефронов и прогрессирования сосудистых нарушений возникает ХПН, часто носящая терминальный характер.
Снижение объема кровотока через почки приводит к замедлению фильтрации и очистки крови от продуктов обмена веществ. Это явление еще больше усугубляется гибелью и снижением количества активных нефронов и отражается на функционировании всего организма. Гипоперфузия юкстагломерулярного аппарата ведет к повышенному образованию ангиотензина 2 и развитию вазоренальной гипертензии, что ускоряет процессы образования атеросклеротических бляшек. Сочетание этих патогенетических процессов и приводит к сложной и разнообразной картине ишемической болезни почек. На терминальных стадиях заболевания из-за резкого снижения количества нефронов и прогрессирования сосудистых нарушений возникает ХПН, часто носящая терминальный характер.
Classification
В урологии выделяют несколько основных клинических форм ишемической нефропатии. Они различаются характером и скоростью нарастания патологических проявлений и имеют разную этиологию. Это оказывает влияние как на подходы к лечению нефропатических состояний, так и на дальнейший прогноз жизни больного. Также они могут рассматриваться как различные этапы прогрессирования одного патологического процесса. Основными вариантами ишемического поражения почек являются:
• Торпидная или вялотекущая форма. Является наиболее распространенным вариантом, характеризующимся длительным (на протяжении многих лет) течением и долгим отсутствием характерной симптоматики. В основном она обусловлена атеросклеротическими процессами почечных сосудов и выявляется у пожилых людей.
• Быстропрогрессирующая форма. Характеризуется довольно быстрым развитием почечной недостаточности с многочисленными эпизодами инфарктов почек в анамнезе. Возникает при наличии атеросклероза аорты с попаданием в кровоток холестериновых кристаллов, обтурирующих артериолы органов выделительной системы.
• Острая форма. Наиболее редкий и грозный вариант патологии, при нем быстро развивается ОПН и создается угроза для жизни больного. Возникает окклюзия сразу обеих почечных артерий (или одной при единственном функционирующем органе) и полное прекращение поступления крови. Может развиваться при тяжелых формах почечного атеросклероза или как итог некоторых видов лечения (например, гипотензивной терапии).
Некоторые специалисты выделяют в качестве истинной формы патологии только одну разновидность (торпидную), полагая, что остальные следует дифференцировать от нее или признать ее осложнениями. Возражение такой точке зрения обусловлено тем, что различные клинические типы ишемической болезни отличаются не только проявлениями, но и своей этиологией.
• Торпидная или вялотекущая форма. Является наиболее распространенным вариантом, характеризующимся длительным (на протяжении многих лет) течением и долгим отсутствием характерной симптоматики. В основном она обусловлена атеросклеротическими процессами почечных сосудов и выявляется у пожилых людей.
• Быстропрогрессирующая форма. Характеризуется довольно быстрым развитием почечной недостаточности с многочисленными эпизодами инфарктов почек в анамнезе. Возникает при наличии атеросклероза аорты с попаданием в кровоток холестериновых кристаллов, обтурирующих артериолы органов выделительной системы.
• Острая форма. Наиболее редкий и грозный вариант патологии, при нем быстро развивается ОПН и создается угроза для жизни больного. Возникает окклюзия сразу обеих почечных артерий (или одной при единственном функционирующем органе) и полное прекращение поступления крови. Может развиваться при тяжелых формах почечного атеросклероза или как итог некоторых видов лечения (например, гипотензивной терапии).
Некоторые специалисты выделяют в качестве истинной формы патологии только одну разновидность (торпидную), полагая, что остальные следует дифференцировать от нее или признать ее осложнениями. Возражение такой точке зрения обусловлено тем, что различные клинические типы ишемической болезни отличаются не только проявлениями, но и своей этиологией.
Symptoms
Особенностью заболевания является длительный период бессимптомного течения и крайне медленное развитие. Первые жалобы и характерная симптоматика торпидного варианта патологии возникают уже при выраженном снижении функциональной активности почек. Больные жалуются на уменьшение объема диуреза (олигурия), частые ночные позывы (никтурия), отеки конечностей и тканей лица. Возможны ухудшения общего состояния - слабость, снижение работоспособности, быстрая утомляемость. Со временем эти проявления нарастают и переходят в ХПН - помимо отеков и нарушения образования мочи, возникает неприятный (аммиачный) запах изо рта, раздражение кожи.
Терминальная ХПН также характеризуется изменениями в психо-эмоциональном состоянии больного - он становится раздражительным, возникают перепады настроения, возможны суицидальные наклонности. Нарушения затрагивают и другие системы организма: со стороны желудочно-кишечного тракта отмечаются частые диареи, тошнота, нарушения аппетита. Смещение водно-ионного равновесия приводит к гиперкалиемии, проявляющейся нарушениями мышечной системы и аномалиями сердечного ритма. На финальных этапах развития ишемической нефропатии почки практически утрачивают свою функцию - развивается анурия с образованием менее 50 миллилитров мочи в сутки. Без использования гемодиализа больной на этом этапе торпидной формы патологии может умереть от уремии.
Ассоциированные симптомы: Анурия. Гематурия. Кристаллурия. Лейкоцитурия. Никтурия. Олигурия. Понос (диарея). Протеинурия. Тошнота. Эритроцитоз.
Терминальная ХПН также характеризуется изменениями в психо-эмоциональном состоянии больного - он становится раздражительным, возникают перепады настроения, возможны суицидальные наклонности. Нарушения затрагивают и другие системы организма: со стороны желудочно-кишечного тракта отмечаются частые диареи, тошнота, нарушения аппетита. Смещение водно-ионного равновесия приводит к гиперкалиемии, проявляющейся нарушениями мышечной системы и аномалиями сердечного ритма. На финальных этапах развития ишемической нефропатии почки практически утрачивают свою функцию - развивается анурия с образованием менее 50 миллилитров мочи в сутки. Без использования гемодиализа больной на этом этапе торпидной формы патологии может умереть от уремии.
Ассоциированные симптомы: Анурия. Гематурия. Кристаллурия. Лейкоцитурия. Никтурия. Олигурия. Понос (диарея). Протеинурия. Тошнота. Эритроцитоз.
Possible complications
Закономерным итогом ишемической нефропатии при отсутствии лечения выступает хроническая почечная недостаточность, которая и является наиболее частым осложнением. Острую недостаточность почек, характерную для быстропрогрессирующих форм заболевания, чаще рассматривают как часть симптомокомплекса патологии. Среди иных осложнений выделяют инфаркт почки, представляющий собой крайний вариант ишемии тканей органа - его возникновению во многом способствует атеросклеротическое поражение сосудов. Косвенными последствиями состояния считают нарушения, обусловленные высоким уровнем артериального давления - вазоренальная гипертензия может провоцировать патологии сердца, сосудов, инсульты и инфаркты миокарда.
Diagnostics
Медленно прогрессирующие варианты ишемической нефропатии на первоначальных этапах развития диагностировать достаточно сложно. Они не проявляются субъективными симптомами и очень слабо отражаются на результатах инструментальных и лабораторных исследований. По этой причине их определяют случайно при выполнении медицинских исследований по иному поводу. Клинические проявления обнаруживаются на этапе выраженного снижения функциональности выделительной системы. Острые формы патологии характеризуются более явной симптоматикой, однако и в этом случае их не всегда просто дифференцировать от других типов поражения почек (например, некоторых форм гломерулонефрита). Диагностические мероприятия при нефропатии включают в себя следующие процедуры и методы:
• Расспрос и сбор анамнеза. При расспросе больного обращают внимание на давность появления симптомов (отеки, расстройства диуреза), наличие или отсутствие заболеваний сердечно-сосудистой системы и обмена веществ. Наличие гипертензии различного генеза, признаков атеросклероза, возраст пациента более 60-ти лет указывает на вероятность ишемического процесса в почках.
• Лабораторная диагностика. В общем анализе мочи отмечается умеренная протеинурия - уровень белка прямо коррелирует с выраженностью поражения почек. Иногда появляется незначительная гематурия и примесь лейкоцитов в моче. Общий анализ крови обычно без особенностей, на конечных этапах возможен эритроцитоз, обусловленный гипоперфузей юкстагломерулярного аппарата. При биохимическом исследовании плазмы определяется повышенное количество липидов (гиперлипидемия) и холестерина, увеличение уровня креатинина и общего азота.
• Функциональные исследования почек. Проба Зимницкого определяет уменьшение объема суточного диуреза и увеличение доли ночного выделения мочи (никтурия). Проба Реберга при нефропатии обнаруживает снижение скорости клубочковой фильтрации.
• Ультразвуковые исследования. УЗИ почек при запущенной ишемии выявляет уменьшение размеров органов, деформацию чашечно-лоханочной системы, размытие границы между корковым и мозговым веществом. УЗДГ почечных сосудов является более предпочтительным исследованием, поскольку может обнаруживать изменения в скорости и объеме кровотока.
• Рентгенологические исследования. Экскреторная урография при ишемическом поражении характеризуется замедлением выведения контрастного раствора - назначать данный метод диагностики можно только после определение скорости фильтрации в клубочках. Ангиография почечных сосудов обнаруживает сужение просвета артерий и уменьшения поступления крови в почки.
• Расспрос и сбор анамнеза. При расспросе больного обращают внимание на давность появления симптомов (отеки, расстройства диуреза), наличие или отсутствие заболеваний сердечно-сосудистой системы и обмена веществ. Наличие гипертензии различного генеза, признаков атеросклероза, возраст пациента более 60-ти лет указывает на вероятность ишемического процесса в почках.
• Лабораторная диагностика. В общем анализе мочи отмечается умеренная протеинурия - уровень белка прямо коррелирует с выраженностью поражения почек. Иногда появляется незначительная гематурия и примесь лейкоцитов в моче. Общий анализ крови обычно без особенностей, на конечных этапах возможен эритроцитоз, обусловленный гипоперфузей юкстагломерулярного аппарата. При биохимическом исследовании плазмы определяется повышенное количество липидов (гиперлипидемия) и холестерина, увеличение уровня креатинина и общего азота.
• Функциональные исследования почек. Проба Зимницкого определяет уменьшение объема суточного диуреза и увеличение доли ночного выделения мочи (никтурия). Проба Реберга при нефропатии обнаруживает снижение скорости клубочковой фильтрации.
• Ультразвуковые исследования. УЗИ почек при запущенной ишемии выявляет уменьшение размеров органов, деформацию чашечно-лоханочной системы, размытие границы между корковым и мозговым веществом. УЗДГ почечных сосудов является более предпочтительным исследованием, поскольку может обнаруживать изменения в скорости и объеме кровотока.
• Рентгенологические исследования. Экскреторная урография при ишемическом поражении характеризуется замедлением выведения контрастного раствора - назначать данный метод диагностики можно только после определение скорости фильтрации в клубочках. Ангиография почечных сосудов обнаруживает сужение просвета артерий и уменьшения поступления крови в почки.
Differential diagnostics
Дифференциальную диагностику следует производить с другими формами нефропатии - например, гипертензивной, в результате гломеруло- или пиелонефрита и ряда других патологий. Ключевым признаком, отличающим ишемию почек от прочих заболеваний, является нарушение кровоснабжения, не соответствующее («опережающее») степени снижения их функциональной активности.
Treatment
Терапевтические назначения сводятся к поддерживающему лечению и устранению патологий, способствующих гипоперфузии почек. В случае острых и быстропрогрессирующих форм может потребоваться интенсивная терапия для сохранения жизни больного. В отдельных ситуациях прибегают к хирургическим методам лечения, направленным на устранение основного звена поражения почек - пониженной перфузии. К ним относят стентирование почечных артерий с целью устранения стеноза и эндартерэктомию для удаления атеросклеротических бляшек. Консервативное же лечение производится с применением следующих групп препаратов:
• Гиполипидемические средства. Высокий уровень липидов в крови является центральным звеном в развитии атеросклероза, поэтому использование препаратов данной группы позволяет замедлить рост липидных бляшек. Длительное применение аторвастатина, ловастатина и аналогичных средств заметно уменьшает скорость прогрессирования нефропатии ишемического типа.
• Антигипертензивные средства. Повышенный уровень артериального давления является следствием нефропатии, однако также и ускоряет ее прогрессирование. Использование ингибиторов АПФ снижает уровень АД и нагрузку на выделительную систему. Следует избегать применения сильных гипотензивных средств - их прием может вызвать рефлекторное сужение почечных артерий и острую форму ишемии почек.
• Иные вспомогательные препараты. По показаниям могут также назначаться кардиопротекторы, инфузионная терапия для коррекции электролитного баланса в организме, преднизолон с целью снижения потребности ткани почек в кислороде. При наличии сопутствующих заболеваний (сахарный диабет, ожирение) разрабатываются схемы их лечения с учетом пониженной функции выделительной системы.
Важную роль в замедлении ишемических процессов в почках играет правильное соблюдение водного режима, отказ от вредных привычек (в особенности от употребления алкоголя), приема определенных лекарственных средств (нефротоксических антибиотиков, некоторых НПВС). Следует также ограничивать потребление соли, придерживаться диеты с пониженным содержанием липидов в рационе. Длительность консервативной терапии и вспомогательных мероприятий довольно велика, часто они назначаются пожизненно. При резком снижении функции почек применяют гемодиализ.
• Гиполипидемические средства. Высокий уровень липидов в крови является центральным звеном в развитии атеросклероза, поэтому использование препаратов данной группы позволяет замедлить рост липидных бляшек. Длительное применение аторвастатина, ловастатина и аналогичных средств заметно уменьшает скорость прогрессирования нефропатии ишемического типа.
• Антигипертензивные средства. Повышенный уровень артериального давления является следствием нефропатии, однако также и ускоряет ее прогрессирование. Использование ингибиторов АПФ снижает уровень АД и нагрузку на выделительную систему. Следует избегать применения сильных гипотензивных средств - их прием может вызвать рефлекторное сужение почечных артерий и острую форму ишемии почек.
• Иные вспомогательные препараты. По показаниям могут также назначаться кардиопротекторы, инфузионная терапия для коррекции электролитного баланса в организме, преднизолон с целью снижения потребности ткани почек в кислороде. При наличии сопутствующих заболеваний (сахарный диабет, ожирение) разрабатываются схемы их лечения с учетом пониженной функции выделительной системы.
Важную роль в замедлении ишемических процессов в почках играет правильное соблюдение водного режима, отказ от вредных привычек (в особенности от употребления алкоголя), приема определенных лекарственных средств (нефротоксических антибиотиков, некоторых НПВС). Следует также ограничивать потребление соли, придерживаться диеты с пониженным содержанием липидов в рационе. Длительность консервативной терапии и вспомогательных мероприятий довольно велика, часто они назначаются пожизненно. При резком снижении функции почек применяют гемодиализ.
Forecast
Прогноз ишемической нефропатии зависит от того, на каком этапе развития было выявлено это патологическое состояние. В случае раннего обнаружения заболевания, соблюдения назначенных врачом рекомендаций прогноз относительно благоприятный. Прогрессирование патологии замедляется, и качество жизни больного практически не изменяется. Ухудшает прогноз наличие ХПН, что указывает на декомпенсацию работы выделительной системы и требует регулярного применения гемодиализа.
Prevention
Профилактика нефропатии тесно связана с предотвращением развития атеросклероза, включает правильное и сбалансированное питание, уменьшение количества животных жиров в рационе (особенно пожилых больных). При наличии гиперлипидемии следует начинать превентивное назначение гиполипидемических средств для предотвращения атеросклероза и связанных с ним патологий.