ICD-10 codes
Description
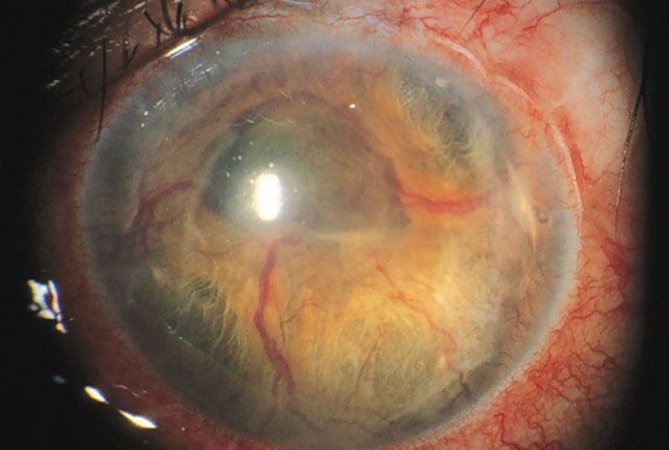
Неоваскулярная глаукома - относительно часто встречающаяся патология, связанная с неоваскуляризацией радужной оболочки(рубеозом радужки). Обычно патогенетическим фактором считается выраженная хроническая ишемия сетчатки. Возникающие гипоксические зоны сетчатки продуцируют вазопролиферативные факторы в процессе реваскуляризации этих областей. Кроме прогрессирующей неоваскуляризации сетчатки (пролиферативной ретинопатии), факторы гипоксии также распространяются и на передний сегмент глаза, вызывая рубеоз радужки и формирование фиброваскулярной мембраны в угле передней камеры. Последний фактор затрудняет отток водянистой влаги при наличии открытого угла и позднее приводит к вторичной закрытоугольной глаукоме, резистентной к разным видам лечения. Профилактикой неоваскулярной глаукомы может стать своевременная лазерная фотокоагуляция ишемических зон сетчатки.
Symptoms
В зависимости от степени выраженности неоваскуляризации неоваскулярную глаукому делят на 3 стадии:
• Рубеоз радужки.
• Вторичная открытоугольная глаукома.
• Вторичная синехиальная закрытоугольная глаукома.
Рубеоз радужки.
• По зрачковому краю выявляют мелкие капилляры, обычно в виде пучков или красных узелков , которые не всегда замечают при недостаточно внимательном осмотре (без применения большого увеличения).
• Новые сосуды располагаются радиально по поверхности радужки в направлении угла, иногда соединяя расширенные кровеносные сосуды в коллатерали. В этой стадии внутриглазное давление еще не изменено, и новообразованные сосуды могут регрессировать спонтанно или в результате лечения.
Неоваскуляризация угла передней камеры без вовлечения в процесс области зрачка может развиваться при окклюзии центральной вены сетчатки, поэтому в таких глазах с высоким риском осложнений гониоскопия должна быть выполнена с особой осторожностью.
Вторичная открытоугольная глаукома.
Новообразованные сосуды на радужке имеют обычно поперечное направление, устремляясь к ее корню. Иногда неоваскулярная ткань распространяется на поверхность ресничного тела и склеральной шпоры, проникая в угол передней камеры. Здесь сосуды разветвляются и формируют фиброваскулярную мембрану, которая блокирует трабекулярную зону и вызывает вторичную открытоугольную глаукому.
Вторичная закрытоугольная глаукома.
Развивается при закрытии угла передней камеры в результате сокращения фиброваскулярной ткани, натяжения и смещения.
Корня радужки к трабекуле. Угол закрывается по окружности наподобие застежки «молнии ».
Клинические особенности.
• Значительное ухудшение остроты зрения.
• Застойная инъекция и боль.
• Высокое внутриглазное давление и отек роговицы.
• Взвесь крови во влаге, пропотевание белков из новообразованных сосудов.
• Выраженный рубеоз радужки с изменением формы зрачка, иногда с выворотом из-за сокращения фиброваскулярной мембраны.
• При гониоскопии выявляют синехиальное закрытие угла с невозможностью визуализации его структур за линией Schwalbe.
• Рубеоз радужки.
• Вторичная открытоугольная глаукома.
• Вторичная синехиальная закрытоугольная глаукома.
Рубеоз радужки.
• По зрачковому краю выявляют мелкие капилляры, обычно в виде пучков или красных узелков , которые не всегда замечают при недостаточно внимательном осмотре (без применения большого увеличения).
• Новые сосуды располагаются радиально по поверхности радужки в направлении угла, иногда соединяя расширенные кровеносные сосуды в коллатерали. В этой стадии внутриглазное давление еще не изменено, и новообразованные сосуды могут регрессировать спонтанно или в результате лечения.
Неоваскуляризация угла передней камеры без вовлечения в процесс области зрачка может развиваться при окклюзии центральной вены сетчатки, поэтому в таких глазах с высоким риском осложнений гониоскопия должна быть выполнена с особой осторожностью.
Вторичная открытоугольная глаукома.
Новообразованные сосуды на радужке имеют обычно поперечное направление, устремляясь к ее корню. Иногда неоваскулярная ткань распространяется на поверхность ресничного тела и склеральной шпоры, проникая в угол передней камеры. Здесь сосуды разветвляются и формируют фиброваскулярную мембрану, которая блокирует трабекулярную зону и вызывает вторичную открытоугольную глаукому.
Вторичная закрытоугольная глаукома.
Развивается при закрытии угла передней камеры в результате сокращения фиброваскулярной ткани, натяжения и смещения.
Корня радужки к трабекуле. Угол закрывается по окружности наподобие застежки «молнии ».
Клинические особенности.
• Значительное ухудшение остроты зрения.
• Застойная инъекция и боль.
• Высокое внутриглазное давление и отек роговицы.
• Взвесь крови во влаге, пропотевание белков из новообразованных сосудов.
• Выраженный рубеоз радужки с изменением формы зрачка, иногда с выворотом из-за сокращения фиброваскулярной мембраны.
• При гониоскопии выявляют синехиальное закрытие угла с невозможностью визуализации его структур за линией Schwalbe.
Reasons
1. Нарушение кровообращения при окклюзии центральной вены сетчатки встречается в 36% случаев всей сосудистой патологии. Приблизительно в 50% случаев у таких пациентов развивается неоваскулярная глаукома. Обширное свечение контраста по периферии сетчатки на уровне капилляров при флуоресцентной ангиографии - самое ценное свидетельство возможного риска развития неоваскулярной глаукомы, хотя в ряде случаев отсутствие ишемических зон при исследовании не означает, что они не могут появиться. Глаукому обычно выявляют через 3 мес после заболевания (100-дневная глаукома), в среднем от 4 нед до 2 лет.
2. При сахарном диабете неоваскулярная глаукома развивается в 32% случаев. Пациенты с диабетом в течение 10 или более лет, сопровождающимся пролиферативной ретинопатией, составляют группу особого риска. Риск глаукомы уменьшается после проведения панретинальной фотокоагуляции сетчатки и увеличивается после экстракции катаракты, особенно при повреждении задней капсулы. Регулярный осмотр обязателен в течение первых 4 нед после вмешательства, которые являются критическим периодом развития рубеоза радужки. Витрэктомия в зоне плоской части цилиарного тела может ускорить рубеоз радужки, если проведенная лазерная терапия была неадекватна или имеется тракционная отслойка сетчатки.
3. Другие иричины: сужение сонной и центральной артерий сетчатки, внутриглазные опухоли, старые отслойки сетчатки и хроническое внутриглазное воспаление.
2. При сахарном диабете неоваскулярная глаукома развивается в 32% случаев. Пациенты с диабетом в течение 10 или более лет, сопровождающимся пролиферативной ретинопатией, составляют группу особого риска. Риск глаукомы уменьшается после проведения панретинальной фотокоагуляции сетчатки и увеличивается после экстракции катаракты, особенно при повреждении задней капсулы. Регулярный осмотр обязателен в течение первых 4 нед после вмешательства, которые являются критическим периодом развития рубеоза радужки. Витрэктомия в зоне плоской части цилиарного тела может ускорить рубеоз радужки, если проведенная лазерная терапия была неадекватна или имеется тракционная отслойка сетчатки.
3. Другие иричины: сужение сонной и центральной артерий сетчатки, внутриглазные опухоли, старые отслойки сетчатки и хроническое внутриглазное воспаление.
Treatment
Направлено па устранение боли, поскольку прогноз для зрения, как правило, неблагоприятный.
1. Медикаментозное: местные и системные гипотензивные препараты с исключением миотиков. Назначают атропин и стероиды для купирования воспаления и стабилизации процесса даже при повышенном внутриглазном давлении.
2. Отслойка сетчатки. Выполняют аргонлазерную коагуляцию. В глазах с непрозрачными оптическими средами эффект достигается транссклеральной диодлазерной или криокоагуляцией сетчатки.
3. Хирургическое лечение рекомендовано при зрительных функций до движения руки и выше. Возможны 2 варианта: трабекулэктомия с применением митомицина С или дренажная хирургия.
При благоприятном исходе операции внутриглазное давление компенсируется, но возможно исчезновение световосприятия и развитие субатрофии гпазного яблока, поэтому основная цель - купирование болевого синдрома.
4. Транссклеральная диодлазериая циклодеструкция может быть эффективна с целью нормализации ВГД и стабилизации процесса, особенно в комбинации с медикаментозной терапией.
5. Ретробульбариую алкоголизацию применяют для купирования болевого синдрома, однако в ряде случаев она может привести к постоянному птозу.
6. Энуклеацию выполняют при отсутствии эффекта от других видов лечения.
1. Медикаментозное: местные и системные гипотензивные препараты с исключением миотиков. Назначают атропин и стероиды для купирования воспаления и стабилизации процесса даже при повышенном внутриглазном давлении.
2. Отслойка сетчатки. Выполняют аргонлазерную коагуляцию. В глазах с непрозрачными оптическими средами эффект достигается транссклеральной диодлазерной или криокоагуляцией сетчатки.
3. Хирургическое лечение рекомендовано при зрительных функций до движения руки и выше. Возможны 2 варианта: трабекулэктомия с применением митомицина С или дренажная хирургия.
При благоприятном исходе операции внутриглазное давление компенсируется, но возможно исчезновение световосприятия и развитие субатрофии гпазного яблока, поэтому основная цель - купирование болевого синдрома.
4. Транссклеральная диодлазериая циклодеструкция может быть эффективна с целью нормализации ВГД и стабилизации процесса, особенно в комбинации с медикаментозной терапией.
5. Ретробульбариую алкоголизацию применяют для купирования болевого синдрома, однако в ряде случаев она может привести к постоянному птозу.
6. Энуклеацию выполняют при отсутствии эффекта от других видов лечения.