
ICD-10 codes
- ICD-10
- J38.6 Stenosis of larynx
Description
Стеноз гортани у детей. Это сужение просвета органа до его полной закупорки, что сопровождается нарушением внешнего дыхания. Состояние развивается при ложном крупе, травматических и аллергических поражениях гортани, в результате длительного периода интубации. Симптомы стеноза включают одышку, бледность и цианоз кожи, а также повышенное потоотделение. В фазе декомпенсации возникают судороги, потеря сознания и остановка дыхания. В диагностических целях проводится ларингоскопия, магнитно-резонансная томография и компьютерная томография гортани, эндоскопическое исследование. Лечение в основном хирургическое: коникотомия или плановая коррекция рубцовых изменений.
Additional facts
Стеноз является осложнением заболеваний дыхательной системы или других органов, он не возникает изолированно в контексте полного здоровья (за исключением травм и аспирации инородных тел). Симптомы чаще всего наблюдаются у младенцев и детей младшего возраста из-за анатомических и функциональных характеристик верхних дыхательных путей. Заболевание является серьезной проблемой в современной оториноларингологии, ведь при тяжелых формах сужения и отсутствии неотложной медицинской помощи летальность достигает 90-100%.
Reasons
Часто стеноз гортани у детей затрудняет развитие острого ларингита, вызванного вирусом парагриппа. При этом образуется ложный круп со сложным течением, дыхательные пути которого сужены. Патология характерна для пациентов в возрасте от 5 до 6 лет. Симптомы стеноза могут развиться при других воспалениях (эпиглоттит, дифтерия). Невоспалительными причинами обструкции гортани являются:
• Инородное тело. В раннем возрасте дети могут глотать бусинки, пуговицы и другие мелкие предметы. Из-за стеснения гортани посторонние предметы застревают в области голосового аппарата, перекрывают подачу воздуха и вызывают симптомы удушья.
• Травма, повреждение. Механические воздействия на шею при падении, ударах и риск удушья связаны с повреждением хряща гортани и серьезными нарушениями вентиляционной функции. Такие травмы представляют угрозу для жизни детей, особенно в сочетании.
• аллергия. В детстве стенки гортани очень рыхлые, поэтому при иммунном воспалении реагируют массивным отеком. При аллергической реакции немедленного типа симптомы полной закупорки просвета у детей появляются в течение нескольких минут.
• Механическая длительная вентиляция легких. Проблемой детского ЛОР остается рубцовый стеноз после интубации, который без адекватного и комплексного лечения приводит к инвалидности и социальной дезадаптации у детей. Сужение становится осложнением «пролежней гортани».
Частому развитию стеноза способствуют анатомо-физиологические особенности детской гортани. Он имеет короткий преддверие, небольшой диаметр и податливый хрящевой скелет, что создает благоприятные условия для сужения просвета и даже полного перекрытия его. У детей отмечаются симптомы повышенной возбудимости рефлексогенных зон и повышенный тонус парасимпатической нервной системы, что связано с быстрой реакцией мышц, закрывающих голосовую щель, в ответ на раздражение.
• Инородное тело. В раннем возрасте дети могут глотать бусинки, пуговицы и другие мелкие предметы. Из-за стеснения гортани посторонние предметы застревают в области голосового аппарата, перекрывают подачу воздуха и вызывают симптомы удушья.
• Травма, повреждение. Механические воздействия на шею при падении, ударах и риск удушья связаны с повреждением хряща гортани и серьезными нарушениями вентиляционной функции. Такие травмы представляют угрозу для жизни детей, особенно в сочетании.
• аллергия. В детстве стенки гортани очень рыхлые, поэтому при иммунном воспалении реагируют массивным отеком. При аллергической реакции немедленного типа симптомы полной закупорки просвета у детей появляются в течение нескольких минут.
• Механическая длительная вентиляция легких. Проблемой детского ЛОР остается рубцовый стеноз после интубации, который без адекватного и комплексного лечения приводит к инвалидности и социальной дезадаптации у детей. Сужение становится осложнением «пролежней гортани».
Частому развитию стеноза способствуют анатомо-физиологические особенности детской гортани. Он имеет короткий преддверие, небольшой диаметр и податливый хрящевой скелет, что создает благоприятные условия для сужения просвета и даже полного перекрытия его. У детей отмечаются симптомы повышенной возбудимости рефлексогенных зон и повышенный тонус парасимпатической нервной системы, что связано с быстрой реакцией мышц, закрывающих голосовую щель, в ответ на раздражение.
Pathogenesis
Формирование стеноза у детей обусловлено тремя составляющими: отеком слизистой оболочки гортани, спазмом мышц и закупоркой просвета густыми слизистыми выделениями. Блокирование воздушного потока вызывает аэродинамические нарушения и увеличивает сопротивление воздушного потока, вызывая типичные симптомы (одышка, ощущение нехватки воздуха). Недостаточное снабжение кислородом сопровождается гипоксией и гипоксемией, сердечно-сосудистыми и церебральными нарушениями.
Classification
По времени возникновения стриктуры делятся на врожденные и приобретенные. В результате локализации возникают спайки заднего или переднего сегмента, изменения кольцевого рубцевания, полное инфицирование просвета. По размеру поражения различают ограниченное сужение рубца (до 10 мм) и распространенную форму. В клинической практике наиболее важна классификация по степени тяжести течения, согласно которой выделяют 4 стадии:
• Я (компенсация). В процесс вовлекаются вспомогательные мышцы, чтобы обеспечить адекватное дыхание, но ЧПС в норме, и состояние ребенка удовлетворительное.
• II (субкомпенсация). Механизмы компенсации перенапрягаются, в результате чего нарушается функция внешнего дыхания, возникает легкая степень гипоксии.
• III (декомпенсация). Для него характерны полный сбой адаптивных механизмов, тяжелые нарушения дыхательной системы и патологические изменения гомеостаза.
• IV (асфиксия). Опасное для жизни состояние, проявляющееся остановкой дыхания, связанной с сердечно-сосудистыми заболеваниями.
• Я (компенсация). В процесс вовлекаются вспомогательные мышцы, чтобы обеспечить адекватное дыхание, но ЧПС в норме, и состояние ребенка удовлетворительное.
• II (субкомпенсация). Механизмы компенсации перенапрягаются, в результате чего нарушается функция внешнего дыхания, возникает легкая степень гипоксии.
• III (декомпенсация). Для него характерны полный сбой адаптивных механизмов, тяжелые нарушения дыхательной системы и патологические изменения гомеостаза.
• IV (асфиксия). Опасное для жизни состояние, проявляющееся остановкой дыхания, связанной с сердечно-сосудистыми заболеваниями.
Symptoms
Основным признаком стеноза у детей является нарушение функции внешнего дыхания, которое колеблется от небольшого учащения дыхания до шума и хрипов. Для облегчения ситуации ребенок приседает, садится, наклоняется вперед с упором на руки. Родители осознают, что при вдохе сохраняются межреберные промежутки, надключичная и подключичная ямки. Одышка сохраняется даже в состоянии покоя.
Симптомы сужения гортани включают изменение цвета кожи. Ребенок бледнеет, вокруг губ появляется голубоватый оттенок. По мере прогрессирования стеноза наблюдается тотальный цианоз кожи. Беспокоит чрезмерный пот, все тело покрывается липким холодным потом. При сильном поражении, непроизвольном мочеиспускании или дефекации возможны судороги. При удушье ребенок задыхается, а затем теряет сознание.
Ассоциированные симптомы: Лающий кашель. Одышка. Отек слизистой горла. Судороги в ногах. Удушье. Холодный пот.
Симптомы сужения гортани включают изменение цвета кожи. Ребенок бледнеет, вокруг губ появляется голубоватый оттенок. По мере прогрессирования стеноза наблюдается тотальный цианоз кожи. Беспокоит чрезмерный пот, все тело покрывается липким холодным потом. При сильном поражении, непроизвольном мочеиспускании или дефекации возможны судороги. При удушье ребенок задыхается, а затем теряет сознание.
Ассоциированные симптомы: Лающий кашель. Одышка. Отек слизистой горла. Судороги в ногах. Удушье. Холодный пот.
Possible complications
Ужасным последствием тяжелого стеноза гортани является смерть от остановки дыхания и сердечных заболеваний. При длительном сужении просвета дыхательных путей у детей появляются симптомы хронической гипоксии, которая нарушает работу внутренних органов и головного мозга, вызывает задержку физического и умственного развития. Деформация рубца чревата потерей голоса и инвалидностью малыша.
Diagnostics
Имея подробную клиническую картину стеноза, он распознает детский ЛОР без дополнительных методов исследования и сразу же начинает оказывать неотложную помощь. Диагностический поиск проводится при легких и среднетяжелых формах стриктур или после исчезновения асфиксии и стабилизации состояния ребенка. Для исследования используются инструментальные и лабораторные методы:
• Ларингоскопия. В качестве скринингового диагноза используется непрямая ларингоскопия, которая проводится быстро и дает врачу информацию о наличии и характере стриктуры. Для изучения анатомического строения гортани и определения степени стеноза показана прямая ларингоскопия.
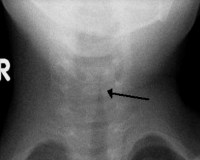
• Рентгенография. На боковой рентгенограмме видна рубцовая ткань, которая важна для диагностики хронического стеноза. Для точного определения локализации и степени изменения стеноза рекомендуется компьютерная томография гортани.
• МРТ гортани. Осуществляется в случае затруднений при диагностическом поиске. Он позволяет детально изучить состояние мягких тканей дыхательных путей и окружающих тканей, что дает отоларингологу ценную информацию для выяснения этиологического фактора стеноза.
• Эндоскопия. Фиброларинготрахеоскопия требуется для детального исследования внутреннего состояния гортани, нижележащих отделов дыхательной системы. Методика сочетает в себе диагностические и терапевтические функции, так как с ее помощью можно удалить инородные тела и восстановить нормальное дыхание.
• Лабораторные тесты. При подозрении на инфекционную природу стеноза у детей рекомендуется микробиологическая диагностика мазка из глотки или мокроты. Пациентам в тяжелом состоянии необходим расширенный биохимический анализ крови, который выявляет симптомы метаболических и гипоксических нарушений.
• Ларингоскопия. В качестве скринингового диагноза используется непрямая ларингоскопия, которая проводится быстро и дает врачу информацию о наличии и характере стриктуры. Для изучения анатомического строения гортани и определения степени стеноза показана прямая ларингоскопия.
• Рентгенография. На боковой рентгенограмме видна рубцовая ткань, которая важна для диагностики хронического стеноза. Для точного определения локализации и степени изменения стеноза рекомендуется компьютерная томография гортани.
• МРТ гортани. Осуществляется в случае затруднений при диагностическом поиске. Он позволяет детально изучить состояние мягких тканей дыхательных путей и окружающих тканей, что дает отоларингологу ценную информацию для выяснения этиологического фактора стеноза.
• Эндоскопия. Фиброларинготрахеоскопия требуется для детального исследования внутреннего состояния гортани, нижележащих отделов дыхательной системы. Методика сочетает в себе диагностические и терапевтические функции, так как с ее помощью можно удалить инородные тела и восстановить нормальное дыхание.
• Лабораторные тесты. При подозрении на инфекционную природу стеноза у детей рекомендуется микробиологическая диагностика мазка из глотки или мокроты. Пациентам в тяжелом состоянии необходим расширенный биохимический анализ крови, который выявляет симптомы метаболических и гипоксических нарушений.
Treatment
При остром стенозе лечебные мероприятия носят вспомогательный характер и входят в комплекс неотложной помощи. Ребенку вводят кортикостероиды в возрастных дозах, холинолитики. Для компенсации гипоксии после устранения стеноза дыхание осуществляется влажными кислородными смесями. После стабилизации самочувствия лечение подбирается по этиопатогенетическому принципу.
Легкие формы заболевания подлежат амбулаторному лечению, в остальных случаях рекомендуется госпитализация. При обнаружении симптомов ларингита назначают нестероидные противовоспалительные препараты и антигистаминные препараты. Для удаления вязкой мокроты, закупоривающей просвет дыхательных путей, используют муколитики, щелочные ингаляции (детям после 4-5 лет). При необходимости подбирается антибактериальная терапия.
Поэтому причиной стеноза в стационаре могут быть противовирусные, антибактериальные, противогрибковые препараты. Когда симптомы вызваны нервно-мышечными расстройствами, показаны миорелаксанты. При интенсивном отеке эффективны адреномиметики в виде растворов и ингаляций, так как обладают сильным сосудосуживающим действием. Из физиотерапевтических процедур на шею проводят ультрафиолетовое облучение, электрофорез.
При остром развитии тяжелого стеноза и асфиксии оперативное вмешательство проводится в кратчайшие сроки. В экстренных случаях показан крикотиреоз - расслоение гортани между хрящами для обеспечения притока воздуха в дыхательные пути. У детей старше 8 лет выполняется менее травматичная пункционная крикотиротомия, во время которой вводится катетер с иглой.
При хроническом рубцовом стенозе хирургическая коррекция проводится по плану. Чаще используются эндоскопические операции: баллонная дилатация, лазерная микрохирургия, вмешательство с помощью микродебридера. У детей также применяется хирургическое лечение с наружным доступом: ларингопластика аутотрансплантатом, резекция гортани, латерофиксация голосовых складок.
Легкие формы заболевания подлежат амбулаторному лечению, в остальных случаях рекомендуется госпитализация. При обнаружении симптомов ларингита назначают нестероидные противовоспалительные препараты и антигистаминные препараты. Для удаления вязкой мокроты, закупоривающей просвет дыхательных путей, используют муколитики, щелочные ингаляции (детям после 4-5 лет). При необходимости подбирается антибактериальная терапия.
Поэтому причиной стеноза в стационаре могут быть противовирусные, антибактериальные, противогрибковые препараты. Когда симптомы вызваны нервно-мышечными расстройствами, показаны миорелаксанты. При интенсивном отеке эффективны адреномиметики в виде растворов и ингаляций, так как обладают сильным сосудосуживающим действием. Из физиотерапевтических процедур на шею проводят ультрафиолетовое облучение, электрофорез.
При остром развитии тяжелого стеноза и асфиксии оперативное вмешательство проводится в кратчайшие сроки. В экстренных случаях показан крикотиреоз - расслоение гортани между хрящами для обеспечения притока воздуха в дыхательные пути. У детей старше 8 лет выполняется менее травматичная пункционная крикотиротомия, во время которой вводится катетер с иглой.
При хроническом рубцовом стенозе хирургическая коррекция проводится по плану. Чаще используются эндоскопические операции: баллонная дилатация, лазерная микрохирургия, вмешательство с помощью микродебридера. У детей также применяется хирургическое лечение с наружным доступом: ларингопластика аутотрансплантатом, резекция гортани, латерофиксация голосовых складок.
Rehabilitation and outpatient treatment
Для успешного выздоровления после хирургического лечения ребенку назначают умеренную диету. Наблюдение у ЛОР-врача проводится в течение 2-3 месяцев, 1 раз в 2 недели. Специалисты советуют соблюдать вокальный режим (спокойный разговор, избегать громких криков и смеха), исключая горячие и острые блюда, чтобы не раздражать слизистую оболочку и не вызывать симптомов удушья.
References
1. Стеноз гортани у детей. Клинический протокол МЗ РК. 2014.
2. Острый обструктивный ларингит (круп) у детей/ Н.А. Геппе, Н.Г. Колосова, А.Б. Малахов, И. Волков// Мать и дитя. 2014.
3. Острые стенозы гортани. Хронический ларингит/ М.А. Рябова, В.Н. Ермаков. 2008.
2. Острый обструктивный ларингит (круп) у детей/ Н.А. Геппе, Н.Г. Колосова, А.Б. Малахов, И. Волков// Мать и дитя. 2014.
3. Острые стенозы гортани. Хронический ларингит/ М.А. Рябова, В.Н. Ермаков. 2008.