ICD-10 codes
Description
Это острое ишемическое или геморрагическое нарушение мозгового кровообращения с участием ствола мозга. Патология характеризуется полиморфизмом симптомов, который сопровождается двигательными, сенсорными, черепно-мозговыми расстройствами, вестибулярно-атактическим синдромом. Обширные инсульты с повреждением жизненно важных центров из-за высокой смертности имеют крайне плохой прогноз. Патологические изменения выявляются методами нейровизуализации (КТ и МРТ головного мозга, ангиография). Лечение включает фармакологическое лечение, хирургическую коррекцию и комплексную реабилитацию.
Additional facts
Инсульт - распространенное неврологическое заболевание, на которое приходится 18-20% всех острых цереброваскулярных нарушений. Соотношение ишемического и геморрагического типов составляет 3: 1. Вероятность развития патологии увеличивается с возрастом - люди старше 50-55 лет страдают в 1,8-2 раза чаще с каждым последующим десятилетием, но существует устойчивая тенденция омоложения болезни. В гендерной структуре вертебробазилярных инсультов обычно преобладают мужчины, хотя некоторые формы более характерны для женщин. Представители негроидной расы болеют чаще, чем европейцы, самый низкий риск зафиксирован среди азиатов.
Reasons
Цереброваскулярная патология возникает под влиянием комплекса факторов. Развитие инсульта ствола связано с резким снижением гемодинамики в артериях базилярной системы позвоночника или с кровотечением в ткани головного мозга, которое нарушает его нормальную функцию. Основываясь на современных представлениях об этиопатогенезе инсультов, различают различные причины ишемического повреждения:
Атеротромботическая окклюзия экстра- или интрацеребральных артерий является основным фактором возникновения инсульта ствола, который ответственен за половину случаев. Это имеет клиническое значение при обструкции просвета сосудов более чем на 50%. Нестабильные бляшки в прецеребральных артериях могут привести к эмболизации.
• Кардиогенная эмболия. Самые тяжелые инсульты связаны с кардиоэмболией. Основными причинами сосудистых поражений головного мозга являются мерцательная аритмия, инфаркт миокарда и патология клапана. Кардиогенные эмболии чаще встречаются у молодых и пожилых пациентов.
• Гемодинамические расстройства. Церебральная гипоперфузия может протекать с сочетанием локальной гемодинамики (атеросклероз, внешняя компрессия, аномалии развития) и системных нарушений. К последним относятся артериальная гипотензия, нарушения ритма сердца, уменьшение или перераспределение сCN.
Артериальная гипертензия признана важной причиной развития инсульта: кровоизлияния в мозг происходят на фоне течения заболевания, микроангиопатия мозга вызывает развитие глубоких лакунарных очагов. Существенное влияние на прогноз оказывают сахарный диабет, гиперлипидемия, нарушения реологических свойств крови (гипер или гипокоагуляция). Другими факторами риска являются вредные привычки (курение, употребление алкоголя), избыточный вес, низкая физическая активность.
Атеротромботическая окклюзия экстра- или интрацеребральных артерий является основным фактором возникновения инсульта ствола, который ответственен за половину случаев. Это имеет клиническое значение при обструкции просвета сосудов более чем на 50%. Нестабильные бляшки в прецеребральных артериях могут привести к эмболизации.
• Кардиогенная эмболия. Самые тяжелые инсульты связаны с кардиоэмболией. Основными причинами сосудистых поражений головного мозга являются мерцательная аритмия, инфаркт миокарда и патология клапана. Кардиогенные эмболии чаще встречаются у молодых и пожилых пациентов.
• Гемодинамические расстройства. Церебральная гипоперфузия может протекать с сочетанием локальной гемодинамики (атеросклероз, внешняя компрессия, аномалии развития) и системных нарушений. К последним относятся артериальная гипотензия, нарушения ритма сердца, уменьшение или перераспределение сCN.
Артериальная гипертензия признана важной причиной развития инсульта: кровоизлияния в мозг происходят на фоне течения заболевания, микроангиопатия мозга вызывает развитие глубоких лакунарных очагов. Существенное влияние на прогноз оказывают сахарный диабет, гиперлипидемия, нарушения реологических свойств крови (гипер или гипокоагуляция). Другими факторами риска являются вредные привычки (курение, употребление алкоголя), избыточный вес, низкая физическая активность.
Pathogenesis
Структуры ствола (продолговатый медуллярный, средний мозг, мостик) имеют ряд особенностей, определяющих развитие цереброваскулярных поражений. По сравнению с выпуклой поверхностью, кровообращение здесь менее интенсивное, поверхностная капиллярная сеть не выражена, но внутримозговые коллатерали более развиты. Нейроны ствола менее чувствительны к гипоксически-ишемическим процессам, но при внезапном и выраженном снижении кровотока или после обширных кровоизлияний компенсаторные механизмы истощаются.
Локальное снижение перфузии приводит к образованию так называемой полуосветлой зоны (полутени) вокруг зоны инфаркта, гибель клеток которой расширяет очаг. Кровоизлияния в мозг сопровождаются образованием гематомы, которая сдавливает вещество мозга и вызывает вторичную ишемию. В обоих случаях запускается каскад патологических реакций: перекисное окисление липидов, экситотоксичность глутамата и повреждение кальция. В то же время репаративные процессы происходят с участием защитных молекул, направленных на ограничение концентрации и регенерации.
Локальное снижение перфузии приводит к образованию так называемой полуосветлой зоны (полутени) вокруг зоны инфаркта, гибель клеток которой расширяет очаг. Кровоизлияния в мозг сопровождаются образованием гематомы, которая сдавливает вещество мозга и вызывает вторичную ишемию. В обоих случаях запускается каскад патологических реакций: перекисное окисление липидов, экситотоксичность глутамата и повреждение кальция. В то же время репаративные процессы происходят с участием защитных молекул, направленных на ограничение концентрации и регенерации.
Classification
Материнский инсульт является частным случаем острого нарушения мозгового кровотока вдоль позвоночных сосудов. Оно может быть двух типов - ишемическое и геморрагическое (паренхиматозное или внутрижелудочковое кровоизлияние). В своем развитии заболевание проходит несколько этапов: острый, подострый, организация (выздоровление). Учитывая этиопатогенетические характеристики, существует несколько типов ишемических инсультов:
• Атеротромбоз. Возникают на фоне атеросклероза головного мозга, прогрессирующего постепенно. Острая ишемия может предшествовать преходящим нарушениям мозгового кровотока.
• Кардиоэмболия. Они сопровождаются полным или частичным закрытием просвета основной артерии с экстракраниальной (кардиогенной) эмболией. Они начинаются внезапно, характеризуются тяжелым течением, наличием геморрагического компонента и имеют серьезный прогноз.
Развитие инсультов обусловлено системными нарушениями гемодинамики в сочетании с патологией экстракраниальных и внутричерепных артерий при отсутствии выраженной атеросклеротической окклюзии, источников кардиогенной эмболии. Они происходят либо остро, либо постепенно.
Из-за повреждения перфорирующих артерий. Разрывный инсульт характеризуется образованием ограниченных участков ишемии, расположенных в подкорковых ядрах, белом веществе головного мозга.
При постановке диагноза учитываются расположение патологических очагов, распространенность процесса, сторона поражения. Учитывая расположение в туловище, имеются особенности варолиевого моста, таламуса, спинного мозга и среднего мозга. В дополнение к изолированным повреждениям, два или больше разделов могут быть вовлечены. Повреждение стволовых структур редко бывает легким, обычно состояние варьируется от умеренного до чрезвычайно тяжелого.
• Атеротромбоз. Возникают на фоне атеросклероза головного мозга, прогрессирующего постепенно. Острая ишемия может предшествовать преходящим нарушениям мозгового кровотока.
• Кардиоэмболия. Они сопровождаются полным или частичным закрытием просвета основной артерии с экстракраниальной (кардиогенной) эмболией. Они начинаются внезапно, характеризуются тяжелым течением, наличием геморрагического компонента и имеют серьезный прогноз.
Развитие инсультов обусловлено системными нарушениями гемодинамики в сочетании с патологией экстракраниальных и внутричерепных артерий при отсутствии выраженной атеросклеротической окклюзии, источников кардиогенной эмболии. Они происходят либо остро, либо постепенно.
Из-за повреждения перфорирующих артерий. Разрывный инсульт характеризуется образованием ограниченных участков ишемии, расположенных в подкорковых ядрах, белом веществе головного мозга.
При постановке диагноза учитываются расположение патологических очагов, распространенность процесса, сторона поражения. Учитывая расположение в туловище, имеются особенности варолиевого моста, таламуса, спинного мозга и среднего мозга. В дополнение к изолированным повреждениям, два или больше разделов могут быть вовлечены. Повреждение стволовых структур редко бывает легким, обычно состояние варьируется от умеренного до чрезвычайно тяжелого.
Symptoms
Ишемический инсульт.
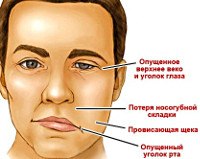
Клиническая картина инсульта ствола головного мозга достаточно полиморфна, определяется характером очага (ишемического, геморрагического), его расположением, размерами. В случае вертебробазилярных инсультов характерно доминантное развитие в течение дня с быстрым (от нескольких минут до часов) усилением очаговых симптомов. Нарушения движения (гемипарез или гемипарез) на противоположной стороне от очага дополняются гемианестезией, если задействована основная артерия, страдают все конечности.С большой последовательностью у пациентов появляются альтернативные синдромы, когда нарушения проводимости сочетаются с признаками повреждения яичка черепного нерва. Поражение среднего мозга сопровождается синдромом Вебера с дисфункцией 3-й пары ФМН - расширение зрачка, опущенные веки, дивергентное косоглазие. Инсульт на варолиевом мосту проявляется ослаблением лицевых мышц половины лица, фокусировка в продолговатом мозге нарушает функционирование подъязычного нерва с отклонением языка в противоположном направлении и атрофию его мышц (синдром Джексона).
Небольшие сердечные приступы у основания моста могут сопровождаться непроизвольными сокращениями скелетных мышц, контралатеральным гемипарезом. Клонические движения, напоминающие судороги, также наблюдаются при поражении зрительного бугорка. Они часто сопровождаются симптомами центрального пареза лицевого нерва, гемианопсии. Двусторонние инсульты проявляются как синдром «изоляции»: паралич скелетных мышц и афазия при сохранении чувствительности кожи и осознанности. Подобные очаги в среднем мозге приводят к децеребральной ригидности.
Повреждение продолговатого мозга характеризуется бульбарным синдромом, редко изолированная дисфагия становится единственным проявлением снижения мозгового кровотока. Боковые удары по стволу сопровождаются затрудненным дыханием (стридор), дисфонией из-за пареза голосовых связок. Часто выявляет вестибуло-атактический синдром с головокружением, изменением тонуса позы, нистагмом. Пациенты боятся центральных ожогов, развиваются сердечно-сосудистые нарушения (гипотония, аритмии).
Ассоциированные симптомы: Галлюцинации. Гемипарез. Маскообразное лицо (гипомимия). Сильное головокружение. Скандированная речь. Слабость мышц (парез). Судороги. Судороги в ногах.
Possible complications
Патология представляет серьезную опасность для жизни пациента. Обширное кровотечение в мозговом веществе грозит нарушением жизненно важных функций - остановка дыхания, сердечная деятельность. Наиболее частыми осложнениями инсульта являются отеки, отеки, окклюзионная гидроцефалия, судороги. После образования гематомы может развиться дислокация структур мозга с тенториальной вставкой, что резко ухудшает состояние пациента и ухудшает прогноз.
В условиях повреждения стволовых центров быстро развивается полиорганная недостаточность, проявляющаяся в виде респираторного дистресс-синдрома, сниженной сократимости миокарда, тромбоза глубоких вен и тромбоэмболии легочной артерии. Четверть пациентов страдают от падения после инсульта, а некоторые из них приводят к серьезным травмам, включая перелом шейки бедра Длительная иммобилизация сопровождается пролежнями, поздними осложнениями являются депрессия, эпилепсия.
В условиях повреждения стволовых центров быстро развивается полиорганная недостаточность, проявляющаяся в виде респираторного дистресс-синдрома, сниженной сократимости миокарда, тромбоза глубоких вен и тромбоэмболии легочной артерии. Четверть пациентов страдают от падения после инсульта, а некоторые из них приводят к серьезным травмам, включая перелом шейки бедра Длительная иммобилизация сопровождается пролежнями, поздними осложнениями являются депрессия, эпилепсия.
Diagnostics
Инсульт может быть обусловлен быстрым нарастанием очаговых неврологических симптомов, наличием соответствующих факторов риска. Важной диагностической и прогностической ценностью является оценка уровня сознания по шкале комы. Стандартные лабораторные исследования включают KLA, коагуло- и липидограмму, биохимический анализ. Но ключевая роль в распознавании цереброваскулярной патологии отводится методам нейровизуализации:
• Компьютерная томография. КТ головного мозга позволяет видеть кровоизлияния как очаги повышенной плотности сразу после их возникновения. Исследование является методом выбора при первоначальном осмотре, но позволяет диагностировать только половину стволовых инфарктов. Перфузионная КТ с ишемическими поражениями показывает более высокий уровень информативности.
• магнитно-резонансная томография. Обычная МРТ может сделать структуры задней полости черепа более заметными и, следовательно, имеет преимущество перед КТ. Способ определяет морфологические характеристики стада, дает обзор динамики изменений и характеризуется отсутствием артефактов в костных структурах. На снимках гиперинтенсивные очаги разных размеров определяются в зависимости от стадии некроза.
Неинвазивная визуализация мозговых артерий происходит благодаря спиральной КТ или МР-ангиографии. Исследования позволяют оценить степень артериальной окклюзии, состояние коллатерального кровотока и риск увеличения очагов. Рентгеноконтрастная ангиография проводится при планировании эндоваскулярных вмешательств.
Для выявления очаговых изменений в ткани головного мозга можно использовать радионуклидную сцинтиграфию, но этот метод не получил широкого применения в практической неврологии. Всем пациентам показана ЭКГ, рентгенография грудной клетки; из дополнительных исследований выполняются ЭЭГ, УЗИ позвоночных артерий и пункция позвоночника. Комплексное обследование включает в себя консультацию невролога, офтальмолога с обследованием глазного дна.
Уже при первичном осмотре больного необходимо дифференцировать ишемический инсульт от геморрагического, с более серьезным прогнозом. Комплексная диагностика позволяет отличить инсульт стволовых от заболеваний, имеющих сходную локализацию патологического процесса: нейроинфекции, черепно-мозговые травмы, опухоли и метастазы. Быстрое усиление неврологических симптомов отмечается при пароксизмальной (эпилепсия, мигрень, обморок) и коме.
• Компьютерная томография. КТ головного мозга позволяет видеть кровоизлияния как очаги повышенной плотности сразу после их возникновения. Исследование является методом выбора при первоначальном осмотре, но позволяет диагностировать только половину стволовых инфарктов. Перфузионная КТ с ишемическими поражениями показывает более высокий уровень информативности.
• магнитно-резонансная томография. Обычная МРТ может сделать структуры задней полости черепа более заметными и, следовательно, имеет преимущество перед КТ. Способ определяет морфологические характеристики стада, дает обзор динамики изменений и характеризуется отсутствием артефактов в костных структурах. На снимках гиперинтенсивные очаги разных размеров определяются в зависимости от стадии некроза.
Неинвазивная визуализация мозговых артерий происходит благодаря спиральной КТ или МР-ангиографии. Исследования позволяют оценить степень артериальной окклюзии, состояние коллатерального кровотока и риск увеличения очагов. Рентгеноконтрастная ангиография проводится при планировании эндоваскулярных вмешательств.
Для выявления очаговых изменений в ткани головного мозга можно использовать радионуклидную сцинтиграфию, но этот метод не получил широкого применения в практической неврологии. Всем пациентам показана ЭКГ, рентгенография грудной клетки; из дополнительных исследований выполняются ЭЭГ, УЗИ позвоночных артерий и пункция позвоночника. Комплексное обследование включает в себя консультацию невролога, офтальмолога с обследованием глазного дна.
Уже при первичном осмотре больного необходимо дифференцировать ишемический инсульт от геморрагического, с более серьезным прогнозом. Комплексная диагностика позволяет отличить инсульт стволовых от заболеваний, имеющих сходную локализацию патологического процесса: нейроинфекции, черепно-мозговые травмы, опухоли и метастазы. Быстрое усиление неврологических симптомов отмечается при пароксизмальной (эпилепсия, мигрень, обморок) и коме.
Treatment
Острые нарушения мозгового кровообращения в области ствола требуют срочной госпитализации в специализированный сосудистый центр или неврологическую больницу - оптимально в течение первых 3 часов от начала заболевания. Основой терапии являются консервативные меры, которые начинаются даже на догоспитальном этапе с оказания неотложной помощи, оксигенации, симптоматической коррекции (гипотензивное, противосудорожное). Раннее лечение улучшает прогноз даже в случае тяжелых травм.
Восстановление жизненно важных функций, включая искусственную вентиляцию легких, проводится в отделении интенсивной терапии, где после определения характеристик инсульта начинается специфическое лечение. Он направлен на восстановление кровотока через сосуды вертебробазилярного русла, предотвращение и устранение осложнений, минимизацию риска рецидивов и нормализацию основных физиологических и биохимических констант. Ключевые направления фармакотерапии:
• Внутривенный тромболизис. Введение тромболитиков (рекомбинантного активатора плазминогена) показано в острой фазе ишемического процесса. Несмотря на высокую эффективность реканализации артериального стеноза, такое лечение имеет множество противопоказаний и повышает риск геморрагических осложнений.
• Антикоагулянты и антиагреганты. Прогрессирование стволового инсульта требует применения антикоагулянтов - сначала низкомолекулярных гепаринов, затем пероральных агентов. Их назначают профилактически после стабилизации кровотечений в мозге. Ингибиторы агрегации тромбоцитов (ацетилсалициловая кислота) необходимы во всех случаях острой ишемии.
Нейропротекторы используются для улучшения мозговой перфузии, повышения регенерационного потенциала пораженной нервной ткани и ускорения восстановления функциональных нарушений. К ним относятся вазоактивные вещества (винпоцетин, пентоксифиллин), нейротрофические агенты (комплекс церебральных пептидов или гемодеривативной крови животных), антиоксиданты (тиоктин, аскорбиновая кислота, инозин).
Радикальная коррекция ишемического инсульта ствола предполагает использование методов внутрисосудистой реканализации. Учитывая клиническую ситуацию, можно использовать селективный внутриартериальный тромболизис, механическую или аспирационную тромбэктомию, баллонную ангиопластику со стентированием экстракраниальных сосудов. После внутричерепного кровоизлияния с вывихом структур головного мозга гематома удаляется и декомпрессия выполняется в контексте гемикраниэктомии. Операция по дренированию желудочков помогает устранить острую гидроцефалию.
Учитывая низкий уровень доказательств нейропротекции существующих препаратов, ведется поиск новых препаратов. Рассматриваются возможности антагонистов глутамата и NMDA-рецепторов (элипродил, selfotel), цитопротекторов (любелузол), антиоксидантов (тирилазид). Методы стереотаксического и эндоскопического удаления гематом требуют дальнейших исследований, в настоящее время апробируются желудочковый тромболизис, местный гемостаз с помощью рекомбинантного фактора VIIa.
Нейрореабилитация предполагает использование кинезитерапии, лечебной физкультуры и массажа. Современные аппаратные технологии внедряются в повседневную практику в виде роботов-симуляторов, которые работают по механизму биологической обратной связи. Циклические упражнения позволяют активировать пациента, восстановить движение, координацию и ходьбу. Возможности комплексной реабилитации расширяются с помощью физиотерапии, психотерапии, социальной и трудовой адаптации.
Восстановление жизненно важных функций, включая искусственную вентиляцию легких, проводится в отделении интенсивной терапии, где после определения характеристик инсульта начинается специфическое лечение. Он направлен на восстановление кровотока через сосуды вертебробазилярного русла, предотвращение и устранение осложнений, минимизацию риска рецидивов и нормализацию основных физиологических и биохимических констант. Ключевые направления фармакотерапии:
• Внутривенный тромболизис. Введение тромболитиков (рекомбинантного активатора плазминогена) показано в острой фазе ишемического процесса. Несмотря на высокую эффективность реканализации артериального стеноза, такое лечение имеет множество противопоказаний и повышает риск геморрагических осложнений.
• Антикоагулянты и антиагреганты. Прогрессирование стволового инсульта требует применения антикоагулянтов - сначала низкомолекулярных гепаринов, затем пероральных агентов. Их назначают профилактически после стабилизации кровотечений в мозге. Ингибиторы агрегации тромбоцитов (ацетилсалициловая кислота) необходимы во всех случаях острой ишемии.
Нейропротекторы используются для улучшения мозговой перфузии, повышения регенерационного потенциала пораженной нервной ткани и ускорения восстановления функциональных нарушений. К ним относятся вазоактивные вещества (винпоцетин, пентоксифиллин), нейротрофические агенты (комплекс церебральных пептидов или гемодеривативной крови животных), антиоксиданты (тиоктин, аскорбиновая кислота, инозин).
Радикальная коррекция ишемического инсульта ствола предполагает использование методов внутрисосудистой реканализации. Учитывая клиническую ситуацию, можно использовать селективный внутриартериальный тромболизис, механическую или аспирационную тромбэктомию, баллонную ангиопластику со стентированием экстракраниальных сосудов. После внутричерепного кровоизлияния с вывихом структур головного мозга гематома удаляется и декомпрессия выполняется в контексте гемикраниэктомии. Операция по дренированию желудочков помогает устранить острую гидроцефалию.
Учитывая низкий уровень доказательств нейропротекции существующих препаратов, ведется поиск новых препаратов. Рассматриваются возможности антагонистов глутамата и NMDA-рецепторов (элипродил, selfotel), цитопротекторов (любелузол), антиоксидантов (тирилазид). Методы стереотаксического и эндоскопического удаления гематом требуют дальнейших исследований, в настоящее время апробируются желудочковый тромболизис, местный гемостаз с помощью рекомбинантного фактора VIIa.
Нейрореабилитация.
Комплексная ранняя реабилитация имеет первостепенное значение для устранения последствий инсульта и восстановления функциональных возможностей пациентов. Медицинское управление основано на проводимой нейропротективной терапии, лечение спастичности и контрактур выполняется мышечными релаксантами, а сопутствующие эмоциональные и психические расстройства корректируются антидепрессантами.Нейрореабилитация предполагает использование кинезитерапии, лечебной физкультуры и массажа. Современные аппаратные технологии внедряются в повседневную практику в виде роботов-симуляторов, которые работают по механизму биологической обратной связи. Циклические упражнения позволяют активировать пациента, восстановить движение, координацию и ходьбу. Возможности комплексной реабилитации расширяются с помощью физиотерапии, психотерапии, социальной и трудовой адаптации.
References
1. Нервные болезни: учебн. пособие/ Скоромец А.А., Скоромец А.П., Скоромец Т.А. 2010.
2. Геморрагический инсульт: Практическое руководство/ под. ред. Скворцовой В.И., Крылова В.В. 2005.
3. Инсульт/ Кандыба Д.В. Russian Family Doctor. 2016 - 20(3).
4. Клинико-неврологическая и МР-томографическая диагностика инсультов ствола мозга/ Антонова О. Г., Хазов П. Д., Стариков А. С. Российский медико-биологический вестник имени академика И.П. Павлова. 2003 - №1-2.
2. Геморрагический инсульт: Практическое руководство/ под. ред. Скворцовой В.И., Крылова В.В. 2005.
3. Инсульт/ Кандыба Д.В. Russian Family Doctor. 2016 - 20(3).
4. Клинико-неврологическая и МР-томографическая диагностика инсультов ствола мозга/ Антонова О. Г., Хазов П. Д., Стариков А. С. Российский медико-биологический вестник имени академика И.П. Павлова. 2003 - №1-2.