МКБ-10 коды
- МКБ-10
- F19 Психические и поведенческие расстройства, вызванные одновременным употреблением нескольких наркотических средств и использованием других психоактивных веществ
- F10.5 Психоз алкогольный
- F11 Психические и поведенческие расстройства, вызванные употреблением опиоидов
- F15 Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин)
- F12 Психические и поведенческие расстройства, вызванные употреблением каннабиоидов
- F13 Психические и поведенческие расстройства, вызванные употреблением седативных или снотворных средств
- F14 Психические и поведенческие расстройства, вызванные употреблением кокаина
- F16 Психические и поведенческие расстройства, вызванные употреблением галлюциногенов
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: F10.5, F11.5, F12.5, F13.5, F14.5, F15.5, F16.5, F18.5, F19.5.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 589.
Разработчик клинической рекомендации.
• Ассоциация наркологов.
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 589.
Разработчик клинической рекомендации.
• Ассоциация наркологов.
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
АД - артериальное давление.
ВОЗ - Всемирная Организация Здравоохранения.
ВЭЖХ МС - высокоэффективная жидкостная хроматография с масс-спектрометрическим детектированием.
ГХ МС - газовая хроматография с масс-спектрометрическим детектированием.
ДА - дофамин.
ИХА - иммунохроматографическая экспресс- диагностика.
КА - катехоламины.
ЛР - летучие растворители.
МЗ РФ - Минздрав России.
МКБ-10 - международная классификация болезней 10-го пересмотра.
НА - норадреналин.
ПАВ - психоактивное вещество.
ПР - психотическое расстройство.
ОИ - острая интоксикация.
ЧСС - частота сердечных сокращений.
ЧДД - частота дыхательных движений.
ЭКГ - электрокардиограмма.
GPP - good practice point (сложившаяся клиническая практика).
РГ- рентгенография.
УЗИ - ультразвуковое исследование.
КТ - компьютерная томография.
МРТ - магнитно-резонансная томография.
ГАМК - гамма-аминомасляная кислота.
ВОЗ - Всемирная Организация Здравоохранения.
ВЭЖХ МС - высокоэффективная жидкостная хроматография с масс-спектрометрическим детектированием.
ГХ МС - газовая хроматография с масс-спектрометрическим детектированием.
ДА - дофамин.
ИХА - иммунохроматографическая экспресс- диагностика.
КА - катехоламины.
ЛР - летучие растворители.
МЗ РФ - Минздрав России.
МКБ-10 - международная классификация болезней 10-го пересмотра.
НА - норадреналин.
ПАВ - психоактивное вещество.
ПР - психотическое расстройство.
ОИ - острая интоксикация.
ЧСС - частота сердечных сокращений.
ЧДД - частота дыхательных движений.
ЭКГ - электрокардиограмма.
GPP - good practice point (сложившаяся клиническая практика).
РГ- рентгенография.
УЗИ - ультразвуковое исследование.
КТ - компьютерная томография.
МРТ - магнитно-резонансная томография.
ГАМК - гамма-аминомасляная кислота.
Термины и определения
Психотическое расстройство (ПР), вызванное употреблением психоактивных веществ (ПАВ) - расстройство, возникающее во время или непосредственно после употребления ПАВ, характеризующееся яркими галлюцинациями (обычно слуховыми, но часто затрагивающими более одной сферы чувств), ложными узнаваниями, бредом и/или идеями отношения (часто параноидного характера), психомоторными расстройствами, анормальным аффектом, который варьирует от сильного страха до экстаза [1].
Психоактивное вещество - вещество натурального или синтетического происхождения, способное вызывать при однократном приеме желательные с точки зрения пользователя эффекты, а при систематическом - психическую и физическую зависимость.
Галлюцинации - расстройство восприятия в виде образов и представлений, возникающих без реального объекта.
Бред (лат. Delirio) - совокупность болезненных представлений, рассуждений и выводов, овладевающих сознанием больного, искаженно отражающих действительность и не поддающихся коррекции извне.
Психомоторные расстройства. Проявляются в виде ступора или возбуждения. При ступоре больной застывает в одной позе, становится малоподвижным, перестает отвечать на вопросы, смотрит в одну точку, отказывается от еды. При психомоторном возбуждении, больной находятся все время в движении, говорит без умолку, порой гримасничает, бывает дурашлив, агрессивн и импульсивен (совершает неожиданные, немотивированные поступки).
Психоактивное вещество - вещество натурального или синтетического происхождения, способное вызывать при однократном приеме желательные с точки зрения пользователя эффекты, а при систематическом - психическую и физическую зависимость.
Галлюцинации - расстройство восприятия в виде образов и представлений, возникающих без реального объекта.
Бред (лат. Delirio) - совокупность болезненных представлений, рассуждений и выводов, овладевающих сознанием больного, искаженно отражающих действительность и не поддающихся коррекции извне.
Психомоторные расстройства. Проявляются в виде ступора или возбуждения. При ступоре больной застывает в одной позе, становится малоподвижным, перестает отвечать на вопросы, смотрит в одну точку, отказывается от еды. При психомоторном возбуждении, больной находятся все время в движении, говорит без умолку, порой гримасничает, бывает дурашлив, агрессивн и импульсивен (совершает неожиданные, немотивированные поступки).
Описание
ПР, вызванное употреблением ПАВ - состояние, возникающее во время, непосредственно после употребления ПАВ или в пределах 2 недель после его приема. Характеризуется яркими галлюцинациями (обычно слуховыми, но часто затрагивающими более 1 сферы чувств), ложными узнаваниями, бредом и/или идеями отношения (часто параноидного или персекуторного характера), психомоторными расстройствами (возбуждение или ступор), анормальным аффектом, который варьирует от сильного страха до экстаза. Сознание обычно ясное, хотя возможна некоторая степень его помрачения, не переходящая в тяжелую спутанность. Психотические симптомы сохраняются на протяжении более 48 часов. Расстройство обычно проходит, по крайней мере частично, в течение 1 месяца и полностью в течение 6 месяцев. ПР, вызванные употреблением ПАВ, могут различаться по своим симптомам. Это зависит от типа употребляемого вещества и личности употребляющего. ПР может возникать на любой стадии зависимости, но преимущественно в средней и конечной [1].
Причины
Причиной психотического расстройства является нарушение обмена нейромедиаторов в результате длительного, систематического злоупотребления психоактивным веществом. Дефицит нейромедиаторов, который развивается при длительном употреблении ПАВ компенсаторно выступает усиленный синтез катехоламины (КА) и подавление активности ферментов их метаболизма (монооксидазы и дофамин-β-гидроксилазы, контролирующей превращение дофамин (ДА) в норадреналин (НА)). В результате ускоряется кругооборот КА. В абстиненции вследствие изменения активности ферментов в мозге происходит накопление ДА, причем его уровень в крови четко коррелирует с клинической тяжестью синдрома отмены ПАВ. Так, превышение концентрации данного нейромедиатора вдвое против исходного (более 180%) сопровождается картиной тяжелого синдрома отмены, превышение в 3 раза (более 250-300%) вызывает развитие острого психотического состояния [2].
Пусковым моментом в развитии психотического расстройства, как правило, является большая продолжительность очередного цикла наркотизации и/или особенно высокие дозы принятого психоактивного вещества. Основной причиной возникновения психозов считают не столько непосредственное влияние ПАВ на мозг, сколько нарушение обменных процессов и присоединение интеркуррентных заболеваний. Наиболее четко эта тенденция проявляется в случае психотических расстройств, обусловленных употреблением алкоголя [3]. Именно поэтому в наркологии часто используется термин «металкогольный психоз». Обычно развитию металкогольных психозов предшествуют дополнительные соматические и психические вредности, большое значение придается также конституциональным факторам. Более 50% лиц, злоупотребляющих наркотическими веществами (не считая алкоголя), имеют то или иное сопутствующее психическое нарушение: у 26% ‒ аффективное расстройство (депрессия или мания, причем в 4,7 раза чаще, чем у незлоупотребляющих), у 28% ‒ тревожное расстройство (в 2,5 раза чаще), у 17,8% ‒ антисоциальное расстройство личности (в 13,4 раза чаще), у 6,8% ‒ шизофрения (в 6,2 раза чаще) [4, 5]. Существует мнение, что психотические расстройства, вызванные употреблением наркотиков, являются предикторами шизофренического спектра нарушений. У 46% лиц, перенесших психоз вследствие злоупотребления каннабиса, и у 30% перенесших амфетаминовый психоз в течение восьми лет диагностируется шизофрения [6]. Показана высокая активность натуральных и синтетических каннабиноидов в качестве провоцирующих факторов развития психозов с шизофреноподобной картиной [7, 8, 9, 10, 11, 12, 13].
Патогенез ПР, вызванных ПАВ до настоящего времени остается все еще малоизученным. Большая часть исследователей рассматривает психоз как результат одновременного влияния множества факторов (гипоксия, гиперкапния, ишемия, нарушения мозгового обмена, дисциркуляторные сосудистые изменения, ). По мнению А.В. Снежневского (1974) [14], действие экзогенных факторов реализует существующую в организме предрасположенность к формированию тех или иных психопатологических состояний. При продолжительном воздействии немаксимальных доз ПАВ проявляется роль возрастных, половых, дополнительных соматогенных и конституциональных факторов и избирательность действия токсических веществ на те или иные системы организма. На клиническую картину существенно влияют эндокринный статус, а также разнообразные социально-психологические факторы.
Пусковым моментом в развитии психотического расстройства, как правило, является большая продолжительность очередного цикла наркотизации и/или особенно высокие дозы принятого психоактивного вещества. Основной причиной возникновения психозов считают не столько непосредственное влияние ПАВ на мозг, сколько нарушение обменных процессов и присоединение интеркуррентных заболеваний. Наиболее четко эта тенденция проявляется в случае психотических расстройств, обусловленных употреблением алкоголя [3]. Именно поэтому в наркологии часто используется термин «металкогольный психоз». Обычно развитию металкогольных психозов предшествуют дополнительные соматические и психические вредности, большое значение придается также конституциональным факторам. Более 50% лиц, злоупотребляющих наркотическими веществами (не считая алкоголя), имеют то или иное сопутствующее психическое нарушение: у 26% ‒ аффективное расстройство (депрессия или мания, причем в 4,7 раза чаще, чем у незлоупотребляющих), у 28% ‒ тревожное расстройство (в 2,5 раза чаще), у 17,8% ‒ антисоциальное расстройство личности (в 13,4 раза чаще), у 6,8% ‒ шизофрения (в 6,2 раза чаще) [4, 5]. Существует мнение, что психотические расстройства, вызванные употреблением наркотиков, являются предикторами шизофренического спектра нарушений. У 46% лиц, перенесших психоз вследствие злоупотребления каннабиса, и у 30% перенесших амфетаминовый психоз в течение восьми лет диагностируется шизофрения [6]. Показана высокая активность натуральных и синтетических каннабиноидов в качестве провоцирующих факторов развития психозов с шизофреноподобной картиной [7, 8, 9, 10, 11, 12, 13].
Патогенез ПР, вызванных ПАВ до настоящего времени остается все еще малоизученным. Большая часть исследователей рассматривает психоз как результат одновременного влияния множества факторов (гипоксия, гиперкапния, ишемия, нарушения мозгового обмена, дисциркуляторные сосудистые изменения, ). По мнению А.В. Снежневского (1974) [14], действие экзогенных факторов реализует существующую в организме предрасположенность к формированию тех или иных психопатологических состояний. При продолжительном воздействии немаксимальных доз ПАВ проявляется роль возрастных, половых, дополнительных соматогенных и конституциональных факторов и избирательность действия токсических веществ на те или иные системы организма. На клиническую картину существенно влияют эндокринный статус, а также разнообразные социально-психологические факторы.
Эпидемиология
Во всем мире наиболее распространены психозы, развивающиеся в период отмены алкоголя. По данным Всемирная Организация Здравоохранения (ВОЗ), металкогольные психозы возникают у 10% больных алкоголизмом, а по данным отечественных авторов - до 15% [15]. По данным эпидемиологических исследований, в России на протяжении последних лет распространенность зависимости от алкоголя и других ПАВ несколько снижаются. Так, в 2017 г. число пациентов с алкогольной зависимостью, обратившихся за наркологической помощью, составило 1023,2 на 100 тыс. населения, из них с алкогольными психозами - 34,2 на 100 тыс населения. При этом, в том же году число пациентов с синдромом зависимости от наркотических веществ составило 186,0 на 100 тыс. населения, с синдромом зависимости от ненаркотических веществ - 5,3 на 100 тыс. населения [16].
Психозы, развивающиеся на фоне употребления или отмены других ПАВ гораздо менее изучены. Существуют единственное исследование 2005 г. о распространенности психозов, связанных с употреблением препаратов конопли в Дании (2,7 случаев на 100000 в год) [17].
Достоверные данные о распространенности психозов при употреблении других ПАВ отсутствуют.
В МКБ-10 ПР, вызванное употреблением различных ПАВ (алкоголь; опиоиды; каннабиноиды; седативные и снотворные средства; кокаин; другие психостимуляторы, включая кофеин; галлюциногены; летучие растворители) и вызваное одновременным употреблением ПАВ рассматривается в соответствующих разделах, по виду вещества. Констатация наличия ПР определяется четвертым знаком 5 (F1х.5x). Таблица 1) [1].
В группах F13, F15, F16, F19, где конкретное вещество может относиться либо к наркотическим, либо к токсикоманическим, дополнительно вводятся буквенные коды. В случае, если ПР вызвано наркотическим веществом, в конец шифра ставится русская буква «Н». Наркотическим является ПАВ, которое включено списки 1 и 2 официального «Перечня наркотических средств, психотропных веществ и их прекурсоров, подлежащих контролю в Российской Федерации». В случае, если ПАВ не является наркотическим, вещество относят к токсикоманическим - в конце шифра ставится русская буква «Т» [1].
Таблица 1. Формализация диагноза по МКБ-10.
Диагноз психотического расстройства уточняется 5 знаком в зависимости от преобладающего вида психотического нарушения (Таблица 2):
Таблица 2. Уточнения диагноза психотического расстройства.
Психозы, развивающиеся на фоне употребления или отмены других ПАВ гораздо менее изучены. Существуют единственное исследование 2005 г. о распространенности психозов, связанных с употреблением препаратов конопли в Дании (2,7 случаев на 100000 в год) [17].
Достоверные данные о распространенности психозов при употреблении других ПАВ отсутствуют.
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
Кодирование диагноза осуществляется с использованием международной классификации болезней 10 пересмотра (МКБ-10). В адаптированном для России варианте МКБ-10 используется 7 знаков, которые позволяют формализовать диагноз обнаруженного у пациента расстройства.В МКБ-10 ПР, вызванное употреблением различных ПАВ (алкоголь; опиоиды; каннабиноиды; седативные и снотворные средства; кокаин; другие психостимуляторы, включая кофеин; галлюциногены; летучие растворители) и вызваное одновременным употреблением ПАВ рассматривается в соответствующих разделах, по виду вещества. Констатация наличия ПР определяется четвертым знаком 5 (F1х.5x). Таблица 1) [1].
В группах F13, F15, F16, F19, где конкретное вещество может относиться либо к наркотическим, либо к токсикоманическим, дополнительно вводятся буквенные коды. В случае, если ПР вызвано наркотическим веществом, в конец шифра ставится русская буква «Н». Наркотическим является ПАВ, которое включено списки 1 и 2 официального «Перечня наркотических средств, психотропных веществ и их прекурсоров, подлежащих контролю в Российской Федерации». В случае, если ПАВ не является наркотическим, вещество относят к токсикоманическим - в конце шифра ставится русская буква «Т» [1].
Таблица 1. Формализация диагноза по МКБ-10.
| Код диагноза по МКБ -10 | Диагноз по МКБ - 10 |
| F10,5 | Психотическое расстройство, вызванное употреблением алкоголя |
| F11,5 | Психотическое расстройство, вызванное употреблением опиоидов |
| F12,5 | Психотическое расстройство, вызванное употреблением каннабиноидов |
| F13,5 | Психотическое расстройство, вызванное употреблением седативных или снотворных веществ (F13.-T; F13.-H) |
| F14,5 | Психотическое расстройство, вызванное употреблением кокаина |
| F15,5 | Психотическое расстройство, вызванное употреблением других стимуляторов, включая кофеин (F15.-T; F15.-H) |
| F16,5 | Психотическое расстройство, вызванное употреблением галлюциногенов (F16.-T; F16.-H) |
| F18,5 | Психотическое расстройство, вызванное употреблением летучих растворителей |
| F19,5 | Психотическое расстройство, вызванное одновременным употреблением нескольких наркотических средств и использованием других психоактивных веществ (F19.-T; F19.-H) |
Диагноз психотического расстройства уточняется 5 знаком в зависимости от преобладающего вида психотического нарушения (Таблица 2):
Таблица 2. Уточнения диагноза психотического расстройства.
| Код диагноза по МКБ -10 | Диагноз по МКБ - 10 |
| F1х.50 | Шизофреноподобное расстройство |
| F1х.51 | Преимущественно бредовое расстройство |
| F1х.52 | Преимущественно галлюцинаторное расстройство |
| F1х.53 | Преимущественно полиморфное психотическое расстройство |
| F1х.54 | Расстройство с преимущественно депрессивными психотическими симптомами |
| F1х.55 | Расстройство с преимущественно маниакальными психотическими симптомами |
|
|
Классификация
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
ПР, вызванные употреблением ПАВ относятся к экзогенным или симптоматическим психозам. Основное значение при их классификации имеет вид психотического нарушения, преобладающего в клинической картине болезни - галлюцинации, бред, стойкое нарушение аффекта. Также ПР, вызванных ПАВ классифицируют в зависимости от вещества, послужившего причиной развития психоза. Любое ПР относится к тяжелым нарушениям психики и требует немедленного оказания специализированной медицинской помощи [1].Клиническая картина
Клиническая картина ПР вследствие употребления ПАВ характеризуется наличием продуктивной психопатологической симптоматики психотического уровня в виде обманов восприятия (иллюзий, галлюцинаций и псевдогаллюцинаций) и бреда, а также аффективных расстройств, нарушений поведения, психомоторным возбуждением или торможением, неспособности отдавать себе отчёт в своих действиях и руководить ими.
Диагностика
2,1 Жалобы и анамнез.
Идентификация употребляемого ПАВ может быть сделана на основе заявления самого пациента, объективного анализа мочи, крови или других данных (наличие у пациента наркотиков, клинические признаки и симптомы, сообщения из информированных третьих источников).• Рекомендуется всем пациентам с подозрением на ПР,вызванное употреблением ПАВ, с целью подтверждения данного диагноза, при выяснении жалоб и сборе анамнеза обращать внимание на нижеперечисленные диагностические критерии согласно Международной классификации болезней 10 пересмотра [1]:
- наличие галлюцинаций (обычно слуховых, но часто затрагивающих более 1 сферы чувств) и/или бреда, в сочетании с психомоторными расстройствами (возбуждение или ступор), аффективными нарушениями.
- наличие ясного сознания (возможна некоторая степень его помрачения, не переходящая в тяжелую спутанность);
- возникновение ПР на фоне употребления ПАВ или в пределах 2 недель после его приема;
- сохранение психотических симптомов на протяжении более 48 часов;
- развитие ПР на любой стадии синдрома зависимости, но чаще - на средней и конечной;
- развитие ПР на фоне употребления ПАВ в высоких дозах и/или их длительного приема;
- редукция психотической симптоматики после прекращения приема ПАВ в большинстве случаев.
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
2,2 Физикальное обследование.
• Рекомендуется всем пациентам в психотическом состоянии с подозрением на ПР вследствие употребления ПАВ, с целью установления данного диагноза проведение обследования: кожных покровов, мышечного тонуса, печени, почек, сердца, легких, артериального давления, частоты сердечных сокращений, частоты дыхательных движений [17, 18, 19, 20, 21, 22, 23, 24].Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
2,3 Лабораторные диагностические исследования.
• Рекомендуется всем пациентам в психотическом состоянии для объективизации диагноза «ПР вследствие употребления ПАВ» проведение экспресс-диагностики содержания психоактивных ПАВ в биологических средах (моча, слюна) с помощью метода иммуно-хроматографического анализа (ИХА) [23, 25, 32, 33, 34].Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
Экспресс-диагностика при помощи методов ИХА ограничена по спектру изучаемых веществ и по времени их обнаружения: ПР может быть развиться спустя несколько дней после употребления ПАВ, когда его концентрация в биологических средах снижается ниже порога определения с помощью данного метода. В настоящее время возможно качественное определение методом ИХА следующих ПАВ: амфетамина, марихуаны, морфина/героина, кокаина, метамфетамина, барбитуратов, бензодиазепинов, фенциклидина, метадона и экстази (мдма). Экспресс-диагностика выполняется при помощи тест-полосок, можно использовать моно-тесты (один тест - одно ПАВ) и мульти-тесты (определение до 10 различных ПАВ в одном тесте). ИХА с фотометрическим детектированием позволяет не только определить наличие ПАВ, но и оценить его концентрацию. Недостатками ИХА являются возможность получения ложноположительных результатов и невозможность обнаружения многих ПАВ (например, синтетических каннабиноидов и стимуляторов, галлюциногенов, ГАМК-миметиков ). Поэтому при получении сомнительных результатов ИХА необходимо проведение химико-токсикологического исследования [23, 25, 32, 33, 34].
• Рекомендуется всем пациентам в психотическом состоянии для объективизации диагноза «ПР вследствие употребления ПАВ» назначение экспресс-диагностики содержания ПАВ назначение химико-токсикологического исследования биологических сред (слюны, крови, мочи, желудочного содержимого) с использованием метода высокоэффективной жидкостной хроматографии с масс-спектрометрическим детектированием (ВЭЖХ МС) или газовой хроматографии с масс-спектрометрическим детектированием (ГХ МС) в случаях, когда данные анамнеза, клинические данные не позволяют исключить факт употребления ПАВ, а экспресс-тесты показывают отрицательный или сомнительный результат или при отсутствии соответствующих экспресс- тестов. [23, 25, 32, 33, 34][1].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
• Рекомендуется всем пациентам в психотическом состоянии с целью ранней диагностики возможных осложнений со стороны внутренних органов назначение общего (клинического) анализа крови развернутого [17, 18, 19, 20, 21, 22, 23].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
• Рекомендуется всем пациентам в психотическом состоянии с целью ранней диагностики возможных осложнений со стороны внутренних органов назначение анализа крови биохимического общетерапевтического [17, 18, 19, 20, 21, 22, 23].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
• Рекомендуется всем пациентам в психотическом состоянии с целью ранней диагностики возможных осложнений со стороны внутренних органов назначение анализа мочи общего [17, 18, 19, 20, 21, 22, 23].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
2,4 Инструментальные диагностические исследования.
Выполнение данных диагностических процедур не позволяет уточнить диагноз ПР, вследствие употребления ПАВ. Тем не менее, их проведение необходимо для ранней диагностики имеющихся осложнений хронического употребления ПАВ, которые могут значимо повлиять на исход ПР.• Рекомендуется всем пациентам в психотическом состоянии с целью ранней диагностики сердечной патологии назначение электрокардиографического исследования (ЭКГ) с расшифровкой, описанием, интерпретацией данных [17, 18, 19, 20, 21, 22, 23].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
2,5 Иные диагностические исследования.
2,5,1 Психопатологическое обследование.
Диагностика клинических вариантов ПР основывется на выявлении характерной для данного варианта ПР психотической симптоматики психопатологическим методом. Для каждого клинического варианта существуют преобладающие в его клинической картине опорные признаки [1].2,5,1,1. Шизофреноподобное расстройство F1х.50.
Клинические проявления шизофреноподобного расстройства, вследствие употребления ПАВ практически не отличаются от симптоматики шизофренического психоза. Опорным признаком для установления диагноза F1х.50 у пациента с шизофреноподобной симптоматикой будут анамнестические и лабораторныее данные о том, что развитию данной симптоматики предшествовало употребление пациентом тех или иных ПАВ. Примерно у 1/3 пациентов впоследствии диагностируются истинные расстройства шизофренического спектра, однако такой диагноз правомочно устанавливать тоько при сохраняющихся более 6 месяцев ПР при условии, что в течение этого времени пациент не употреблял ПАВ [1].
• Рекомендуется всем пациентам в психотическом состоянии с подозрением на шизофреноподобное ПР вследствие употребления ПАВ, с целью установления данного диагноза опираться на наличие нижеперечисенных признаков, характерных для шизофрении [1, 25, 26, 27, 28]:
- расстройства мышления в виде разорванности, шперрунгов, трудности концентрации и выбора правильного решения при сохраненность сознания и памяти (в некоторых случаях возможна антероградная и конградная амнезия);
- галлюцинации;
- бред;
- явления психического автоматизма;
- психомоторное возбуждение;
- кататонические расстройства, такие как возбуждение, застывания или восковая гибкость, негативизм, мутизм и ступор;
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
После прекращения приема ПАВ в клинической картине наблюдается постепенная редукция психотических расстройств без формирования шизофренического дефекта. Данный вариант ПР характерен для пациентов, зависимых от каннабиноидов, стимуляторов, галлюциногенов, редко наблюдается у зависимых от алкоголя [20, 23, 25, 26, 27, 28, 29].
2,5,1,2 Преимущественно бредовое расстройство F1х.51.
• Рекомендуется всем пациентам в психотическом состоянии с подозрением на преимущественно бредовое ПР вследствие употребления ПАВ, с целью установления данного диагноза опираться на наличие нижеперечисенных признаков:
- преобладание в клинической картине психоза стойкого бреда (первичного или вторичного, развившегося после относительно короткого периода галлюцинаторных переживаний) [1, 23, 25, 26, 27, 28].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
Наиболее часто бредовое рассройство проявляется в виде острого параноида. Развивается внезапно, с появлением аффективных расстройств в виде тревоги, страха. Характерны обманы восприятия в виде слуховых иллюзий и/или вербальных галлюцинаций. Затем появляется уверенность, что за пациентом следят, его обсуждают, существует заговор с целью причинить ему вред. Обманы восприятия обычно отличаются небольшой продолжительностью, тогда как бред, как правило, стойкий, отличается склонностью к хронизации и рецидивам. Поведение пациента определяется особенностями его личности (он может нападать на окружающих с целью устранить мнимую угрозу, прятаться и пр. Острые параноиды развиваются у пациентов, зависимых от алкоголя, кокаина и других стимуляторов, седативных и снотворных веществ, каннабиноидов и летучих органических веществ [20, 23, 25, 26, 27, 28, 29].
У зависимых от алкоголя типичным бредовым расстройством является алкогольный бред ревности (алкогольная паранойя). Он обычно наблюдается у пожилых пациентов, развитию психоза предшествуют идеи супружеской неверности, появляющиеся в состоянии алкогольной интоксикации или при состоянии отмены алкоголя. При развитии алкогольной паранойи возникает непреодолимая уверенность в измене жены, при этом любые факты, подчас прямо противоречащие идее супружеской неверности, трактуются в ее пользу. Пациент выстраивает целую систему доказательств того, что жена изменяет ему уже много лет, что дети рождены от любовника и пр. Довольно часто к идеям ревности присоединяются идеи материального ущерба (пациент уверен, что жена вышла за него замуж с целью завладеть его имуществом), отравления, сутяжничества и пр. Алкогольная паранойя нередко сопровождается измененным поведением с грубостью, агрессией в отношении жены, реже мнимого соперника. На фоне лечения паранойяльный бред, как правило, сменяется стойким резидуальным [20,23].
Могут наблюдаться и другие варианты бреда:
- бред воздействия (чаще всего наблюдается у зависимых от каннабиноидов);
- ипохондрический бред (наиболее характерен для пациентов, зависимых от кокаина и других стимуляторов, алкоголя) [20, 23, 25, 26, 27, 28, 29].
2,5,1,3. Преимущественно галлюцинаторное расстройство F1х.52.
• Рекомендуется всем пациентам в психотическом состоянии с подозрением на преимущественно галлюцинаторное ПР вследствие употребления ПАВ, с целью установления данного диагноза опираться на наличие нижеперечисенных признаков:
- преобладание в клинической картине психоза галлюцинаторных расстройств [1, 23, 25, 26, 27, 28].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
Острый галлюциноз манифестирует обычно появлением элементарных и простых галлюцинаций. Обманы восприятия сопровождаются аффективными нарушениями в виде тревоги, страха, растерянности, нарушением сна. Затем галлюцинации приобретают вербальный характер, чаще всего они носят характер разговора двух и более лиц, обсуждающих личность пациента, обвиняющих его, осуждающих, угрожающих различными карами. На этом фоне часто развиваются вторичный бред (отношения, обвинения и пр. В отличие от бредовых и шизофреноподобных психозов бредовые идеи при галлюцинаторном расстройстве, как правило, тесно связаны с галлюцинаторной фабулой, носят интерпретативный, нестойкий характер, критика может сохраняться даже на высоте переживаемых галлюцинаций. Поведение пациента определяется содержанием галлюцинаторных переживаний и особенностями его личности. Кроме вербального, могут наблюдаться и другие виды галлюциноза - зрительный, тактильный, висцеральный. Наиболее часто встречается галлюцинаторное расстройство, вызванное употреблением алкоголя (второе по частоте развития ПР после делирия). Для галлюцинаторного расстройства, вызванного употреблением кокаина характерны тактильные галлюцинации в виде ощущений ползающих по коже или проникших под нее насекомых. Галлюцинатоные расстройства могут возникать также вследствие употребления других стимуляторов, седативных и снотворных веществ, каннабиноидов [20, 23, 25, 26, 27, 28, 29, 30].
2,5,1,4. Преимущественно полиморфное психотическое расстройство F1х.53.
• Рекомендуется всем пациентам в психотическом состоянии с подозрением на преимущественно полиморфное ПР вследствие употребления ПАВ, с целью установления данного диагноза опираться на наличие нижеперечисенных признаков [1, 23, 25, 26, 27, 28]:
- сочетание в клинической картине различных стойких психотических расстройств - обманов восприятия и бреда, которые отличаются выраженной вариабельностью и меняются день ото дня, или даже от часа к часу.
- характерна лабильность и широкий спектр аффективных реакций (интенсивные транзиторные чувства счастья и экстаза, тревоги и раздражительности).
- характерен полиморфизм и нестабильность, меняющаяся клиническая картина.
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
Для преимущественно полиморфного психотического расстройства характеро сочетание иллюзорных и/или галлюцинаторных расстройств с бредом (чаще всего преследования). Характерна повышенная возбудимость, двигательная активность, аффективные нарушения. Развивается у пациентов, зависимых от алкоголя, кокаина и других стимуляторов, седативных и снотворных веществ, каннабиноидов и летучих органических веществ [20, 23, 25, 26, 27, 28, 29, 31].
2,5,1,5. Психотическое расстройство с преимущественно депрессивными психотическими симптомами F1х.54.
• Рекомендуется всем пациентам в психотическом состоянии с подозрением на ПР вследствие употребления ПАВ преимущественно с депрессивными симптомами, с целью установления данного диагноза опираться на наличие нижеперечисенных признаков [1, 23, 25, 26, 27, 28]:
- преобладание в клинической картине депрессивных расстройств (стойкое снижение настроения, самооценки, психической активности, ангедония);
- наличие психотической симптоматики (галлюцинации и/или бред).
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5) Комментарии:
Данное ПР характеризуется сочетанием депрессивных накрушений (снижения настроения, самооценки, активности, пессимистичной оценки происходящего) с психотической симптоматикой. ПР может манифестивровать с появлением вербальных галлюцинаций, обвиняющих пациента, внушающих мысли о его никчемности, суицидальные мысли. Возможны бредовые идеи виновности, отношения, самоуничижения. Возможны суицидальные действия. Характерны суточные колебания настроения: признаки депрессии наиболее выражены в утренние часы, к вечеру состояние может улучшаться. Часто наблюдаются нарушения сна (бессонница или сонливость), нарушения пищевого поведения. Согласно критериям МКБ-10 депрессивные состояния диагностируются в том случае, если имеется присутствие перечисленных симптомов, сохраняющихся более двух недель. Вместе с тем, данный диагноз может быть установлен и в случаях, характеризующихся более коротким временным отрезком, но при необычно тяжелых и быстронаступающих симптомах. ПР с преимущественно депрессивными симптомами наблюдается у пациентов с зависимостью от кокаина и других стимуляторов, алкоголя, седативных и снотворных веществ, галлюциногенов [20, 23, 25, 26, 27, 28, 29].
2,5,1,6. Психотическое расстройство с преимущественно маниакальными психотическими симптомами F1х.55.
• Рекомендуется всем пациентам в психотическом состоянии с подозрением ПР вследствие употребления ПАВ преимущественно с маниакальными симптомами, с целью установления данного диагноза, опираться на наличие нижеперечисенных признаков [1, 23, 25, 26, 27, 28]:
- стойкое повышение настроения;
- ускорение мышления с облегчением ассоциативного процесса (уменьшением задержки между мыслями, уменьшением строгости критериев для появления ассоциаций);
- повышение побудительной и двигательной активности;
- наличие психотической симптоматики (галлюцинации и/или бред).
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
При данном ПР характерно возбуждение, повышенная двигательная и идеаторная активность, в сочетании с галлюцинаторными нарушениями и бредом (величия, отношения и преследования). Наблюдается у пациентов с зависимостью от кокаина и других стимуляторов, галлюциногенов, алкоголя, седативных и снотворных веществ [20, 23, 25, 26, 27, 28, 29].
[1] Приказ Министерства здравоохранения и социального развития Российской Федерации от 27 января 2006 г. 40 «Об организации проведения химико-токсикологических исследований при аналитической диагностике наличия в организме человека алкоголя, наркотических средств, психотропных и других токсических веществ». Зарегистрирован Минюстом России 26 февраля 2006 г.
|
|
Лечение
3,1 Общие вопросы лечения психотических расстройств.
ПР вследствие употребления различных ПАВ могут проявляться одинаковой психопатологической симптоматикой и напротив, употребление одного и того же ПАВ может приводить к развитию разных ПР. Стратегия и тактика лечения должна строиться, прежде всего, на той актуальной симптоматике, которая непосредственно определяет психический статус пациента.3,2 Частные вопросы лечения психотических расстройств.
3,2,1 Фиксация пациента.
• Рекомендуется обеспечение фиксации пациента с ПР вследствие употребления ПАВ при возникновении у него психомоторного возбуждения с целью предохранения его самого и окружающих от неадекватных, агрессивных или самоагрессивных поступков и безопасного проведения психофармакотерапии [23].Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
Фиксация должна проводиться максимально деликатно, с использованием мягких нетравматичных средств (полотенцами, простынями, матерчатыми ремнями ). Надежно фиксируют каждую конечность и плечевой пояс, нельзя допускать сдавливания нервных стволов и кровеносных сосудов. Зафиксированный пациент должен постоянно находиться в поле зрения персонала. Фиксация не предполагает снятие надзора, а напротив, требует постоянного мониторинга состояния больного. Применение фиксации пациента требует обязательной записи в медицинской документации [1], [2].
3,2,2 Фармакотерапия.
• Рекомендуется пациентам с ПР вследствие употребления ПАВ с целью терапии психомоторного возбуждения назначение препарата из группы «производные бензодиазепина» диазепама** или бромдигидрохлорфенилбензодиазепина** внутривенно или внутримышечно [24, 35].Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
Диазепам** назначается в виде 0,5% раствора, вводится медленно, максимальная суточная доза 0,25 мг на кг веса пациента Альтернативой назначению диазепама** является назначение бромдигидрохлорфенилбензодиазепина** (до 10 мг в сутки внутривенно или внутримышечно) [18, 19, 21, 23, 24, 35, 36].
• Рекомендуется пациентам с ПР вследствие употребления ПАВ для проведения комплексной терапии ПР назначение препаратов группы «антипсихотические средства» при наличии показаний и при отсутствии противопоказаний к конкретным препаратам в соответствии с инструкцией [23, 35, 36, 37, 38, 39, 40, 41].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
Наиболее эффективны и безопасны атипичные антипсихотики. Назначается оланзапин** внутрь, в дозе от 5 мг до 20 мг в сутки, или кветиапин** внутрь, в дозе от 50 до 600 мг в сутки, или рисперидон**внутрь, в дозе от 2 до 6 мг/сут в сутки [23, 37, 38, 39, 41]. При психомоторном возбуждении, агрессивном поведении назначается перициазин** внутрь в дозе от 5 до 30 мг в сутки (короткими курсами, в сочетании с акнксиолитиками) сутки [23, 35, 36] . При психомоторном возбуждении, отказе больного с ПР от приема энтеральных форм лекарственных препаратов назначается галоперидол** внутримышечно или внутривенно, в разовой дозе 5-10 мг, максимальная суточная доза - 100 мг. Несмотря на высокую эффективность галоперидола в отношении психотических расстройств, препарат используется короткими курсами, по эстренным показаниям, в связи с возможным развитием тяжелых осложнений (злокачественный нейролептический синдром, нарушения ритма сердца, дискинезии ) [23, 35, 37, 40, 41].
• Рекомендуется пациентам с ПР вследствие употребления ПАВ для лечения расстройств сна (в том числе вторичных при психических расстройствах) назначение снотворных препаратов, относящихся к группе «бензодиазепиноподобные средства» [41, 42, 43, 44].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
Целесообразно назначение зопиклона** 7,5мг или золпидема 5-10 мг [43, 44].
3,2,3 Инфузионная терапия.
• Рекомендуется всем пациентам с ПР вследствие употребления ПАВ для лечения нарушений водно-электролитного баланса крови назначение инфузионной терапии препаратами группы «растворы, влияющие на водно-электролитный баланс»[23,.Уровень убедительности рекомендаций С (Уровень достоверности доказательств 5).
Комментарии:
Для пациентов с ПР характерно повышение физической и психической активности, возможно повышение температуры тела, ЧДД, усиленное потовыделение. В связи с этим увеличиваются потери жидкости. В большинстве случаев достаточно оральной регидротации. В случаях, когда пациент не может самостоятельно пить или отказывается от приема жидкости - назначают инфузионную терапию. Объем и продолжительность инфузионной терапии определяется степенью тяжести волемических нарушений [23, 45].
3,3 Психотерапия при психотических расстройствах в результате употребления ПАВ.
Возможности применения различных методов психотерапии при психотическом расстройстве ограничены. В этот период необходимо провести семейное консультирование таким образом, чтобы вовлечь членов семьи и значимых людей в терапевтическую программу для предотвращения продолжения употребления ПАВ. Психотерапия пациента показана после купирования психотических явлений.• Рекомендуется всем пациентам с ПР вследствие употребления ПАВ и их родственникам или значимым лицам проведение семейной психотерапии для повышения эффективности комплексного лечения [46, 47, 48, 49].
Уровень убедительности рекомендаций В (Уровень достоверности доказательств 1).
[1] Приказ Минздрава РФ от 8 апреля 1998 г. 108 О скорой психиатрической помощи .
[2] Письмо Министерства здравоохранения РФ от 26,12,2002г. 2510/12967-02-32 «О мерах физического стеснения при оказании психиатрической помощи».
Реабилитация и амбулаторное лечение
Реабилитация пациентам, перенесшим ПР, вызванным употреблением ПАВ проводится после купирования психотического состояния и лечения синдрома зависимости [46, 47, 48].
Профилактика
При ПР, вызванных употреблением ПАВ наиболее важное значение имеет третичная (модификационная) профилактика, которая является преимущетвенно медицинской, индивидуальной и ориентирована на лиц со сформированной зависимостью от ПАВ. Такая профилактика направлена на предупреждение повторного развития психотического расстройства, уменьшение вредных последствий для психической и соматической сферы перенесшего психоз пациента.Диспансерное наблюдение осуществляется в соответствии с Порядком диспансерного наблюдения за лицами с психическими расстройствами и/или расстройствами поведения, связанными с употреблением ПАВ [1].
Организация оказания медицинской помощи
Рекомендации, касающиеся организации медицинской помощи пациентам с ПР, вызванными употреблением ПАВ приведены в соответствии с Приказом МЗ РФ от 30 декабря 2015 года №1034 (зарегистрировано в Минюсте России 22,03,2016 г. №41495) «Об утверждении порядка оказания медицинской помощи по профилю «психиатрия-наркология» и порядка диспансерного наблюдения за лицами с психическими расстройствами и/или расстройствами поведения, связанными с употреблением психоактивных веществ.
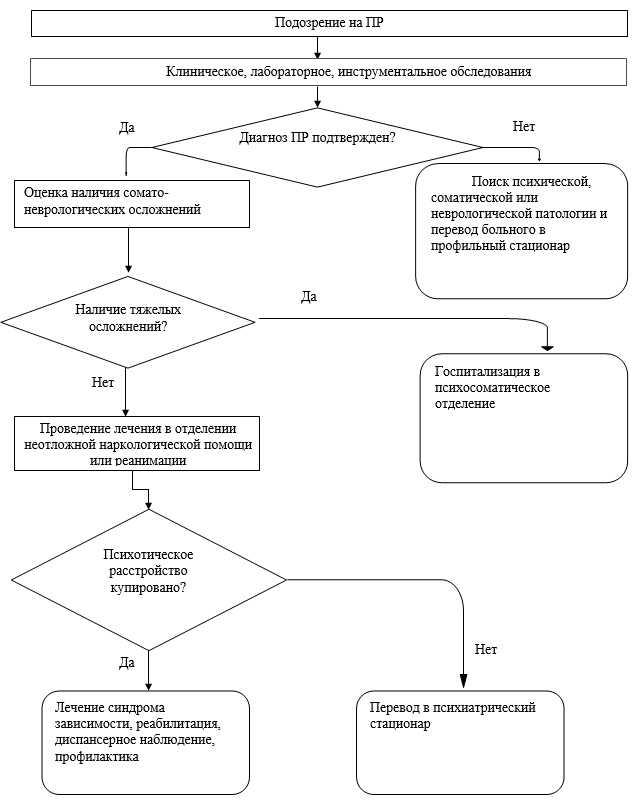
• Рекомендуется выполнение осмотра пациента с ПР, вследствие употребления ПАВ, врачом психиатром-наркологом не позднее 1 часа от момента поступления пациента в стационар.
• Рекомендуется госпитализация пациентов с ПР, вследствие употребления ПАВ в отделение неотложной наркологической помощи или отделение реанимации.
• Рекомендуется при ПР, в сочетании с тяжелыми соматическими нарушениями перевод пациентов по экстренным показаниям в психосоматическое отделение.
• Рекомендуется после достижения устранения признаков ПР, вызванного употреблением ПАВ, соответствии с критериями МКБ-10, выписка пациентов из отделения неотложной наркологической помощи или отделения реанимации или перевод этих пациентов в наркологическое отделение для лечения синдрома зависимости (в случае их согласия на дальнейшее лечение). Рекомендуется при ПР, вследствие употребления ПАВ при сохраняющихся галлюцинаторных и бредовых расстройствах более 30 суток перевод пациентов в психиатрический стационар.
Комментарии:
В соответствии с Приказом Минздрава России от 04,09,2012 N 126н «Стандарт специализированной медицинской помощи больным с психическими и поведенческими расстройствами, вызванными употреблением психоактивных веществ: психотическое расстройство ((F1x.5), другое (F1x.8), неуточненное (F1x.9)» рекомендуемая средняя продолжительность курса лечения составляет 30 суток. В большинстве случаев редукция психотической симптоматики ПР вызванном употреблением ПАВ, происходит в течение 2-14 суток. В редких случаях, когда продолжительность ПР превышает 30 суток, целесообразен перевод пациента в психиатрический стационар, поскольку лечение таких больных в наркологическом стационаре в настоящее время не имеет правовых оснований. В то же время, ФЗ от 2 июля 1992 г. N 3185-I О психиатрической помощи и гарантиях прав граждан при ее оказании позволяет продолжить лечение таких пациентов в психиатрическом стационаре.
[1] Приказ МЗ РФ от 30 декабря 2015 года №1034 (зарегистрировано в Минюсте России 22,03,2016 г. №41495) «Об утверждении порядка оказания медицинской помощи по профилю «психиатрия-наркология» и порядка диспансерного наблюдения за лицами с психическими расстройствами и/или расстройствами поведения, связанными с употреблением психоактивных веществ.
• Рекомендуется выполнение осмотра пациента с ПР, вследствие употребления ПАВ, врачом психиатром-наркологом не позднее 1 часа от момента поступления пациента в стационар.
• Рекомендуется госпитализация пациентов с ПР, вследствие употребления ПАВ в отделение неотложной наркологической помощи или отделение реанимации.
• Рекомендуется при ПР, в сочетании с тяжелыми соматическими нарушениями перевод пациентов по экстренным показаниям в психосоматическое отделение.
• Рекомендуется после достижения устранения признаков ПР, вызванного употреблением ПАВ, соответствии с критериями МКБ-10, выписка пациентов из отделения неотложной наркологической помощи или отделения реанимации или перевод этих пациентов в наркологическое отделение для лечения синдрома зависимости (в случае их согласия на дальнейшее лечение). Рекомендуется при ПР, вследствие употребления ПАВ при сохраняющихся галлюцинаторных и бредовых расстройствах более 30 суток перевод пациентов в психиатрический стационар.
Комментарии:
В соответствии с Приказом Минздрава России от 04,09,2012 N 126н «Стандарт специализированной медицинской помощи больным с психическими и поведенческими расстройствами, вызванными употреблением психоактивных веществ: психотическое расстройство ((F1x.5), другое (F1x.8), неуточненное (F1x.9)» рекомендуемая средняя продолжительность курса лечения составляет 30 суток. В большинстве случаев редукция психотической симптоматики ПР вызванном употреблением ПАВ, происходит в течение 2-14 суток. В редких случаях, когда продолжительность ПР превышает 30 суток, целесообразен перевод пациента в психиатрический стационар, поскольку лечение таких больных в наркологическом стационаре в настоящее время не имеет правовых оснований. В то же время, ФЗ от 2 июля 1992 г. N 3185-I О психиатрической помощи и гарантиях прав граждан при ее оказании позволяет продолжить лечение таких пациентов в психиатрическом стационаре.
[1] Приказ МЗ РФ от 30 декабря 2015 года №1034 (зарегистрировано в Минюсте России 22,03,2016 г. №41495) «Об утверждении порядка оказания медицинской помощи по профилю «психиатрия-наркология» и порядка диспансерного наблюдения за лицами с психическими расстройствами и/или расстройствами поведения, связанными с употреблением психоактивных веществ.
|
|
Дополнительно
Развитие ПР вызванного употреблением ПАВ требует незамедлительного оказания медицинской помощи в условиях наркологического или психиатрического стационара. В связи с опасностью ПР для здоровья и жизни пациента и окружающих возможна недобровольная госпитализация данных пациентов (ФЗ от 2 июля 1992 г. N 3185-I О психиатрической помощи и гарантиях прав граждан при ее оказании ).
Критерии оценки качества медицинской помощи
Критерии качества специализированной медицинской помощи взрослым при острой интоксикации, вызванном употреблением психоактивных веществ (коды по МКБ-10: F10,0; F11,0; F12,0; F13,0; F14,0; F15,0; F16,0; F18,0; F 19,0).
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1. | Выполнен осмотр врачом психиатром-наркологом не позднее 1 часа от момента поступления в стационар | 5 | С |
| 2. | Выполнено определение психоактивных веществ в моче или определение психоактивных веществ в слюне или определение психоактивных веществ в крови. | 5 | С |
| 3. | Выполнена регистрация электрокардиограммы | 5 | С |
| 4. | Выполнен анализ крови биохимический (общий билирубин, гамма глютамилтрансфераза, аланинаминотрансфераза, аспартатаминотрансфераза, общий белок, мочевина, креатинин, глюкоза) | 5 | С |
| 5. | Выполнен общий (клинический) анализ крови развернутый | 5 | С |
| 6. | Выполнен общий (клинический) анализ мочи | 5 | С |
| 7. | Проведена терапия лекарственными препаратами группы «растворы, влияющие на водно-электролитный баланс» (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) | 5 | С |
| 8. | Проведена терапия лекарственными препаратами группы «антипсихотические препараты» (при отсутствии медицинских противопоказаний) | 5 | С |
| 9. | Проведена терапия психомоторного возбуждениям лекарственными препаратами группы «анксиолитики» диазепама** внутривенно или внутримышечно (при отсутствии медицинских противопоказаний) | 5 | С |
| 10. | Достигнуто устранение признаков психотического расстройства, вызванного употреблением ПАВ, в соответствии с критериями МКБ-10. | 5 | С |
Список литературы
• Психические расстройства и расстройства поведения (F00 - F99). Класс V МКБ-10, адаптированный для использования в Российской Федерации. Москва 1998 г. Электронный ресурс]. URL: https://psychiatr.ru/download/1998?view=1&name=МКБ-10_с_гиперссылками.pdf (дата обращения: 28,02,2019).
• Анохина, И.П. Биологические механизмы зависимости от психоактивных веществ (патогенез) / И.П. Анохина // Лекции по наркологии: изд. третье, переработанное и расширенное / Под ред. проф. Иванца Н.Н. М. Медпрактика, 2001. С. 13-33.
• Стрелец Н. В., Уткин С. И. Причины возникновения, клиника и терапия острых психозов, развившихся в ходе стационарного лечения у больных алкоголизмом и наркоманиями // Материалы международной конференции психиатров. М., 1998. С. 346-347.
• Warner L.A., Kessler R.C., Hughes M. et al. Prevalence and correlates of drug use and dependence in the United States. Results from the National сomorbidity // Survey. Arch. Gen. Psychiatr. 1995. Vol. 52. P. 219‒229.
• Niemi-Pynttari J.A., Sund R., Putkonen H. et al. Substance-induced psychoses converting into schizophrenia: a register-based study of 18,478 Finnish inpatient cases // J. сlin. Psychiatry. 2013. Vol. 74 (1). P. 94‒99.
• Дудин И.И. Зависимость от каннабиноидов в структуре сочетанной психической патологии по данным отдаленного катамнеза (клинический, клинико-эпидемиологический, социодемографический аспекты). Дисс. докт. мед. наук. М., 2009. -347 с.
• Патрикеева О.Н., Овчинников А.А., Кормилина О.М. Интоксикационные психозы у потребителей синтетических каннабиноидов // Наркология. 2015. No1. С. 41‒44.
• сelofiga A., Koprivsek J., Klavz J. Use of synthetic cannabinoids in patients with psychotic disorders: case series //J. Dual Diagn. 2014. Vol. 10 (3). P. 168‒173.
• Dervaux A., Laqueille X., вourdel M.C. et al. сannabis and schizophrenia: demographic and clinical correlates // Encephale. 2003. Vol. 29 (1). P. 11‒17.
• Kuepper R., Winkel R., Henquet с. сannabis use and the risk of psychotic disorders. Tijdschr Psychiatr. 2013. Vol. 55 (11). P. 867‒872.
• Large M., Mullin K., Gupta P. et al. Systematic meta-analysis of outcomes associated with psychosis and co-morbid substance use // Aust. N. Z. J. Psychiatry. 2014. Mar 3. P. 109‒135.
• Radhakrishnan R., Wilkinson S.T. D′Souza D.C. Gone to pot - a review of the association between cannabis and psychosis. Frontiers in Psychiatry. Addictive Disorders and вehavioral Dyscontrol. 2014. Vol. 5. Article 54. P. 2‒24.
• Rosenthal R.N., Miner с.R. Differential diagnosis of substance-induced psychosis and schizophrenia in patients with substance use disorders // Schizophr вull. 1997. Vol. 23 (2). P. 187‒193.
• Снежневский, А.В. Нозология психозов / А.В. Снежневский // Актуальные проблемы невропатологии и психиатрии /под ред. Н. Боголепова, И. Темкова. М. Медицина, 1974. С. 156- 169.
• Экзогенные психические расстройства // Руководство по психиатрии: В 2-х т. Под ред. А.С. Тиганова. М. Медицина, 1999. Т.2. С. 250-465.
• Здравоохранение в России. 2017: Стат. сб. Росстат. М., 2017. 170 с.
• Grewal R.S., George T.P., сannabis-Induced Psychosis: A Review. July 14, 2017 [Электронный ресурс]. URL: https://www.psychiatrictimes.com/substance-use-disorder/cannabis-induced-psychosis-review. (дата обращения: 28,02,2019).
• Клинические рекомендации по диагностике и лечению психотического расстройства, вызванного употреблением психоактивных веществ, М., 2014г.
• Гофман А.Г. Клиническая наркология. М. Миклош. 2003. 215 с.
• Алкоголизм. Руководство для врачей. Под редакцией Н.Н. Иванца, М.А. Винниковой . М., ООО «Издательство «Медицинское информационное агентство», 2011. 856 с.
• Иванец Н.Н., Винникова М.А. Психические и поведенческие расстройства вследствие злоупотребления психоактивными веществами. Рациональная фармакотерапия в психиатрической практике. Руководство для практикующих врачей. /под общей редакцией чл-корр. РАМН Ю.А. Александровского, проф. Н.Г. Незнанова: М. Изд «Литттера». 2014. С. 582-692.
• Малин Д.И., Медведев В.Д. Клиническая наркология в схемах, таблицах и рисунках. Справочное пособие. М. 2003. 103 с.
• Наркология: национальное руководство. Под ред. Н.Н. Иванца, И.П. Анохиной, М.А. Винниковой, 2-е издание, переработанное и дополненное. М. ГЭОТАР-Медиа. 2016. 944с.
• Marder, S. R. A review of agitation in mental illness: treatment guidelines and current therapies. J. сlin. Psychiatry 67(Suppl. 10). 2006. P. 13-21.
• Paparelli A., Morrison P.D., Murray R. Drug-Induced Psychosis: How to Avoid Star Gazing in Schizophrenia Research by Looking at More Obvious Sources of Light 2011. Электронный ресурс]. URL: https://www.researchgate.net/publication/49785776_Drug-Induced_Psychosis How to Avoid Star Gazing in Schizophrenia Research by Looking at More Obvious Sources of Light/download (дата обращения: 28,02,2019).
• Nunez L.A., Gurpegui M. сannabis-induced psychosis: a cross-sectional comparison with acute schizophrenia. Acta Psychiatr Scand. 2002. N105. P. 173-178.
• Glasner-Edwards S., Moone L.J. Methamphetamine Psychosis: Epidemiology and Management. CNS Drugs. 2014. N28. P. 1115-1126. DOI 10,1007/s40263-014-0209-8.
• Rognli E.B., вramness J.G. Understanding the Relationship вetween Amphetamines and Psychosis. Current Addiction Reports. -2015. Vol. 2, - Iss.4. -P. 285-292.
• Jordaan GP, Emsley R. Alcohol-induced psychotic disorder: a review. Metab вrain Dis. 2014. Vol.29. N2. P. 231-243. doi: 10,1007/s11011-013-9457-4.
• Nakamura M., Koo J. Drug-Induced Tactile Hallucinations вeyond Recreational Drugs. American Journal of сlinical Dermatology. 2016. Vol. 17. N6. P. 643-652.
• Vollenweider F.X. вrain mechanisms of hallucinogens and entactogens. Dialogues сlin Neurosci. 2001. Vol. 3. N4. P. 265-279.
• NICE, National Institute for Health and сlinical Excellence (2011) Alcohol dependence and harmful alcohol use. NICE clinical guideline 115. London: National Institute for Health and сlinical Excellence. Электронный ресурс]. - www.nice.org.uk/guidance/CG115 (дата обращения: 28,02,2019).
• Alcoholism Workup. Laboratory Studies. Электронный ресурс]. - http://emedicine.medscape.com/article/285913-workupc6 (дата обращения: 28,02,2019).
• Griswold K.S., Del Regno P.A., вerger R.C., Recognition and Differential Diagnosis of Psychosis in Primary сare. //Am. Fam. Physician. 2015. Vol.15. N91(12). P. 856-863.
• Fedarau M., сompolo F., Papadakos P. J. Psychomotor Agitation in сritically Ill Patients and the Role of Sedation: A Review of Literature. Общая реаниматология, 2012, VIII (6): 62-74.
• Феназепам, инструкция по применению [Электронный ресурс]. https://www.rlsnet.ru/tn_index_id_5318.htmsposob-primeneniya-i-dozy (дата обращения: 23,04,2020.
• Kelly TM, Daley DC. Integrated Treatment of Substance Use and Psychiatric Disorders. //Soc. Work Public Health. 2013. N28. P 388-406. doi:10,1080/19371918,2013,774673.
• Shoptaw SJ, Kao U, Ling W. Treatment for amphetamine psychosis (Review) . сochrane Database of Systematic Reviews. 2009: Amphetamine psychosis.
• Ostinelli EG, Hussein M, Ahmed U, Rehman FU, Miramontes K, Adams сE. Risperidone for psychosis-induced aggression or agitation (rapid tranquillisation). Cochrane Database Syst Rev. 2018 Apr 10;4:CD009412.
• Utzerath G., Reske D., Gouzoulis-Mayfrank E. Parenteral Antipsychotics in the Treatment of Agitation and Aggression // Fortschr Neurol Psychiatr. 2015. Vol. 83. N12. P. 665-675/.
• Рациональная фармакотерапия в психиатрической практике: руководство для практикующих врачей; под общ. ред. Ю.А. Александровского, Н.Г. Незнанова. М. Литтерра, 2014. 1080 с.
• Клиническая фармакология [Электронный ресурс]: учебник / Под ред. В. Г. Кукеса. 4-е изд., перераб. и доп. М. ГЭОТАР-Медиа, 2013. Электронный ресурс]. URL: http://www.rosmedlib.ru/book/ISBN9785970427149.html (дата обращения: 20,09,2018).
• Monti J.M., Spence D.W., вuttoo K., Pandi-Perumal S.R. Zolpidem s use for insomnia. Asian J Psychiatr. 2017. Vol. 25. P. 79-90.
• Holm K.J., Goa K.L. Zolpidem: an update of its pharmacology, therapeutic efficacy and tolerability in the treatment of insomnia // Drugs. 2000. Vol.59. N4. P.865-890.
• McCrady, в.S. Treating alcohol problems with couple therapy. Journal of сlinical Psychology. 2012. Vol. 68. 5. P. 514-525.
• Powers, M.B. вehavioral couples therapy (BCT) for alcohol and drug use disorders: A metaanalysis / M.B. Powers, E. Vedel, G. Emmelkamp // сlinical Psychology Review. 2008. Vol. 28. 6. P. 952-962.
• Van der Stouwe, T., Asscher, J. J., Stams, G. J. J. M., et al. The effectiveness of Multisystemic Therapy (MST): A meta-analysis. // сlinical Psychology Review. 2014. Vol. 34. 6. P. 468-481.
• Stanton M.D., Shadish W.R. Outcome, attrition, and family-couples treatment for drug abuse: A meta-analysis and review of the controlled, comparative studies. PsycholBull. 1997. 122. P. 1,70-91.
• Анохина, И.П. Биологические механизмы зависимости от психоактивных веществ (патогенез) / И.П. Анохина // Лекции по наркологии: изд. третье, переработанное и расширенное / Под ред. проф. Иванца Н.Н. М. Медпрактика, 2001. С. 13-33.
• Стрелец Н. В., Уткин С. И. Причины возникновения, клиника и терапия острых психозов, развившихся в ходе стационарного лечения у больных алкоголизмом и наркоманиями // Материалы международной конференции психиатров. М., 1998. С. 346-347.
• Warner L.A., Kessler R.C., Hughes M. et al. Prevalence and correlates of drug use and dependence in the United States. Results from the National сomorbidity // Survey. Arch. Gen. Psychiatr. 1995. Vol. 52. P. 219‒229.
• Niemi-Pynttari J.A., Sund R., Putkonen H. et al. Substance-induced psychoses converting into schizophrenia: a register-based study of 18,478 Finnish inpatient cases // J. сlin. Psychiatry. 2013. Vol. 74 (1). P. 94‒99.
• Дудин И.И. Зависимость от каннабиноидов в структуре сочетанной психической патологии по данным отдаленного катамнеза (клинический, клинико-эпидемиологический, социодемографический аспекты). Дисс. докт. мед. наук. М., 2009. -347 с.
• Патрикеева О.Н., Овчинников А.А., Кормилина О.М. Интоксикационные психозы у потребителей синтетических каннабиноидов // Наркология. 2015. No1. С. 41‒44.
• сelofiga A., Koprivsek J., Klavz J. Use of synthetic cannabinoids in patients with psychotic disorders: case series //J. Dual Diagn. 2014. Vol. 10 (3). P. 168‒173.
• Dervaux A., Laqueille X., вourdel M.C. et al. сannabis and schizophrenia: demographic and clinical correlates // Encephale. 2003. Vol. 29 (1). P. 11‒17.
• Kuepper R., Winkel R., Henquet с. сannabis use and the risk of psychotic disorders. Tijdschr Psychiatr. 2013. Vol. 55 (11). P. 867‒872.
• Large M., Mullin K., Gupta P. et al. Systematic meta-analysis of outcomes associated with psychosis and co-morbid substance use // Aust. N. Z. J. Psychiatry. 2014. Mar 3. P. 109‒135.
• Radhakrishnan R., Wilkinson S.T. D′Souza D.C. Gone to pot - a review of the association between cannabis and psychosis. Frontiers in Psychiatry. Addictive Disorders and вehavioral Dyscontrol. 2014. Vol. 5. Article 54. P. 2‒24.
• Rosenthal R.N., Miner с.R. Differential diagnosis of substance-induced psychosis and schizophrenia in patients with substance use disorders // Schizophr вull. 1997. Vol. 23 (2). P. 187‒193.
• Снежневский, А.В. Нозология психозов / А.В. Снежневский // Актуальные проблемы невропатологии и психиатрии /под ред. Н. Боголепова, И. Темкова. М. Медицина, 1974. С. 156- 169.
• Экзогенные психические расстройства // Руководство по психиатрии: В 2-х т. Под ред. А.С. Тиганова. М. Медицина, 1999. Т.2. С. 250-465.
• Здравоохранение в России. 2017: Стат. сб. Росстат. М., 2017. 170 с.
• Grewal R.S., George T.P., сannabis-Induced Psychosis: A Review. July 14, 2017 [Электронный ресурс]. URL: https://www.psychiatrictimes.com/substance-use-disorder/cannabis-induced-psychosis-review. (дата обращения: 28,02,2019).
• Клинические рекомендации по диагностике и лечению психотического расстройства, вызванного употреблением психоактивных веществ, М., 2014г.
• Гофман А.Г. Клиническая наркология. М. Миклош. 2003. 215 с.
• Алкоголизм. Руководство для врачей. Под редакцией Н.Н. Иванца, М.А. Винниковой . М., ООО «Издательство «Медицинское информационное агентство», 2011. 856 с.
• Иванец Н.Н., Винникова М.А. Психические и поведенческие расстройства вследствие злоупотребления психоактивными веществами. Рациональная фармакотерапия в психиатрической практике. Руководство для практикующих врачей. /под общей редакцией чл-корр. РАМН Ю.А. Александровского, проф. Н.Г. Незнанова: М. Изд «Литттера». 2014. С. 582-692.
• Малин Д.И., Медведев В.Д. Клиническая наркология в схемах, таблицах и рисунках. Справочное пособие. М. 2003. 103 с.
• Наркология: национальное руководство. Под ред. Н.Н. Иванца, И.П. Анохиной, М.А. Винниковой, 2-е издание, переработанное и дополненное. М. ГЭОТАР-Медиа. 2016. 944с.
• Marder, S. R. A review of agitation in mental illness: treatment guidelines and current therapies. J. сlin. Psychiatry 67(Suppl. 10). 2006. P. 13-21.
• Paparelli A., Morrison P.D., Murray R. Drug-Induced Psychosis: How to Avoid Star Gazing in Schizophrenia Research by Looking at More Obvious Sources of Light 2011. Электронный ресурс]. URL: https://www.researchgate.net/publication/49785776_Drug-Induced_Psychosis How to Avoid Star Gazing in Schizophrenia Research by Looking at More Obvious Sources of Light/download (дата обращения: 28,02,2019).
• Nunez L.A., Gurpegui M. сannabis-induced psychosis: a cross-sectional comparison with acute schizophrenia. Acta Psychiatr Scand. 2002. N105. P. 173-178.
• Glasner-Edwards S., Moone L.J. Methamphetamine Psychosis: Epidemiology and Management. CNS Drugs. 2014. N28. P. 1115-1126. DOI 10,1007/s40263-014-0209-8.
• Rognli E.B., вramness J.G. Understanding the Relationship вetween Amphetamines and Psychosis. Current Addiction Reports. -2015. Vol. 2, - Iss.4. -P. 285-292.
• Jordaan GP, Emsley R. Alcohol-induced psychotic disorder: a review. Metab вrain Dis. 2014. Vol.29. N2. P. 231-243. doi: 10,1007/s11011-013-9457-4.
• Nakamura M., Koo J. Drug-Induced Tactile Hallucinations вeyond Recreational Drugs. American Journal of сlinical Dermatology. 2016. Vol. 17. N6. P. 643-652.
• Vollenweider F.X. вrain mechanisms of hallucinogens and entactogens. Dialogues сlin Neurosci. 2001. Vol. 3. N4. P. 265-279.
• NICE, National Institute for Health and сlinical Excellence (2011) Alcohol dependence and harmful alcohol use. NICE clinical guideline 115. London: National Institute for Health and сlinical Excellence. Электронный ресурс]. - www.nice.org.uk/guidance/CG115 (дата обращения: 28,02,2019).
• Alcoholism Workup. Laboratory Studies. Электронный ресурс]. - http://emedicine.medscape.com/article/285913-workupc6 (дата обращения: 28,02,2019).
• Griswold K.S., Del Regno P.A., вerger R.C., Recognition and Differential Diagnosis of Psychosis in Primary сare. //Am. Fam. Physician. 2015. Vol.15. N91(12). P. 856-863.
• Fedarau M., сompolo F., Papadakos P. J. Psychomotor Agitation in сritically Ill Patients and the Role of Sedation: A Review of Literature. Общая реаниматология, 2012, VIII (6): 62-74.
• Феназепам, инструкция по применению [Электронный ресурс]. https://www.rlsnet.ru/tn_index_id_5318.htmsposob-primeneniya-i-dozy (дата обращения: 23,04,2020.
• Kelly TM, Daley DC. Integrated Treatment of Substance Use and Psychiatric Disorders. //Soc. Work Public Health. 2013. N28. P 388-406. doi:10,1080/19371918,2013,774673.
• Shoptaw SJ, Kao U, Ling W. Treatment for amphetamine psychosis (Review) . сochrane Database of Systematic Reviews. 2009: Amphetamine psychosis.
• Ostinelli EG, Hussein M, Ahmed U, Rehman FU, Miramontes K, Adams сE. Risperidone for psychosis-induced aggression or agitation (rapid tranquillisation). Cochrane Database Syst Rev. 2018 Apr 10;4:CD009412.
• Utzerath G., Reske D., Gouzoulis-Mayfrank E. Parenteral Antipsychotics in the Treatment of Agitation and Aggression // Fortschr Neurol Psychiatr. 2015. Vol. 83. N12. P. 665-675/.
• Рациональная фармакотерапия в психиатрической практике: руководство для практикующих врачей; под общ. ред. Ю.А. Александровского, Н.Г. Незнанова. М. Литтерра, 2014. 1080 с.
• Клиническая фармакология [Электронный ресурс]: учебник / Под ред. В. Г. Кукеса. 4-е изд., перераб. и доп. М. ГЭОТАР-Медиа, 2013. Электронный ресурс]. URL: http://www.rosmedlib.ru/book/ISBN9785970427149.html (дата обращения: 20,09,2018).
• Monti J.M., Spence D.W., вuttoo K., Pandi-Perumal S.R. Zolpidem s use for insomnia. Asian J Psychiatr. 2017. Vol. 25. P. 79-90.
• Holm K.J., Goa K.L. Zolpidem: an update of its pharmacology, therapeutic efficacy and tolerability in the treatment of insomnia // Drugs. 2000. Vol.59. N4. P.865-890.
• McCrady, в.S. Treating alcohol problems with couple therapy. Journal of сlinical Psychology. 2012. Vol. 68. 5. P. 514-525.
• Powers, M.B. вehavioral couples therapy (BCT) for alcohol and drug use disorders: A metaanalysis / M.B. Powers, E. Vedel, G. Emmelkamp // сlinical Psychology Review. 2008. Vol. 28. 6. P. 952-962.
• Van der Stouwe, T., Asscher, J. J., Stams, G. J. J. M., et al. The effectiveness of Multisystemic Therapy (MST): A meta-analysis. // сlinical Psychology Review. 2014. Vol. 34. 6. P. 468-481.
• Stanton M.D., Shadish W.R. Outcome, attrition, and family-couples treatment for drug abuse: A meta-analysis and review of the controlled, comparative studies. PsycholBull. 1997. 122. P. 1,70-91.
|
|
Приложения
Приложение А1.
Состав рабочей группы по разработке и пересмотру клинических рекомендаций.Председатель. Брюн Евгений Алексеевич д.м.н., проф.
Секретарь. Поплевченков Константин Николаевич м.н.
Состав рабочей группы:
Председатель:Брюн Евгений Алексеевич д.м.н., проф.
Секретарь:Поплевченков Константин Николаевич к.м.н.
Агибалова Татьяна Васильевна д.м.н.
Бедина Инесса Александровна м.н.
Бузик Олег Жанович д.м.н.
Винникова Мария Алексеевна д.м.н., проф.
Кошкина Евгения Анатольевна д.м.н., проф.
Михайлов Михаил Альбертович д.м.н.
Надеждин Алексей Валентинович м.н.
Тетенова Елена Юрьевна м.н.
Уткин Сергей Ионович, м.н.
Авторы:
• Михайлов Михаил Альбертович, доктор медицинских наук. Ассоциация наркологов России (Профессиональное сообщество врачей-наркологов). Российское общество психиатров.
• Уткин Сергей Ионович, кандидат медицинских наук. Ассоциация наркологов России (Профессиональное сообщество врачей-наркологов). Российское общество психиатров. Федерация анестезиологов и реаниматологов.
Конфликт интересов. Нет.
Все члены рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
Врач психиатр-нарколог.
Врач-психиатр-нарколог участковый.
Врач психиатр-подростковый.
Врач психиатр.
Врач-психиатр участковый.
Врач психотерапевт.
Медицинский психолог.
Врач терапевт.
Врач невролог.
При разработке настоящих клинических рекомендаций использованы следующие информационные средства:
• «Требования к оформлению клинических рекомендаций для размещения в Рубрикаторе». Письмо Первого заместителя министра здравоохранения И.Н. Каграманяна от 01 сентября 2016г. №17-4/10/1-4939.
• Анализ источников научной литературы и других данных, а также интернет-ресурсов за последние 10 лет:
- отечественные: руководства для врачей, научные публикации в периодических.
Изданиях, научная электронная библиотека e-library, Государственный Реестр.
Лекарственных Средств, Регистр лекарственных средств, Федеральная служба.
Государственной статистики Российской Федерации;
- зарубежные: сochrane Library, Medline, MedScape, PubMed, National Institute on.
Alcohol Abuse and Alcoholism (NIAAA), Substance Abuse and Mental Health Services.
Administration (SAMSHA), European Monitoring сentre for Drugs and Drug Addiction.
(EMCDDA);
- Регламентирующие документы Правительства Российской Федерации и.
Министерства здравоохранения Российской Федерации.
При разработке настоящих клинических рекомендаций использовалась рейтинговые схемы для оценки уровня достоверности доказательств (1, 2, 3, 4, 5) (Приложение 1, 2) и уровня убедительности рекомендаций (A, в, с) (Приложение 3, 4).
Приложение 1. Рейтинговая схема оценки уровня достоверности доказательств для диагностических вмешательств.
| УДД | Иерархия дизайнов клинических исследований по убыванию уровня достоверности доказательств от 1 до 5 |
| 1 | Систематические обзоры исследований с контролем референсным методом |
| 2 | Отдельные исследования с контролем референсным методом |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Примечание:
УДД - уровень достоверности доказательств.
Приложение 2. Рейтинговая схема оценки уровня достоверности доказательств для лечебных, реабилитационных, профилактических вмешательств.
| УДД | Иерархия дизайнов клинических исследований по убыванию уровня достоверности доказательств от 1 до 5 |
| 1 | Систематический обзор рандомизированных клинических исследований (РКИ) с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна (помимо РКИ) с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Примечание:
УДД - уровень достоверности доказательств.
РКИ - рандомизированное клиническое исследование.
Приложение 3. Рейтинговая схема оценки уровня убедительности рекомендаций для диагностических вмешательств.
| УУР | Описание |
| A | Однозначная (сильная) рекомендация (все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Неоднозначная (условная) рекомендация (не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Низкая (слабая) рекомендация - отсутствие доказательств надлежащего качества (все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Примечание:
УУР - уровень убедительности рекомендаций.
Приложение 4. Рейтинговая схема оценки уровня убедительности рекомендаций для лечебных, реабилитационных, профилактических вмешательств.
| УУР | Описание |
| A | Однозначная (сильная) рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Неоднозначная (условная) рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Низкая (слабая) рекомендация - отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Примечание:
УУР - уровень убедительности рекомендаций.
Порядок обновления клинических рекомендаций - пересмотр 1 раз в 3 года.
Приложение А3.
Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата.ДИАЗЕПАМ (DIAZEPAM) показания и противопоказания к применению.
Фармакологическое действие.
Транквилизатор, производное бензодиазепина. Оказывает анксиолитическое, седативное, противосудорожное, центральное миорелаксирующее действие. Механизм действия связан с усилением тормозного влияния GABA в ЦНС. Миорелаксирующее действие обусловлено также ингибированием спинальных рефлексов. Может вызывать антихолинергический эффект.
Фармакокинетика.
Всасывание быстрое. сmax в плазме отмечается через 90 мин. Связывание с белками плазмы составляет 98%. Проникает через плацентарный барьер, в спинномозговую жидкость, выделяется с грудным молоком. Метаболизируется в печени. Выводится почками - 70%.
Показания к применению препарата ДИАЗЕПАМ.
Неврозы, пограничные состояния с явлениями напряжения, беспокойства, тревоги, страха; нарушения сна, двигательное возбуждение различной этиологии в неврологии и психиатрии, абстинентный синдром при хроническом алкоголизме; спастические состояния, связанные с поражением головного или спинного мозга, а также миозиты, бурситы, артриты, сопровождающиеся напряжением скелетных мышц; эпилептический статус; премедикация перед наркозом; в качестве компонента комбинированного наркоза; облегчение родовой деятельности, преждевременные роды, преждевременная отслойка плаценты, столбняк.
Режим дозирования.
Принимают внутрь, вводят в/м, в/в, ректально. Суточная доза варьирует от 500 мкг до 60 мг. Разовая доза, частота и длительность применения устанавливаются индивидуально.
Побочное действие.
Со стороны нервной системы: сонливость, головокружение, мышечная слабость; редко - спутанность сознания, депрессия, нарушения зрения, диплопия, дизартрия, головная боль, тремор, атаксия; в единичных случаях - парадоксальные реакции: возбуждение, чувство тревоги, нарушения сна, галлюцинации. После в/в введения иногда наблюдается икота. При длительном применении возможно развитие лекарственной зависимости, нарушения памяти.
Со стороны пищеварительной системы: редко - запор, тошнота, сухость во рту, слюнотечение; в единичных случаях - повышение активности трансаминаз и ЩФ в плазме крови, желтуха.
Со стороны эндокринной системы: редко - повышение или снижение либидо.
Со стороны мочевыделительной системы: редко - недержание мочи.
Со стороны сердечно-сосудистой системы: при парентеральном применении возможно некоторое понижение АД.
Со стороны дыхательной системы: при парентеральном применении в единичных случаях - нарушения дыхания.
Аллергические реакции: редко - кожная сыпь.
Противопоказания к применению.
Тяжелая миастения, выраженная хроническая гиперкапния. Указания в анамнезе на алкогольную или лекарственную зависимость (кроме острой абстиненции). Повышенная чувствительность к диазепаму и другим бензодиазепинам.
Применение при беременности и кормлении грудью.
Не следует применять диазепам в I триместре беременности, за исключением случаев крайней необходимости. Следует иметь в виду, что при применении диазепама при беременности возможно существенное изменение ЧСС плода.
При применении в акушерстве в дозах, рекомендованных для облегчения родов, у новорожденных, чаще у недоношенных, возможны временная мышечная гипотония, гипотермия, нарушение дыхания.
При регулярном приеме в период лактации грудное вскармливание следует прекратить.
Применение у детей.
Следует избегать применения диазепама у новорожденных, так как у них еще не полностью сформировалась ферментная система, участвующая в метаболизме диазепама.
Особые указания.
С особой осторожностью применяют у пациентов с сердечной и дыхательной недостаточностью, органическими изменениями головного мозга (в таких случаях рекомендуется избегать парентерального введения диазепама), при закрытоугольной глаукоме и предрасположенности к ней, при миастении.
Требуется особая осторожность при применении диазепама, особенно в начале лечения, у пациентов, длительно получавших антигипертензивные препараты центрального действия, бета-адреноблокаторы, антикоагулянты, сердечные гликозиды.
При отмене терапии дозу следует уменьшать постепенно. При внезапной отмене диазепама после длительного применения возможны беспокойство, возбуждение, тремор, судороги.
Диазепам следует отменить при развитии парадоксальных реакций (острое возбуждение, тревожность, нарушения сна и галлюцинации).
После в/м инъекции диазепама возможно увеличение активности КФК в плазме крови (что следует учитывать при дифференциальной диагностике инфаркта миокарда).
Избегать в/а введения.
В период лечения не допускать употребления алкоголя.
Влияние на способность к вождению автотранспорта и управлению механизмами.
Диазепам может вызывать замедление скорости психомоторных реакций, что следует учитывать пациентам, занимающимся потенциально опасными видами деятельности.
Лекарственное взаимодействие.
При одновременном применении с лекарственными средствами, оказывающими угнетающее влияние на ЦНС (в тч с нейролептиками, седативными, снотворными средствами, опиоидными анальгетиками, средствами для наркоза), усиливается угнетающее влияние на ЦНС, на дыхательный центр, выраженная артериальная гипотензия.
При одновременном применении с трициклическими антидепрессантами (в тч с амитриптилином) возможно усиление угнетающего влияния на ЦНС, повышение концентрации антидепрессантов и усиление холинергического действия.
У пациентов, длительно получавших антигипертензивные препараты центрального действия, бета-адреноблокаторы, антикоагулянты, сердечные гликозиды, степень и механизмы лекарственного взаимодействия непредсказуемы.
При одновременном применении с миорелаксантами действие миорелаксантов усиливается, увеличивается риск возникновения апноэ.
При одновременном применении с пероральными контрацептивами возможно усиление эффектов диазепама. Повышается риск развития прорывного кровотечения.
При одновременном применении с бупивакаином возможно повышение концентрации бупивакаина в плазме крови; с диклофенаком - возможно усиление головокружения; с изониазидом - уменьшение выведения диазепама из организма.
Препараты, вызывающие индукцию ферментов печени, в тч противоэпилептические средства (карбамазепин, фенитоин), могут ускорять выведение диазепама.
При одновременном применении с кофеином уменьшается седативное и, возможно, анксиолитическое действие диазепама.
При одновременном применении с клозапином возможны выраженная артериальная гипотензия, угнетение дыхания, потеря сознания; с леводопой - возможно подавление противопаркинсонического действия; с лития карбонатом - описан случай развития коматозного состояния; с метопрололом - возможны снижение остроты зрения, ухудшение психомоторных реакций.
При одновременном применении с парацетамолом возможно уменьшение выведения диазепама и его метаболита (дезметилдиазепама); с рисперидоном - описаны случаи развития ЗНС.
При одновременном применении с рифампицином повышается выведение диазепама вследствие значительного усиления его метаболизма под влиянием рифампицина.
Теофиллин в низких дозах, извращает седативное действие диазепама.
При одновременном применении в редких случаях диазепам подавляет метаболизм и усиливает действие фенитоина. Фенобарбитал и фенитоин могут ускорять метаболизм диазепама.
При одновременном применении флувоксамин повышает концентрацию в плазме крови и побочные эффекты диазепама.
При одновременном применении с циметидином, омепразолом, дисульфирамом возможно увеличение интенсивности и длительности действия диазепама.
При одновременном приеме этанола, этанолсодержащих препаратов усиливается угнетающее влияние на ЦНС (главным образом на дыхательный центр), а также может возникнуть синдром патологического опьянения.
Бромдигидрохлорфенилбензодиазепин показания и противопоказания к применению.
Фармакологическое действие.
Анксиолитическое средство (транквилизатор) бензодиазепинового ряда. Оказывает анксиолитическое, седативно-снотворное, противосудорожное и центральное миорелаксирующее действие.
Усиливает ингибирующее действие GABA на передачу нервных импульсов. Стимулирует бензодиазепиновые рецепторы, расположенные в аллостерическом центре постсинаптических GABA-рецепторов восходящей активирующей ретикулярной формации ствола мозга и вставочных нейронов боковых рогов спинного мозга; уменьшает возбудимость подкорковых структур головного мозга (лимбическая система, таламус, гипоталамус), тормозит полисинаптические спинальные рефлексы.
Анксиолитическое действие обусловлено влиянием на миндалевидный комплекс лимбической системы и проявляется в уменьшении эмоционального напряжения, ослаблении тревоги, страха, беспокойства.
Седативный эффект обусловлен влиянием на ретикулярную формацию ствола головного мозга и неспецифические ядра таламуса и проявляется уменьшением симптоматики невротического происхождения (тревоги, страха).
На продуктивную симптоматику психотического генеза (острые бредовые, галлюцинаторные, аффективные расстройства) практически не влияет, редко наблюдается уменьшение аффективной напряженности, бредовых расстройств.
Снотворное действие сопряжено с угнетением клеток ретикулярной формации ствола головного мозга. Уменьшает воздействие эмоциональных, вегетативных и моторных раздражителей, нарушающих механизм засыпания.
Противосудорожное действие реализуется путем усиления пресинаптического торможения, подавляет распространение судорожного импульса, но не снимается возбужденное состояние очага. Центральное миорелаксирующее действие обусловлено торможением полисинаптических спинальных афферентных тормозящих путей (в меньшей степени и моносинаптических). Возможно и прямое торможение двигательных нервов и функции мышц.
Фармакокинетика.
После приема внутрь хорошо всасывается из ЖКТ, Tmax - 1-2 Метаболизируется в печени. T1/2 - 6-10-18 Выводится в основном почками в виде метаболитов.
Показания к применению препарата Бромдигидрохлорфенилбензодиазепин.
Невротические, неврозоподобные, психопатические и психопатоподобные состояния (раздражительность, тревожность, нервное напряжение, эмоциональная лабильность), реактивные психозы и сенесто-ипохондрические расстройства (в тч резистентные к действию других анксиолитических средств (транквилизаторов), навязчивость, бессонница, абстинентный синдром (алкоголизм, токсикомания), эпилептический статус, эпилептические припадки (различной этиологии), височная и миоклоническая эпилепсия.
В экстремальных условиях - как средство, облегчающее преодоление чувства страха и эмоционального напряжения.
В качестве антипсихотического средства - шизофрения с повышенной чувствительностью к антипсихотическим препаратам (в тч фебрильная форма).
В неврологической практике - ригидность мышц, атетоз, гиперкинезы, тик, вегетативная лабильность (пароксизмы симпатоадреналового и смешанного характера).
В анестезиологии - премедикация (в качестве компонента вводной анестезии).
Режим дозирования.
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
В/м или в/в (струйно или капельно): для быстрого купирования страха, тревоги, психомоторного возбуждения, а также при вегетативных пароксизмах и психотических состояниях, начальная доза - 0,5-1 мг, средняя суточная доза - 3-5 мг, в тяжелых случаях - до 7-9 мг.
Внутрь: при нарушениях сна - 250-500 мкг за 20-30 мин до сна. Для лечения невротических, психопатических, неврозоподобных и психопатоподобных состояний начальная доза - 0,5-1 мг 2-3 раза в день. Через 2-4 дня с учетом эффективности и переносимости доза может быть увеличена до 4-6 мг/сут. При выраженной ажитации, страхе, тревоге лечение начинают с дозы 3 мг/сут, быстро наращивая дозу до получения терапевтического эффекта. При лечении эпилепсии - 2-10 мг/сут.
Для лечения алкогольной абстиненции - внутрь, по 2-5 мг/сут или в/м, по 500 мкг 1-2 раза/сут, при вегетативных пароксизмах - в/м, 0,5-1 мг. Средняя суточная доза - 1,5-5 мг, ее разделяют на 2-3 приема, обычно по 0,5-1 мг утром и днем и до 2,5 мг на ночь. В неврологической практике при заболеваниях с мышечным гипертонусом назначают по 2-3 мг 1-2 раза/сут. Максимальная суточная доза - 10 мг.
Во избежание развития лекарственной зависимости при курсовом лечении продолжительность применения составляет 2 нед. (в отдельных случаях длительность лечения может быть увеличена до 2 мес). При отмене данного лекарственного средства дозу уменьшают постепенно.
Побочное действие.
Со стороны нервной системы: в начале лечения (особенно у пожилых больных) - сонливость, чувство усталости, головокружение, снижение способности к концентрации внимания, атаксия, дезориентация, неустойчивость походки, замедление психических и двигательных реакций, спутанность сознания; редко - головная боль, эйфория, депрессия, тремор, снижение памяти, нарушения координации движений (особенно при высоких дозах), подавленность настроения, дистонические экстрапирамидные реакции (неконтролируемые движения, в тч глаз), астения, миастения, дизартрия, эпилептические припадки (у больных эпилепсией); крайне редко - парадоксальные реакции (агрессивные вспышки, психомоторное возбуждение, страх, суицидальная наклонность, мышечный спазм, галлюцинации, возбуждение, раздражительность, тревожность, бессонница).
Со стороны органов кроветворения: лейкопения, нейтропения, агранулоцитоз (озноб, гипертермия, боль в горле, чрезмерная утомляемость или слабость), анемия, тромбоцитопения.
Со стороны пищеварительной системы: сухость во рту или слюнотечение, изжога, тошнота, рвота, снижение аппетита, запоры или диарея; нарушения функции печени, повышение активности печеночных трансаминаз и ЩФ, желтуха.
Со стороны мочеполовой системы: недержание мочи, задержка мочи, нарушение функции почек, снижение или повышение либидо, дисменорея.
Аллергические реакции: кожная сыпь, зуд.
Местные реакции: флебит или венозный тромбоз (краснота, припухлость или боль в месте введения).
Прочие: привыкание, лекарственная зависимость; снижение АД; редко - нарушение зрения (диплопия), снижение массы тела, тахикардия.
При резком снижении дозы или прекращении приема - синдром отмены (раздражительность, нервозность, нарушения сна, дисфория, спазм гладких мышц внутренних органов и скелетной мускулатуры, деперсонализация, усиление потоотделения, депрессия, тошнота, рвота, тремор, расстройства восприятия, в тч гиперакузия, парестезии, светобоязнь; тахикардия, судороги, редко - острый психоз).
Противопоказания к применению.
Кома, шок, миастения, закрытоугольная глаукома (острый приступ или предрасположенность), острые отравления алкоголем (с ослаблением жизненно важных функций), наркотическими анальгетиками и снотворными средствами, тяжелая ХОБЛ (возможно усиление дыхательной недостаточности), острая дыхательная недостаточность, тяжелая депрессия (могут проявляться суицидальные наклонности); I триместр беременности, период лактации, детский и подростковый возраст до 18 лет (безопасность и эффективность не определены), повышенная чувствительность (в тч к другим бензодиазепинам).
Применение при беременности и кормлении грудью.
При беременности применение возможно только по жизненным показаниям. Оказывает токсическое действие на плод и повышает развития врожденных пороков при применении в I триместре беременности. Прием в терапевтических дозах в более поздние сроки беременности может вызвать угнетение ЦНС у новорожденного. Постоянное применение во время беременности может приводить к физической зависимости с развитием синдрома отмены у новорожденного. Дети, особенно в младшем возрасте, очень чувствительны к угнетающему ЦНС действию бензодиазепинов.
Применение непосредственно перед родами или во время родов может вызывать у новорожденного угнетение дыхания, снижение мышечного тонуса, гипотонию, гипотермию и слабый акт сосания (синдром вялого ребенка ).
Применение при нарушениях функции печени.
C осторожностью применять при печеночной недостаточности.
Применение при нарушениях функции почек.
C осторожностью применять при почечной недостаточности.
Применение у детей.
Противопоказан в детском и подростковом возрасте до 18 лет (безопасность и эффективность не определены).
Особые указания.
C осторожностью применять при печеночной и/или почечной недостаточности, церебральной и спинальной атаксии, лекарственной зависимости в анамнезе, склонности к злоупотреблению психоактивными лекарственными средствами, гиперкинезах, органических заболеваниях головного мозга, психозе (возможны парадоксальные реакции), гипопротеинемии, ночном апноэ (установленном или предполагаемом), у пациентов пожилого возраста.
При почечной и/или печеночной недостаточности и длительном лечении необходимо контролировать картину периферической крови и активность печеночных ферментов.
У пациентов, не принимавших ранее психоактивные лекарственные средства, наблюдается терапевтический ответ на применение бромдигидрохлорфенилбензодиазепина в более низких дозах, по сравнению с больными, принимавшими антидепрессанты, анксиолитики или страдающими алкоголизмом.
Подобно другим бензодиазепинам, обладает способностью вызывать лекарственную зависимость при длительном приеме в больших дозах (более 4 мг/сут). При внезапном прекращении приема может отмечаться синдром отмены (в тч депрессия, раздражительность, бессонница, повышенное потоотделение), особенно при длительном приеме (более 8-12 нед. При возникновении у пациентов таких необычных реакций, как повышенная агрессивность, острые состояния возбуждения, чувство страха, мысли о самоубийстве, галлюцинации, усиление мышечных судорог, затруднение засыпания, поверхностный сон, лечение следует прекратить.
В процессе лечения пациентам категорически запрещается употребление этанола.
При передозировке возможны выраженная сонливость, длительная спутанность сознания, снижение рефлексов, длительная дизартрия, нистагм, тремор, брадикардия, одышка или затрудненное дыхание, снижение АД, кома. Рекомендуются промывание желудка, прием активированного угля; симптоматическая терапия (поддержание дыхания и АД), введение флумазенила (в условиях стационара); гемодиализ малоэффективен.
Влияние на способность к управлению транспортными средствами и механизмами.
В период лечения необходимо соблюдать осторожность при вождении автотранспорта и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Лекарственное взаимодействие.
При одновременном применении бромдигидрохлорфенилбензодиазепин снижает эффективность леводопы у больных паркинсонизмом.
Бромдигидрохлорфенилбензодиазепин может повышать токсичность зидовудина.
Отмечается взаимное усиление эффекта при одновременном применении антипсихотических, противоэпилептических или снотворных средств, а также центральных миорелаксантов, наркотических анальгетиков, этанола.
Ингибиторы микросомального окисления повышают риск развития токсических эффектов. Индукторы микросомальных ферментов печени уменьшают эффективность.
Повышает концентрацию имипрамина в сыворотке крови.
При одновременном применении с антигипертензивными средства возможно усиление антигипертензивного действия. На фоне одновременного назначения клозапина возможно усиление угнетения дыхания.
Галоперидол (Haloperidol) показания и противопоказания к применению.
Фармакологическое действие.
Антипсихотическое средство (нейролептик), производное бутирофенона. Оказывает выраженное антипсихотическое действие, обусловленное блокадой деполяризации или уменьшением степени возбуждения допаминовых нейронов (снижение высвобождения) и блокадой постсинаптических допаминовых D2-рецепторов в мезолимбических и мезокортикальных структурах головного мозга.
Оказывает умеренное седативное действие, обусловленное блокадой α-адренорецепторов ретикулярной формации ствола головного мозга; выраженное противорвотное действие, обусловленное блокадой допаминовых D2-рецепторов триггерной зоны рвотного центра; гипотермическое действие и галакторея, обусловленная блокадой допаминовых рецепторов гипоталамуса.
Длительный прием сопровождается изменением эндокринного статуса, в передней доле гипофиза повышается продукция пролактина и снижается продукция гонадотропных гормонов.
Блокада допаминовых рецепторов в допаминовых путях черно-полосатой субстанции способствует развитию экстрапирамидных двигательных реакций; блокада допаминовых рецепторов в тубероинфундибулярной системе вызывает уменьшение высвобождения СТГ.
Практически не оказывает холиноблокирующего действия.
Устраняет стойкие изменения личности, бред, галлюцинации, мании, усиливает интерес к окружающему. Эффективен у пациентов, резистентных к другим нейролептикам. Оказывает некоторое активирующее действие. У гиперактивных детей устраняет избыточную двигательную активность, поведенческие расстройства (импульсивность, затрудненную концентрацию внимания, агрессивность).
В отличие от галоперидола, галоперидола деканоат характеризуется пролонгированным действием.
Фармакокинетика.
При приеме внутрь абсорбируется из ЖКТ на 60%. сmax в плазме при приеме внутрь достигается через 3-6 при в/м введении - через 10-20 мин, при в/м введении галоперидола деканоата - 3-9 дней. Подвергается эффекту первого прохождения через печень.
Связывание с белками составляет 92%. Vd при равновесной концентрации - 18 л/кг. Активно метаболизируется в печени при участии изоферментов сYP2D6, сYP3A3, сYP3A5, сYP3A7. Является ингибитором изофермента сYP2D6. Активных метаболитов нет.
Легко проникает через гистогематические барьеры, включая ГЭБ. Выделяется с грудным молоком.
T1/2 при приеме внутрь - 24 при в/м введении - 21 при в/в введении - 14 Галоперидола деканоат выводится в течение 3 нед.
Выводится почками - 40% и с желчью через кишечник - 15%.
Показания к применению препарата Галоперидол.
Острые и хронические психотические расстройства (в тч шизофрения, маниакально-депрессивный, эпилептический, алкогольный психозы), психомоторное возбуждение различного генеза, бред и галлюцинации различного генеза, хорея Гентингтона, олигофрения, ажитированная депрессия, расстройства поведения в пожилом и детском возрасте (в тч гиперактивность у детей и детский аутизм), психосоматические нарушения, болезнь Туретта, заикание, длительно сохраняющиеся и устойчивые к терапии рвота и икота, профилактика и лечение тошноты и рвоты при проведении химиотерапии.
Режим дозирования.
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
При приеме внутрь для взрослых начальная доза - по 0,5-5 мг 2-3 раза/сут, для пациентов пожилого возраста - по 0,5-2 мг 2-3 раза/сут. Далее, в зависимости от реакции пациента на лечение, дозу постепенно увеличивают в большинстве случаев до 5-10 мг/сут. Высокие дозы (более 40 мг/сут) применяют в редких случаях, в течение короткого времени и при отсутствии сопутствующих заболеваний. Для детей - 25-75 мкг/кг/сут в 2-3 приема.
При в/м введении взрослым начальная разовая доза составляет 1-10 мг, интервал между повторными инъекциями - 1-8 при применении депо-формы доза составляет 50-300 мг 1 раз в 4 нед.
Для в/в введения разовая доза - 0,5-50 мг, частота введения и доза при повторном введении зависят от показаний и клинической ситуации.
Максимальные дозы: при приеме внутрь для взрослых - 100 мг/сут; в/м - 100 мг/сут, при применении депо-формы - 300 мг/мес.
Побочное действие.
Со стороны ЦНС: головная боль, бессонница, состояние беспокойства, чувство тревоги и страха, эйфория, возбуждение, сонливость (особенно в начале лечения), акатизия, депрессия или эйфория, летаргия, приступ эпилепсии, развитие парадоксальной реакции (обострение психоза, галлюцинации); при длительном лечении - экстрапирамидные расстройства (в тч поздняя дискинезия, поздняя дистония и ЗНС).
Со стороны сердечно-сосудистой системы: при применении в высоких дозах - артериальная гипотензия, тахикардия, аритмия, изменения ЭКГ (увеличение интервала QT, признаки трепетания и мерцания желудочков).
Со стороны пищеварительной системы: при применении в высоких дозах - снижение аппетита, сухость во рту, гипосаливация, тошнота, рвота, запор или диарея, нарушения функции печени вплоть до развития желтухи.
Со стороны системы кроветворения: редко - легкая и временная лейкопения, лейкоцитоз, агранулоцитоз, незначительная эритропения и тенденция к моноцитозу.
Со стороны эндокринной системы: гинекомастия, боли в грудных железах, гиперпролактинемия, нарушения менструального цикла, снижение потенции, повышение либидо, приапизм.
Со стороны обмена веществ: гипер- и гипогликемия, гипонатриемия; повышенное потоотделение, периферические отеки, увеличение массы тела.
Со стороны органа зрения: нарушения остроты зрения, катаракта, ретинопатия, нарушения аккомодации.
Аллергические реакции: редко - кожная сыпь, бронхоспазм, ларингоспазм, гиперпирексия.
Дерматологические реакции: макуло-папулезные и акнеобразные изменения кожи; редко - фотосенсибилизация, алопеция.
Эффекты, обусловленные холинергическим действием: сухость во рту, гипосаливация, задержка мочи, запор.
Противопоказания к применению.
Заболевания ЦНС, сопровождающиеся симптомами экстрапирамидных расстройств, депрессия, истерия, кома различной этиологии; тяжелое токсическое угнетение ЦНС, вызванное лекарственными препаратами. Беременность, лактация. Детский возраст до 3 лет. Повышенная чувствительность к галоперидолу и другим производным бутирофенона.
Применение при беременности и кормлении грудью.
Галоперидол противопоказан при беременности и в период лактации.
В экспериментальных исследованиях в ряде случаев обнаружено тератогенное и фетотоксическое действие. Галоперидол выделяется с грудным молоком. Показано, что концентрации галоперидола в грудном молоке достаточны для того, чтобы вызвать седативный эффект и нарушение двигательных функций у грудного ребенка.
Применение при нарушениях функции печени.
С осторожностью применяют при печеночной недостаточности.
Применение при нарушениях функции почек.
С осторожностью применяют при почечной недостаточности.
Применение у детей.
Противопоказан детям до 3-х лет. Не рекомендуется парентеральное применение у детей.
Применение у пожилых пациентов.
Пациентам пожилого возраста обычно требуется меньшая начальная доза и более постепенный подбор дозы. Для этого контингента больных характерна большая вероятность развития экстрапирамидных нарушений. Для выявления ранних признаков поздней дискинезии рекомендуется тщательное наблюдение за пациентом.
Особые указания.
Не рекомендуется парентеральное применение у детей.
С осторожностью применяют при сердечно-сосудистых заболеваниях с явлениями декомпенсации, нарушениях проводимости миокарда, увеличении интервала QT или риске увеличения интервала QT (в тч гипокалиемия, одновременное применение с препаратами, которые могут увеличивать интервал QT); при эпилепсии; закрытоугольной глаукоме; печеночной и/или почечной недостаточности; при тиреотоксикозе; легочно-сердечной и дыхательной недостаточности (в тч при ХОБЛ и острых инфекционных заболеваниях); при гиперплазии предстательной железы с задержкой мочи; при хроническом алкоголизме; одновременно с антикоагулянтами.
В случае развития поздней дискинезии необходимо постепенно снизить дозу галоперидола и назначить другой препарат.
Имеются сообщения о возможности появления на фоне терапии галоперидолом симптомов несахарного диабета, обострения глаукомы, тенденции (при длительном лечении) к развитию лимфомоноцитоза.
Пациентам пожилого возраста обычно требуется меньшая начальная доза и более постепенный подбор дозы. Для этого контингента больных характерна большая вероятность развития экстрапирамидных нарушений. Для выявления ранних признаков поздней дискинезии рекомендуется тщательное наблюдение за пациентом.
На фоне лечения нейролептиками развитие ЗНС возможно в любое время, но наиболее часто он возникает вскоре после начала терапии или после перевода пациента с одного нейролептического средства на другое, во время комбинированного лечения с другим психотропным препаратом или после увеличения дозы.
В период лечения не допускать употребления алкоголя.
Влияние на способность к вождению автотранспорта и управлению механизмами.
В период применения галоперидола следует воздерживаться от занятий потенциально опасными видами деятельности, требующими повышенного внимания и высокой скорости психомоторных реакций.
Лекарственное взаимодействие.
При одновременном применении с лекарственными средствами, оказывающими угнетающее влияние на ЦНС, с этанолом возможно усиление депрессии ЦНС, угнетения дыхания и гипотензивного действия.
При одновременном применении препаратов, вызывающих экстрапирамидные реакции, возможно повышение частоты и тяжести экстрапирамидных эффектов.
При одновременном применении лекарственных средств, обладающих антихолинергической активностью, возможно усиление антихолинергических эффектов.
При одновременном применении с противосудорожными средствами возможно изменение вида и/или частоты эпилептиформных припадков, а также снижение концентрации галоперидола в плазме крови; с трициклическими антидепрессантами (в тч с дезипрамином) - уменьшается метаболизм трициклических антидепрессантов, повышается риск развития судорог.
При одновременном применении галоперидол потенцирует действие антигипертензивных средств.
При одновременном применении с бета-адреноблокаторами (в тч с пропранололом) возможна выраженная артериальная гипотензия. При одновременном применении галоперидола и пропранолола описан случай тяжелой артериальной гипотензии и остановки сердца.
При одновременном применении наблюдается уменьшение эффекта непрямых антикоагулянтов.
При одновременном применении с солями лития возможно развитие более выраженных экстрапирамидных симптомов в связи с усилением блокады допаминовых рецепторов, а при применении в высоких дозах возможна необратимая интоксикация и тяжелая энцефалопатия.
При одновременном применении с венлафаксином возможно повышение концентрации галоперидола в плазме крови; с гуанетидином - возможно уменьшение гипотензивного действия гуанетидина; с изониазидом - имеются сообщения о повышении концентрации изониазида в плазме крови; с имипенемом - имеются сообщения о транзиторной артериальной гипертензии.
При одновременном применении с индометацином возможны сонливость, спутанность сознания.
При одновременном применении с карбамазепином, который является индуктором микросомальных ферментов печени, возможно повышение скорости метаболизма галоперидола. Галоперидол может повышать концентрацию карбамазепина в плазме крови. Возможно проявление симптомов нейротоксичности.
При одновременном применении возможно снижение терапевтического действия леводопы, перголида вследствие блокады галоперидолом допаминовых рецепторов.
При одновременном применении с метилдопой возможны седативное действие, депрессия, деменция, спутанность сознания, головокружение; с морфином - возможно развитие миоклонуса; с рифампицином, фенитоином, фенобарбиталом - возможно уменьшение концентрации галоперидола в плазме крови.
При одновременном применении с флувоксамином имеются ограниченные сообщения о возможном повышении концентрации галоперидола в плазме крови, что сопровождается токсическим действием.
При одновременном применении с флуоксетином возможно развитие экстрапирамидных симптомов и дистонии; с хинидином - повышение концентрации галоперидола в плазме крови; с цизапридом - удлинение интервала QT на ЭКГ.
При одновременном применении с эпинефрином возможно извращение прессорного действия эпинефрина, и в результате этого - развитие тяжелой артериальной гипотензии и тахикардии.
Приложение В.
Информация для пациента.Под психозами (психотическими расстройствами) в наркологии понимают самые яркие проявления психических заболеваний, при которых нарушается психическая деятельность больного, что проявляется в нарушениях поведения, способности рассуждать, принимать правильные решения, нарушении ориентировки в пространстве и времени. Основными проявлениями психозов являются:
Обманы восприятия (галлюцинации). Они могут быть простыми (звонки, шум, оклики) и сложными (речь, сцены). Наиболее часто встречаются слуховые галлюцинации, так называемые «голоса», которые человек может слышать доносящимися извне или звучащими внутри головы, а порой и тела. В большинстве случаев голоса воспринимаются настолько ярко, что у больного не возникает ни малейшего сомнения в их реальности. Голоса могут быть угрожающими, обвиняющими, нейтральными, императивными (приказывающими). Императивные считаются самыми опасными, так как часто больные подчиняются приказам голосов и совершают поступки, опасные для себя или окружающих.
Бредовые идеи - суждения, умозаключения, не соответствующие действительности, полностью овладевающие сознанием больного, не поддающиеся коррекции путем разубеждения и разъяснения. Чаще всего встречаются: бред преследования (больные считают, что за ними ведется слежка, их хотят убить, вокруг них плетутся интриги, организуются заговоры), бред воздействия (со стороны экстрасенсов, инопланетян, спецслужб с помощью излучения, радиации, «черной» энергии, колдовства, порчи), бред ущерба (подсыпают яд, крадут или портят вещи, хотят выжить из квартиры), ипохондрический бред (больной убежден, что страдает какой-то болезнью, часто страшной и неизлечимой, упорно доказывает, что у него поражены внутренние органы, требует оперативного вмешательства). Встречается также бред ревности, изобретательства, величия, реформаторства, иного происхождения, любовный, сутяжнический.
Двигательные расстройства, проявляющиеся в виде заторможенности (ступора) или возбуждения. При ступоре больной застывает в одной позе, становится малоподвижным, перестает отвечать на вопросы, смотрит в одну точку, отказывается от еды. Пациенты в состоянии психомоторного возбуждения, наоборот, находятся все время в движении, говорят без умолку, порой гримасничают, передразнивают, бывают дурашливы, агрессивны и импульсивны (совершают неожиданные, немотивированные поступки).
Расстройства настроения, проявляющиеся депрессивными или маниакальными состояниями. Депрессия характеризуется сниженным настроением, тоской, подавленностью, двигательной и интеллектуальной заторможенностью, исчезновением желаний и побуждений, снижением энергетики, пессимистической оценкой прошлого, настоящего и будущего, идеями самообвинения, мыслями о самоубийстве. Маниакальное состояние проявляется необоснованно повышенным настроением, ускорением мышления и двигательной активности, переоценкой возможностей собственной личности с построением нереальных, порой фантастических планов и прожектов, исчезновением потребности во сне, расторможенностью влечений (злоупотребление алкоголем, наркотиками, неразборчивые половые связи).
Психотические расстройства, вызванные употреблением тех или иных психоактивных веществ, могут квалифицироваться только в случае достоверных данных из жизни о недавнем факте употребления конкретного психоактивного вещества. Такой диагноз устанавливается только, если с момента последнего приема психоактивного вещества до возникновения психоза прошло не более 2 недель. Кроме того, должны быть достоверные сведения о систематическом злоупотреблении данным психоактивным веществом. Психотические расстройства требуют обязательного стационарного лечения. После купирования психотического расстройства, пациент нуждается в лечении зависимости от психоактивного вещества.
Приложение Г1-ГN.
Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях.Приложение Г1 Дифференциальная диагностика ПР, вызванного приемом ПАВ.
Различные нарушения психотического спектра (иллюзии, галлюцинации, бредовые идеи), характерные для ПР, вызванных употреблением ПАВ могут наблюдаться также и при острой интоксикации (ОИ) ПАВ. При ОИ такие нарушения носят кратковременный и нестойкий характер. Исключением являются ОИ галлюциногенами (F16,0хх), после приема которых психотические расстройства могут существовать достаточно продолжительное время. В этом случае диагноз ПР может быть поставлен только если психотическая симптоматика не может быть объяснена инстоксикационным эффектом галлюциногена [1]. Необходимо рассмотреть возможность развития ПР в результате другого патологического процесса, не связанного с приемом ПАВ или утяжеленного (ускоренного) в результате такого приема: например, шизофрения (F20.-), аффективные расстройства (F30 F39), параноидное или шизоидное расстройство личности (F60,0х; F60,1х). В подобных случаях диагноз ПР, вызванного приемом ПАВ, будет неправильным [1].|
|
Год актуализации информации
2020.