МКБ-10 коды
- МКБ-10
- I63.8 Другой инфаркт мозга
- I63.3 Инфаркт мозга, вызванный тромбозом мозговых артерий
- I63.5 Инфаркт мозга, вызванный неуточненной закупоркой или стенозом мозговых артерий
- I63 Инфаркт мозга
- I63.4 Инфаркт мозга, вызванный эмболией мозговых артерий
- I63.0 Инфаркт мозга, вызванный тромбозом прецеребральных артерий
- I63.1 Инфаркт мозга, вызванный эмболией прецеребральных артерий
- I63.2 Инфаркт мозга, вызванный неуточненной закупоркой или стенозом прецеребральных артерий
|
|
Вступление
МКБ 10: I63.0/I63.1/I63.2/I63.3/ I63.4/ I63.5/ I63.8.
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года).
ID: КР461.
Профессиональные ассоциации.
• Ассоциация нейрохирургов России.
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года).
ID: КР461.
Профессиональные ассоциации.
• Ассоциация нейрохирургов России.
Профессиональные ассоциации
• Ассоциация нейрохирургов России.
 Список сокращений
Список сокращений
ДКТ - декомпрессивная краниотомия.
ЗЧЯ - задняя черепная ямка.
ИИ - ишемический инсульт.
ИМ - инфаркт мозжечка.
КТ - компьютерная томография.
ООГ - острая окклюзионная гидроцефалия.
ТМО - твердая мозговая оболочка.
ШКГ - шкала комы Глазго.
ЗЧЯ - задняя черепная ямка.
ИИ - ишемический инсульт.
ИМ - инфаркт мозжечка.
КТ - компьютерная томография.
ООГ - острая окклюзионная гидроцефалия.
ТМО - твердая мозговая оболочка.
ШКГ - шкала комы Глазго.
Термины и определения
Декомпрессивная краниотомия задней черепной ямки. Операция, при которой проводят резекцию чешуи затылочной кости, покрывающей полушария мозжечка, вскрывают твердую мозговую оболочку. Операция может быть дополнена ляминэктомией атланта. Данную операцию выполняют при отеке мозжечка, при котором необходимо экстренно устранить жизнеугрожающую компрессию ствола головного мозга.
Злокачественный ишемический инсульт. Инфаркт головного мозга, при котором происходит отек инфарктной зоны, что ведет к дисклокации структур головного мозга с риском вклинения и компрессии ствола. Злокачественное течение характерно для обширных (массивных) форм ишемического инсульта.
Острая окклюзионная гидроцефалия. Острое нарушение оттока ликвора по желудочковой системе головного мозга. Возникает при закупорке или сдавлении ликворопроводящих путей, приводит к острому расширению желудочков головного мозга и повреждению ствола мозга.
Шкала комы Глазго. Шкала для оценки уровня бодрствования. Состоит из трех тестов, оценивающих реакцию отркрывания глаз, речевые и двигательные реакции.
Злокачественный ишемический инсульт. Инфаркт головного мозга, при котором происходит отек инфарктной зоны, что ведет к дисклокации структур головного мозга с риском вклинения и компрессии ствола. Злокачественное течение характерно для обширных (массивных) форм ишемического инсульта.
Острая окклюзионная гидроцефалия. Острое нарушение оттока ликвора по желудочковой системе головного мозга. Возникает при закупорке или сдавлении ликворопроводящих путей, приводит к острому расширению желудочков головного мозга и повреждению ствола мозга.
Шкала комы Глазго. Шкала для оценки уровня бодрствования. Состоит из трех тестов, оценивающих реакцию отркрывания глаз, речевые и двигательные реакции.
Описание
Злокачественный инфаркт мозга - ишемический инсульт, при котором происходит отек инфарктной зоны, что ведет к дисклокации структур головного мозга с риском вклинения. Злокачественное течение характерно для обширных (массивных) форм ишемического инсульта. При злокачественном ишемическом инсульта мозжечка зона инфаркта обычно составляет не менее 1/3 полушария мозжечка или не менее 24 см3 [1, 3, 6, 7]. В данных рекомендациях будет рассмотрен изолированный злокачественный инфаркт мозжечка, при котором ишемия не затрагивает ствол головного мозга.
Причины
Основными причинами ишемического инсульта, то числе и злокачественного являются гемодинамически значимые стенозы экстра- и интракраниальных артерий, осложнившиеся тромбоэмболией и тромбозом церебральных и прецеребральных артерий, а также кардиогенная тромбоэмболия. У молодых пациентов (18-45 лет) наиболее частой причиной, вызывающей ИИ является артериальная диссекция церебральных сосудов, связанная с генетически обусловенным недостаточным развитием коллагеновых структур сосудистой стенки (синдромы Марфана, Элерса-Данло ).
При ишемическом повреждении клеток головного мозга происходит их набухание, так называемый цитотоксический отек. Это является следствием остановки энергозависимых ионных каналов клеточной мембраны. Запускается каскад местных воспалительных реакций с участием иммунных клеток и провоспалительных цитокинов, что повреждает гематоэнцефалический барьер. При массивной зоне ишемии (занимающей не менее 1/3 полушария мозжечка) заболевание может сопровождаться выраженным отеком ишемизированного полушария. Отекшее полушарие сдавливает ствол головного мозга и каудальные отделы желудочковой системы - водопровод мозга и IV желудочек. Такое осложненное течение инсульта является злокачественным и встречается у 70% больных с массивным инфарктом мозжечка. Обычно полушарный отек возникает не ранее, чем на 2-е сутки заболевания вследствие развития каскада местных воспалительных реакций с участием иммунных клеток и провоспалительных цитокинов. Указанные процессы ведут к значительному повреждению мозга, нарушению гематоэнцефалического барьера и определяют запуск вазогенного компонента церебрального отека. У 25% больных со злокачественным инсультом отек мозга начинается уже в первые сутки заболевания.
При ишемическом повреждении клеток головного мозга происходит их набухание, так называемый цитотоксический отек. Это является следствием остановки энергозависимых ионных каналов клеточной мембраны. Запускается каскад местных воспалительных реакций с участием иммунных клеток и провоспалительных цитокинов, что повреждает гематоэнцефалический барьер. При массивной зоне ишемии (занимающей не менее 1/3 полушария мозжечка) заболевание может сопровождаться выраженным отеком ишемизированного полушария. Отекшее полушарие сдавливает ствол головного мозга и каудальные отделы желудочковой системы - водопровод мозга и IV желудочек. Такое осложненное течение инсульта является злокачественным и встречается у 70% больных с массивным инфарктом мозжечка. Обычно полушарный отек возникает не ранее, чем на 2-е сутки заболевания вследствие развития каскада местных воспалительных реакций с участием иммунных клеток и провоспалительных цитокинов. Указанные процессы ведут к значительному повреждению мозга, нарушению гематоэнцефалического барьера и определяют запуск вазогенного компонента церебрального отека. У 25% больных со злокачественным инсультом отек мозга начинается уже в первые сутки заболевания.
Эпидемиология
Встречаемость злокачественного инфаркта мозжечка составляет около 0,5 % от всех случаев ИИ. В среднем в Российской Федерации злокачественный инфаркт мозжечка каждый год развивается у 2500 человек.
Классификация
Какой-либо унифицированной классификации злокачественного инфаркта мозжечка не разработано.
Диагностика
2,1 Жалобы и анамнез.
Начало заболевания острое, обычно на фоне общего благополучия. В самом начале заболевания бодрствование не нарушено. Пациенты предъявляют жалобы на остро возникшее головокружение, нарушение координации, нарушение артикуляции. Некоторые пациенты также предъявляют жалобы на, головную боль в шейно-затылочной области. По мере развития отека головного мозга большинство пациентов активно жалоб не предъявляет, а просто перестают бодрствовать по мере развития острой гидроцефалии и/или прямой компрессии ствола головного мозга. Некоторые больные перед нарушением бодрствования могут предъявлять жалобы на нарастающую головную боль, тошноту, рвоту.• При опросе пациента рекомендуется обратить внимание на сроки развития симптомов, остроту появления симптомов.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
2,2 Физикальное обследование.
В первые сутки заболевания больные бодрствуют на уровне ясного сознания. Преобладают классические симптомы поражения мозжечка - вестибулярные нарушения в виде головокружения, тошноты, нистагма, нарушения походки, координаторные нарушения в виде атаксии, дизартрии, головная боль в шейно-затылочной области. В случае изолированного поражения мозжечка в бассейне задней нижней мозжечковой артерии в клинической картине превалируют вестибулярные нарушения, а в случае изолированного поражения мозжечка в бассейне верхней мозжечковой артерии превалируют двигательные координаторные расстройства, связанные с поражением зубчатых ядер. В клинической картине инфаркта в бассейне передней нижней мозжечковой артерии частым специфичным симптомом является потеря слуха на стороне инфаркта.Клиническое ухудшение при злокачественном течении ИМ обычно развивается на 2-3 сутки от начала заболевания, что в первую очередь определяется прогрессирующим снижением бодрствования [5]. Обычно от начала ухудшения до развития комы проходит не более 24 часов [4]. Когда у больного с массивным ИМ начинается снижение уровня бодрствования, необходимо определить, что является причиной: окклюзионная гидроцефалия, компрессия ствола или ишемия ствола. Симптомами острой окклюзионной гидроцефалии являются парезы отводящих нервов, парез взора вверх. Признаками компрессии ствола при злокачественном течении ИМ являются гомолатеральный гемипарез или тетрапарез, одно- или двусторонний патологический рефлекс Бабинского, горизонтальный парез взора, расходящееся косоглазие, возможны симптомы поражения черепных нервов мостомозжечкового угла, ядер черепных нервов. При восходящем транстенториальном вклинении появляется анизокория, а затем двусторонний миоз без реакции зрачков на свет и децеребрационная ригидность. Клиническими признаками вклинения миндалин мозжечка в большое затылочное отверстие с компрессией продолговатого мозга являются дыхательные и гемодинамические нарушения.
На этапе постановки диагноза:
• Рекомендуется начать с общего осмотра, стандартной оценки общего состояния, систем органов.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
• Рекомендуется оценить неврологический статус, обратить внимание на уровень бодрствования, выраженность симптомов поражения мозжечка, черепно-мозговых нервов, наличие парезов в конечностях.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
• Рекомендуется оценивать неврологический статус каждые 4 часа в 1-3-и сутки заболевания, в период наиболее вероятного развития отека головного мозга [2, 5].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
• В случае угнетения бодрствования рекомендуется исключить различные внечерепные причины (интоксикация, гипоксия, гипотензия).
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
2,3 Лабораторная диагностика.
• Рекомендуется выполнить общий анализ крови, общий анализ мочи, биохимический анализ крови, коагулограмму, анализ крови на гепатиты В,С, анализ крови на сифилис и вирус иммунодефицита человека. Также рекомендуется определение группы крови и резус-фактора.Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1 b ).
2,4 Инструментальная диагностика.
КТ головного мозга больному с остро возникшей неврологической симптоматикой должна быть выполнена не позже 1 часа от поступления в стационар.На этапе постановки диагноза:
• Рекомендуется нативная компьютерная томография головного мозга для определения объема инфаркта, наличия и выраженности масс-эффекта, наличия и выраженности острой окклюзионной гидроцефалии.
Уровень убедительности рекомендаций А ( уровень достоверности доказательств - 1 a ).
Комментарии. В КТ-негативный период инсульта (первые 8 часов заболевания) у больного с остро возникшими симптомами поражения мозжечка по КТ головного мозга очаги ишемии не выявляются. Такому пациенту необходимо повторить КТ через 12 часов.
• При выявления ишемии, занимающей более 1/3 полушария мозжечка ишемический инсульт рекомендуется определить как массивный. При выявлении массивного ишемического инсульта рекомендуется повторять КТ головного мозга: через 12 часов, через 24 часа, через 48 часов Динамическое проведение КТ рекомендуется с целью выявления развития: отека мозжечка, компрессии ствола, ООГ. [2, 5].
Уровень убедительности рекомендаций с ( уровень достоверности доказательств - 4).
• При выявления масс-эффекта со стороны ишемизированного полушария (компрессия IV желудочка и/или цистерн задней черепной ямки и/или ствола головного мозга) рекомендуется трактовать течение инсульта как злокачественное [ 2].
Уровень убедительности рекомендаций в ( уровень достоверности доказательств - 3).
• Рекомендуется проведение также таких методов диагностики как рентгенография грудной клетки, электрокардиография. Также необходимо динамическое дуплексное сканирование вен нижних конечностей ( не реже 1 раза в 7 дней) в первые 30 дней заболевания.
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
2,5 Иная диагностика.
• Рекомендуется проведение иных профильных методов инструментальной диагностики в случае наличия острой патологии со стороны других органов или систем органов. Такая патология может выступать как сопутствующая, но чаще является внечерепным осложнением основного заболевания.Уровень убедительности рекомендаций с ( уровень достоверности доказательств - 4).
|
|
Лечение
3,1 Консервативное лечение.
В острейшем периоде инсульта всем больным необходимо проводить лечение и наблюдение в условиях отделения интенсивной терапии или отделения нейрореанимации. В терапии ишемического инсульта выделяют следующие основные направления: улучшение перфузии головного мозга, нейропротекторная терапия, репаративная терапия, профилактика внечерепных осложнений. При необходимости осуществляют респираторную поддержку.• Не рекомендуется при злокачественном течении использование гиперосмолярных растворов, барбитуровой комы, кортикостероидов, гипервентиляции.
Уровень убедительности рекомендаций С ( уровень достоверности доказательств - 4).
3,2 Хирургическое лечение.
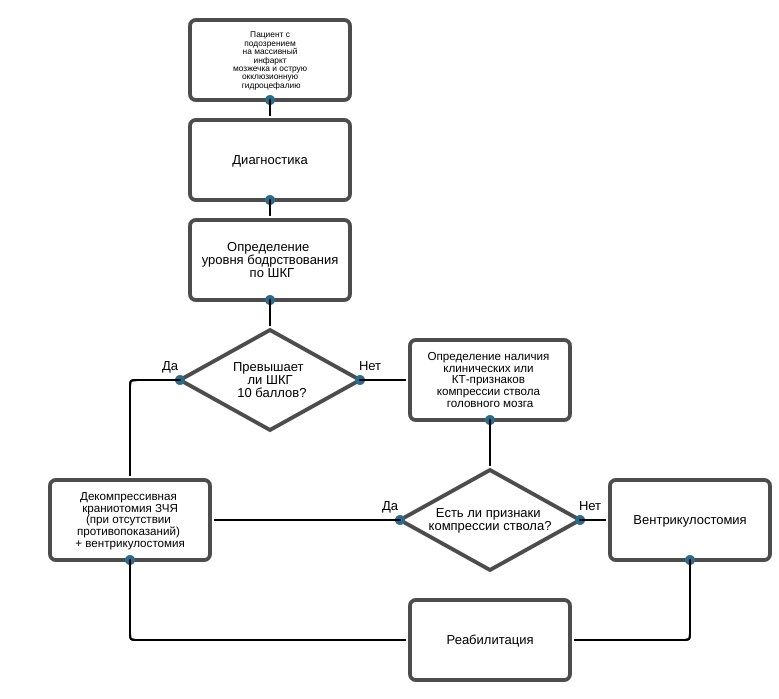
Декомпрессивная краниотомия и вентрикулостомия - методы хирургического лечения злокачественного ишемического инфаркта мозжечка.• Рекомендуется проведение декомпрессивной краниотомии и вентрикулостомии у больного со злокачественным инфарктом мозжечка при наличии показаний [2, 8, 9].
Уровень убедительности рекомендаций в ( уровень достоверности доказательств - 3).
Комментарии:
Изолированная вентрикулостомия показана при.
• развитии острой окклюзионной гидроцефалии по данным КТ.
• уровне бодрствования по ШКГ 10 баллов и более.
• отсутствии клинических и КТ-признаков компрессии ствола головного мозга.
Декомпрессивная краниотомия задней черепной ямки и вентрикулостомия показаны при:
• развитии признаков прямой компрессии ствола по данным КТ (часто в сочетании с острой окклюзионной гидроцефалии ).
• уровне бодрствования по ШКГ менее 10 баллов.
• наличие клинических признаков компрессии ствола головного мозга.
• отсутствие ишемии ствола головного мозга.
Интраоперационно проводится внутривенное введение антибиотиков широкого спектра. Если на этапе предоперационной подготовки развилось нарушение бодрствования до атонической комы, проведение операции уже бесперспективно.
Методика проведения декомпрессивной краниотомии.
Положение пациента на операционном столе на животе. Голова пациента в позиции с приведением подбородка к груди, избегая компрессию вен на шее, жестко фиксируется в скобе типа Мэйфилда. Допустимо положение туловища на боку с поворотом головы латерально на 20-40 градусов (зависит от длины шеи) уклоном стола на 10-15 градусов . При этом туловище фиксируют к столу упорами и ремнями, область верхнего плечевого сустава отводят тканевой петлей каудально. При положении туловища на боку необходимо обращать внимание на отсутствие излишней компрессии и тракции в области верхних конечностей и плечевых суставов. Разрез кожи линейный от inion до уровня С3-С4 позвонка. Альтернативой может быть разрез кожи по типу «клюшки» с целью приготовления аутотканей для дальнейшей пластики ТМО (опция). Сама процедура заключается в стандартной декомпрессивной субокципитальной краниотомии, которая может дополняться ламинэктомией С1 позвонка и/или резекцией инфарктной ткани мозжечка (опция). Для достижения эффективной декомпрессии большое затылочное отверстие широко резецируют, краниэктомию распространяют билатерально с обнажением не менее 2/3 поверхности полушарий мозжечка. Верхнюю границу резекции кости выполняют до нижнего края наружного затылочного бугра или проекции поперечных синусов/синусного стока. Если твердая мозговая оболочка напряжена, вентрикулярный дренаж не используют до тех пор, пока не достигнута достаточная резекция кости, что позволяет избежать восходящего транстенториального вклинения. Твердую мозговую оболочку сначала вскрывают в проекции большого затылочного отверстия и затем распространяют Y-образно вверх, к полушариям мозжечка. В случае выраженного интраоперационного отека мозжечка, ишемизированная ткань может быть резецирована (опция). Пластику твердой мозговой оболочки выполняют с использованием фрагмента фасции или синтетического материала.
3,3 Иное лечение.
По данным литературы, помимо ДКТ, гипотермия до 33 оС является методом, позволяющим также снизить летальность у больных со злокачественным инсультом в бассейне средней мозговой артерии. Данных по поводу лечения гипотермией злокачественного ИМ в доступной литературе нет.• Не рекомендуется при злокачественном течении проведение гипотермии при злокачественном течении ИМ.
Уровень убедительности рекомендаций С ( уровень достоверности доказательств - 4).
Реабилитация и амбулаторное лечение
Ввиду обширного поражения мозжечка у больных со злокачественным ИМ имеются грубые нарушения координации, статико-локомоторная атаксия, дизартрия. Данные пациенты требуют курсы реабилитационного лечения: упражнения, направленные на восстановление координации, восстановление речи. Данная реабилитация проводится в специализированного стационаре после выписки больного из отделения нейрохирургии.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1. | Выполнен неврологический осмотр | 4 | с |
| 2. | Выполнена КТ головного мозга и/или МРТ головного мозга в течение 1 часа от момента поступления в стационар | 1a | A |
| 3. | Выполнены клинические анализы крови и мочи, исследование коагулограммы, МНО | 4 | с |
| 4. | Выполнено ультразвуковое дуплексное сканирование магистральных артерий головы | 4 | с |
| 5. | Выполнено хирургическое вмешательство в соответствии с клиническими рекомендациями (при наличии медицинских показаний и отсуствии медицинских противопоказаний) | 1a | A |
| 6. | Отсутствие нагноения послеоперационной раны | 4 | с |
Список литературы
1. Верещагин Н.В., Пирадов М.А. Интенсивная терапия острых нарушений мозгового кровообращения // Медицинская газета. 1999. 43. - с.2-3.
2. Крылов В.В., Никитин А.С., Дашьян В.Г., Буров С.А., Петриков С.С., Асратян С.А. Хирургия массивного ишемического инсульта. М. ГЭОТАР-Медиа, 2016.
3. Andoh T, Sakai N, Yamada H, Hattori T, Miwa Y, Hirata T, Tanabe Y, Ohkuma A, Funakoshi T, Takada M. сerebellar infarction: analysis of 33 cases. Stroke. 1987. Vol. 18(5). P. 849-855.
4. Hornig с, Rust D, вusse O, Jauss M, Laun A. Space-occupying cerebellar infarction. сlinical course and prognosis // Stroke. 1994. Vol. 25(2). P. 372-374.
5. Jauss M, Krieger D, Hornig с, Schramm J, вusse O. Surgical and medical management of patients with massive cerebellar infarctions: results of the German-Austrian сerebellar Infarction Study // J Neurol. 1999. Vol. 246 (4). P. 257-264.
6. Koh M, Phan T, Atkinson J, Wijdicks E. Neuroimaging in deteriorating patients with cerebellar infarcts and mass effect // Stroke. 2000. Vol.31. P. 2062-2067.
7. Sypert G, Alvord E. сerebellar infarction. A clinicopathological study //. Acta Neurochir (Wien). 1984. Vol. 71(3). P. 295-306.
8. Wijdicks E., Sheth K., сarter в. et al. Recommendations for the management of cerebral and cerebellar infarction with swelling: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014. Vol.45(4). P. 1222-1238.
9. European Stroke Organisation (ESO) Executive сommittee; ESO Writing сommittee. Guidelines for management of ischaemic stroke and transient ischaemic attack 2008 // сerebrovasc Dis. 2008. Vol. 25(5). P. 457-507.
2. Крылов В.В., Никитин А.С., Дашьян В.Г., Буров С.А., Петриков С.С., Асратян С.А. Хирургия массивного ишемического инсульта. М. ГЭОТАР-Медиа, 2016.
3. Andoh T, Sakai N, Yamada H, Hattori T, Miwa Y, Hirata T, Tanabe Y, Ohkuma A, Funakoshi T, Takada M. сerebellar infarction: analysis of 33 cases. Stroke. 1987. Vol. 18(5). P. 849-855.
4. Hornig с, Rust D, вusse O, Jauss M, Laun A. Space-occupying cerebellar infarction. сlinical course and prognosis // Stroke. 1994. Vol. 25(2). P. 372-374.
5. Jauss M, Krieger D, Hornig с, Schramm J, вusse O. Surgical and medical management of patients with massive cerebellar infarctions: results of the German-Austrian сerebellar Infarction Study // J Neurol. 1999. Vol. 246 (4). P. 257-264.
6. Koh M, Phan T, Atkinson J, Wijdicks E. Neuroimaging in deteriorating patients with cerebellar infarcts and mass effect // Stroke. 2000. Vol.31. P. 2062-2067.
7. Sypert G, Alvord E. сerebellar infarction. A clinicopathological study //. Acta Neurochir (Wien). 1984. Vol. 71(3). P. 295-306.
8. Wijdicks E., Sheth K., сarter в. et al. Recommendations for the management of cerebral and cerebellar infarction with swelling: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014. Vol.45(4). P. 1222-1238.
9. European Stroke Organisation (ESO) Executive сommittee; ESO Writing сommittee. Guidelines for management of ischaemic stroke and transient ischaemic attack 2008 // сerebrovasc Dis. 2008. Vol. 25(5). P. 457-507.
|
|
Приложения
Приложение А1.
Состав рабочей группы.| Крылов Владимир Викторович | академик РАН, директор Клинического медицинского центра Московского государственного медико-стоматологического университета им. А.И. Евдокимова, руководитель отделения неотложной нейрохирургии НИИ скорой помощи им. Н.В. Склифосовского, заведующий кафедрой нейрохирургии и нейрореанимации Московского государственного медико-стоматологического университета им. А.И. Евдокимова |
| Дашьян Владимир Григорьевич | Доктор медицинских наук, профессор кафедры нейрохирургии и нейрореанимации Московского государственного медико-стоматологического университета им. А.И. Евдокимова |
| Никитин Андрей Сергеевич | Кандидат медицинских наук, ассистент кафедры нейрохирургии и нейрореанимации Московского государственного медико-стоматологического университета им. А.И. Евдокимова |
| Лазарев Валерий Александрович | Доктор медицинских наук, профессор кафедры нейрохирургии Российской академии последипломного образования МЗ РФ |
| Джинджихадзе Реваз Семенович | Кандидат медицинских наук, доцент кафедры нейрохирургии Российской академии последипломного образования МЗ РФ |
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций представлена следующими врачебными специальностями.
• Нейрохирургия.
• Неврология.
• Анестезиология и реаниматология.
Таблица П1. Уровни достоверности доказательств с указанием использованной классификации уровней достоверности доказательств.
Таблица П2. Уровни убедительности доказательств с указанием использованной классификации уровней убедительности доказательств.
Порядок обновления клинических рекомендаций - 1 раз в 10 лет.
Приложение А3.
Связанные документы.КР400. Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи.
Приложение В.
Информация для пациентов.Пациенты со злокачественным инфарктом мозжечка имеют грубые нарушения координации движения. После выписки из стационара, где больному проводили лечение инсульта, показано проведение комплексной реабилитации в специализированном центре, направленной на регресс неврологического дефицита. Характер реабилитации и количество курсов определяет специалист-реабилитолог. Вне реабилитационного центра в амбулаторных условиях больной находится под наблюдением врача-невролога по месту жительства, который определяет лечение. Продолжают мероприятия, направленные на регресс неврологического дефицита (лечебная физкультура, тренировку координации, занятия с логопедом), профилактику и лечение внечерепных осложнений. На фоне реабилитации, через 3-6 месяцев после инсульта, большинство пациентов восстанавливаются до уровня негрубой инвалидизации со способностью к самостоятельной ходьбе и самообслуживанию.
Приложение Г.
Год актуализации информации
2016.