МКБ-10 коды
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: Q21.1.
Год утверждения (частота пересмотра): 2023.
Возрастная категория: Взрослые , Дети.
Пересмотр не позднее: 2025.
ID: 46.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
• Общероссийская общественная организация «Российское кардиологическое общество».
• Всероссийская общественная организация Ассоциация детских кардиологов России .
• Российское научное общество специалистов по рентгенэндоваскулярной диагностике и лечению.
• Общероссийская общественная организация содействия развитию лучевой диагностики и терапии Российское общество рентгенологов и радиологов .
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2023.
Возрастная категория: Взрослые , Дети.
Пересмотр не позднее: 2025.
ID: 46.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
• Общероссийская общественная организация «Российское кардиологическое общество».
• Всероссийская общественная организация Ассоциация детских кардиологов России .
• Российское научное общество специалистов по рентгенэндоваскулярной диагностике и лечению.
• Общероссийская общественная организация содействия развитию лучевой диагностики и терапии Российское общество рентгенологов и радиологов .
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
ВПС - врожденные пороки сердца.
ДМПП - дефект межпредсердной перегородки.
ЕОК - Европейское общество кардиологов.
ИБС - ишемическая болезнь сердца.
КТ - компьютерная томография.
ЛГ - легочная гипертензия.
ЛП - левое предсердие.
МРТ - магнитно-резонансная томография.
ОЛС - общелегочное сосудистое сопротивление.
ОРИТ - отделение реанимации и интенсивной терапии.
ПЖ - правый желудочек.
ПП - правое предсердие.
ЭКГ - электрокардиография.
ЭхоКГ - эхокардиография.
ЧПЭхоКГ - чреспищеводная эхокардиография.
Qp/Qs-соотношение объемов кровотока по малому и большому кругам кровообращения.
** - препарат включен в перечень жизненно необходимых и важнейших лекарственных препаратов.
*** - медицинское изделие, имплантируемое при оказании медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи.
- назначение лекарственного препарата по показаниям, не утверждённым государственными регулирующими органами, не упомянутым в инструкции по применению.
ДМПП - дефект межпредсердной перегородки.
ЕОК - Европейское общество кардиологов.
ИБС - ишемическая болезнь сердца.
КТ - компьютерная томография.
ЛГ - легочная гипертензия.
ЛП - левое предсердие.
МРТ - магнитно-резонансная томография.
ОЛС - общелегочное сосудистое сопротивление.
ОРИТ - отделение реанимации и интенсивной терапии.
ПЖ - правый желудочек.
ПП - правое предсердие.
ЭКГ - электрокардиография.
ЭхоКГ - эхокардиография.
ЧПЭхоКГ - чреспищеводная эхокардиография.
Qp/Qs-соотношение объемов кровотока по малому и большому кругам кровообращения.
** - препарат включен в перечень жизненно необходимых и важнейших лекарственных препаратов.
*** - медицинское изделие, имплантируемое при оказании медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи.
- назначение лекарственного препарата по показаниям, не утверждённым государственными регулирующими органами, не упомянутым в инструкции по применению.
Термины и определения
ЕОК - Европейское общество кардиологов. В тексте настоящих клинических рекомендаций дополнительно указаны показания к тезисам в соответствии с рекомендациями Европейского кардиологического общества (ЕОК). В соответствии с международным документом, выделяются классы рекомендаций и уровни доказательности.
Исход - любой возможный результат, возникающий от воздействия причинного фактора, профилактического или терапевтического вмешательства, все установленные изменения состояния здоровья, возникающие как следствие вмешательства.
Лабораторная диагностика - совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Кардиомегалия - увеличение сердца, вызванное гипертрофией объема сердечной мышцы или дилатацией камер сердца.
Катетеризация сердца - инвазивная процедура, проводимая с лечебными или диагностическими целями при патологии сердечно-сосудистой системы путем введения катетеров в полость сердца или просвет магистральных сосудов.
Компьютерная томография (КТ) - неинвазивный метод лучевой диагностики, позволяющий получить серию послойных субмиллиметровых аксиальных изображений органов и структур тела человека, основанный на измерении и сложной компьютерной обработке разности ослабления рентгеновского излучения различными по плотности тканями; для улучшения дифференцировки органов друг от друга, а также нормальных и патологических структур, применяют различные методики контрастного усиления/контрастирования, с использованием йодсодержащих рентгеноконтрастных препаратов. Для визуализации структур сердечно-сосудистой системы применяют КТ-ангиографию - методику внутривенного болюсного введения рентгеноконтрастного препарата в кровоток с помощью системы внутрисосудистого введения контрастного вещества, с установленной скоростью и временем введения препарата, на основе полученных данных посредством компьютерной постобработки с 3D-реконструкцией строится трехмерная модель сердца и сосудов.
Легочная гипертензия - патофизиологическое состояние, которое характеризуется повышением среднего давления в легочной артерии better 25 мм с развитием правожелудочковой сердечной недостаточности, как наиболее частой причины гибели пациентов.
Магнитно-резонансная томография (МРТ) - неинвазивный нерентгеновский компьютерный метод получения томографических медицинских изображений для исследования внутренних органов и тканей, основанный на явлении ядерного магнитного резонанса и на измерении электромагнитного отклика атомных ядер, находящихся в сильном постоянном магнитном поле, в ответ на возбуждение их определенным сочетанием электромагнитных волн; такими ядрами являются ядра атомов водорода, присутствующие в теле человека в составе воды и других веществ. МР-ангиография - метод получения изображения просвета сосудов при помощи магнитно-резонансного томографа. Метод позволяет оценивать как анатомические, так и функциональные особенности кровотока. МР-ангиография основана на отличии сигнала от перемещающихся протонов (крови) от окружающих неподвижных тканей, что позволяет получать изображения сосудов без использования каких-либо контрастных средств - бесконтрастная ангиография (фазово-контрастная МР-ангиография). В ряде случаев применяется внутривенное болюсное контрастирование с использованием контрастных препаратов на основе парамагнетиков (гадолиний).
Рабочая группа по разработке/актуализации клинических рекомендаций - коллектив специалистов, работающих совместно и согласованно в целях разработки/актуализации клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Тезис-рекомендация - положение, отражающее порядок и правильность выполнения того или иного медицинского вмешательства, имеющего доказанную эффективность и безопасность.
Уровень достоверности доказательств (УДД) - степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Уровень убедительности рекомендаций (УУР) - степень уверенности в достоверности эффекта вмешательства и в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации.
Эхокардиография-метод ультразвукового исследования сердца, направленный на исследование его морфологии и функции.
Исход - любой возможный результат, возникающий от воздействия причинного фактора, профилактического или терапевтического вмешательства, все установленные изменения состояния здоровья, возникающие как следствие вмешательства.
Лабораторная диагностика - совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Кардиомегалия - увеличение сердца, вызванное гипертрофией объема сердечной мышцы или дилатацией камер сердца.
Катетеризация сердца - инвазивная процедура, проводимая с лечебными или диагностическими целями при патологии сердечно-сосудистой системы путем введения катетеров в полость сердца или просвет магистральных сосудов.
Компьютерная томография (КТ) - неинвазивный метод лучевой диагностики, позволяющий получить серию послойных субмиллиметровых аксиальных изображений органов и структур тела человека, основанный на измерении и сложной компьютерной обработке разности ослабления рентгеновского излучения различными по плотности тканями; для улучшения дифференцировки органов друг от друга, а также нормальных и патологических структур, применяют различные методики контрастного усиления/контрастирования, с использованием йодсодержащих рентгеноконтрастных препаратов. Для визуализации структур сердечно-сосудистой системы применяют КТ-ангиографию - методику внутривенного болюсного введения рентгеноконтрастного препарата в кровоток с помощью системы внутрисосудистого введения контрастного вещества, с установленной скоростью и временем введения препарата, на основе полученных данных посредством компьютерной постобработки с 3D-реконструкцией строится трехмерная модель сердца и сосудов.
Легочная гипертензия - патофизиологическое состояние, которое характеризуется повышением среднего давления в легочной артерии better 25 мм с развитием правожелудочковой сердечной недостаточности, как наиболее частой причины гибели пациентов.
Магнитно-резонансная томография (МРТ) - неинвазивный нерентгеновский компьютерный метод получения томографических медицинских изображений для исследования внутренних органов и тканей, основанный на явлении ядерного магнитного резонанса и на измерении электромагнитного отклика атомных ядер, находящихся в сильном постоянном магнитном поле, в ответ на возбуждение их определенным сочетанием электромагнитных волн; такими ядрами являются ядра атомов водорода, присутствующие в теле человека в составе воды и других веществ. МР-ангиография - метод получения изображения просвета сосудов при помощи магнитно-резонансного томографа. Метод позволяет оценивать как анатомические, так и функциональные особенности кровотока. МР-ангиография основана на отличии сигнала от перемещающихся протонов (крови) от окружающих неподвижных тканей, что позволяет получать изображения сосудов без использования каких-либо контрастных средств - бесконтрастная ангиография (фазово-контрастная МР-ангиография). В ряде случаев применяется внутривенное болюсное контрастирование с использованием контрастных препаратов на основе парамагнетиков (гадолиний).
Рабочая группа по разработке/актуализации клинических рекомендаций - коллектив специалистов, работающих совместно и согласованно в целях разработки/актуализации клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Тезис-рекомендация - положение, отражающее порядок и правильность выполнения того или иного медицинского вмешательства, имеющего доказанную эффективность и безопасность.
Уровень достоверности доказательств (УДД) - степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Уровень убедительности рекомендаций (УУР) - степень уверенности в достоверности эффекта вмешательства и в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации.
Эхокардиография-метод ультразвукового исследования сердца, направленный на исследование его морфологии и функции.
Описание
Дефект межпредсердной перегородки (ДМПП) - врожденный порок сердца (за исключением открытого овального окна), который отражает отклонения в развитии первичной и вторичной межпредсердных перегородок, характеризуется наличием отверстия между правым и левым предсердием и обуславливает шунтирование крови между ними.
Причины
Формирование дефекта связано с недоразвитием первичной и вторичной межпредсердной перегородки и эндокардиальных валиков в эмбриональном периоде. К нарушению органогенеза приводят генетические, физические, экологические и инфекционные факторы. ДМПП характеризуется патологическим кровотоком из ЛП в ПП. Факторами, определяющими сброс крови слева направо, является большая «растяжимость» ПЖ, анатомическое расположение предсердий и, хоть незначительно, но более высокое давление в ЛП. Объем патологического сброса зависит от «растяжимости» ПЖ и размера дефекта. Дилатация ПЖ, вследствие его объемной перегрузки, может сопровождаться развитием недостаточности Постоянный лево-правый сброс крови приводит к гиперволемии малого круга кровообращения и ЛГ. Спонтанное закрытие вторичного ДМПП диаметром 4-5 мм наблюдается у 56% пациентов, 6-7 мм у 30%, 8-10мм у 12%. Размер вторичного ДМПП может меняться с возрастом. У 70% больных вторичный ДМПП ≤4мм уменьшается в размерах, у 12% не меняется и у 18% увеличивается. Если вторичный ДМПП >8-12мм, то у 9% больных он уменьшается, у 15% не меняется и 76% увеличивается. Увеличение летальности во второй половине жизни: с 0,6-0,7% у 20-ти летних и 4,5% 40 летних до 7,5% у 60-ти летних [40]. Предсердные аритмии: трепетание предсердий, фибрилляция предсердий, синдром слабости синусного узла являются результатом длительной перегрузки правых отделов объемом и возникают, как правило, во взрослом возрасте [41]. Легочная артериальная гипертензия в основном развивается на 3-4 десятилетии жизни и ее распространенность среди взрослых пациентов с ДМПП варьирует от 8 до 10%[42]. Парадоксальная эмболия, источником которой могут быть периферические венозные тромбозы, предсердные аритмии, внутривенные инфузии неотфильтрованных растворов или постоянные венозные катетеры, является фактором риска при всех дефектах независимо от размера [10].
|
|
Эпидемиология
ДМПП составляет 7,1-8,7% от всех врожденных пороков сердца [2]. Заболеваемость ДМПП колеблется от 0,317 до 0,941 случая на 1000 живорожденных детей в зависимости от популяции, методов диагностики и времени эпидемиологических исследований [2,3]. ДМПП встречается чаще у женщин (отношение м:ж = 1:2). У 30-50% детей с ВПС ДМПП является частью порока [1].
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
Q21,1 - Дефект межпредсердной перегородки.Классификация
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
Классификация ДМПП [3,4]:• первичный дефект межпредсердной перегородки (15% всех ДМПП);
• вторичный дефект межпредсердной перегородки (80% всех ДМПП);
• общее предсердие;
• дефект венозного синуса:
• верхний;
• нижний.
• дефект коронарного синуса (обескрышенный коронарный синус):
• проксимальный;
• средний;
• дистальный.
Комментарии. Дефект коронарного синуса (дефект крыши коронарного синуса, что анатомически не является ДМПП) может сопровождаться частичным или полным аномальным дренажем легочных вен и/или впадением добавочной левой верхней полой вены в венечный синус или левое предсердие.
Клиническая картина
Пороки этого типа имеют скудную клиническую картину и часто протекают бессимптомно. У некоторых пациентов отмечаются минимальные признаки недостаточности кровообращения (утомляемость и одышка при физической нагрузке, повышенная потливость), умеренная задержка физического развития (весо-ростовые показатели находятся ниже 10 прц.шкалы распределения для данного возраста и пола), склонность к рецидивированию респираторных инфекций. Выраженность симптомов нарастает на 3-4 десятилетии жизни. Цианоз может отмечаться в случаях веноартериального сброса при развитии высокой легочной гипертензии. Наличие нарушений ритма сердца - экстрасистолии, суправентрикулярной тахикардии, трепетания/фибрилляции предсердий, может сопровождаться жалобами на перебои в работе сердца и сердцебиения с различной тяжестью клинических симптомов.
Диагностика
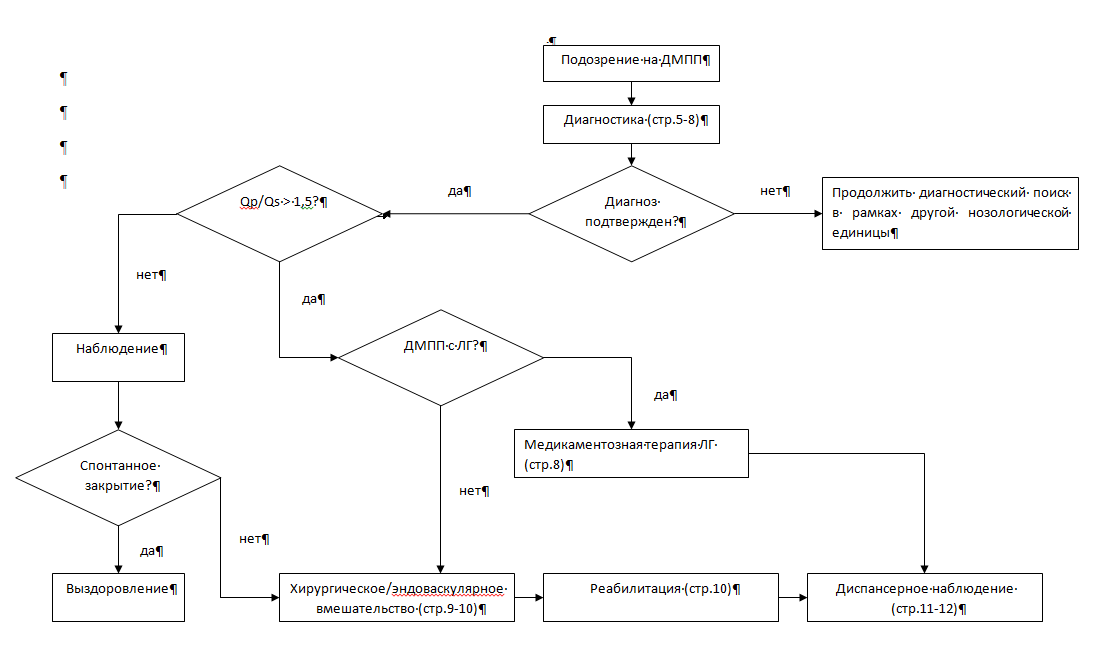
Диагноз дефект межпредсердной перегородки предполагают при кардиологическом обследовании, рентгенографии грудной клетки, электрокардиографии и подтверждают трансторакальной эхокардиографией с применением режима цветного допплеровского картирования.
ЕОК нет (УУРC, УДД 5).
Комментарии. В детстве у пациентов часто отсутствуют клинические проявления. Одышка и тахикардия являются ранними симптомами заболевания при больших ДМПП у детей, но обычно в течение первых месяцев жизни происходят компенсация гемодинамики и регресс клинической картины. Явления сердечной недостаточности незначительны и могут ограничиваться умеренно выраженной слабостью, потливостью ребенка, бледностью кожных покровов. У большинства взрослых пациентов симптомы обычно появляются до наступления четвертой декады жизни: снижение толерантности к нагрузкам, одышка при нагрузках и сердцебиения (суправентрикулярные тахиаритмии), реже - инфекции легких и правожелудочковая сердечная недостаточностью.
• При сборе жалоб и анамнеза при подозрении на ДМПП рекомендуется выяснить информацию о нарушениях ритма сердца и парадоксальных эмболиях у взрослых пациентов для верификации диагноза[1,3-9].
ЕОК нет (УУРC,УДД 5).
ЕОК нет (УУР с,УДД 5).
Комментарии. Клиническая диагностика порока в обычных случаях достаточно проста и основывается на специфической аускультативной картине. При аускультации сердца выслушивается систолический шум интенсивностью 2-3/6 во втором межреберье слева от грудины (проекция клапана лёгочной артерии), постоянное расщепление второго тона в проекции легочной артерии и диастолический шум в проекции трикуспидального клапана при значительном объёме лево-правого шунтирования крови. В случае развития высокой легочной гипертензии выслушивается акцент второго тона и диастолический шум в проекции клапана легочной артерии.
• У взрослых пациентов с подозрением на ДМПП рекомендуется проводить пульсоксиметрию в покое и при физической нагрузке для оценки направленности системно-легочного шунта[8].
ЕОК нет (УУР с,УДД 5).
• Рекомендуется всем пациентам с ДМПП, поступающим в стационар для оперативного лечения, исследование кислотно-основного состояния и газов крови (рН, ВЕ, рСО2, РО2, Lac - анализ капиллярной/артериальной/венозной проб) с целью оценки тяжести гипоксемии и степени выраженности метаболических нарушений; выполнение коагулограммы (ориентировочного исследования системы гемостаза: АЧТВ, ПТВ, ПИ, D-димер, фибриноген, антитромбин); определение международного нормализованного отношения (МНО) для прогноза риска периоперационных кровотечений и величины кровопотери; определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) с определением фенотипа по антигенам с, c, E, e, сw, K, k, а также антиэритроцитарных антител; определение антигена (HbsAg) вируса гепатита в (Hepatitis в virus) в крови; определение антител к вирусу гепатита с (Hepatitis с virus) в крови; определение антител к бледной трепонеме (Treponemapallidum) в крови; определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Humanimmunodeficiencyvirus HIV-1) в крови; определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Humanimmunodeficiencyvirus HIV-2) в крови для исключения ассоциации с ВИЧ-инфекцией, гепатитом [5,7,30].
ЕОК нет (УУР С, УДД 5).
ЕОК нет (УУР С, УДД 5).
Комментарии. На ЭКГ часто имеют место отклонение электрической оси сердца вправо, признаки увеличение правого предсердия (ПП), неполная или полная блокада правой ножки пучка Гиса, аномальная ось зубца P (дефект венозного синуса). Возможно наличие ЭКГ признаков функционирования дополнительных пресердно-желудочковых соединений и нарушений атриовентрикулярной проводимости.
• Рекомендуется всем пациентам, с подозрением на ДМПП, выполнение трансторакальной эхокардиографии (ЭхоКГ) с применением режима цветного допплеровского картирования, что является основным диагностическим инструментом в постановке диагноза ДМПП, определении его размера, локализации, объема и направления шунтирования крови [1,3-5,7,8].
ЕОК нет (УУР С,УДД 5).
Комментарии. У пациентов с ДМПП измерение максимального размера (ширины) дефекта производят в режиме цветного допплеровского картированияпо двум взаимоперпендикулярным направлениям. Определяют наличие, количество и направление шунтирования крови через межпредсердную перегородку (МПП). Обычно встречается лево-правый сброс крови, но может быть двунаправленным при высокой легочной гипертензии или тяжелой трикуспидальной недостаточности.
Вторичный ДМПП следует отличать от открытого овального окна. В случае открытого овального окна рядом с дефектом визуализируется лоскут первичной перегородки и сброс крови в режиме ЦДК имеет косой ход.
Гемодинамическую значимость шунтирования при ДМПП оценивают с помощью морфометрии сердца, диаметра потока и отношением легочного кровотока к системному (Qp/Qs). Измерять отношение Qp/Qs не имеет смысла при наличии высокого легочного сосудистого сопротивления (например, новорожденные) или высокой легочной гипертензии.
При отборе пациентов для эндоваскулярного закрытия следует определять тип ДМПП - должен быть вторичный, а также нужно измерить края: аортальный (расстояние между краем дефекта и аортой); край до атриовентрикулярного клапана; край до ВПВ и до НПВ (нижнее-задний); задний - между краем дефекта и задней стенкой предсердия; край до верхней правой легочной вены. Длина краев должна быть более 5 мм для чрескожного транскатетерного закрытия вторичного ДМПП.
Вследствие большого сброса крови через ДМПП ЛЖ недогружен объемом и возникающая с возрастом диастолическая дисфункция ЛЖ может приводить к увеличению лево-правого шунтирования крови через ДМПП с последующим еще большим увеличением ПП и ПЖ, что и является причиной появления поздних симптомов у пожилых людей. Однако при закрытии ДМПП эти пациенты подвержены повышенному риску развития острой сердечной недостаточности с отеком легких на фоне диастолической дисфункции ЛЖ. Определение скрытой диастолической дисфункции ЛЖ может помочь в выявлении пациентов с риском развития острой сердечной недостаточности сразу после закрытия ДМПП.
Функция ПЖ (систолическая или диастолическая), как правило, не нарушается. Изменения могут возникнуть, например, при наличии легочной гипертензии.
• ЧПЭхоКГ рекомендуется при невозможности четко локализовать дефект при трансторакальной ЭхоКГ[1,7,8].
ЕОК нет (УУР С, УДД 5).
Комментарии. ЧПЭхоКГ обеспечивает более высокую четкость визуализации межпредсердной перегородки, а также легочных венозных соединений. ЧПЭхоКГ особенно полезна при подозрении на дефект венозного синуса, аномальный дренаж легочных вен, а также для более точной диагностики размеров дефекта и его краев при планируемой эндоваскулярной коррекции порока.
• Всем пациентам с подозрением на ДМПП рекомендуется выполнение рентгенографии легких в прямой проекции для выявления патологии легких. При выполнении КТ органов грудной клетки рентгенография легких не должна выполняться, поскольку в таком случае будет дублировать КТ исследование [1,3-5].
ЕОК нет (УУР С, УДД 5).
Комментарии. Рентгенография легких позволяет выявить изменения легочно-артериального русла на фоне гиперволемии или легочной артериальной гипертензии, признаки увеличения ПЖ и/или ПП, выбухание дуги легочной артерии.
• Рекомендуется выполнение холтеровского мониторирования сердечного ритма взрослым пациентам с ДМПП и сопутствующими нарушениями ритма и/или проводимости с целью выявления последних, и при необходимости подбора терапии [30].
ЕОК нет (УУР с, УДД 5).
• Рекомендуется выполнение магнитно-резонансной томографии (МРТ) сердца и магистральных сосудов с контрастированием при планировании хирургического лечения при неубедительных результатах ЭхоКГ, для уточнения некоторых форм ДМПП (дефекта венозного синуса), оценки объемной перегрузки ПЖ и оценки аномалии легочных вен при подозрении на их аномальное дренирование, у взрослых пациентов с первично диагностированным ДМПП, у пациентов с сочетанной патологией[1,3,7,8].
ЕОК нет (УУР С, УДД 5).
• Рекомендуется выполнение КТ сердца с контрастированием только в случае диагностированного сочетанного порока при подготовке к оперативному лечению[1,3,7,8].
ЕОК IIaC (УУР С, УДД 5).
• Рекомендуется проводить зондирование камер сердца пациентам с ДМПП при повышении расчетного систолического давления в легочной артерии >40 мм или при наличии косвенных эхокардиографических признаков легочной гипертензии для определения легочного сосудистого сопротивления и степени обратимости легочной гипертензии [1,3,5,7,8].
ЕОК IC (УУР С, УДД 5).
• Не рекомендуется повторное зондирование камер сердца у пациентов с синдромом Эйзенменгера, если первоначальное зондирование подтвердило диагноз [33].
ЕОК нет (УРР С, УДД 5).
• Рекомендуется повторное зондирование камер сердца у пациентов с синдромом Эйзенменгера, если диагноз вызывает сомнения или в клинической картине произошли существенные изменения [33].
ЕОК нет (УРР С, УДД 5).
• У взрослых пациентов с низкой или промежуточной предтестовой ИБС рекомендуется выполнять компьютерно-томографическую коронарографию при подозрении на аномалии коронарных артерий [28,29].
ЕОК IIaC (УРР С, УДД 5).
• У пациентов с высокой предтестовой вероятностью ИБС или у мужчин старше 40 лет или женщин в менопаузе перед планируемым кардиохирургическим вмешательством рекомендуется выполнять инвазивную коронарографиюпри подозрениина аномалии коронарных артерий [28,29].
ЕОК IC (УРР С, УДД 5).
ЕОК нет (УУР С, УДД 5).
• Перед выпиской из стационара всем пациентам с целью контроля после выполненного оперативного вмешательства рекомендуется выполнить трансторакальную ЭхоКГ[1,30].
ЕОК нет (УУР С, УДД 5).
2,1 Жалобы и анамнез.
• При сборе жалоб при подозрении на ДМПП рекомендуется уточнить у родителей информацию об одышке и утомляемости, возникающей у ребенка после физических нагрузок, недостаточной прибавке массы тела, частых респираторных инфекций для верификации диагноза[1,3-8].ЕОК нет (УУРC, УДД 5).
Комментарии. В детстве у пациентов часто отсутствуют клинические проявления. Одышка и тахикардия являются ранними симптомами заболевания при больших ДМПП у детей, но обычно в течение первых месяцев жизни происходят компенсация гемодинамики и регресс клинической картины. Явления сердечной недостаточности незначительны и могут ограничиваться умеренно выраженной слабостью, потливостью ребенка, бледностью кожных покровов. У большинства взрослых пациентов симптомы обычно появляются до наступления четвертой декады жизни: снижение толерантности к нагрузкам, одышка при нагрузках и сердцебиения (суправентрикулярные тахиаритмии), реже - инфекции легких и правожелудочковая сердечная недостаточностью.
• При сборе жалоб и анамнеза при подозрении на ДМПП рекомендуется выяснить информацию о нарушениях ритма сердца и парадоксальных эмболиях у взрослых пациентов для верификации диагноза[1,3-9].
ЕОК нет (УУРC,УДД 5).
2,2 Физикальное обследование.
• Всем пациентам при подозрении на ДМПП рекомендуется выполнить аускультацию сердца для диагностики ВПС [1,3-5,7,8].ЕОК нет (УУР с,УДД 5).
Комментарии. Клиническая диагностика порока в обычных случаях достаточно проста и основывается на специфической аускультативной картине. При аускультации сердца выслушивается систолический шум интенсивностью 2-3/6 во втором межреберье слева от грудины (проекция клапана лёгочной артерии), постоянное расщепление второго тона в проекции легочной артерии и диастолический шум в проекции трикуспидального клапана при значительном объёме лево-правого шунтирования крови. В случае развития высокой легочной гипертензии выслушивается акцент второго тона и диастолический шум в проекции клапана легочной артерии.
• У взрослых пациентов с подозрением на ДМПП рекомендуется проводить пульсоксиметрию в покое и при физической нагрузке для оценки направленности системно-легочного шунта[8].
ЕОК нет (УУР с,УДД 5).
2,3 Лабораторные диагностические исследования.
У пациентов с неосложненным ДМПП не имеет специфичности.• Рекомендуется всем пациентам с ДМПП, поступающим в стационар для оперативного лечения, исследование кислотно-основного состояния и газов крови (рН, ВЕ, рСО2, РО2, Lac - анализ капиллярной/артериальной/венозной проб) с целью оценки тяжести гипоксемии и степени выраженности метаболических нарушений; выполнение коагулограммы (ориентировочного исследования системы гемостаза: АЧТВ, ПТВ, ПИ, D-димер, фибриноген, антитромбин); определение международного нормализованного отношения (МНО) для прогноза риска периоперационных кровотечений и величины кровопотери; определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) с определением фенотипа по антигенам с, c, E, e, сw, K, k, а также антиэритроцитарных антител; определение антигена (HbsAg) вируса гепатита в (Hepatitis в virus) в крови; определение антител к вирусу гепатита с (Hepatitis с virus) в крови; определение антител к бледной трепонеме (Treponemapallidum) в крови; определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Humanimmunodeficiencyvirus HIV-1) в крови; определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Humanimmunodeficiencyvirus HIV-2) в крови для исключения ассоциации с ВИЧ-инфекцией, гепатитом [5,7,30].
ЕОК нет (УУР С, УДД 5).
2,4 Инструментальные диагностические исследования.
• Всем пациентам с подозрением на ДМПП рекомендуется выполнить регистрацию электрокардиограммы(ЭКГ) для определения перегрузки правых отделов сердца, оценки сердечного ритма и проводимости [1,3-5,12].ЕОК нет (УУР С, УДД 5).
Комментарии. На ЭКГ часто имеют место отклонение электрической оси сердца вправо, признаки увеличение правого предсердия (ПП), неполная или полная блокада правой ножки пучка Гиса, аномальная ось зубца P (дефект венозного синуса). Возможно наличие ЭКГ признаков функционирования дополнительных пресердно-желудочковых соединений и нарушений атриовентрикулярной проводимости.
• Рекомендуется всем пациентам, с подозрением на ДМПП, выполнение трансторакальной эхокардиографии (ЭхоКГ) с применением режима цветного допплеровского картирования, что является основным диагностическим инструментом в постановке диагноза ДМПП, определении его размера, локализации, объема и направления шунтирования крови [1,3-5,7,8].
ЕОК нет (УУР С,УДД 5).
Комментарии. У пациентов с ДМПП измерение максимального размера (ширины) дефекта производят в режиме цветного допплеровского картированияпо двум взаимоперпендикулярным направлениям. Определяют наличие, количество и направление шунтирования крови через межпредсердную перегородку (МПП). Обычно встречается лево-правый сброс крови, но может быть двунаправленным при высокой легочной гипертензии или тяжелой трикуспидальной недостаточности.
Вторичный ДМПП следует отличать от открытого овального окна. В случае открытого овального окна рядом с дефектом визуализируется лоскут первичной перегородки и сброс крови в режиме ЦДК имеет косой ход.
Гемодинамическую значимость шунтирования при ДМПП оценивают с помощью морфометрии сердца, диаметра потока и отношением легочного кровотока к системному (Qp/Qs). Измерять отношение Qp/Qs не имеет смысла при наличии высокого легочного сосудистого сопротивления (например, новорожденные) или высокой легочной гипертензии.
При отборе пациентов для эндоваскулярного закрытия следует определять тип ДМПП - должен быть вторичный, а также нужно измерить края: аортальный (расстояние между краем дефекта и аортой); край до атриовентрикулярного клапана; край до ВПВ и до НПВ (нижнее-задний); задний - между краем дефекта и задней стенкой предсердия; край до верхней правой легочной вены. Длина краев должна быть более 5 мм для чрескожного транскатетерного закрытия вторичного ДМПП.
Вследствие большого сброса крови через ДМПП ЛЖ недогружен объемом и возникающая с возрастом диастолическая дисфункция ЛЖ может приводить к увеличению лево-правого шунтирования крови через ДМПП с последующим еще большим увеличением ПП и ПЖ, что и является причиной появления поздних симптомов у пожилых людей. Однако при закрытии ДМПП эти пациенты подвержены повышенному риску развития острой сердечной недостаточности с отеком легких на фоне диастолической дисфункции ЛЖ. Определение скрытой диастолической дисфункции ЛЖ может помочь в выявлении пациентов с риском развития острой сердечной недостаточности сразу после закрытия ДМПП.
Функция ПЖ (систолическая или диастолическая), как правило, не нарушается. Изменения могут возникнуть, например, при наличии легочной гипертензии.
• ЧПЭхоКГ рекомендуется при невозможности четко локализовать дефект при трансторакальной ЭхоКГ[1,7,8].
ЕОК нет (УУР С, УДД 5).
Комментарии. ЧПЭхоКГ обеспечивает более высокую четкость визуализации межпредсердной перегородки, а также легочных венозных соединений. ЧПЭхоКГ особенно полезна при подозрении на дефект венозного синуса, аномальный дренаж легочных вен, а также для более точной диагностики размеров дефекта и его краев при планируемой эндоваскулярной коррекции порока.
• Всем пациентам с подозрением на ДМПП рекомендуется выполнение рентгенографии легких в прямой проекции для выявления патологии легких. При выполнении КТ органов грудной клетки рентгенография легких не должна выполняться, поскольку в таком случае будет дублировать КТ исследование [1,3-5].
ЕОК нет (УУР С, УДД 5).
Комментарии. Рентгенография легких позволяет выявить изменения легочно-артериального русла на фоне гиперволемии или легочной артериальной гипертензии, признаки увеличения ПЖ и/или ПП, выбухание дуги легочной артерии.
• Рекомендуется выполнение холтеровского мониторирования сердечного ритма взрослым пациентам с ДМПП и сопутствующими нарушениями ритма и/или проводимости с целью выявления последних, и при необходимости подбора терапии [30].
ЕОК нет (УУР с, УДД 5).
• Рекомендуется выполнение магнитно-резонансной томографии (МРТ) сердца и магистральных сосудов с контрастированием при планировании хирургического лечения при неубедительных результатах ЭхоКГ, для уточнения некоторых форм ДМПП (дефекта венозного синуса), оценки объемной перегрузки ПЖ и оценки аномалии легочных вен при подозрении на их аномальное дренирование, у взрослых пациентов с первично диагностированным ДМПП, у пациентов с сочетанной патологией[1,3,7,8].
ЕОК нет (УУР С, УДД 5).
• Рекомендуется выполнение КТ сердца с контрастированием только в случае диагностированного сочетанного порока при подготовке к оперативному лечению[1,3,7,8].
ЕОК IIaC (УУР С, УДД 5).
• Рекомендуется проводить зондирование камер сердца пациентам с ДМПП при повышении расчетного систолического давления в легочной артерии >40 мм или при наличии косвенных эхокардиографических признаков легочной гипертензии для определения легочного сосудистого сопротивления и степени обратимости легочной гипертензии [1,3,5,7,8].
ЕОК IC (УУР С, УДД 5).
• Не рекомендуется повторное зондирование камер сердца у пациентов с синдромом Эйзенменгера, если первоначальное зондирование подтвердило диагноз [33].
ЕОК нет (УРР С, УДД 5).
• Рекомендуется повторное зондирование камер сердца у пациентов с синдромом Эйзенменгера, если диагноз вызывает сомнения или в клинической картине произошли существенные изменения [33].
ЕОК нет (УРР С, УДД 5).
• У взрослых пациентов с низкой или промежуточной предтестовой ИБС рекомендуется выполнять компьютерно-томографическую коронарографию при подозрении на аномалии коронарных артерий [28,29].
ЕОК IIaC (УРР С, УДД 5).
• У пациентов с высокой предтестовой вероятностью ИБС или у мужчин старше 40 лет или женщин в менопаузе перед планируемым кардиохирургическим вмешательством рекомендуется выполнять инвазивную коронарографиюпри подозрениина аномалии коронарных артерий [28,29].
ЕОК IC (УРР С, УДД 5).
2,5 Иные диагностические исследования.
• Перед выпиской из стационара всем пациентам с целью контроля после выполненного оперативного вмешательства рекомендуется выполнить регистрацию электрокардиограммы[1,30].ЕОК нет (УУР С, УДД 5).
• Перед выпиской из стационара всем пациентам с целью контроля после выполненного оперативного вмешательства рекомендуется выполнить трансторакальную ЭхоКГ[1,30].
ЕОК нет (УУР С, УДД 5).
|
|
Лечение
3,1Консервативное лечение.
• Лекарственная терапия при изолированных формах ДМПП не рекомендуется [1,3,5,7,8].ЕОК нет (УУР С, УДД5).
Комментарии. Пациенты со вторичным ДМПП обычно не имеют симптомов, и им не требуется медикаментозная терапия.
• При наличии сердечной недостаточности у детей первого года жизни с ДМПП рекомендуется назначение диуретиков [1,3,5,7,8 ].
ЕОК нет (УУР С, УДД 5).
Комментарии. Показания к медикаментозному лечению сердечной недостаточности при наличии ДМПП могут возникнуть у недоношенных детей первого года жизни с сопутствующими заболеваниями лёгких.
• У пациентов с сопутствующими суправентрикулярными аритмиями при наличии трепетания/фибрилляции предсердий рекомендуется антиаритмическая терапия и/или интервенционное лечение [1,12-15,30].
ЕОК IIaC (УУР С, УДД 5).
• Взрослой категории пациентов, у которых в результате некорригированного ДМПП развивается синдром Эйзенменгера, рекомендуется назначение других антигипертензивных средствC02K[7,16,31,36].
EОК IB (УУР В, УДД 2).
• Антикоагулянтная терапия рекомендуется взрослым пациентам с ДМПП для профилактики тромбоэмболических осложнений при наличии трепетания / фибрилляции предсердий или документированных тромбозов/тромбоэмболий [37,38].
EОК IА (УРР С, УДД 5).
Комментарии. Антикоагулянтная терапия антагонистами витамина К при отсутствии суправентрикулярных нарушений ритма, механических клапанов(протез аортального клапана механический двустворчатый***, протез митрального клапана механический двустворчатый***)или сосудистых протезов (протез кровеносного сосуда синтетический***)рутинно не рекомендуется пациентам с ДМПП. На индивидуальной основе назначение антитромботических средств решается при наличии аневризмы легочной артерии с тромбом insitu или при наличии в анамнезе тромбоэмболических осложнений. Пациентам с синдромом Эйзенменгера, имеющих фибрилляцию/трепетание предсердий, а также документированные тромбозы/тромбоэмболии, антикоагулянтная терапия может быть рекомендована при условии низкого риска кровотечения.
3,2 Хирургическое лечение.
Существуют два метода хирургического лечения ДМПП: рентгенэндоваскулярный с помощью окклюдеров кардиологических*** и открытый (операция в условиях искусственного кровообращения).• Операцию по поводу изолированного ДМПП рекомендуется выполнять путем ушивания или закрытия любым сертифицированным материалом (медицинским устройством, имеющее регистрационное удостоверение: заплата сердечно-сосудистая синтетическая***, заплата сердечно-сосудистая животного происхождения***, окклюдер кардиологический***) [3-5].
ЕОК нет (УУР С, УДД 5).
Противопоказания для эндоваскулярного закрытия ДМПП [43].
Относительные:
• малый возраст пациентов (<15 кг);
• окклюзия или врожденный перерыв НПВ;
• нарушения свертывающей системы крови, язвенная болезнь, или другие противопоказания к назначению ингибиторов агрегации тромбоцитов или антикоагулянтов;
• легочная гипертензия с право-левым шунтированием;
• минимальное расстояние от коронарного синуса, атриовентрикулярных клапанов или правых легочных вен 5.
Абсолютные:
• гипоплазия левого предсердия;
• дефект венозного синуса;
• первичный ДМПП;
• внутрисердечные тромбы;
• сепсис;
• сочетанные сердечные аномалии, требующие хирургической коррекции.
• Эндоваскулярное или хирургическое лечение в условиях ИК при ДМПП рекомендуется вне зависимости от наличия симптомов при наличии объемной перегрузки правого желудочка, при отсутствие признаков ЛГ по данным неинвазивных методов исследования или индекс ЛСС<3ед. Вуда*м2,если преобладает системно-легочное направление шунта (Qp/Qs>1,5:1), и соотношение ЛСС/ОПСС<0,3 [1,3-5,7,8,30].
EОК I В (УУР С, УДД 5).
• Эндоваскулярное или хирургическое лечение в условиях ИК при ДМПП рекомендуется симптомным пациентам и бессимптомным пациентам при наличии объемной перегрузки правого желудочка, если преобладает системно-легочное направление шунта (Qp/Qs>1,5:1), индекс ЛСС-3-5 ед. Вуда*м2и соотношение ЛСС/ОПСС<0,3 [1,3-5,7,8,30,43].
EОК IIaC (УУР С, УДД 5).
• Рекомендуется рассмотреть возможность пластики ДМПП фенестрированной заплатой, если преобладает системно-легочное направление шунта (Qp/Qs>1,5:1), индекс ЛСС исходно ≥5ед. Вуда*м2, но на фоне таргетной терапии индекс ЛСС снижается ≤5ед. Вуда*м2 [1,3-5,7,8,30,43].
EОК IIbC (УУР С, УДД 5).
• Эндоваскулярное или хирургическое лечение в условиях ИК при ДМПП рекомендуется пациентам с парадоксальными эмболиями (при исключении других причин) вне зависимости от его размера, при условии отсутствия ЛАГ и поражения ЛЖ [1,3-5,7,8,30,43].
EОК IIaC (УУР С, УДД 5).
• Рекомендуется тщательно взвесить хирургический риск и потенциальную пользу от закрытия ДМПП у пожилых пациентов, которым невозможно выполнить закрытие дефекта с помощью окклюдера [30].
EОК I С (УУР С, УДД 5).
Комментарии. Необходимость повторного хирургического вмешательства по поводу рецидива ДМПП возникает редко. ДМПП без признаков перегрузки объемом ПЖ не влияют на продолжительность жизни человека и, поэтому, никакого закрытия не требуется. Возможные осложнения открытого хирургического лечения ДМПП: резидуальный сброс между предсердиями, стенозы устьев полых и легочных вен (при коррекции ДМПП типа sinusvenosus ), синдром слабости синусового узла (при коррекции ДМПП типа sinusvenosus ), предсердные ре-ентри тахикардии, связанные с наличием инцизионного рубца на предсердии, недостаточность трехстворчатого клапана. Возможные осложнения эндоваскулярного лечения ДМПП: резидуальный сброс между предсердиями и редко - дислокация окклюдера кардиологического***.
• Эндоваскулярное закрытие вторичного ДМПП рекомендуется в качестве приоритетного метода лечения, при невозможности его осуществления, следует отдавать предпочтение открытому хирургическому вмешательству в условиях искусственного кровообращения [3,18-20].
ЕОК IC (УУР В, УДД 3).
Комментарии: показаниями к эндоваскулярному закрытию вторичного ДМПП являются: 1) дефекты, размером до 36мм; 2) наличие краев у дефекта не менее 5мм; 3) соотношение диаметра левого диска необходимого окклюдера кардиологического*** к диаметру всей межпредсердной перегородки должно быть меньше 1. Предпочтительным для выполнения чрескожного катетерного закрытия вторичного ДМПП является возраст >1,5-2 лет.
• Хирургическое лечение изолированных ДМПП не рекомендуется выполнять детям в возрасте до 12 месяцев [3-5,8].
ЕОК нет (УУР С, УДД 5).
Комментарии. Наилучшие результаты достигаются при проведении процедуры в возрасте <25 лет. Закрытие ДМПП после 40 лет, по-видимому, не влияет на частоту возникновения аритмий в ходе наблюдения. Однако положительный эффект в отношении заболеваемости достигается при закрытии дефекта в любом возрасте (толерантность к физической нагрузке, одышка, правожелудочковая сердечная недостаточность), особенно когда имеется возможность выполнения эндоваскулярного вмешательства [30].
• Хирургическое закрытие вторичного ДМПП открытым методом рекомендуется пациентам, если рассматривается сочетанное кардиохирургическое вмешательство [3,8,18].
ЕОК нет (УУР С, УДД 5).
• Лечение дефекта венозного синуса, дефекта коронарного синуса или первичного ДМПП рекомендуется проводить открытым хирургическим методом [3,8,18].
ЕОК нет (УУР С, УДД 5).
• Не рекомендуется эндоваскулярная и хирургическая коррекция ДМПП пациентам с синдромом Эйзенменгера, а также пациентам с преобладанием системно-легочного направления шунта (Qp/Qs>1,5:1), если индекс ЛСС≥5 ед. Вуда*м2, несмотря на проводимую таргетную терапию [30-34].
ЕОК III(УУР С, УДД 5).
• Пациентам с тяжелой необратимой легочной гипертензией без признаков сброса крови слева направо не рекомендуется выполнять закрытие ДМПП [3,8,16].
ЕОК IIIC (УУР С, УДД 5).
• У пациентов, которым необходимо хирургическое закрытие ДМПП и которые имеют в анамнезе симптомную фибрилляцию предсердий (ФП), рекомендуется выполнять хирургическую аблацию ФП во время хирургического закрытия ДМПП [30, 35].
ЕОК IIaC (УУР С, УДД 5).
|
|
Реабилитация и амбулаторное лечение
• В течение 3 месяцев после хирургического (открытого или эндоваскулярного) вмешательства при наличии резидуальной легочной гипертензии и/или признаков недостаточности кровообращения пациенту рекомендуется пройти восстановительное лечение в условиях санатория кардиологического профиля или реабилитационного центра [1,24].
ЕОК нет (УУР С, УДД 5).
• После хирургического вмешательства пациенту рекомендуется ограничить физическую нагрузку на срок до 3 месяцев с момента выписки из стационара [1,17,25].
ЕОК нет (УУР С, УДД 5).
Комментарии. Через 6 месяцев после устранения ДМПП (открытым или эндоваскулярным методом) пациенты могут быть допущены к занятиям всеми видами спорта при отсутствии - 1) признаков легочной артериальной гипертензии; 2) симптомных тахиаритмий или АВ-блокады II или III степени; 3) признаков дисфункции миокарда [17,25].
Третий (амбулаторный) этап медицинской реабилитации детей после хирургической коррекции ДМПП может осуществляться в санаторно-курортных условиях с учетом рекомендаций специалистов многопрофильной реабилитационной команды (МКФ), главным образом специалистов-детских кардиологов [45, 46].
• Санаторно-курортное лечение рекомендовано детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени в климатической зоне проживания, на бальнеологических и климатических курортахс целью улучшения функции сердечно-сосудистой, дыхательной систем, адаптационно-компенсаторных механизмов организма ребёнка, повышения иммунологической реактивности, неспецифической резистентности, уменьшения мышечной детренированности, коррекции психоэмоционального состояния ребёнка [47, 49, 50, 51, 55, 56].
ЕОК нет (УДД5 УУРС).
КомментарийНаправление на санаторно-курортное лечение детей после хирургической коррекции ДМПП рекомендуется не ранее, чем через 6 месяцев после оперативного лечения.
В реабилитации детей после хирургической коррекции ДМПП важно учитывать наличие основных синдромов, доминирующих в дооперационном патогенезе:
- сердечной недостаточности,.
- легочной гипертензии,.
- синдрома гипоксии и артериальной гипоксемии,.
- сниженной иммунной реактивности,.
- астено-невротического синдрома.
• Санаторно-курортное лечение не рекомендуется детям после хирургической коррекции ДМПП при наличии:
- недостаточности кровообращения НК 2А и более (более II функционального класса по ROSS),.
- умеренной и тяжелой легочной артериальной гипертензии (с СДЛА> 35 мм ),.
- жизнеугрожающих тахиаритмий и брадиаритмий,.
- желудочковых или предсердных тахикардий,.
- АВ блокады II и III степени,.
- снижения фракции выброса левого желудочка,.
- подострого миокардита, перикардита,.
- наличия водителя ритма [50, 51],.
ЕОК нет (УДД 5 УУР С).
Комментарий. Необходимо учитывать также общие противопоказания для санаторно-курортного лечения и заболевания в острой и подострой стадии, в том числе острые инфекционные заболевания до окончания периода изоляции [47].
В санаторно-курортные учреждения, находящиеся в ведении Министерства здравоохранения РФ, направляются дети в возрасте от 4 до 14 лет включительно, в том числе в сопровождении законного представителя, дети с 15 до 18 лет без сопровождения. При наличии в санаторно-курортном учреждении кардиологического отделения, принимаются дети в возрасте от 7 до 14 лет включительно без сопровождения законного представителя, если необходимость сопровождения не обусловлена медицинскими показаниями [48]. Сроки санаторно-курортного лечения - 21 день.
Для оценки исходного клинико-функционального состояния пациентов с ДМПП при поступлении на санаторно-курортное лечение необходимо иметь данные ЭКГ, ЭхоКГ, детям с аритмическим синдромом - данные холтеровского мониторирования.
Методики санаторно-курортного лечения.
1. Климатолечение (воздушные, солнечные ванны, морские купания) рекомендуется детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени с целью повышения неспецифической резистентности и иммунной защиты организма ребёнка [49, 51, 52, 68-72].
ЕОК нет (УДД 5, УУР С).
Комментарии. Климатолечение проводят по общепринятым методикам и с учётом специальных дозиметрических таблиц: климатолечение, - начиная с I (щадящего, слабого) режима в течение 3-5 дней, затем - II (щадяще-тонизирующего) режима;
- воздушные ванны назначают в зависимости от сезона года, режима в палате (климато-палате санатория) или на открытом воздухе, ежедневно, по 5-30 мин, на курс 15-20 процедур;
- гелиотерапия (солнечные ванны) назначается по I режиму (щадящему, рассеянная солнечная радиация) с дозированием от 1 до 4 лечебных доз и II режиму (щадяще-тренирующему) - с увеличением лечебных доз с (1 до 8), ежедневно, 1-2 раза в день, курс лечения 15-18 процедур;
- морские купания (талассотерапия) проводят по I (щадящему) и II (щадяще-тренирующему) режимам (при температуре воды в море не ниже 22°С). Начинают с обтираний, обливаний, окунаний в течение 2-3 дней.
2. На санаторно-курортном этапе детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуется назначение лечебного питания[49-51, 57, 62].
ЕОК нет (УДД 5, УУР С).
Комментарии. В санаторно-курортных учреждениях применяют стандартную диету (лечебный стол по Певзнеру N 15) без превышения возрастной нормы углеводов, животных жиров, жидкости и соли [49, 51, 57].
Пациентам после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуется назначение двигательного режима[51, 58-63, 66, 67, 69].
ЕОК II В (УДД 5, УУР С).
Комментарии. Двигательный режим включает.
- утреннюю гигиеническую гимнастику с самоконтролем частоты сердечных сокращений (ЧСС), лечебную гимнастику;
- прогулки на свежем воздухе вдоль моря и в парковой зоне;
- лечебную дозированную ходьбу назначают адекватно состоянию пациента в темпе 70-80 шагов в минуту по I режиму и 80-90 шагов в минуту по II режиму с кратковременным отдыхом (3-5 мин) на скамейке. До и после лечебной ходьбы измеряется частота пульса для контроля за переносимостью нагрузки.
Пациентам с ДМПП, НКI степени рекомендуется назначение двигательных нагрузок по I режиму. При регистрации на санаторно-курортном этапе лечения у пациентов ухудшения переносимости физических и эмоциональных нагрузок, ухудшения функциональных способностей миокарда рекомендуется перевести ребёнка на I (щадящий) режим до окончания срока пребывания в санатории.
4. В санатории детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуется назначение лечебного массажа воротниковой зоны[49-51, 64, 65].
ЕОК II С (УДД 5, УУР С).
Комментарии. Используют приёмы массажа - поглаживание, растирание, разминание. Процедуры проводят ежедневно, продолжительностью 10-12 минут, на курс 8-10 процедур.
5. На санаторно-курортном этапе детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуется назначение антигипоксических физических методов лечения, способствующих увеличению оксигенации крови, уменьшению тканевой гипоксии и усилению утилизации кислорода миокардом и головным мозгом:
- хлоридно-натриевые ванны[49, 51]:
ЕОК нет (УДД 5, УУР С).
Комментарий. Температура воды 36-37ºС, концентрация хлорида натрия 10-20 г/л, продолжительность процедуры 8-12 мин, через день, по 8-10 процедур на курс;
- углекислые ванны[49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарий. Температура воды - 34-36°C, концентрация сO2 - 0,6-0,9-1,3 г/л, через день, продолжительность процедуры 6-10 мин, курс 8-10 процедур;
- кислородные ванны[49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды - 36-37°С, давление кислорода - 0,3 атм, по 8-10 мин назначают через день, на курс - 8-10 процедур.
6. Детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени в санатории рекомендуются седативные методы лечения , направленные на усиление тормозных процессов в ЦНС. Седативное действие оказывают:
- лечебный массаж воротниковой зоны (по вышеуказанной методике) [49-51, 64, 65],.
ЕОК II С (УДД 5, УУР С).
- хвойные ванны[49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарий. Применяют у детей старше 6 лет, температурой 36-37ºС, через день, по 7-10 мин, на курс - 8-10 процедур;
- йодобромные ванны [49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды 36-37°С, по 8-10 мин (в зависимости от возраста), через день, на курс 8-12 ванны;
- азотные ванны [49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды в ванне 36°С, по 8-10 мин, через день, на курс 8-10 ванн.
- электросонтерапия[49, 51, 68].
ЕОК нет (УДД 4, УУР В).
Комментарии. Проводят по глазнично-затылочной методике с частотой 6 - 10 мА, продолжительностью15-20 минут, ежедневно, на курс 12-15 процедур.
7. На санаторно-курортном этапе лечения детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени в качестве кардиотонических методов рекомендуются углекислые ванны(по вышеуказанной методике), направленные на стимуляцию сердечной деятельности [49-51].
ЕОК нет (УДД 5, УУР С).
• Пациентам после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуются сосудорасширяющие методы, направленные на улучшение микроциркуляции:
- климатолечение (по вышеуказанной методике) [49, 51, 52, 68-72].
ЕОК нет (УДД 5, УУР С).
-лечебный массаж воротниковой зоны (по вышеуказанной методике) [49-51, 64, 65],.
ЕОК II С (УДД 5, УУР С).
-хвойные ванны(по вышеуказанной методике) [49, 51].
ЕОК нет (УДД 5, УУР С).
-ЛФК(по вышеуказанной методике) [51, 58-63, 66, 67, 69].
ЕОК II В (УДД 3, УУР В).
- «сухие» углекислые ванны [51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Концентрация углекислого газа 32%, температура 32°С, продолжительность процедуры - 8-20 мин (в зависимости от возраста), ежедневно или через день, на курс - 8-10 процедур;
- СМТ-терапия[49].
ЕОК нет (УДД 5, УУР С).
Комментарии. Назначают паравертебрально на шейно-воротниковую зону (СIV - ТII), IV и III род работы, частота воздействия 30 Гц, глубина модуляции 50-75% по 5 мин каждым РР, ежедневно, на курс 10 процедур;
- гальванизация воротниковой области (гальванический воротник по Щербаку)[49-51];
ЕОК нет (УДД 5, УУР С).
Комментарии. Сила тока 2-8 мА, продолжительность процедуры 8-16 мин по схеме, ежедневно, на курс 10 процедур;
- инфракрасная лазеротерапия [49].
ЕОК нет (УДД 5, УУР С).
Комментарии. Назначают паравертебрально на уровне СIV-ThII, лабильно, частота - 80 Гц, в импульсе 2-4 Вт, продолжительность процедуры - 2, 3, 4 мин (в зависимости от возраста), ежедневно, курс 5-6 процедур;
- души: циркулярный и струевой[49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды 35-30ºС, проводят по 2-3 минуты, через день, курс 10-15 процедур;
- контрастный душ [51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды 36 и 18ºС, проводят по 8-10 мин, через день, курс 8-10 процедур;
8. Пациентам после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуются вегетокорригирующие методы, направленные на коррекцию вегетативной дисфункции. Применяют:
- воздушные ванны(по вышеуказанной методике) [49, 51, 52, 68-72].
ЕОК нет (УДД 5, УУР С).
- гелиотерапию(по вышеуказанной методике)[49, 51, 52, 68-72].
ЕОК нет (УДД 5, УУР С).
- талассотерапию(по вышеуказанной методике)[49, 51, 52, 68-72],.
ЕОК нет, (УДД 5, УУР С);
- хвойные ванны(по вышеуказанной методике) [49, 51].
ЕОК нет (УДД 5, УУР С).
- гидрокинезотерапию (лечебное плавание) [51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Лечебное плавание проводят в теплой воде открытого водоема или бассейна в произвольном темпе с постепенным увеличением дистанции и продолжительности пребывания в воде.
9.Психотерапия рекомендуется пациентам после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени. Проводят индивидуальные, малогрупповые, семейные занятия для коррекции взаимоотношений ребёнка с окружающей социальной средой, устранения отрицательных психоэмоциональных факторов, формирования адекватной реакции на стрессовые ситуации [51, 73].
ЕОК нет (УДД 4, УУР С).
Комментарии. При ухудшении клинико-функционального состояния пациентов после хирургической коррекции ДМПП на санаторно-курортном этапе лечения необходимо оказание неотложной профессиональной помощи и дальнейшее ведение ребёнка на базовой медикаментозной терапии, щадящем климато-двигательном и лечебном режиме[51,73].
ЕОК нет (УУР С, УДД 5).
• После хирургического вмешательства пациенту рекомендуется ограничить физическую нагрузку на срок до 3 месяцев с момента выписки из стационара [1,17,25].
ЕОК нет (УУР С, УДД 5).
Комментарии. Через 6 месяцев после устранения ДМПП (открытым или эндоваскулярным методом) пациенты могут быть допущены к занятиям всеми видами спорта при отсутствии - 1) признаков легочной артериальной гипертензии; 2) симптомных тахиаритмий или АВ-блокады II или III степени; 3) признаков дисфункции миокарда [17,25].
Третий (амбулаторный) этап медицинской реабилитации детей после хирургической коррекции ДМПП может осуществляться в санаторно-курортных условиях с учетом рекомендаций специалистов многопрофильной реабилитационной команды (МКФ), главным образом специалистов-детских кардиологов [45, 46].
• Санаторно-курортное лечение рекомендовано детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени в климатической зоне проживания, на бальнеологических и климатических курортахс целью улучшения функции сердечно-сосудистой, дыхательной систем, адаптационно-компенсаторных механизмов организма ребёнка, повышения иммунологической реактивности, неспецифической резистентности, уменьшения мышечной детренированности, коррекции психоэмоционального состояния ребёнка [47, 49, 50, 51, 55, 56].
ЕОК нет (УДД5 УУРС).
КомментарийНаправление на санаторно-курортное лечение детей после хирургической коррекции ДМПП рекомендуется не ранее, чем через 6 месяцев после оперативного лечения.
В реабилитации детей после хирургической коррекции ДМПП важно учитывать наличие основных синдромов, доминирующих в дооперационном патогенезе:
- сердечной недостаточности,.
- легочной гипертензии,.
- синдрома гипоксии и артериальной гипоксемии,.
- сниженной иммунной реактивности,.
- астено-невротического синдрома.
• Санаторно-курортное лечение не рекомендуется детям после хирургической коррекции ДМПП при наличии:
- недостаточности кровообращения НК 2А и более (более II функционального класса по ROSS),.
- умеренной и тяжелой легочной артериальной гипертензии (с СДЛА> 35 мм ),.
- жизнеугрожающих тахиаритмий и брадиаритмий,.
- желудочковых или предсердных тахикардий,.
- АВ блокады II и III степени,.
- снижения фракции выброса левого желудочка,.
- подострого миокардита, перикардита,.
- наличия водителя ритма [50, 51],.
ЕОК нет (УДД 5 УУР С).
Комментарий. Необходимо учитывать также общие противопоказания для санаторно-курортного лечения и заболевания в острой и подострой стадии, в том числе острые инфекционные заболевания до окончания периода изоляции [47].
В санаторно-курортные учреждения, находящиеся в ведении Министерства здравоохранения РФ, направляются дети в возрасте от 4 до 14 лет включительно, в том числе в сопровождении законного представителя, дети с 15 до 18 лет без сопровождения. При наличии в санаторно-курортном учреждении кардиологического отделения, принимаются дети в возрасте от 7 до 14 лет включительно без сопровождения законного представителя, если необходимость сопровождения не обусловлена медицинскими показаниями [48]. Сроки санаторно-курортного лечения - 21 день.
Для оценки исходного клинико-функционального состояния пациентов с ДМПП при поступлении на санаторно-курортное лечение необходимо иметь данные ЭКГ, ЭхоКГ, детям с аритмическим синдромом - данные холтеровского мониторирования.
Методики санаторно-курортного лечения.
1. Климатолечение (воздушные, солнечные ванны, морские купания) рекомендуется детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени с целью повышения неспецифической резистентности и иммунной защиты организма ребёнка [49, 51, 52, 68-72].
ЕОК нет (УДД 5, УУР С).
Комментарии. Климатолечение проводят по общепринятым методикам и с учётом специальных дозиметрических таблиц: климатолечение, - начиная с I (щадящего, слабого) режима в течение 3-5 дней, затем - II (щадяще-тонизирующего) режима;
- воздушные ванны назначают в зависимости от сезона года, режима в палате (климато-палате санатория) или на открытом воздухе, ежедневно, по 5-30 мин, на курс 15-20 процедур;
- гелиотерапия (солнечные ванны) назначается по I режиму (щадящему, рассеянная солнечная радиация) с дозированием от 1 до 4 лечебных доз и II режиму (щадяще-тренирующему) - с увеличением лечебных доз с (1 до 8), ежедневно, 1-2 раза в день, курс лечения 15-18 процедур;
- морские купания (талассотерапия) проводят по I (щадящему) и II (щадяще-тренирующему) режимам (при температуре воды в море не ниже 22°С). Начинают с обтираний, обливаний, окунаний в течение 2-3 дней.
2. На санаторно-курортном этапе детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуется назначение лечебного питания[49-51, 57, 62].
ЕОК нет (УДД 5, УУР С).
Комментарии. В санаторно-курортных учреждениях применяют стандартную диету (лечебный стол по Певзнеру N 15) без превышения возрастной нормы углеводов, животных жиров, жидкости и соли [49, 51, 57].
Пациентам после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуется назначение двигательного режима[51, 58-63, 66, 67, 69].
ЕОК II В (УДД 5, УУР С).
Комментарии. Двигательный режим включает.
- утреннюю гигиеническую гимнастику с самоконтролем частоты сердечных сокращений (ЧСС), лечебную гимнастику;
- прогулки на свежем воздухе вдоль моря и в парковой зоне;
- лечебную дозированную ходьбу назначают адекватно состоянию пациента в темпе 70-80 шагов в минуту по I режиму и 80-90 шагов в минуту по II режиму с кратковременным отдыхом (3-5 мин) на скамейке. До и после лечебной ходьбы измеряется частота пульса для контроля за переносимостью нагрузки.
Пациентам с ДМПП, НКI степени рекомендуется назначение двигательных нагрузок по I режиму. При регистрации на санаторно-курортном этапе лечения у пациентов ухудшения переносимости физических и эмоциональных нагрузок, ухудшения функциональных способностей миокарда рекомендуется перевести ребёнка на I (щадящий) режим до окончания срока пребывания в санатории.
4. В санатории детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуется назначение лечебного массажа воротниковой зоны[49-51, 64, 65].
ЕОК II С (УДД 5, УУР С).
Комментарии. Используют приёмы массажа - поглаживание, растирание, разминание. Процедуры проводят ежедневно, продолжительностью 10-12 минут, на курс 8-10 процедур.
5. На санаторно-курортном этапе детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуется назначение антигипоксических физических методов лечения, способствующих увеличению оксигенации крови, уменьшению тканевой гипоксии и усилению утилизации кислорода миокардом и головным мозгом:
- хлоридно-натриевые ванны[49, 51]:
ЕОК нет (УДД 5, УУР С).
Комментарий. Температура воды 36-37ºС, концентрация хлорида натрия 10-20 г/л, продолжительность процедуры 8-12 мин, через день, по 8-10 процедур на курс;
- углекислые ванны[49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарий. Температура воды - 34-36°C, концентрация сO2 - 0,6-0,9-1,3 г/л, через день, продолжительность процедуры 6-10 мин, курс 8-10 процедур;
- кислородные ванны[49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды - 36-37°С, давление кислорода - 0,3 атм, по 8-10 мин назначают через день, на курс - 8-10 процедур.
6. Детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени в санатории рекомендуются седативные методы лечения , направленные на усиление тормозных процессов в ЦНС. Седативное действие оказывают:
- лечебный массаж воротниковой зоны (по вышеуказанной методике) [49-51, 64, 65],.
ЕОК II С (УДД 5, УУР С).
- хвойные ванны[49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарий. Применяют у детей старше 6 лет, температурой 36-37ºС, через день, по 7-10 мин, на курс - 8-10 процедур;
- йодобромные ванны [49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды 36-37°С, по 8-10 мин (в зависимости от возраста), через день, на курс 8-12 ванны;
- азотные ванны [49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды в ванне 36°С, по 8-10 мин, через день, на курс 8-10 ванн.
- электросонтерапия[49, 51, 68].
ЕОК нет (УДД 4, УУР В).
Комментарии. Проводят по глазнично-затылочной методике с частотой 6 - 10 мА, продолжительностью15-20 минут, ежедневно, на курс 12-15 процедур.
7. На санаторно-курортном этапе лечения детям после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени в качестве кардиотонических методов рекомендуются углекислые ванны(по вышеуказанной методике), направленные на стимуляцию сердечной деятельности [49-51].
ЕОК нет (УДД 5, УУР С).
• Пациентам после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуются сосудорасширяющие методы, направленные на улучшение микроциркуляции:
- климатолечение (по вышеуказанной методике) [49, 51, 52, 68-72].
ЕОК нет (УДД 5, УУР С).
-лечебный массаж воротниковой зоны (по вышеуказанной методике) [49-51, 64, 65],.
ЕОК II С (УДД 5, УУР С).
-хвойные ванны(по вышеуказанной методике) [49, 51].
ЕОК нет (УДД 5, УУР С).
-ЛФК(по вышеуказанной методике) [51, 58-63, 66, 67, 69].
ЕОК II В (УДД 3, УУР В).
- «сухие» углекислые ванны [51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Концентрация углекислого газа 32%, температура 32°С, продолжительность процедуры - 8-20 мин (в зависимости от возраста), ежедневно или через день, на курс - 8-10 процедур;
- СМТ-терапия[49].
ЕОК нет (УДД 5, УУР С).
Комментарии. Назначают паравертебрально на шейно-воротниковую зону (СIV - ТII), IV и III род работы, частота воздействия 30 Гц, глубина модуляции 50-75% по 5 мин каждым РР, ежедневно, на курс 10 процедур;
- гальванизация воротниковой области (гальванический воротник по Щербаку)[49-51];
ЕОК нет (УДД 5, УУР С).
Комментарии. Сила тока 2-8 мА, продолжительность процедуры 8-16 мин по схеме, ежедневно, на курс 10 процедур;
- инфракрасная лазеротерапия [49].
ЕОК нет (УДД 5, УУР С).
Комментарии. Назначают паравертебрально на уровне СIV-ThII, лабильно, частота - 80 Гц, в импульсе 2-4 Вт, продолжительность процедуры - 2, 3, 4 мин (в зависимости от возраста), ежедневно, курс 5-6 процедур;
- души: циркулярный и струевой[49, 51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды 35-30ºС, проводят по 2-3 минуты, через день, курс 10-15 процедур;
- контрастный душ [51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Температура воды 36 и 18ºС, проводят по 8-10 мин, через день, курс 8-10 процедур;
8. Пациентам после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени рекомендуются вегетокорригирующие методы, направленные на коррекцию вегетативной дисфункции. Применяют:
- воздушные ванны(по вышеуказанной методике) [49, 51, 52, 68-72].
ЕОК нет (УДД 5, УУР С).
- гелиотерапию(по вышеуказанной методике)[49, 51, 52, 68-72].
ЕОК нет (УДД 5, УУР С).
- талассотерапию(по вышеуказанной методике)[49, 51, 52, 68-72],.
ЕОК нет, (УДД 5, УУР С);
- хвойные ванны(по вышеуказанной методике) [49, 51].
ЕОК нет (УДД 5, УУР С).
- гидрокинезотерапию (лечебное плавание) [51].
ЕОК нет (УДД 5, УУР С).
Комментарии. Лечебное плавание проводят в теплой воде открытого водоема или бассейна в произвольном темпе с постепенным увеличением дистанции и продолжительности пребывания в воде.
9.Психотерапия рекомендуется пациентам после хирургической коррекции ДМПП в стадии его компенсации, без нарушения гемодинамики, с недостаточностью кровообращения не выше I степени. Проводят индивидуальные, малогрупповые, семейные занятия для коррекции взаимоотношений ребёнка с окружающей социальной средой, устранения отрицательных психоэмоциональных факторов, формирования адекватной реакции на стрессовые ситуации [51, 73].
ЕОК нет (УДД 4, УУР С).
Комментарии. При ухудшении клинико-функционального состояния пациентов после хирургической коррекции ДМПП на санаторно-курортном этапе лечения необходимо оказание неотложной профессиональной помощи и дальнейшее ведение ребёнка на базовой медикаментозной терапии, щадящем климато-двигательном и лечебном режиме[51,73].
|
|
Профилактика
• Рекомендуется проводить пульсоксиметрию всем пациентам на визитах наблюдения с целью контроля после выполненного оперативного вмешательства[30,44].
EOKIIbB (УУР С, УДД 5).
• Рекомендуется проведение ЭхоКГ всем пациентам с ДМПП на визитах наблюдения [30,44].
EOKIB(УУР С, УДД 5).
• Рекомендуется регистрация ЭКГ всем пациентам с ДМПП на визитах наблюдения [30,44].
EOKIB (УУР С, УДД 5).
• Пациентам после операции (открытой/эндоваскулярной) рекомендуется находиться на диспансерном наблюдении в течение года, далее по показаниям, если ДМПП был устранен, но остались или появились следующие состояния: легочная артериальная гипертензия, суправентрикулярная аритмия, право- или левожелудочковая дисфункция, сопутствующие пороки или другие заболевания сердца [7,8].
ЕОК нет (УУР С, УДД 5).
Комментарии. Частота диспансерного наблюдения у врача-детского кардиолога/врача-кардиолога - через месяц, 6 и 12 месяцев после операции. В комплекс диспансерного наблюдения включаются ЭКГ и ЭхоКГ, а также при необходимости, тесты с дозированной физической нагрузкой и пульсоксиметрия. Дальнейшее наблюдение, при наличии показаний, осуществляется с интервалом 12-60 месяцев [7,8].
• Рекомендуется проведение общего (клинического) анализа мочи и общего (клинического) анализа крови и развернутого с оценкой уровня гемоглобина и гематокрита, количества эритроцитов, лейкоцитов, тромбоцитов, скорости оседания эритроцитов у всех пациентов с ДМПП, а также после оперативной коррекции в процессе динамического наблюдения каждые 6-12 месяцев и при поступлении в стационар [30,44].
ЕОК нет (УДД5 УУРС).
• Рекомендуется проведение анализа крови биохимического общетерапевтического (исследование уровня калия, натрия, глюкозы, креатинина, общего белка, мочевины, общего билирубина, определение активности аспартатаминотрансферазы и аланинаминотрансферазы в крови, исследование уровня свободного трийодтиронина (СТ3), свободного тироксина (СТ4) и тиреотропного гормона (ТТГ) в крови, С реактивного белка в крови) для оценки почечной и печеночной функции, исключения воспаления, при наличии клинической симптоматики, определение соотношения белковых фракций методом электрофореза у всех пациентов с ДМПП, а также после оперативной коррекции в процессе динамического наблюдения. Исследование уровня общего холестерина крови, уровня холестерина липопротеидов низкой плотности (ХсЛНП) и триглицеридов (ТГ), с целью выявления фактора риска сопутствующего атеросклероза и, при необходимости, коррекции терапии, у всех взрослых пациентов с ДМПП, а также после оперативной коррекции в процессе динамического наблюдения [30,44].
ЕОК нет (УДД5 УУРС).
• Рекомендуется исследование уровня N-терминального фрагмента натрийуретического пропептида мозгового (NT-proBNP) в крови пациентам с ДМПП, а также после оперативной коррекции, при наличии показаний, для оценки прогноза больных с ДМПП [30,44].
ЕОК нет (УДД 5 УУРС).
• При наблюдении пациентов после транскатетерного закрытия ДМПП рекомендуется применение антиагрегантов, кроме гепарина в течение 6 месяцев [7,18-20,26].
ЕОК нет (УУР С, УДД 5).
Комментарии. В качестве антиагрегантов, кроме гепарина используются ацетилсалициловая кислота** (off-label у детей до 18 лет) в дозе 5 мг/кг/сутки в один приём (не более 325 мг/сутки) или клопидогрел**(off-label у детей до 18 лет) в дозе 0,2-1,0 мг/кг/сутки в один приём [7,26].
• Детям, перенесшим хирургическую или транскатетерную коррекцию ДМПП, рекомендуется выполнять вакцинацию не раннее, чем через три месяца [1].
ЕОК нет (УУР С, УДД 5).
• Пациентам после хирургического или транскатетерного закрытия ДМПП рекомендуется профилактика инфекционного эндокардита в течение 6 месяцев [27].
ЕОК IIaC (УУРС, УДД5).
Комментарии. При любом типе врождённого порока сердца при коррекции которого использовались синтетические материалы/протезы*** при наличии показаний осуществляется профилактика бактериального эндокардита в течение 6 месяцев после операции или пожизненно, если сохраняются резидуальные шунты или регургитация на клапанах. Профилактика эндокардита проводится при выполнении стоматологических вмешательств, сопровождающихся повреждением слизистой оболочки ротовой полости (экстракция зуба, манипуляции в периапикальной зоне зуба ).
EOKIIbB (УУР С, УДД 5).
• Рекомендуется проведение ЭхоКГ всем пациентам с ДМПП на визитах наблюдения [30,44].
EOKIB(УУР С, УДД 5).
• Рекомендуется регистрация ЭКГ всем пациентам с ДМПП на визитах наблюдения [30,44].
EOKIB (УУР С, УДД 5).
• Пациентам после операции (открытой/эндоваскулярной) рекомендуется находиться на диспансерном наблюдении в течение года, далее по показаниям, если ДМПП был устранен, но остались или появились следующие состояния: легочная артериальная гипертензия, суправентрикулярная аритмия, право- или левожелудочковая дисфункция, сопутствующие пороки или другие заболевания сердца [7,8].
ЕОК нет (УУР С, УДД 5).
Комментарии. Частота диспансерного наблюдения у врача-детского кардиолога/врача-кардиолога - через месяц, 6 и 12 месяцев после операции. В комплекс диспансерного наблюдения включаются ЭКГ и ЭхоКГ, а также при необходимости, тесты с дозированной физической нагрузкой и пульсоксиметрия. Дальнейшее наблюдение, при наличии показаний, осуществляется с интервалом 12-60 месяцев [7,8].
• Рекомендуется проведение общего (клинического) анализа мочи и общего (клинического) анализа крови и развернутого с оценкой уровня гемоглобина и гематокрита, количества эритроцитов, лейкоцитов, тромбоцитов, скорости оседания эритроцитов у всех пациентов с ДМПП, а также после оперативной коррекции в процессе динамического наблюдения каждые 6-12 месяцев и при поступлении в стационар [30,44].
ЕОК нет (УДД5 УУРС).
• Рекомендуется проведение анализа крови биохимического общетерапевтического (исследование уровня калия, натрия, глюкозы, креатинина, общего белка, мочевины, общего билирубина, определение активности аспартатаминотрансферазы и аланинаминотрансферазы в крови, исследование уровня свободного трийодтиронина (СТ3), свободного тироксина (СТ4) и тиреотропного гормона (ТТГ) в крови, С реактивного белка в крови) для оценки почечной и печеночной функции, исключения воспаления, при наличии клинической симптоматики, определение соотношения белковых фракций методом электрофореза у всех пациентов с ДМПП, а также после оперативной коррекции в процессе динамического наблюдения. Исследование уровня общего холестерина крови, уровня холестерина липопротеидов низкой плотности (ХсЛНП) и триглицеридов (ТГ), с целью выявления фактора риска сопутствующего атеросклероза и, при необходимости, коррекции терапии, у всех взрослых пациентов с ДМПП, а также после оперативной коррекции в процессе динамического наблюдения [30,44].
ЕОК нет (УДД5 УУРС).
• Рекомендуется исследование уровня N-терминального фрагмента натрийуретического пропептида мозгового (NT-proBNP) в крови пациентам с ДМПП, а также после оперативной коррекции, при наличии показаний, для оценки прогноза больных с ДМПП [30,44].
ЕОК нет (УДД 5 УУРС).
• При наблюдении пациентов после транскатетерного закрытия ДМПП рекомендуется применение антиагрегантов, кроме гепарина в течение 6 месяцев [7,18-20,26].
ЕОК нет (УУР С, УДД 5).
Комментарии. В качестве антиагрегантов, кроме гепарина используются ацетилсалициловая кислота** (off-label у детей до 18 лет) в дозе 5 мг/кг/сутки в один приём (не более 325 мг/сутки) или клопидогрел**(off-label у детей до 18 лет) в дозе 0,2-1,0 мг/кг/сутки в один приём [7,26].
• Детям, перенесшим хирургическую или транскатетерную коррекцию ДМПП, рекомендуется выполнять вакцинацию не раннее, чем через три месяца [1].
ЕОК нет (УУР С, УДД 5).
• Пациентам после хирургического или транскатетерного закрытия ДМПП рекомендуется профилактика инфекционного эндокардита в течение 6 месяцев [27].
ЕОК IIaC (УУРС, УДД5).
Комментарии. При любом типе врождённого порока сердца при коррекции которого использовались синтетические материалы/протезы*** при наличии показаний осуществляется профилактика бактериального эндокардита в течение 6 месяцев после операции или пожизненно, если сохраняются резидуальные шунты или регургитация на клапанах. Профилактика эндокардита проводится при выполнении стоматологических вмешательств, сопровождающихся повреждением слизистой оболочки ротовой полости (экстракция зуба, манипуляции в периапикальной зоне зуба ).
Организация оказания медицинской помощи
Показания для плановой госпитализации:
1) наличие симптомов сердечной недостаточности;
2) наличие нарушений ритма сердца;
3) плановое оперативное лечение.
Показания для экстренной госпитализации:
1) ухудшение функционального статуса пациента на фоне возникновения гемодинамически значимых нарушений ритма сердца;
2) наличие парадоксальной эмболии системных сосудов, в том числе мозга.
Показания к выписке пациента из стационара:
1) отсутствие симптомов сердечной недостаточности и нарушений ритма сердца.
1) наличие симптомов сердечной недостаточности;
2) наличие нарушений ритма сердца;
3) плановое оперативное лечение.
Показания для экстренной госпитализации:
1) ухудшение функционального статуса пациента на фоне возникновения гемодинамически значимых нарушений ритма сердца;
2) наличие парадоксальной эмболии системных сосудов, в том числе мозга.
Показания к выписке пациента из стационара:
1) отсутствие симптомов сердечной недостаточности и нарушений ритма сердца.
Дополнительно
Нет.
Критерии оценки качества медицинской помощи
| Этап постановки диагноза | ||||
| 1 | Выполнен сбор анамнеза и жалоб пациента | нет | с | 5 |
| 2 | Выполнена аускультация сердца | нет | с | 5 |
| 3 | Выполнена регистрация электрокардиограммы | нет | с | 5 |
| 4 | Выполнена эхокардиография с применением режима цветного допплеровского картирования | нет | с | 5 |
| 5 | Выполнено зондирование камер сердца при наличии косвенных эхокардиографических признаков легочной гипертензии | IC | в | 3 |
| Этап консервативного и хирургического лечения | ||||
| 1 | Назначены диуретики при наличии симптомов сердечной недостаточности | нет | С | 5 |
| 2 | Назначены другие антигипертензивные средства взрослой категории пациентов, у которых в результате некорригированного ДМПП развивается синдром Эйзенменгера | IB | В | 2 |
| 3 | Назначена антиаритмическая терапия при наличии трепетания/фибрилляции предсердий | IIaC | с | 5 |
| 4 | Выполнено оперативное вмешательство по устранению дефекта межпредсердной перегородки при наличии медицинских показаний | IIaC | С | 5 |
| Этап послеоперационного контроля | ||||
| 1 | Выполнена регистрация электрокардиограммы перед выпиской из стационара | нет | С | 5 |
| 2 | Выполнена эхокардиография с применением режима цветного допплеровского картирования перед выпиской из стационара | нет | С | 5 |
Список литературы
• Myung K. Park. Pediatric сardiology for Practitioners. Mosby; 6 edition, 2014.-688 p.
• Hoffman JIE, Kaplan S. The incidence of congenital heart disease. J Am сollCardiol. 2002;39:1890-900.
• Kouchoukos N.T., вlackstone E.H., Hanley F.L., Kirklin J.K. Kirklin/Barratt-Boyes cardiac surgery: morphology, diagnostic criteria, natural history, techniques, results, and indications. 4th ed. Philadelphia: Elsevier; 2013.
• Купряшов А.А. Дефект межпредсердной перегородки. Частичный аномальный дренаж легочных вен. В кн. Бокерия Л.А., Шаталов В. (ред. Детская кардиохирургия. Руководство для врачей. ФГБУ НМИЦССХ им. А.Н. Бакулева МЗ РФ, 2016, с. 294-312.
• Шарыкин А.С. Врожденные пороки сердца. Руководство для педиатров, кардиологов, неонатологов. М. Теремок; 2005.
• вenson DW, Sharkey A, Fatkin D, et al. Reduced penetrance, variable expressivity, and genetic heterogeneity of familial atrial septal defects. Circulation. 1998; 97: 2043- 8.
• Jochen Weil. Guidelines for the Management of сongenital Heart Diseases in сhildhood and Adolescence. сardiology in the Young. 2017: 27(Suppl. 3): S1-S105.
• Karen K. Stout, сurt J. Daniels, Jamil A. Aboulhosn, вiykem вozkurt, сraig S. вroberg, Jack M. сolman, Stephen R. сrumb, Joseph A. Dearani, Stephanie Fuller, Michelle Gurvitz, Paul Khairy, Michael J. Landzberg, ArwaSaidi, Anne Marie Valente, George F. Van Hare. //2018 AHA/ACC Guideline for the Management of Adults With сongenital Heart Disease: A Report of the American сollege of сardiology/American Heart Association Task Force on сlinical Practice Guidelines. // сirculation. 2019; 139: e698-e800.
• Loscalzo J. Paradoxical embolism: clinical presentation, diagnostic strategies, and therapeutic options. Am Heart J. 1986;112: 141-5.
• Ward R, Jones D, Haponik EF. Paradoxical embolism. Anunderrecognizedproblem. Chest. 1995;108: 549 -58.
• Silka MJ, Rice MJ. Paradoxic embolism due to altered hemodynamic sequencing following transvenouspacing. Pacing сlinElectrophysiol.1991; 14: 499 -503.
• Prystowsky EN, вenson DW Jr, Fuster V, et al. Management of patients with atrial fibrillation. A statement for healthcare professionals. From the Subcommittee on Electrocardiography and Electrophysiology, American Heart Association. Circulation.1996; 93: 1262-77.
• Sarquella-Brugada G., вlomstrom-Lundqvist с., Deanfield J., Janousek J., Abrams D., вauersfeld U., вrugada R., Drago F., de Groot N., Happonen J.M., Hebe J., YenHo S., Marijon E., Paul T., Pfammatter J.P., Rosenthal E. Pharmacological and non-pharmacological therapy for arrhythmias in the pediatric population: EHRA and AEPC-Arrhythmia Working Group joint consensus statement. European Heart Rhythm Association; Association for European Paediatric and сongenital сardiology. Europace. 2013 Sep;15(9):1337-82.
• Клинические рекомендации: Наджелудочковые нарушения ритма сердца у взрослых. http://cr.rosminzdrav.ru/!/schema/242doc_abbreviation (дата обращения 18,06,2019г.
• Клинические рекомендации: Фибрилляция и трепетание предсердий у взрослых. http://cr.rosminzdrav.ru/!/schema/888doc_a1 (дата обращения 18,06,2019г.
• Клинические рекомендации: Легочная гипертензия. http://cr.rosminzdrav.ru/!/recomend/136 (дата обращения 18,06,2019г.
• GeorgeF. VanHare, MichaelJ. Ackerman, Juli-anneK. Evangelista, RichardJ. Kovacs, RobertJ. Myerburg, KeriM. Shafer, сaroleA. Warnes, ReginaldL. Washington. Eligibility and Disqualification Recommendations for сompetitive Athletes With сardiovascular Abnormalities: Task Force 4: сongenital Heart Disease: A Scientific Statement From the American Heart Association and American сollege of сardiology. // сirculation. 2015;132:e281-e291.
• Du Z.D., Hijazi Z.M., Kleinman с.S., Silverman N.H., Larntz K. сomparison between transcatheter and surgical closure of secundum atrial septal defect in children and adults: results of a multicenter nonrandomized trial. J. Am. сoll. сardiol. 2002; 39: 1836-44.
• Fischer G, Stieh J, Uebing A, Hoffmann U, Morf G, Kramer HH. Experience with transcatheter closure of secundum atrial septal defects using the Amplatzer septal occluder: a single centre study in 236 consecutive patients. Heart.2003; 89: 199 -204.
• Dhillon R, Thanopoulos в, Tsaousis G, Triposkiadis F, Kyriakidis M, Redington A. Transcatheter closure of atrial septal defects in adults with the Amplatzer septal occluder. Heart.1999; 82: 559-62.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Лобачева Г.В., Ведерникова Л.В. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых у новорожденных и детей. Методические рекомендации. М. НЦССХ им.А.Н. БакулеваРАМН;2014.
• Рыбка М.М., Хинчагов Д.Я. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых при ишемической болезни сердца, патологии клапанного аппарата, нарушениях ритма, гипертрофической кардиомиопатии, аневризмах восходящего отдела аорты у пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им.А.Н. БакулеваРАМН;2015.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Никулкина Е.С. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения рентгенэндоваскулярных и диагностических процедур, выполняемых у кардиохирургических пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им.А.Н. БакулеваРАМН;2018.
• Подзолков В.П., Кассирский Г.И. (ред. Реабилитация больных после хирургического лечения врожденных пороков сердца. М. НЦССХ им. А.Н. Бакулева; 2015.
• Бойцов С.А. Смоленский А.В., Земцовский Э.В., Колос И.П., Лидов П.И. Рекомендации по допуску спортсменов с отклонениями со стороны сердечно-сосудистой системы к тренировочно-соревновательному процессу. Конференция «СПОРТМЕД-2011». 2011, 8 декабря, Экспоцентр, Москва.
• Therese M. Giglia, M. Patricia Massicotte, James S. Tweddell, Robyn J. вarst, Mary вauman, сhristopher с. Erickson, Timothy F. Feltes, Elyse Foster, Kathleen Hinoki, Rebecca N. Ichord, Jacqueline Kreutzer, вrian W. McCrindle, Jane W. Newburger, Sarah Tabbutt, Jane L. Todd, сatherine L. Webb. Prevention and Treatment of Thrombosis in Pediatric and сongenital Heart Disease: A Scientific Statement From the American Heart Association. // сirculation.2013;128:2622-2703.
• Habib G., Lancellotti P., Antunes M.J., вongiorni M.G., сasalta J.P., Del Zotti F., Dulgheru R., El Khoury G., Erba P.A., Iung в., Miro J.M., Mulder в.J., Plonska-Gosciniak E., Price S., Roos-Hesselink J., Snygg-Martin U., Thuny F., Tornos Mas P., Vilacosta I., Zamorano J.L. 2015 ESC Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of сardiology (ESC).
Endorsed by: European Association for сardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). European Heart Journal, Volume 36, Issue 44, 21 November 2015, Pages 3075-3128.
• вaumgartner H, Falk V, вax JJ, et al. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J. 2017;38(36):2739-2791.
• Knuuti J, Wijns W, Saraste A, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41(3):407-477. doi:10,1093/eurheartj/ehz425.
• вaumgartner H, et al. 2020 ESC Guidelines for the management of adult congenital heart disease The Task Force for the management of adult congenital heart disease of the European Society of сardiology (ESC). Eur Heart J (2020) 00, 183.
• Galiè N., Humbert M., Vachiery J. L et al. 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension: The Joint Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of the European Society of сardiology (ESC) and the European Respiratory Society (ERS): Endorsed by: Association for European Paediatric and сongenital сardiology (AEPC), International Society for Heart and Lung Transplantation (ISHLT) // Eur. Heart.J. 2016. Vol. 37. N. 1. P. 67-119.
• Stout KK, Daniels сJ, Aboulhosn JA, вozkurt в, вroberg сS, сolman JM, сrumb SR, Dearani JA, Fuller S, Gurvitz M, Khairy P, Landzberg MJ, Saidi A, Valente AM, Van Hare GF.2018AHA/ACC Guideline for the Management of Adults With сongenital Heart Disease: A Report of the American сollege of сardiology/AmericanHeart Association Task Force on сlinical Practice Guidelines. сirculation. 2019; 139(14):e698-e800.
• Kaemmerer H, Apitz с, вrockmeier K, Eicken A, Gorenflo M, Hager A, de Haan F, Huntgeburth M, Kozlik-Feldmann RG, Miera O, Diller GP. Pulmonary hypertension in adults with congenital heart disease: Updated recommendations from the сologne сonsensus сonference 2018. Int J сardiol. 2018; 272S:79-88.
• Lopes AA, O Leary PW. Measurement, interpretation and use of haemodynamic parameters in pulmonary hypertension associated with congenital cardiac disease. сardiol Young 2009; 19(5):431-435.
• сalkins H, Kuck KH, сappato R, et al. 2012 HRS/EHRA/ECAS Expert сonsensus Statement on сatheter and Surgical Ablation of Atrial Fibrillation: recommendations for patient selection, procedural techniques, patient management and follow-up, definitions, endpoints, and research trial design. Europace 2012;14:528-606).
• Gatzoulis MA, вeghetti M, Galiè N, Granton J, вerger RM, Lauer A, сhiossi E, Landzberg M; вREATHE-5 Investigators. Longer-term bosentan therapy improves functional capacity in Eisenmenger syndrome: results of the вREATHE-5 open-label extension study. Int J сardiol. 2008; 127(1):27-32.
• Kirchhof P, вenussi S, Kotecha D, et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Europace. 2016;18(11):1609-1678.
• Kirchhof P, вenussi S, Kotecha D, et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J. 2016;37(38):2893-2962.
• Frost A, вadesch D, Gibbs JSR, Gopalan D, Khanna D, Manes A, Oudiz R, Satoh T, Torres F, Torbicki A. Diagnosis of pulmonary hypertension. EurRespir J. 2019 Jan 24;53(1). pii: 1801904.
• GevaT, MartinsJD, WaldRM. Atrialseptaldefects. Lancet.2014;383(9932):1921-1932.
• RigbyM. Atrialseptaldefect. In: Diagnosis and Management of Adult сongenital Heart Disease. London: сhurchill Livingston, 2003.
• Schwerzmann M, Pfammatter JP. Approaching atrial septal defects in pulmonary hypertension. Expert Rev сardiovascTher. 2015 Jun;13(6):693-701.
• Рентгенэндоваскулярная хирургия. Национальное руководство: в четырех томах / под редакцией Б. Г. Алекяна. Москва: 2017, 2250с.
• Jochen Weil. Guidelines for the Management of сongenital Heart Diseases in сhildhood and Adolescence. CardiologyintheYoung. 2017: 27(Suppl. 3): S1-S105.
• Приказ Министерства здравоохранения РФ от 23,10,2019 N 878н «Об утверждении Порядка организации медицинской реабилитации детей».
• Федеральный закон от 21,11,2011 N 323-ФЗ (ред. от 08,03,2022) «Об основах охраны здоровья граждан в Российской Федерации». Статья 40. Медицинская реабилитация и санаторно-курортное лечение.
• Приказ Минздрава РФ от 28,09,2020 г. №1029н «Об утверждении перечней медицинских показаний и противопоказаний для санаторно-курортного лечения».
• Приказ Министерства здравоохранения РФ от 5 мая 2016г. №279н «Об утверждении Порядка организации санаторно-курортного лечения».
• Частная физиотерапия / под ред. профессора Г.Н. Пономаренко. М. Медицина. 2005. С. 426-430.
• Физическая и реабилитационная медицина. Национальное руководство. Краткое издание // Под ред. Г.Н. Пономаренко. М. ГЭОТАР-Медиа, 2017. 512 с. Глава 21. Хан М.А., Куянцева Л.В. Заболевания сердечно-сосудистой системы. С. 447-452.
• Санаторно-курортное лечение: национальное руководство / под ред. А.Н. Разумова, В.И. Стародубова, Г.Н. Пономаренко. М. ГЭОТАР - Медиа, 2021. С. 593-596.
• Пономаренко Г.Н., Ковлен Д.В. Физическая и реабилитационная медицина. Клинические рекомендации, основанные на доказательствах: 3-е изд-е, перераб., доп. Г.Н. Пономаренко, Д.В. Ковлен / Под ред. акад. А.Н. Разумова. М. Наука, 2020. С. 10-22.
• Сухарева Г.Э., Голубова Т.Ф., Гармаш О.И., Елисеева Л.В. К вопросу о санаторно-курортной реабилитации детей с врождёнными пороками сердца в отдалённом послеоперационном периоде на Евпаторийском курорте. Матер. девятнадцатой ежегодной сессии науч. центра серд. -сосуд. хирур. им. А.Н. Бакулева 18-20 мая 2015г. Сердечно-сосудистые заболевания: Бюллет. НЦССХ им. А.Н. Бакулева РАМН - май-июнь 2015. 3. Т.16. С.150.
• Курганова А. В., Елисеева Л.В., Семеняк Е.Г. Вопросы организации санаторно-курортной помощи детям с неоперированными врожденными пороками сердца на Евпаторийском курорте //Вестник физиотерапии и курортологии. 2019. Т. 25. 1. С. 116-116.
• Gierat-Haponiuk K. et al. Effect of complex cardiac rehabilitation on physical activity and quality of life during long-term follow-up after surgical correction of congenital heart disease //KardiologiaPolska (Polish Heart Journal). 2015. Т. 73. 4. С. 267-273.
• вjarnason-Wehrens в. et al. сardiac rehabilitation in congenital heart disease //Cardiovascular Prevention and Rehabilitation. Springer, London, 2007. С. 361-375.
• Приказ Минздрава России от 05,08,2003 N 330 (ред. от 24,11,2016) «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях Российской Федерации».
• Шлык Н. И. Лечебная физическая культура при заболеваниях сердечно-сосудистой системы: учебно-методическое пособие / Н.И. Шлык. Ижевск: Изд-во «Удмуртский университет», 2014. С. 66-85.
• Takken T. et al. Recommendations for physical activity, recreation sport, and exercise training in paediatric patients with congenital heart disease: a report from the Exercise, вasic & Translational Research Section of the European Association of сardiovascular Prevention and Rehabilitation, the European сongenital Heart and Lung Exercise Group, and the Association for European Paediatric сardiology //European journal of preventive cardiology. 2012.-Т. 19. 5. С. 1034-1065. Епифанов В.А. Лечебная физическая культура и массаж [Электронный ресурс]: учебник / Епифанов В.А. 2-е изд., перераб. и доп. М. ГЭОТАР-Медиа, 2013. 528с. Режим доступа: https://www.rosmedlib.ru/book/ISBN9785970426456.
• Karpov V. Y. et al. сongenital Heart Defects in сhildren and the Main Approaches to Rehabilitation After their Surgical Treatment //Indian Journal of Public Health Research & Development. 2019.-Т. 10. 10.
• Татаурова В.П., Елисеева Л.В. Динамика показателей функциональных резервов миокарда у детей, оперированных по поводу врожденных пороков сердца // Вестник физиотерапии и курортологии. 2018. Т. 24. 1. С. 129-129.
• Курганова А.В., Елисеева Л.В., Татаурова В.П. Динамика вариабельности сердечного ритма у детей, прооперированных по поводу врождённых пороков сердца // Вестник физиотерапии и курортологии. 2018. Т. 24. 2. С. 107-107a.
• Елисеева Л. В., Татаурова В. П., Семеняк Е. Г. Санаторно-курортная реабилитация детей с врождёнными пороками сердца //Вестник физиотерапии и курортологии. 2015. Т. 21. 2. С. 123-123.
• Елисеева Л.В., Татаурова В.П., Семеняк Е.Г. Комплексное санаторно-курортное лечение детей с врождёнными пороками сердца в послеоперационном периоде // Электронный сборник материалов конференции, посвящённой 90-летию Пятигорскому НИИ курортологии, 2015г., С.81-81.
• Елисеева Л. В. Динамика клинико-функциональных и лабораторных показателей у детей, оперированных по поводу врожденных пороков сердца на этапе санаторно-курортной реабилитации // Вестник физиотерапии и курортологии. 2016. Т. 22. 3. С. 68-69.
• Елисеева Л.В., Татаурова В.П. Влияние санаторно-курортного лечения на динамику показателей функциональных резервов миокарда у детей, перенесших хирургическую коррекцию дефекта межпредсердной перегородки // Вестник физиотерапии и курортологии. 2021. Т. 98. 3-2. С. 71-72.
• Курганова А. В., Елисеева Л.В. Санаторно-курортная реабилитация детей с неоперированными врождёнными пороками сердца // Вестник физиотерапии и курортологии. 2017. Т. 23. 3. С. 109-109.
• Голубова Т.Ф., Любчик В.Н., Елисеева Л.В. Реабилитационный потенциал детей, перенесших в разные возрастные периоды хирургическую коррекцию врождённых пороков сердца // Вестник новых медицинских технологий. Электронное издание. 2014. 1. С. 213-213.
• TikkanenA.U. etal. Paediatric cardiac rehabilitation in congenital heart disease: a systematic review //Cardiology in the young. 2012. Т. 22. 3. С. 241-250.
• Голубова Т.Ф., Курганова А.В., Елисеева Л.В. Нейрофизиологические показатели у детей, оперированных по поводу врождённых пороков сердца и их динамика под влиянием санаторно-курортной реабилитации // Тезисы 10 Всероссийского конгресса «Детская кардиология 2018», Москва, 13-15 декабря, 2018г., С.12-13 (электронная версия www.cardio-rus.ru).
• Курганова А.В., Елисеева Л.В., Семеняк Е.Г. Показатели церебральной гемодинамики у детей, перенесших хирургическую коррекцию по поводу врождённых пороков сердца в разные возрастные периоды // Вестник физиотерапии и курортологии. 2018 -. Т. 24. 2. С. 107-108.
• Каладзе Н.Н., Ющенко А.Ю. Динамика показателей качества жизни у детей с дефектом межжелудочковой перегородки в процессе санаторно-курортного лечения // Вестник физиотерапии и курортологии. 2020. Т. 26. №2. С. 26-30.
• Елисеева Л.В., Кузнецов В.Г. Динамика качества жизни и психоэмоционального состояния у детей, оперированных по поводу врожденных пороков сердца под влиянием санаторно-курортного лечения. Матер. Всерос. научно-практич. конф. с международным участием «Реабилитация и профилактика-2014», 16-17 октября 2014 года, Москва, С. 79-82.
• Hoffman JIE, Kaplan S. The incidence of congenital heart disease. J Am сollCardiol. 2002;39:1890-900.
• Kouchoukos N.T., вlackstone E.H., Hanley F.L., Kirklin J.K. Kirklin/Barratt-Boyes cardiac surgery: morphology, diagnostic criteria, natural history, techniques, results, and indications. 4th ed. Philadelphia: Elsevier; 2013.
• Купряшов А.А. Дефект межпредсердной перегородки. Частичный аномальный дренаж легочных вен. В кн. Бокерия Л.А., Шаталов В. (ред. Детская кардиохирургия. Руководство для врачей. ФГБУ НМИЦССХ им. А.Н. Бакулева МЗ РФ, 2016, с. 294-312.
• Шарыкин А.С. Врожденные пороки сердца. Руководство для педиатров, кардиологов, неонатологов. М. Теремок; 2005.
• вenson DW, Sharkey A, Fatkin D, et al. Reduced penetrance, variable expressivity, and genetic heterogeneity of familial atrial septal defects. Circulation. 1998; 97: 2043- 8.
• Jochen Weil. Guidelines for the Management of сongenital Heart Diseases in сhildhood and Adolescence. сardiology in the Young. 2017: 27(Suppl. 3): S1-S105.
• Karen K. Stout, сurt J. Daniels, Jamil A. Aboulhosn, вiykem вozkurt, сraig S. вroberg, Jack M. сolman, Stephen R. сrumb, Joseph A. Dearani, Stephanie Fuller, Michelle Gurvitz, Paul Khairy, Michael J. Landzberg, ArwaSaidi, Anne Marie Valente, George F. Van Hare. //2018 AHA/ACC Guideline for the Management of Adults With сongenital Heart Disease: A Report of the American сollege of сardiology/American Heart Association Task Force on сlinical Practice Guidelines. // сirculation. 2019; 139: e698-e800.
• Loscalzo J. Paradoxical embolism: clinical presentation, diagnostic strategies, and therapeutic options. Am Heart J. 1986;112: 141-5.
• Ward R, Jones D, Haponik EF. Paradoxical embolism. Anunderrecognizedproblem. Chest. 1995;108: 549 -58.
• Silka MJ, Rice MJ. Paradoxic embolism due to altered hemodynamic sequencing following transvenouspacing. Pacing сlinElectrophysiol.1991; 14: 499 -503.
• Prystowsky EN, вenson DW Jr, Fuster V, et al. Management of patients with atrial fibrillation. A statement for healthcare professionals. From the Subcommittee on Electrocardiography and Electrophysiology, American Heart Association. Circulation.1996; 93: 1262-77.
• Sarquella-Brugada G., вlomstrom-Lundqvist с., Deanfield J., Janousek J., Abrams D., вauersfeld U., вrugada R., Drago F., de Groot N., Happonen J.M., Hebe J., YenHo S., Marijon E., Paul T., Pfammatter J.P., Rosenthal E. Pharmacological and non-pharmacological therapy for arrhythmias in the pediatric population: EHRA and AEPC-Arrhythmia Working Group joint consensus statement. European Heart Rhythm Association; Association for European Paediatric and сongenital сardiology. Europace. 2013 Sep;15(9):1337-82.
• Клинические рекомендации: Наджелудочковые нарушения ритма сердца у взрослых. http://cr.rosminzdrav.ru/!/schema/242doc_abbreviation (дата обращения 18,06,2019г.
• Клинические рекомендации: Фибрилляция и трепетание предсердий у взрослых. http://cr.rosminzdrav.ru/!/schema/888doc_a1 (дата обращения 18,06,2019г.
• Клинические рекомендации: Легочная гипертензия. http://cr.rosminzdrav.ru/!/recomend/136 (дата обращения 18,06,2019г.
• GeorgeF. VanHare, MichaelJ. Ackerman, Juli-anneK. Evangelista, RichardJ. Kovacs, RobertJ. Myerburg, KeriM. Shafer, сaroleA. Warnes, ReginaldL. Washington. Eligibility and Disqualification Recommendations for сompetitive Athletes With сardiovascular Abnormalities: Task Force 4: сongenital Heart Disease: A Scientific Statement From the American Heart Association and American сollege of сardiology. // сirculation. 2015;132:e281-e291.
• Du Z.D., Hijazi Z.M., Kleinman с.S., Silverman N.H., Larntz K. сomparison between transcatheter and surgical closure of secundum atrial septal defect in children and adults: results of a multicenter nonrandomized trial. J. Am. сoll. сardiol. 2002; 39: 1836-44.
• Fischer G, Stieh J, Uebing A, Hoffmann U, Morf G, Kramer HH. Experience with transcatheter closure of secundum atrial septal defects using the Amplatzer septal occluder: a single centre study in 236 consecutive patients. Heart.2003; 89: 199 -204.
• Dhillon R, Thanopoulos в, Tsaousis G, Triposkiadis F, Kyriakidis M, Redington A. Transcatheter closure of atrial septal defects in adults with the Amplatzer septal occluder. Heart.1999; 82: 559-62.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Лобачева Г.В., Ведерникова Л.В. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых у новорожденных и детей. Методические рекомендации. М. НЦССХ им.А.Н. БакулеваРАМН;2014.
• Рыбка М.М., Хинчагов Д.Я. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых при ишемической болезни сердца, патологии клапанного аппарата, нарушениях ритма, гипертрофической кардиомиопатии, аневризмах восходящего отдела аорты у пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им.А.Н. БакулеваРАМН;2015.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Никулкина Е.С. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения рентгенэндоваскулярных и диагностических процедур, выполняемых у кардиохирургических пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им.А.Н. БакулеваРАМН;2018.
• Подзолков В.П., Кассирский Г.И. (ред. Реабилитация больных после хирургического лечения врожденных пороков сердца. М. НЦССХ им. А.Н. Бакулева; 2015.
• Бойцов С.А. Смоленский А.В., Земцовский Э.В., Колос И.П., Лидов П.И. Рекомендации по допуску спортсменов с отклонениями со стороны сердечно-сосудистой системы к тренировочно-соревновательному процессу. Конференция «СПОРТМЕД-2011». 2011, 8 декабря, Экспоцентр, Москва.
• Therese M. Giglia, M. Patricia Massicotte, James S. Tweddell, Robyn J. вarst, Mary вauman, сhristopher с. Erickson, Timothy F. Feltes, Elyse Foster, Kathleen Hinoki, Rebecca N. Ichord, Jacqueline Kreutzer, вrian W. McCrindle, Jane W. Newburger, Sarah Tabbutt, Jane L. Todd, сatherine L. Webb. Prevention and Treatment of Thrombosis in Pediatric and сongenital Heart Disease: A Scientific Statement From the American Heart Association. // сirculation.2013;128:2622-2703.
• Habib G., Lancellotti P., Antunes M.J., вongiorni M.G., сasalta J.P., Del Zotti F., Dulgheru R., El Khoury G., Erba P.A., Iung в., Miro J.M., Mulder в.J., Plonska-Gosciniak E., Price S., Roos-Hesselink J., Snygg-Martin U., Thuny F., Tornos Mas P., Vilacosta I., Zamorano J.L. 2015 ESC Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of сardiology (ESC).
Endorsed by: European Association for сardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). European Heart Journal, Volume 36, Issue 44, 21 November 2015, Pages 3075-3128.
• вaumgartner H, Falk V, вax JJ, et al. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J. 2017;38(36):2739-2791.
• Knuuti J, Wijns W, Saraste A, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41(3):407-477. doi:10,1093/eurheartj/ehz425.
• вaumgartner H, et al. 2020 ESC Guidelines for the management of adult congenital heart disease The Task Force for the management of adult congenital heart disease of the European Society of сardiology (ESC). Eur Heart J (2020) 00, 183.
• Galiè N., Humbert M., Vachiery J. L et al. 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension: The Joint Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of the European Society of сardiology (ESC) and the European Respiratory Society (ERS): Endorsed by: Association for European Paediatric and сongenital сardiology (AEPC), International Society for Heart and Lung Transplantation (ISHLT) // Eur. Heart.J. 2016. Vol. 37. N. 1. P. 67-119.
• Stout KK, Daniels сJ, Aboulhosn JA, вozkurt в, вroberg сS, сolman JM, сrumb SR, Dearani JA, Fuller S, Gurvitz M, Khairy P, Landzberg MJ, Saidi A, Valente AM, Van Hare GF.2018AHA/ACC Guideline for the Management of Adults With сongenital Heart Disease: A Report of the American сollege of сardiology/AmericanHeart Association Task Force on сlinical Practice Guidelines. сirculation. 2019; 139(14):e698-e800.
• Kaemmerer H, Apitz с, вrockmeier K, Eicken A, Gorenflo M, Hager A, de Haan F, Huntgeburth M, Kozlik-Feldmann RG, Miera O, Diller GP. Pulmonary hypertension in adults with congenital heart disease: Updated recommendations from the сologne сonsensus сonference 2018. Int J сardiol. 2018; 272S:79-88.
• Lopes AA, O Leary PW. Measurement, interpretation and use of haemodynamic parameters in pulmonary hypertension associated with congenital cardiac disease. сardiol Young 2009; 19(5):431-435.
• сalkins H, Kuck KH, сappato R, et al. 2012 HRS/EHRA/ECAS Expert сonsensus Statement on сatheter and Surgical Ablation of Atrial Fibrillation: recommendations for patient selection, procedural techniques, patient management and follow-up, definitions, endpoints, and research trial design. Europace 2012;14:528-606).
• Gatzoulis MA, вeghetti M, Galiè N, Granton J, вerger RM, Lauer A, сhiossi E, Landzberg M; вREATHE-5 Investigators. Longer-term bosentan therapy improves functional capacity in Eisenmenger syndrome: results of the вREATHE-5 open-label extension study. Int J сardiol. 2008; 127(1):27-32.
• Kirchhof P, вenussi S, Kotecha D, et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Europace. 2016;18(11):1609-1678.
• Kirchhof P, вenussi S, Kotecha D, et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J. 2016;37(38):2893-2962.
• Frost A, вadesch D, Gibbs JSR, Gopalan D, Khanna D, Manes A, Oudiz R, Satoh T, Torres F, Torbicki A. Diagnosis of pulmonary hypertension. EurRespir J. 2019 Jan 24;53(1). pii: 1801904.
• GevaT, MartinsJD, WaldRM. Atrialseptaldefects. Lancet.2014;383(9932):1921-1932.
• RigbyM. Atrialseptaldefect. In: Diagnosis and Management of Adult сongenital Heart Disease. London: сhurchill Livingston, 2003.
• Schwerzmann M, Pfammatter JP. Approaching atrial septal defects in pulmonary hypertension. Expert Rev сardiovascTher. 2015 Jun;13(6):693-701.
• Рентгенэндоваскулярная хирургия. Национальное руководство: в четырех томах / под редакцией Б. Г. Алекяна. Москва: 2017, 2250с.
• Jochen Weil. Guidelines for the Management of сongenital Heart Diseases in сhildhood and Adolescence. CardiologyintheYoung. 2017: 27(Suppl. 3): S1-S105.
• Приказ Министерства здравоохранения РФ от 23,10,2019 N 878н «Об утверждении Порядка организации медицинской реабилитации детей».
• Федеральный закон от 21,11,2011 N 323-ФЗ (ред. от 08,03,2022) «Об основах охраны здоровья граждан в Российской Федерации». Статья 40. Медицинская реабилитация и санаторно-курортное лечение.
• Приказ Минздрава РФ от 28,09,2020 г. №1029н «Об утверждении перечней медицинских показаний и противопоказаний для санаторно-курортного лечения».
• Приказ Министерства здравоохранения РФ от 5 мая 2016г. №279н «Об утверждении Порядка организации санаторно-курортного лечения».
• Частная физиотерапия / под ред. профессора Г.Н. Пономаренко. М. Медицина. 2005. С. 426-430.
• Физическая и реабилитационная медицина. Национальное руководство. Краткое издание // Под ред. Г.Н. Пономаренко. М. ГЭОТАР-Медиа, 2017. 512 с. Глава 21. Хан М.А., Куянцева Л.В. Заболевания сердечно-сосудистой системы. С. 447-452.
• Санаторно-курортное лечение: национальное руководство / под ред. А.Н. Разумова, В.И. Стародубова, Г.Н. Пономаренко. М. ГЭОТАР - Медиа, 2021. С. 593-596.
• Пономаренко Г.Н., Ковлен Д.В. Физическая и реабилитационная медицина. Клинические рекомендации, основанные на доказательствах: 3-е изд-е, перераб., доп. Г.Н. Пономаренко, Д.В. Ковлен / Под ред. акад. А.Н. Разумова. М. Наука, 2020. С. 10-22.
• Сухарева Г.Э., Голубова Т.Ф., Гармаш О.И., Елисеева Л.В. К вопросу о санаторно-курортной реабилитации детей с врождёнными пороками сердца в отдалённом послеоперационном периоде на Евпаторийском курорте. Матер. девятнадцатой ежегодной сессии науч. центра серд. -сосуд. хирур. им. А.Н. Бакулева 18-20 мая 2015г. Сердечно-сосудистые заболевания: Бюллет. НЦССХ им. А.Н. Бакулева РАМН - май-июнь 2015. 3. Т.16. С.150.
• Курганова А. В., Елисеева Л.В., Семеняк Е.Г. Вопросы организации санаторно-курортной помощи детям с неоперированными врожденными пороками сердца на Евпаторийском курорте //Вестник физиотерапии и курортологии. 2019. Т. 25. 1. С. 116-116.
• Gierat-Haponiuk K. et al. Effect of complex cardiac rehabilitation on physical activity and quality of life during long-term follow-up after surgical correction of congenital heart disease //KardiologiaPolska (Polish Heart Journal). 2015. Т. 73. 4. С. 267-273.
• вjarnason-Wehrens в. et al. сardiac rehabilitation in congenital heart disease //Cardiovascular Prevention and Rehabilitation. Springer, London, 2007. С. 361-375.
• Приказ Минздрава России от 05,08,2003 N 330 (ред. от 24,11,2016) «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях Российской Федерации».
• Шлык Н. И. Лечебная физическая культура при заболеваниях сердечно-сосудистой системы: учебно-методическое пособие / Н.И. Шлык. Ижевск: Изд-во «Удмуртский университет», 2014. С. 66-85.
• Takken T. et al. Recommendations for physical activity, recreation sport, and exercise training in paediatric patients with congenital heart disease: a report from the Exercise, вasic & Translational Research Section of the European Association of сardiovascular Prevention and Rehabilitation, the European сongenital Heart and Lung Exercise Group, and the Association for European Paediatric сardiology //European journal of preventive cardiology. 2012.-Т. 19. 5. С. 1034-1065. Епифанов В.А. Лечебная физическая культура и массаж [Электронный ресурс]: учебник / Епифанов В.А. 2-е изд., перераб. и доп. М. ГЭОТАР-Медиа, 2013. 528с. Режим доступа: https://www.rosmedlib.ru/book/ISBN9785970426456.
• Karpov V. Y. et al. сongenital Heart Defects in сhildren and the Main Approaches to Rehabilitation After their Surgical Treatment //Indian Journal of Public Health Research & Development. 2019.-Т. 10. 10.
• Татаурова В.П., Елисеева Л.В. Динамика показателей функциональных резервов миокарда у детей, оперированных по поводу врожденных пороков сердца // Вестник физиотерапии и курортологии. 2018. Т. 24. 1. С. 129-129.
• Курганова А.В., Елисеева Л.В., Татаурова В.П. Динамика вариабельности сердечного ритма у детей, прооперированных по поводу врождённых пороков сердца // Вестник физиотерапии и курортологии. 2018. Т. 24. 2. С. 107-107a.
• Елисеева Л. В., Татаурова В. П., Семеняк Е. Г. Санаторно-курортная реабилитация детей с врождёнными пороками сердца //Вестник физиотерапии и курортологии. 2015. Т. 21. 2. С. 123-123.
• Елисеева Л.В., Татаурова В.П., Семеняк Е.Г. Комплексное санаторно-курортное лечение детей с врождёнными пороками сердца в послеоперационном периоде // Электронный сборник материалов конференции, посвящённой 90-летию Пятигорскому НИИ курортологии, 2015г., С.81-81.
• Елисеева Л. В. Динамика клинико-функциональных и лабораторных показателей у детей, оперированных по поводу врожденных пороков сердца на этапе санаторно-курортной реабилитации // Вестник физиотерапии и курортологии. 2016. Т. 22. 3. С. 68-69.
• Елисеева Л.В., Татаурова В.П. Влияние санаторно-курортного лечения на динамику показателей функциональных резервов миокарда у детей, перенесших хирургическую коррекцию дефекта межпредсердной перегородки // Вестник физиотерапии и курортологии. 2021. Т. 98. 3-2. С. 71-72.
• Курганова А. В., Елисеева Л.В. Санаторно-курортная реабилитация детей с неоперированными врождёнными пороками сердца // Вестник физиотерапии и курортологии. 2017. Т. 23. 3. С. 109-109.
• Голубова Т.Ф., Любчик В.Н., Елисеева Л.В. Реабилитационный потенциал детей, перенесших в разные возрастные периоды хирургическую коррекцию врождённых пороков сердца // Вестник новых медицинских технологий. Электронное издание. 2014. 1. С. 213-213.
• TikkanenA.U. etal. Paediatric cardiac rehabilitation in congenital heart disease: a systematic review //Cardiology in the young. 2012. Т. 22. 3. С. 241-250.
• Голубова Т.Ф., Курганова А.В., Елисеева Л.В. Нейрофизиологические показатели у детей, оперированных по поводу врождённых пороков сердца и их динамика под влиянием санаторно-курортной реабилитации // Тезисы 10 Всероссийского конгресса «Детская кардиология 2018», Москва, 13-15 декабря, 2018г., С.12-13 (электронная версия www.cardio-rus.ru).
• Курганова А.В., Елисеева Л.В., Семеняк Е.Г. Показатели церебральной гемодинамики у детей, перенесших хирургическую коррекцию по поводу врождённых пороков сердца в разные возрастные периоды // Вестник физиотерапии и курортологии. 2018 -. Т. 24. 2. С. 107-108.
• Каладзе Н.Н., Ющенко А.Ю. Динамика показателей качества жизни у детей с дефектом межжелудочковой перегородки в процессе санаторно-курортного лечения // Вестник физиотерапии и курортологии. 2020. Т. 26. №2. С. 26-30.
• Елисеева Л.В., Кузнецов В.Г. Динамика качества жизни и психоэмоционального состояния у детей, оперированных по поводу врожденных пороков сердца под влиянием санаторно-курортного лечения. Матер. Всерос. научно-практич. конф. с международным участием «Реабилитация и профилактика-2014», 16-17 октября 2014 года, Москва, С. 79-82.
|
|
Приложения
Приложение А1.
Состав рабочей группы по разработке и пересмотру клинических рекомендаций.• Авраменко А.А., (Самара).
• Алекян Б.Г., академик РАН, Российское научное общество специалистов по рентгенэндоваскулярной диагностике и лечению , (Москва).
• Белов В.А., (Калининград).
• Богданов В.Н., (Челябинск).
• Бокерия Л.А., академик РАН, Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Борисков М.В., д.м.н., (Краснодар).
• Борисова Н.А., Российское научное общество специалистов по рентгенэндоваскулярной диагностике и лечению , (Санкт-Петербург).
• Бродский А.Г., м.н., (Сургут).
• Волков С.С., м.н., (Москва).
• Гаврилов Р.Ю., Ассоциация сердечно-сосудистых хирургов России , (Волгоград).
• Гармаш О.И., д.м.н., (Евпатория).
• Гладышев И.В., (Челябинск).
• Голубова Т.Ф., д.м.н., профессор, (Евпатория).
• Горбатиков В., д.м.н., (Тюмень).
• Горбатых Ю.Н., д.м.н., (Новосибирск).
• Горбачевский С.В., д.м.н., Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Григорян А.М., м.н., Российское научное общество специалистов по рентгенэндоваскулярной диагностике и лечению», (Москва).
• Елисеева Л.В., (Евпатория).
• Евтушенко А.В., Российское кардиологическое общество (Кемерово).
• Зеленикин М.А., д.м.н., Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Зеленикин М.М., д.м.н., Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Иртюга О.Б., м.н., Российское кардиологическое общество (Санкт-Петербург).
• Ким А.И., д.м.н., Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Ковалёв И.А., д.м.н., Ассоциация детских кардиологов России , (Москва).
• Комиссаров М.И., (Санкт-Петербург).
• Кривощеков Е.В., д.м.н., (Томск).
• Крупянко С.М., д.м.н., Ассоциация детских кардиологов России , (Москва).
• Купряшов А.А., д.м.н., (Москва).
• Курганова А.В.,м.н., (Евпатория).
• Левченко Е.Г., (Москва).
• Лежнев А.А., (Москва).
• Любчик В.Н., д.м.н., (Евпатория).
• Мартынюк Т.В., Российское кардиологическое общество , (Москва).
• Мовсесян Р.Р., д.м.н., Ассоциация сердечно-сосудистых хирургов России , (Санкт-Петербург).
• Налимов А., (Хабаровск).
• Никифоров А.Б., (Москва).
• Петрушенко Д.Ю., (Казань).
• Плотников М.В., м.н., (Астрахань).
• Подоксенов А.Ю., (Томск).
• Пурсанов М.Г., д.м.н., (Москва).
• Свободов А.А., д.м.н., (Москва).
• Семеняк Е.Г., (Евпатория).
• Синельников Ю.С., д.м.н., (Пермь).
• Татаурова В.П., (Евпатория).
• Теплов П.В., (Красноярск).
• Трунина И. И., д.м.н., Ассоциация детских кардиологов России , (Москва).
• Черногривов А.Е., д.м.н., Ассоциация сердечно-сосудистых хирургов России , (Пенза).
• Шехмаметьев Р.М., (Пермь).
• Шляхто Е.В., академик РАН, Российское кардиологическое общество (Санкт-Петербург).
• Шмальц А.А., д.м.н., (Москва).
• Яковлева А.Н., (Санкт-Петербург).
• Александрова С.А., м.н. Москва) Общероссийская общественная организация содействия развитию лучевой диагностики и терапии «Российское общество рентгенологов и радиологов».
• Барышникова И.Ю., м.н. Москва) Общероссийская общественная организация содействия развитию лучевой диагностики и терапии «Российское общество рентгенологов и радиологов».
• Берген Т.А., д.м.н. Новосибирск) Общероссийская общественная организация содействия развитию лучевой диагностики и терапии «Российское общество рентгенологов и радиологов».
• Рычина И.Е., м.н. Москва) Общероссийская общественная организация содействия развитию лучевой диагностики и терапии «Российское общество рентгенологов и радиологов».
• Синицын В.Е., д.м.н., профессор (Москва) Общероссийская общественная организация содействия развитию лучевой диагностики и терапии «Российское общество рентгенологов и радиологов».
• Юрпольская Л.А., д.м.н (Москва) Общероссийская общественная организация содействия развитию лучевой диагностики и терапии «Российское общество рентгенологов и радиологов».
Конфликт интересов отсутствует.
Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
• Врач-детский кардиолог.
• Врач-кардиолог.
• Врач-сердечно-сосудистый хирург.
• Врач-хирург.
• Врач ультразвуковой диагностики.
• Врач функциональной диагностики.
• Врач-педиатр.
• Врач по рентгенэндоваскулярной диагностике и лечению.
• Врач-рентгенолог.
В ходе разработки КР использованы международные шкалы уровня убедительности рекомендаций и уровня достоверности доказательств ( Таблицы 1 и 2), а также новая система шкал УДД и УУР для лечебных, реабилитационных, профилактических вмешательств и диагностических вмешательств ( Таблицы 3, 4 и 5), введенная в 2018 г. ФГБУ ЦЭККМП Минздрава РФ. Формирование Национальных рекомендаций проводилось на основе рекомендаций ЕОК, с учетом национальной специфики, особенностей обследования, лечения, учитывающих доступность медицинской помощи. По этой причине в тексте настоящих клинических рекомендаций, одновременно использованы две шкалы оценки достоверности доказательств тезисов рекомендаций: уровни достоверности доказательств ЕОК с УУР и УДД. Добавлены классы рекомендаций ЕОК, позволяющие оценить необходимость выполнения тезиса рекомендаций.
Таблица 1. Классы показаний согласно рекомендациям Европейского общества кардиологов (ЕОК).
| I | Доказано или общепризнанно, что диагностическая процедура, вмешательство/ лечение являются эффективными и полезными | Рекомендовано/показано |
| II IIa IIb | Противоречивые данные и/или мнения об эффективности/пользе диагностической процедуры, вмешательства, лечения Большинство данных/мнений в пользу эффективности/пользы диагностической процедуры, вмешательства, лечения Эффективность/польза диагностической процедуры, вмешательства, лечения установлены менее убедительно | Целесообразно применять Можно применять |
| III | Данные или единое мнение, что диагностическая процедура, вмешательство, лечение бесполезны /неэффективны, а в ряде случаев могут приносить вред. | Не рекомендуется применять |
Таблица 2. Уровни достоверности доказательств согласно рекомендациям Европейского общества кардиологов (ЕОК).
| A | Данные многочисленных рандомизированных клинических исследований или метаанализов |
| в | Данные получены по результатам одного рандомизированного клинического исследования или крупных нерандомизированных исследований |
| с | Согласованное мнение экспертов и/или результаты небольших исследований, ретроспективных исследований, регистров |
Таблица 3. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований с применением метаанализа |
| 3 | Исследования без последовательного контроля референсным методом, или исследования с референсным методом, не являющимся независимым от исследуемого метода, или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 4. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| 1 | Систематический обзор РКИ с применением метаанализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением метаанализа |
| 3 | Нерандомизированные сравнительные исследования, в тч когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 5. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3.
Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата.• Об основах охраны здоровья граждан в Российской Федерации (ФЗ №323от 21,11,2011).
• Порядок оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями(Приказ Минздрава России №918н от 15,11,2012).
Технология выполнения трансторакальной эхокардиографии.
Требования:
У новорожденных: датчики с частотой 7,5-12 МГц, у взрослых - 2,5-7 МГц.
Противопоказания. Нет.
Ограничения. Случаи неудовлетворительного акустического окна.
Важные показатели при анализе и интерпретации полученных изображений:
Проведение трансторакальнойЭхоКГ.
Обзорная эхокардиография.
Для исключения сочетанного ВПС, оценки размеров и сократительной функции сердца, функциональной состоятельности клапанов (митрального и аортального):
• Конечно-диастолический размер левого желудочка (ЛЖ) и количественная оценка сократительной функции ЛЖ определяют в М-режиме из левого парастернального доступа в проекции по длинной оси ЛЖ или короткой оси ЛЖ на уровне конца створок митрального клапана (МК), которые будут служить ориентиром для постановки курсора - перпендикулярно линии смыкания створок МК. Измерения производят от задней поверхности межжелудочковой перегородки до передней поверхности задней стенки ЛЖ.
• Визуальная оценка ЛЖ. Из апикальной четырехмерной позиции в сравнении с правыми отделами.
• Правое предсердие (линейные размеры по сравнению с левым предсердием в проекции 4-х камер сердца, площадь (в норме менее 11 см2/м2)).
• Конечно-диастолический размер (КДР) правого желудочка (ПЖ ) в проекции по короткой оси ЛЖ или 4-х камер по отношению к конечно-диастолическому размеру ЛЖ (отношение более 1 свидетельствует об увеличении). У взрослых КДР базальный более 47 мм (у мужчин) и более 43 мм (у женщин), в ср/3 более 35 мм (у женщин) и 42 мм (у мужчин), продольный размер более 87 мм (у мужчин) и 80 мм (у женщин) при апикальном доступе в проекции 4-х камер указывают на увеличение ПЖ.
• Линейные размеры ПЖ. Измерение выполняют в апикальном доступе в проекции 4 камер, где МЖП является биссектрисой сектора сканирования и визуализируется правая верхняя легочная вена. Может визуализироваться уплощение межжелудочковой перегородки в диастолу.
• Оценка систолической функции ПЖ. Систолическая экскурсия трикуспидального кольца (TAPSE, у взрослых TAPSE worse 17 мм свидетельствует о выраженной дисфункции ПЖ, у детей необходим подсчет Z-баллов), фракция изменения площади ПЖ (норма более 35%), скорость систолического смещения трикуспидального клапана в режиме тканевой допплерографии (у взрослых S’ в норме более 9,5 см/с.S ʹ worse 9,5 см/с - предиктор фракции выброса ПЖ worse 40% [5, 24, 25]), маркер глобальной сократимости.
• Диаметр фиброзного кольца (ФК) аортального клапана, размеры корня и восходящей аорты: из левого парастернального доступа по длинной оси.
ДМПП. Определяется из субкостального доступа. Используется модификация 4-камерной проекции по длинной оси предсердий, бикавальная проекция с акцентом на нижнюю полую вену (НПВ) или верхнюю полую вену (ВПВ). Проекция по короткой оси на уровне аортального клапана из левого парастернального доступа может быть полезна. Измерение максимального размера (ширины) дефекта производят по двум взаимоперпендикулярным направлениямв режиме цветного допплеровского картирования (отверстие может иметь овальную форму). Необходимы качественные настройки УЗ-аппарата для устранения чрезмерного растекания цвета по ткани межпредсердной перегородки, что может приводить к завышению истинного размера дефекта. Малые дефекты - размер менее 5.
Определение гемодинамической значимости шунтирования:
• С помощью цветного допплеровского картирования определяют наличие, количество и направление шунтирования крови через межпредсердную перегородку (МПП). Для лучшей визуализации низкоскоростных потоков шунтирования крови на уровне МПП скорость цветовой шкалы может быть снижена (до 25-40 см/с) и скорректирована по цветопередаче (уменьшить усиление цвета, Gain). Режим импульсно-волнового допплера также можно использовать для обнаружения двунаправленного шунтирования в дополнение к цветовому допплеровскому картированию.
• Оценка отношения легочного кровотока к системному (Qp/Qs). Следует измерить диаметр фиброзных колец аортального и легочного клапанов и интеграл потока в аорту и легочную артерию в режиме импульсно волнового допплера. Полулунные клапаны должны быть без стеноза и выраженной недостаточности. Измерять отношение Qp/Qs не имеет смысла при наличии высокого легочного сосудистого сопротивления (например, новорожденные) или высокой легочной гипертензии; при умеренной легочной гипертензии четких рекомендаций нет (например, клиническая значимость показателя Qp/Qs у пациентов с пневмонией, бронхо-легочной дисплазией, хроническими обструктивными заболеваниями легких не ясна).
• Оценка расширения правого предсердия и правого желудочка, легочного ствола, ускорение кровотока на легочном клапане из-за несоответствия диаметра фиброзного кольца и протекающего через него увеличенного объема крови.
Вторичный ДМПП следует отличать от открытого овального окна. В случае открытого овального окна рядом с дефектом визуализируется лоскут первичной перегородки и сброс крови в режиме ЦДКимеет косой ход. Вторичный ДМПП может сочетаться с так называемой аневризмой МПП, выпячивание перегородки вследствие ее истончения или сильного растяжения на глубину более 10 При наличии аневризмы измеряют ее основание и глубину, а также количество и диаметр расположенных в ней ДМПП.
Отбор для эндоваскулярного закрытия. Следует определять тип ДМПП - должен быть вторичный, а также нужно измерить края - аортальный (расстояние между краем дефекта и аортой); край до атриовентрикулярного клапана; край до ВПВ и до НПВ (нижнее-задний); задний - между краем дефекта и задней стенкой предсердия; край до верхней правой легочной вены. Длина краев должна быть более 5 мм для чрескожного транскатетерного закрытия вторичного ДМПП.
Сеть Хиари представляет собой остаток клапана венозного синуса и проявляется в виде нитевидной структуры в различных местах ПП, в том числе вблизи устья НПВ и коронарного синуса. Следует дифференцировать с мембраной ПП, удлиненной Евстахиевой заслонкой. Важно указывать о наличии дополнительных структур в ПП особенно у пациентов, планирующих эндоваскулярное закрытие ДМПП, поскольку они могут мешать прохождению через ПП проводников, катетеров.
Легочная гипертензия. У пациентов с ДМПП высокая легочная гипертензия формируется достаточно поздно, после длительной объемной перегрузки и периода относительной компенсации. При этом развитие высокой легочной гипертензии часто сопровождается значительной дилатацией и дисфункцией ПЖ, схожей с идиопатической легочной артериальной гипертензией. Для эхокардиографической диагностики вероятности легочной гипертензии используют методики, описанные в соответствующих руководствах.
Приложение В.
Информация для пациента.Дефект межпредсердной перегородки (ДМПП) - второй по частоте врожденный порок сердца. При этом пороке с рождения имеется отверстие в перегородке, разделяющей правое и левое предсердие на две отдельные камеры.
При существовании отверстия в перегородке возникает шунт со сбросом крови слева направо, то есть из левого предсердия в правое, в следствие чего в последнее поступает большой объем крови. В таком случае правое предсердие испытывает нагрузку объемом и со временем в нем повышается давление. Длительное существование большого дефекта между предсердиями приводит к перегрузке малого круга кровообращения и развитию правожелудочковой недостаточности и легочной гипертензии, то есть наносит вред сердцу и легким. Период новорожденности и грудной возраст у подавляющего большинства детей проходит гладко, дети не нуждаются в назначении медикаментозной терапии и хирургической коррекции порока. Маленькие дефекты могут спонтанно закрываться на первом году жизни или в раннем детском возрасте, не требуют лечения и не влияют на развитие ребенка. Симптомы перегрузки возникают, как правило при больших дефектах, у детей старше 1 года жизни и проявляются отставанием в физическом развитии у детей, одышкой, тахикардией, снижением толерантности к физическим нагрузкам и частыми бронхолегочными заболеваниями. Возможно также развитие нарушений ритма сердца, в следствие перерастяжения полости правого предсердия. У взрослых, при сохранении дефекта между предсердиями могут возникать преходящие нарушения мозгового кровообращения. При наличии варикозного расширения вен нижних конечностей, или склонности к тромбообразованию, венозная кровь из правого предсердия может сбрасываться в левое и попадать через левый желудочек в аорту, от которой отходят сосуды, питающие головной мозг. Большинство женщин с ДМПП могут выносить беременность, однако при больших дефектах или при наличии таких осложнений, как сердечная недостаточность, легочная гипертензия или аритмии, риск осложненного течения беременности резко возрастает. Качество жизни и ее продолжительность, при наличии дефекта межпредсердной перегородки, резко снижаются во взрослом возрасте, как правило, около 30 лет. В редких случаях признаки и симптомы заболевания могут появиться гораздо позже.
Чтобы избежать подобного естественного течения порока, рекомендуют отверстие закрывать хирургическим путем. Выбор хирургического вмешательства зависит от расположения дефекта межпредсердной перегородки, сочетания его с другими аномалиями развития сердца и определяется врачом.
Выделяют:
- «вторичный» ДМПП - располагается в центре межпредсердной перегородки, имеет края со всех сторон;
- «первичный» ДМПП - располагается в нижней части перегородки, прилегает к атриовентрикулярным клапанам и как правило, является частью более сложного врожденного порока сердца;
- дефект венозного синуса - локализуется в верхней части перегородки, встречается редко;
- дефект коронарного синуса - представляет собой дефект между коронарным синусом, который является частью венозной системы сердца, и левым предсердием.
Возможны несколько видов хирургических вмешательств по устранению дефекта межпредсердной перегородки:
- закрытие дефекта безоперационным методом - то есть доступом через сосуд, без разрезов на теле. При таком методе дефект закрывают специальным устройством в виде зонтика - окклюдером***, который проводят по катетеру в сложенном виде, и раскрывают в предсердии, пройдя через дефект;
- пластика ДМПП в условиях искусственного кровообращения - операция на открытом сердце, в ходе которой дефект закрывается заплатой.
Сегодня оба способа широко применяются с отличными результатами. Выбор способа закрытия дефекта зависит от ряда факторов и определяется совместно кардиологом и кардиохирургом. В любом случае вмешательство не носит экстренный характер, сроки выполнения операции можно заранее спланировать. После успешно выполненной операции симптомы заболевания исчезают, качество жизни не страдает.
Приложение Г1-ГN.
Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях.Не применяются.
|
|
Год актуализации информации
2023.
Связанные заболевания
Связанные стандарты мед. помощи
- Стандарт медицинской помощи больным врожденными аномалиями (пороками развития) системы кровообращения
- Стандарт медицинской помощи больным с врожденными аномалиями (пороками развития) сердечной перегородки
- Стандарт специализированной медицинской помощи при врожденных аномалиях (пороках развития) сердечной перегородки