МКБ-10 коды
- МКБ-10
- M16 Коксартроз [артроз тазобедренного сустава]
- M16.1 Другой первичный коксартроз
- M16.9 Коксартроз неуточненный
- M16.0 Первичный коксартроз двусторонний
- M16.3 Другие диспластические коксартрозы
- M16.6 Другие вторичные коксартрозы двусторонние
- M16.5 Другие посттравматические коксартрозы
- M16.7 Другие вторичные коксартрозы
|
|
Вступление
МКБ 10:
M16, M16.0 , M16.1, M16.6, M16.7, M16.9.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР431.
URL:
Профессиональные ассоциации:
• Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
Утверждены.
на заседании Президиума АТОР XX.XX.2016 г. г. Москва __ __________201_ г.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
M16, M16.0 , M16.1, M16.6, M16.7, M16.9.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР431.
URL:
Профессиональные ассоциации:
• Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
Утверждены.
на заседании Президиума АТОР XX.XX.2016 г. г. Москва __ __________201_ г.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
Профессиональные ассоциации
• Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
 Список сокращений
Список сокращений
ТБС - тазобедренный сустав.
ЭП - эндопротезирование.
VAS - визуально-аналоговая шкала.
Д.м.н. - доктор медицинских наук.
М.н. - кандидат медицинских наук.
КТ - компьютерная томография.
МЗ РФ - Министерство здравоохранения Российской Федерации.
МРТ - магнитно-резонансная томография.
НИИ- Научно-исследовательский институт.
РИД - радиоизотопная диагностика.
РКИ - рандомизированное контролируемое исследование.
РФ - Российская Федерация.
УЗИ - ультразвуковое исследование.
ЭП - эндопротезирование.
VAS - визуально-аналоговая шкала.
Д.м.н. - доктор медицинских наук.
М.н. - кандидат медицинских наук.
КТ - компьютерная томография.
МЗ РФ - Министерство здравоохранения Российской Федерации.
МРТ - магнитно-резонансная томография.
НИИ- Научно-исследовательский институт.
РИД - радиоизотопная диагностика.
РКИ - рандомизированное контролируемое исследование.
РФ - Российская Федерация.
УЗИ - ультразвуковое исследование.
Термины и определения
Эндопротезирование тазобедренного сустава. Высокотехнологичная операция, заключающаяся в замене тазобедренного сустава на искусственный.
Тотальное эндопротезирование. Вариант эндопротезирования с имплантацией как бедренного, так и вертлужного компонентов эндопротеза.
Гибридное эндопротезирование. Вариант эндопротезирования сочетающий установку вертлужного компонента бесцементной фиксации и бедренного компонента цементной фиксации.
Остеофиты. Краевые костные разрастания по краю вертлужной впадины и границе головки и шейки бедренной кости.
Контрактура. Ограничение амплитуды движений в суставе.
Импинджмент. Патологический контакт сочленяющихся костей в суставе, сопровождающийся болью, дискомфортом и рентгенологической картиной структурных изменений сочленяющихся костей в месте патологического контакта.
Тотальное эндопротезирование. Вариант эндопротезирования с имплантацией как бедренного, так и вертлужного компонентов эндопротеза.
Гибридное эндопротезирование. Вариант эндопротезирования сочетающий установку вертлужного компонента бесцементной фиксации и бедренного компонента цементной фиксации.
Остеофиты. Краевые костные разрастания по краю вертлужной впадины и границе головки и шейки бедренной кости.
Контрактура. Ограничение амплитуды движений в суставе.
Импинджмент. Патологический контакт сочленяющихся костей в суставе, сопровождающийся болью, дискомфортом и рентгенологической картиной структурных изменений сочленяющихся костей в месте патологического контакта.
Описание
Первичный коксартроз - заболевание суставов, приводящее к локальному разрушению суставного хряща, сопровождаемое ремоделированием субхондральной кости, и последующим образованием остеофитов (костных разрастаний по краям костей, образующих сустав) [1].
Причины
Первичный артроз тазобедренного сустава относится к числу гетерогенных расстройств, причина которых до сих пор остаться окончательна не ясна. До сих пор не выделен какой-то один фактор ответственный за развитие остеоартроза тазобедренного сустава. Вероятнее всего развитие коксартроза рекомендовано расценивать как следствие влияния на него «ассоциаций» различных биологических и механических факторов, таких как метаболические расстройства, генетическая или наследственная предрасположенность, возраст, аномалии развития сосудов, наличие избыточного веса и неблагоприятных условий окружающей среды и труда, а также сопутствующие заболевания [2,3,4,5,6,7,8,9]. Так же к факторам, способствующим развитию заболевания следует относить и патологически измененный процесс репарации структур сустава в ответ, на какой-либо повреждающий агент [1,7,8,9,10].
Пусковым механизмом развития коксартроза являются изменения параметров и морфологии гиалинового хряща. В результате многочисленных исследований было установлено, что дегенерация хряща увеличивается по мере прогрессирования стадии заболевания, причем дегенерация хряща впадины способствует развитию аналогичного процесса в головке бедренной кости [10,11,12].
Гиалиновый хрящ поражается намного чаще в вертлужной впадине, чем в головке: 72,2% и 16,7% соответственно. Страдает в основном передневерхняя поверхность вертлужной впадины [13,14].
Для этого заболевания характерно прогрессирующее течение. Это приводит к утрате трудоспособности и инвалидности, изменению всего жизненного уклада человека, что делает проблему лечения этой патологии не только медицинской, но и социальной [15].
Пусковым механизмом развития коксартроза являются изменения параметров и морфологии гиалинового хряща. В результате многочисленных исследований было установлено, что дегенерация хряща увеличивается по мере прогрессирования стадии заболевания, причем дегенерация хряща впадины способствует развитию аналогичного процесса в головке бедренной кости [10,11,12].
Гиалиновый хрящ поражается намного чаще в вертлужной впадине, чем в головке: 72,2% и 16,7% соответственно. Страдает в основном передневерхняя поверхность вертлужной впадины [13,14].
Для этого заболевания характерно прогрессирующее течение. Это приводит к утрате трудоспособности и инвалидности, изменению всего жизненного уклада человека, что делает проблему лечения этой патологии не только медицинской, но и социальной [15].
Эпидемиология
Первичный коксартроз относится к числу наиболее распространенных дегенеративно-дистрофических заболеваний тазобедренного сустава. Тем не менее, по заключению National сollaborating сentre for сhronic сonditions сделать выводы о распространенности артроза тазобедренного сустава практически невозможно. [1]. С одной стороны, это объясняется отсутствием единого определения и множеством переменных диагностических критериев заболевания. [2,3,4,5,6,7,8,9,10,16]. Так в Ирландии при проведении исследования в возрастной группе старше 55 лет диагноз коксартроз был поставлен большинству пациентов, однако у многих из них заболевание протекало бессимптомно и являлось рентгенологической находкой [17]. Так же рекомендовано помнить, что рентгенологической диагностики часто бывает недостаточно для постановки диагноза. В исследовании, проведенном еще в 1989 году, Lawrence с соавторами показали, что у пациентов в возрасте от 24 до 74 лет рентгенологические признаки заболевания наблюдались в 12% случаев, тогда как по результатам патоморфологического исследования были зафиксированы выраженные дегенеративно-дистрофические изменения суставов при полном отсутствии рентгенологических изменений.
С другой стороны, отсутствие в некоторых странах, в том числе и на территории Российской Федерации единого регистра, включавшего бы в себя все случаи эндопротезирования или иные методы хирургического лечения тазобедренного сустава у пациентов, страдающих различными вариантами артроза тазобедренного сустава, делает невозможным составить единую картину о эпидемиологии данного заболевания на территории этих стран.
Косвенные выводы по эпидемиологии артроза тазобедренного сустава можно сделать на основании отдельных публикаций. Так по данным Scott симптоматическими формами заболевания страдают от 10 до 20% населения земного шара. На территории Ирландии различными формами артрита страдают около 34% мужчин и 23% женщин. [17]. Эти данные согласуются с данными опубликованными NHS Institute for Innovation and Improvement. По подсчетам организации в Великобритании 8,5 миллионов людей испытывают дискомфорт и болевые ощущения, связанные с дегенеративно-дистрофическими изменениями в тазобедренных и других суставах. Таким образом, более 30% всех жителей Великобритании и Ирландии страдают от различных проявлений артроза тазобедренного сустава [1].
В возрасте до 50 лет заболеванием страдают преимущественно представители мужского пола. С увеличением возраста заболевание поражает преимущественно женщин.
Nevitt и соавторы в своей работе, опубликованной в 2002 году указывали, что различными формами артроза тазобедренного сустава, в сравнении с другими суставами наиболее часто страдают представители Европеойдной и Негройдной рас, а также жители Азии и Восточной Индии [1,18].
Рост частоты заболевания артрозом тазобедренного сустава среди жителей Европы объясняется прогрессивным старением населения, плохой физической формой и увеличением числа тучных людей в этом географическом регионе [1,19].
С другой стороны, отсутствие в некоторых странах, в том числе и на территории Российской Федерации единого регистра, включавшего бы в себя все случаи эндопротезирования или иные методы хирургического лечения тазобедренного сустава у пациентов, страдающих различными вариантами артроза тазобедренного сустава, делает невозможным составить единую картину о эпидемиологии данного заболевания на территории этих стран.
Косвенные выводы по эпидемиологии артроза тазобедренного сустава можно сделать на основании отдельных публикаций. Так по данным Scott симптоматическими формами заболевания страдают от 10 до 20% населения земного шара. На территории Ирландии различными формами артрита страдают около 34% мужчин и 23% женщин. [17]. Эти данные согласуются с данными опубликованными NHS Institute for Innovation and Improvement. По подсчетам организации в Великобритании 8,5 миллионов людей испытывают дискомфорт и болевые ощущения, связанные с дегенеративно-дистрофическими изменениями в тазобедренных и других суставах. Таким образом, более 30% всех жителей Великобритании и Ирландии страдают от различных проявлений артроза тазобедренного сустава [1].
В возрасте до 50 лет заболеванием страдают преимущественно представители мужского пола. С увеличением возраста заболевание поражает преимущественно женщин.
Nevitt и соавторы в своей работе, опубликованной в 2002 году указывали, что различными формами артроза тазобедренного сустава, в сравнении с другими суставами наиболее часто страдают представители Европеойдной и Негройдной рас, а также жители Азии и Восточной Индии [1,18].
Рост частоты заболевания артрозом тазобедренного сустава среди жителей Европы объясняется прогрессивным старением населения, плохой физической формой и увеличением числа тучных людей в этом географическом регионе [1,19].
|
|
Классификация
Наиболее распространенными считаются классификации по Н.С. Косинской (1961) [25] и по Tonnis. Встречается еще 4-х стадийная классификация Kellgren и Lawrence [26] (Таб. 1).
Классификации по Н.С. Косинской (1961), Tonnis, Kellgren и Lawrence Таблица 1.
Классификации по Н.С. Косинской (1961), Tonnis, Kellgren и Lawrence Таблица 1.
| Классификация по Н.С. Косинской (1961) |
| I стадия- незначительное ограничение движений, небольшое, неотчетливое, неравномерное сужение суставной щели, легкое заострение краев суставных поверхностей (начальные остеофиты); |
| II стадия- ограничение подвижности в суставе, грубый хруст при движениях, умеренная амиотрофия, выраженное сужение суставной щели в 2-3 раза по сравнению с нормой, значительные остеофиты, субхондральный остеосклероз и кистовидные просветления в эпифизах |
| III стадия - деформация сустава, ограничении ее тугоподвижности, полное отсутствие суставной щели, деформация и уплотнение суставных поверхностей эпифизов, обширные остеофиты, суставные «мыши», субхондральные кисты. |
| Классификация Келлгрен-Лоуренса. |
| 0 стадия - признаки артроза не визуализируются. |
| I стадия - определяются незначительные краевые остеофиты без изменения высоты суставной щели. |
| II стадия - определяются значительные краевые остеофиты без изменения высоты суставной щели. |
| III стадия - определяются значительные краевые остеофиты с умеренным снижением высоты суставной щели. |
| IV стадия - определяются значительные краевые остеофиты, субхондральный остеосклероз, значительное сужение высоты суставной щели. |
| Классификация Tonnis |
| I стадия- увеличивается склероз головки и вертлужной впадины, небольшое сужение суставной щели, и небольшие заострения краев суставной щели |
| II стадия - небольшие кисты в головке или вертлужной впадине, умеренное сужение суставной щели, и умеренная потеря сферичности головки бедренной кости |
| III стадия - крупные кисты в головке или вертлужной впадине, суставная щель отсутствует или значительно ссужена, тяжелая деформация головки бедренной кости, или признаки некроза |
Диагностика
Исторически диагностика деформирующего артроза основывается на результатах клинического и рентгенологического исследований [27].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 2+).
Комментарии. Жалобы пациентов с первичным коксартрозом напрямую зависят от стадии патологического процесса. [29,30]. Боль в тазобедренном суставе в случае первичного коксартроза возникает при нагрузке или движении и усиливается после ходьбы. Боли локализуются локализуется, прежде всего, в паховой области. Она может иррадиировать по передней и боковой поверхностям бедра, в переднюю часть коленного сустава, редко - в ягодичную область. Возникает тугоподвижность, контрактура конечности (на поздних стадиях), а функциональные нарушения, приводят к снижению самообслуживания и продолжительности ходьбы. [29,30].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 2+).
Комментарии. Функцию сустава рекомендовано оценивать по степени ежедневной активности и походке. В понятие ежедневной активности рекомендовано включать возможность подъема по лестнице и пользования общественным транспортом, свободного передвижения, использование дополнительной опоры при ходьбе, возможность надевания носков и ботинок. При оценке походки рекомендовано обращать внимание на степень опоры пациента на ногу, наличие хромоты, расстояние, которое может пройти больной. Рекомендовано обратить особое внимание также на выражение лица пациента и оценить степень дискомфорта, который он может испытывать [20,21,21,22,24].
Обследование пациента рекомендовано проводить в вертикальном и горизонтальном положениях, а также во время ходьбы [25,26].
• Рекомендован стандартный комплекс лабораторных исследований, включающий в себя клинический и биохимический анализы крови, общий анализ мочи, коагулограмму, определение маркеров гепатита и сифилиса, группы крови и резус-фактора [27,29].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии: Анализы назначаются с целью оценки состояния внутренних органов и систем пациента [29].
Уровень убедительности рекомендаций В (уровень достоверности доказательств -2++).
Комментарии: Для правильной рентгенологической диагностики и интерпретации коксартроза рекомендуется:
1) Рентгенологическая характеристика вертлужной впадины.
2) Рентгенологическая характеристика проксимального отдела бедренной кости.
3) Рентгенологические признаки соотношения вертлужной впадины и головки бедренной кости - а) угол Виберга; б) линия Шентона; в) угол вертикального соответствия; г) степень покрытия головки бедренной кости.
Линия Шентона - линия, проводимая по внутреннему краю шейки бедренной кости к верхнему краю запирательного отверстия, дугообразна.
Угол Виберга - показывает степень погружения головки в вертлужную впадину. В норме у взрослых угол Wiberg находится в пределах от 26° до 35°. Он рассчитывается путем измерения угла между двумя линиями: (1) линия, проходящяя через центр головки бедренной кости, перпендикулярная к поперечной оси таза, и (2) линия, проходящяя через центр головки бедренной кости, проходящей через наиболее верхнелатеральную точку склерозированной несущей зоны вертлужной впадины.
Угол Вертикального соответствия - образуется между линиями, соединяющими края вертлужной впадины и центр головки бедренной кости с серединой шейки бедренной кости; величина угла составляет от 70° до 90°.
Степень покрытия головки бедренной кости - отношение между поперечным размером головки бедренной кости и расстоянием от внутреннего края головки бедра до наружного края вертлужной впадины [14,29,30,32].
Рентгенологическая характеристика вертлужной впадины: [14,32].
На начальных стадиях заболевания как правило нормопластична. С прогрессированием артроза ее глубина может увеличиваться за счет краевых разрастаний. Также может определяться снижение качества костной ткани.
Впадина имеет правильную форму, нормальную антеверсию. На начальных стадиях заболевания центр ротации не смещен. С прогрессированием заболевания может нарастать латерализация за счет формирования центрального остеофита. С прогрессированием заболевания в верхних отделах формируется кисты. [14,32].
Рентгенологическая характеристика бедренной кости:
Для первичного коксартроза характерна нормоплазия с постепенно сужающимся или прямым бедренным каналом бедренной кости. Нормальная антеверсия и длина шейки бедра. Нормальное расположение большого вертела. Головка бедренной кости нормальной формы и размеров. На поздних стадиях заболевания может увеличиваться за счет краевых остеофитов. С прогрессированием заболевания в головке бедренной кости определяется кистовидная перестройки.
На первой стадии заболевания увеличивается склероз головки и вертлужной впадины, небольшое сужение суставной щели, и небольшие заострения краев суставной щели. В последствии неблагоприятное, с точки зрения биомеханики, распределение нагрузок в суставе обусловленное формированием остеофитов вызывает постоянное смещение головки латерально, что приводит к избыточному давлению на ограниченный участок вертлужной впадины и головки бедренной кости. В результате этого, с одной стороны, происходит развитие кист на месте концентрации напряжения (как правило, это симметричные участки в головке и крыше вертлужной впадины), с другой - развиваются оссификаты на месте постоянного напряжения капсулы сустава - в области прикрепления хрящевой губы к краю вертлужной впадины и нижнего отдела головки бедренной кости и вертлужной впадины.
Для определения структуры и повреждений суставной губы, а также хряща возникающем при первичном коксартрозе рекомендовано выполнение КТ и МРТ исследования.
• Рекомендовано выявление заболеваний с относительно схожей клинической картиной [14,32].
Комментарии. Среди заболеваний со схожей клинической картиной можно выделить воспалительный артрит, отличающийся жалобами на боли или скованность в периоды сна или в состоянии покоя, боли или тугоподвижность в других суставах - лучезапястных, локтевых, коленных, плечевых [16, 29, 40].
Среди воспалительных артритов выделяют: ревматоидный артрит, псориатический, болезнь Бехтерева, подагрический, псевдоподагра (пирофосфат артропатии), реактивный артрит, артрит, связанный с заболеваниями соединительной ткани, такие как системная красная волчанка. Другим схожим заболеванием, часто маскирующем проблемы области сустава могут быть остеохондроз пояснично-крестцового отдела позвоночника и различные варианты радикулопатий, для которых характерен болевой синдром в нижней части спины, иррадиирующие боли в нижние конечности [14,29,30,32].
2,1 Жалобы и анамнез.
• При обследовании пациента с подозрением на первичный коксартроз рекомендован тщательный сбор анамнеза и проведение клинического осмотра [29,30].Уровень убедительности рекомендаций с (уровень достоверности доказательств - 2+).
Комментарии. Жалобы пациентов с первичным коксартрозом напрямую зависят от стадии патологического процесса. [29,30]. Боль в тазобедренном суставе в случае первичного коксартроза возникает при нагрузке или движении и усиливается после ходьбы. Боли локализуются локализуется, прежде всего, в паховой области. Она может иррадиировать по передней и боковой поверхностям бедра, в переднюю часть коленного сустава, редко - в ягодичную область. Возникает тугоподвижность, контрактура конечности (на поздних стадиях), а функциональные нарушения, приводят к снижению самообслуживания и продолжительности ходьбы. [29,30].
2,2 Физикальное обследование.
• Рекомендована оценка общего состояния, роста и массы тела [20,21,21,22,24].Уровень убедительности рекомендаций с (уровень достоверности доказательств - 2+).
Комментарии. Функцию сустава рекомендовано оценивать по степени ежедневной активности и походке. В понятие ежедневной активности рекомендовано включать возможность подъема по лестнице и пользования общественным транспортом, свободного передвижения, использование дополнительной опоры при ходьбе, возможность надевания носков и ботинок. При оценке походки рекомендовано обращать внимание на степень опоры пациента на ногу, наличие хромоты, расстояние, которое может пройти больной. Рекомендовано обратить особое внимание также на выражение лица пациента и оценить степень дискомфорта, который он может испытывать [20,21,21,22,24].
Обследование пациента рекомендовано проводить в вертикальном и горизонтальном положениях, а также во время ходьбы [25,26].
2,3 Лабораторная диагностика.
В настоящее время отсутствует «золотой стандарт» лабораторной диагностики остеоартроза, что связано со слишком малой концентрацией маркёров в крови и моче, а также наслоением параллельно текущих патологических процессов в других суставах.• Рекомендован стандартный комплекс лабораторных исследований, включающий в себя клинический и биохимический анализы крови, общий анализ мочи, коагулограмму, определение маркеров гепатита и сифилиса, группы крови и резус-фактора [27,29].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1).
Комментарии: Анализы назначаются с целью оценки состояния внутренних органов и систем пациента [29].
2,2 Инструментальная диагностика.
• Рекомендована рентгенография тазобедренного сустава как наиболее простой и традиционный метод обследования больных [14,29,30,32].Уровень убедительности рекомендаций В (уровень достоверности доказательств -2++).
Комментарии: Для правильной рентгенологической диагностики и интерпретации коксартроза рекомендуется:
1) Рентгенологическая характеристика вертлужной впадины.
2) Рентгенологическая характеристика проксимального отдела бедренной кости.
3) Рентгенологические признаки соотношения вертлужной впадины и головки бедренной кости - а) угол Виберга; б) линия Шентона; в) угол вертикального соответствия; г) степень покрытия головки бедренной кости.
Линия Шентона - линия, проводимая по внутреннему краю шейки бедренной кости к верхнему краю запирательного отверстия, дугообразна.
Угол Виберга - показывает степень погружения головки в вертлужную впадину. В норме у взрослых угол Wiberg находится в пределах от 26° до 35°. Он рассчитывается путем измерения угла между двумя линиями: (1) линия, проходящяя через центр головки бедренной кости, перпендикулярная к поперечной оси таза, и (2) линия, проходящяя через центр головки бедренной кости, проходящей через наиболее верхнелатеральную точку склерозированной несущей зоны вертлужной впадины.
Угол Вертикального соответствия - образуется между линиями, соединяющими края вертлужной впадины и центр головки бедренной кости с серединой шейки бедренной кости; величина угла составляет от 70° до 90°.
Степень покрытия головки бедренной кости - отношение между поперечным размером головки бедренной кости и расстоянием от внутреннего края головки бедра до наружного края вертлужной впадины [14,29,30,32].
Рентгенологическая характеристика вертлужной впадины: [14,32].
На начальных стадиях заболевания как правило нормопластична. С прогрессированием артроза ее глубина может увеличиваться за счет краевых разрастаний. Также может определяться снижение качества костной ткани.
Впадина имеет правильную форму, нормальную антеверсию. На начальных стадиях заболевания центр ротации не смещен. С прогрессированием заболевания может нарастать латерализация за счет формирования центрального остеофита. С прогрессированием заболевания в верхних отделах формируется кисты. [14,32].
Рентгенологическая характеристика бедренной кости:
Для первичного коксартроза характерна нормоплазия с постепенно сужающимся или прямым бедренным каналом бедренной кости. Нормальная антеверсия и длина шейки бедра. Нормальное расположение большого вертела. Головка бедренной кости нормальной формы и размеров. На поздних стадиях заболевания может увеличиваться за счет краевых остеофитов. С прогрессированием заболевания в головке бедренной кости определяется кистовидная перестройки.
На первой стадии заболевания увеличивается склероз головки и вертлужной впадины, небольшое сужение суставной щели, и небольшие заострения краев суставной щели. В последствии неблагоприятное, с точки зрения биомеханики, распределение нагрузок в суставе обусловленное формированием остеофитов вызывает постоянное смещение головки латерально, что приводит к избыточному давлению на ограниченный участок вертлужной впадины и головки бедренной кости. В результате этого, с одной стороны, происходит развитие кист на месте концентрации напряжения (как правило, это симметричные участки в головке и крыше вертлужной впадины), с другой - развиваются оссификаты на месте постоянного напряжения капсулы сустава - в области прикрепления хрящевой губы к краю вертлужной впадины и нижнего отдела головки бедренной кости и вертлужной впадины.
Для определения структуры и повреждений суставной губы, а также хряща возникающем при первичном коксартрозе рекомендовано выполнение КТ и МРТ исследования.
2,5 Иная диагностика.
При наличии рентгенологического обследования выявление первичного коксартроза коксартроза, как правило, не вызывает трудности [14,29,30,32].• Рекомендовано выявление заболеваний с относительно схожей клинической картиной [14,32].
Комментарии. Среди заболеваний со схожей клинической картиной можно выделить воспалительный артрит, отличающийся жалобами на боли или скованность в периоды сна или в состоянии покоя, боли или тугоподвижность в других суставах - лучезапястных, локтевых, коленных, плечевых [16, 29, 40].
Среди воспалительных артритов выделяют: ревматоидный артрит, псориатический, болезнь Бехтерева, подагрический, псевдоподагра (пирофосфат артропатии), реактивный артрит, артрит, связанный с заболеваниями соединительной ткани, такие как системная красная волчанка. Другим схожим заболеванием, часто маскирующем проблемы области сустава могут быть остеохондроз пояснично-крестцового отдела позвоночника и различные варианты радикулопатий, для которых характерен болевой синдром в нижней части спины, иррадиирующие боли в нижние конечности [14,29,30,32].
|
|
Лечение
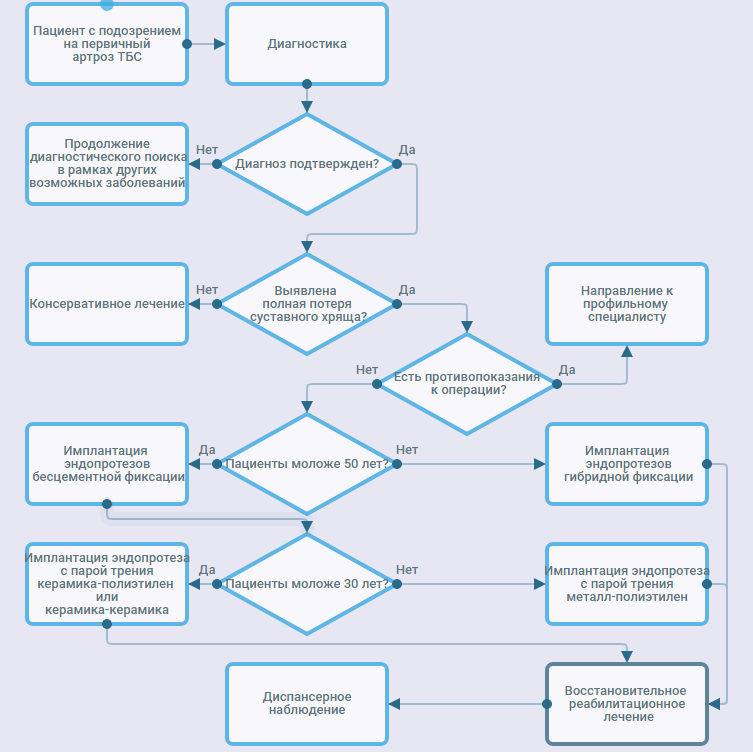
Варианты лечения включают консервативные и хирургические методы, выбор которых зависит от выраженности клинических проявлений, то есть стадии процесса [1,14,29,30,32,33].
• Неоперативное лечение рекомендовано при I-II стадии (по Н.С. Косинской), в то время как хирургическое - при III стадии или случаях неэффективности консервативной терапии больных с 2 стадией процесса [1,14,29,30,32,33].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2+).
• Рекомендовано снижать выраженность болевого синдрома, уменьшить тугоподвижность в нижней конечности [14, 32].
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 3-4).
Немедикаментозная терапия.
• Рекомендована модификация спортивных/физических нагрузок и разгрузка поражённого сустава: избегание воздействия динамических и статических факторов (бег, длительная ходьба, прыжки, подъём тяжестей, пребывание в однообразной рабочей позе ); ношение обуви с хорошо амортизирующей подошвой; дополнительная опора на трость или костыль в руке, противоположной поражённому суставу [14, 32].
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 3).
• Рекомендована лечебная физкультура, направленная на укрепление мышц бедра- признана наиболее эффективным методом снижения болевых ощущений и улучшения функции сустава в долгосрочной перспективе [14, 32].
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 3).
Комментарии. Физически активные пациенты могут убедить, что целевые упражнения являются эффективной формой терапии, однако, многие люди неправильно считают, что любая форма физических упражнений усугубит их состояние. Большинство людей не будет иметь никакого увеличения симптомов, если будет проводиться специальная лечебная физкультура [14, 32].
• Рекомендовано снижение веса при наличии избыточной массы тела (BMI ≥ 25) [14, 32].
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 3).
Комментарии. Хотя зарубежные исследования не показали, что потеря веса изолированно оказывает благотворное влияние на прогрессирование артроза, есть доказательства того, что потеря веса у полных или лиц, страдающих ожирением, улучшает их функциональную способность, а некоторые данные, позволяющие утверждать, что симптомы боли уменьшаются на соответствующую потерю веса [14, 32].
Поскольку существует доказательство того, что артроз может быть вызван механическими факторами в том числе нагрузкой [14, 32] и распространенность артроза растет в совместно с распространенностью ожирения, казалось бы, логично, что снижение веса человека в случае необходимости было бы выгодно для их состояния, как также их для общего состояние здоровья. В клинических испытаниях, уменьшение боли и увеличение функции было отмечено гораздо больше, у лиц, которые предприняли комбинированную диету и программу упражнений, чтобы сбросить лишний вес, чем кто предпринял либо диетические программы или тренировки [14, 32].
Медикаментозная терапия.
Этиотропная фармакотерапия первичного коксартроза до настоящего времени не разработана, поэтому медикаментозное лечение имеет симптоматическую направленность.
• Рекомендовано назначение нестероидных противовоспалительных препаратов [14, 32].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Клиническая противоболевая эффективность всех НПВП примерно одинакова, основное различие заключается в индивидуальной реакции пациента на конкретный препарат, поэтому выбор лекарственного средства является эмпирическим [32]. Для НПВП характерна высокая частота побочных эффектов, наиболее распространёнными и опасными из которых являются эрозивно-язвенные поражения желудка и кишечника, приводящими к кровотечениям и перфорациям желудочно-кишечного тракта (частота 0,25%-1,58%). Факторами риска развития побочных эффектов со стороны ЖКТ считаются возраст ≥ 65 лет, язвенная болезнь или кровотечение из верхних отделов ЖКТ в анамнезе, сопутствующий пероральный приём глюкокортикостероидов или антикоагулянтов, курение, алкоголизм. Так как интенсивность боли может варьировать день ото дня, равно как и в течение дня, целесообразным является приём НПВП по необходимости . В случае выраженного постоянного болевого синдрома предпочтение следует отдавать пролонгированным формам, которые позволяют длительно поддерживать высокий уровень препарата в сыворотке крови. Для улучшения переносимости НПВП и снижения частоты побочных эффектов предлагается комбинировать их с гастропротекторами [32].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Операция эндопротезирования тазобедренного сустава позволяет быстро купировать болевой синдром, восстановить биомеханику пораженного сустава и в короткие сроки осуществить бытовую и профессиональную реабилитацию пациента. Однако, на сегодняшний день основной проблемой, связанной с данным видом оперативных вмешательств, по-прежнему остается выживаемость эндопротезов у пациентов различных возрастных групп страдающих той или иной формой коксартроза в зависимости от возраста, пола, выбора пары трения и типа фиксации компонентов. с.J. Ortiguera и соавторы сравнили отдаленные результаты у 178 пациентов, перенесших эндопротезирование по поводу остеонекроза и первичного коксартроза [42]. Группы были сопоставимы по полу и возрасту, во всех случаях были имплантированы цементные эндопротезы сharnley. По наблюдениям авторов в группе пациентов, которые были моложе 50 лет ревизионные оперативные вмешательства чаще выполнялись пациентам с остеонекрозом головки бедренной кости в сравнении с пациентами, страдавшими первичным коксартрозом.
Сообщения о результатах имплантации эндопротезов гибридной фиксации меняются в зависимости от успеха определенных типов имплантатов, используемых в каждом конкретном исследовании. Однако, не смотря на трудности в сравнении этих работ все, чаще можно сделать отдельные конкретные выводы. Наибольшее количество осложнений при применении вертлужных компонентов цементной и бесцементной фиксации было связано с остеолизом вызванным продуктами износа полиэтилена [52,53]. Со стороны бедренных компонентов цементной фиксации наибольшее количество осложнений наблюдалось при применении ранних техник цементирования. С активным внедрением в практику цементной техники последнего поколения эти проблемы частично были решены, однако частота ревизионных оперативных вмешательств по-прежнему оставалась высокой. Наибольшее количество положительных отдаленных результатов было получено при использовании компонентов бесцементной фиксации. Так в исследовании Fye MA с соавторами сообщается о 94% хороших или превосходных клинических результатах при имплантации компонентов бесцементной фиксации [54].
Немаловажную роль в сроке службы имплантата играет причина, приведшая к развитию остеонекроза головки бедренной кости. Многие из пациентов, страдающих остеонекрозом головки бедренной кости не только предъявляют высокие требования к двигательной активности ввиду молодого возраста, но и могут иметь плохое качество костной ткани, обусловленное хроническим использованием кортикостероидов, злоупотреблением алкоголя, или иными сопутствующими заболеваниями. K.H. Chin с коллегами сравнили 72 пациентов перенесших эндопротезирование [55]. Из пациентов в группе страдающих алкоголизмом отдаленные результаты были хуже, чем в группе пациентов, страдавших другими формами коксартрозом. M.R. Brinker с соавторами сообщили о наблюдении 90 пациентов (средний возраст, 39,9 лет) перенесших эндопротезирование тазобедренного сустава [56]. Исследование показало, что при возрасте пациентов моложе 35 лет наблюдалось большое количество ревизионных оперативных вмешательств. В свою очередь в этой группе наибольшее количество ревизий наблюдалось у пациентов, страдающих системной красной волчанкой или перенесших трансплантацию органов.
Рекомендовано также учитывать возможность изменения анатомии или локальный остеосклероз проксимального отдела бедренной кости вследствие ранее перенесённых органосохраняющих оперативных вмешательств, что может повлечь за собой неправильную ориентировку бедренного компонента в канале, вплоть до перфорации его стенок.
Таким образом, у молодых, активных пациентов с удовлетворительным качеством костной ткани будет оправдана имплантация эндопротеза бесцементной фиксации с применением альтернативных пар трения, тогда как у пациентов более старшего возраста с остеопорозом вызванным сопутствующими заболеваниями будет предпочтительнее имплантация эндопротеза гибридной фиксации.
Для выполнения эндопротезирования рекомендованы как стандартные доступы к тазобедренному суставу (передненаружный и задний), так и миниинвазивные (передний, MIS 2, доступ по Ротингеру). После резекции бедренной̆ кости на запланированном уровне рекомендовано визуализировать и оценить края вертлужной̆ впадины [14,32]. Это рекомендовано для определения правильной̆ позиции будущего вертлужного компонента. После начала обработки фрезами, когда вскрыт субхондральный слой кости, рекомендовано с помощью шила определить запас кости в сторону медиальной, передней и задней стенок. Это позволит избежать повреждения стенок при обработке риммером [14,32].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
• Для профилактики инфекционных осложнений рекомендовано применение антибактериальных препаратов широкого спектра действия [14,32].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
• Неоперативное лечение рекомендовано при I-II стадии (по Н.С. Косинской), в то время как хирургическое - при III стадии или случаях неэффективности консервативной терапии больных с 2 стадией процесса [1,14,29,30,32,33].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2+).
3,1 Консервативное лечение.
Неоперативное лечение складывается из немедикаментозных и фармакологических методов воздействия. Так как патогенез артроза до настоящего времени остаётся неясным, этиотропная терапия данного заболевания отсутствует. Целью консервативного лечения является стабилизация дегенеративно-дистрофического процесса и перевод его в фазу клинической компенсации [14, 32].• Рекомендовано снижать выраженность болевого синдрома, уменьшить тугоподвижность в нижней конечности [14, 32].
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 3-4).
Немедикаментозная терапия.
• Рекомендована модификация спортивных/физических нагрузок и разгрузка поражённого сустава: избегание воздействия динамических и статических факторов (бег, длительная ходьба, прыжки, подъём тяжестей, пребывание в однообразной рабочей позе ); ношение обуви с хорошо амортизирующей подошвой; дополнительная опора на трость или костыль в руке, противоположной поражённому суставу [14, 32].
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 3).
• Рекомендована лечебная физкультура, направленная на укрепление мышц бедра- признана наиболее эффективным методом снижения болевых ощущений и улучшения функции сустава в долгосрочной перспективе [14, 32].
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 3).
Комментарии. Физически активные пациенты могут убедить, что целевые упражнения являются эффективной формой терапии, однако, многие люди неправильно считают, что любая форма физических упражнений усугубит их состояние. Большинство людей не будет иметь никакого увеличения симптомов, если будет проводиться специальная лечебная физкультура [14, 32].
• Рекомендовано снижение веса при наличии избыточной массы тела (BMI ≥ 25) [14, 32].
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 3).
Комментарии. Хотя зарубежные исследования не показали, что потеря веса изолированно оказывает благотворное влияние на прогрессирование артроза, есть доказательства того, что потеря веса у полных или лиц, страдающих ожирением, улучшает их функциональную способность, а некоторые данные, позволяющие утверждать, что симптомы боли уменьшаются на соответствующую потерю веса [14, 32].
Поскольку существует доказательство того, что артроз может быть вызван механическими факторами в том числе нагрузкой [14, 32] и распространенность артроза растет в совместно с распространенностью ожирения, казалось бы, логично, что снижение веса человека в случае необходимости было бы выгодно для их состояния, как также их для общего состояние здоровья. В клинических испытаниях, уменьшение боли и увеличение функции было отмечено гораздо больше, у лиц, которые предприняли комбинированную диету и программу упражнений, чтобы сбросить лишний вес, чем кто предпринял либо диетические программы или тренировки [14, 32].
Медикаментозная терапия.
Этиотропная фармакотерапия первичного коксартроза до настоящего времени не разработана, поэтому медикаментозное лечение имеет симптоматическую направленность.
• Рекомендовано назначение нестероидных противовоспалительных препаратов [14, 32].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2).
Комментарии. Клиническая противоболевая эффективность всех НПВП примерно одинакова, основное различие заключается в индивидуальной реакции пациента на конкретный препарат, поэтому выбор лекарственного средства является эмпирическим [32]. Для НПВП характерна высокая частота побочных эффектов, наиболее распространёнными и опасными из которых являются эрозивно-язвенные поражения желудка и кишечника, приводящими к кровотечениям и перфорациям желудочно-кишечного тракта (частота 0,25%-1,58%). Факторами риска развития побочных эффектов со стороны ЖКТ считаются возраст ≥ 65 лет, язвенная болезнь или кровотечение из верхних отделов ЖКТ в анамнезе, сопутствующий пероральный приём глюкокортикостероидов или антикоагулянтов, курение, алкоголизм. Так как интенсивность боли может варьировать день ото дня, равно как и в течение дня, целесообразным является приём НПВП по необходимости . В случае выраженного постоянного болевого синдрома предпочтение следует отдавать пролонгированным формам, которые позволяют длительно поддерживать высокий уровень препарата в сыворотке крови. Для улучшения переносимости НПВП и снижения частоты побочных эффектов предлагается комбинировать их с гастропротекторами [32].
3,2 Хирургическое лечение.
• Хирургическое лечение рекомендовано пациентам с артрозом I-II , при неудовлетворительном эффекте комплексной консервативной терапии или в ситуации, когда при первичном обращении за медицинской помощью определяются выраженные дегенеративно-дистрофические изменения в суставе, сопровождающиеся стойкими функциональными нарушениями, то есть III стадия заболевания лечения первичного коксартроза сводится к эндопротезированию тазобедренного сустава [14,15,32,41].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии. Операция эндопротезирования тазобедренного сустава позволяет быстро купировать болевой синдром, восстановить биомеханику пораженного сустава и в короткие сроки осуществить бытовую и профессиональную реабилитацию пациента. Однако, на сегодняшний день основной проблемой, связанной с данным видом оперативных вмешательств, по-прежнему остается выживаемость эндопротезов у пациентов различных возрастных групп страдающих той или иной формой коксартроза в зависимости от возраста, пола, выбора пары трения и типа фиксации компонентов. с.J. Ortiguera и соавторы сравнили отдаленные результаты у 178 пациентов, перенесших эндопротезирование по поводу остеонекроза и первичного коксартроза [42]. Группы были сопоставимы по полу и возрасту, во всех случаях были имплантированы цементные эндопротезы сharnley. По наблюдениям авторов в группе пациентов, которые были моложе 50 лет ревизионные оперативные вмешательства чаще выполнялись пациентам с остеонекрозом головки бедренной кости в сравнении с пациентами, страдавшими первичным коксартрозом.
Сообщения о результатах имплантации эндопротезов гибридной фиксации меняются в зависимости от успеха определенных типов имплантатов, используемых в каждом конкретном исследовании. Однако, не смотря на трудности в сравнении этих работ все, чаще можно сделать отдельные конкретные выводы. Наибольшее количество осложнений при применении вертлужных компонентов цементной и бесцементной фиксации было связано с остеолизом вызванным продуктами износа полиэтилена [52,53]. Со стороны бедренных компонентов цементной фиксации наибольшее количество осложнений наблюдалось при применении ранних техник цементирования. С активным внедрением в практику цементной техники последнего поколения эти проблемы частично были решены, однако частота ревизионных оперативных вмешательств по-прежнему оставалась высокой. Наибольшее количество положительных отдаленных результатов было получено при использовании компонентов бесцементной фиксации. Так в исследовании Fye MA с соавторами сообщается о 94% хороших или превосходных клинических результатах при имплантации компонентов бесцементной фиксации [54].
Немаловажную роль в сроке службы имплантата играет причина, приведшая к развитию остеонекроза головки бедренной кости. Многие из пациентов, страдающих остеонекрозом головки бедренной кости не только предъявляют высокие требования к двигательной активности ввиду молодого возраста, но и могут иметь плохое качество костной ткани, обусловленное хроническим использованием кортикостероидов, злоупотреблением алкоголя, или иными сопутствующими заболеваниями. K.H. Chin с коллегами сравнили 72 пациентов перенесших эндопротезирование [55]. Из пациентов в группе страдающих алкоголизмом отдаленные результаты были хуже, чем в группе пациентов, страдавших другими формами коксартрозом. M.R. Brinker с соавторами сообщили о наблюдении 90 пациентов (средний возраст, 39,9 лет) перенесших эндопротезирование тазобедренного сустава [56]. Исследование показало, что при возрасте пациентов моложе 35 лет наблюдалось большое количество ревизионных оперативных вмешательств. В свою очередь в этой группе наибольшее количество ревизий наблюдалось у пациентов, страдающих системной красной волчанкой или перенесших трансплантацию органов.
Рекомендовано также учитывать возможность изменения анатомии или локальный остеосклероз проксимального отдела бедренной кости вследствие ранее перенесённых органосохраняющих оперативных вмешательств, что может повлечь за собой неправильную ориентировку бедренного компонента в канале, вплоть до перфорации его стенок.
Таким образом, у молодых, активных пациентов с удовлетворительным качеством костной ткани будет оправдана имплантация эндопротеза бесцементной фиксации с применением альтернативных пар трения, тогда как у пациентов более старшего возраста с остеопорозом вызванным сопутствующими заболеваниями будет предпочтительнее имплантация эндопротеза гибридной фиксации.
Для выполнения эндопротезирования рекомендованы как стандартные доступы к тазобедренному суставу (передненаружный и задний), так и миниинвазивные (передний, MIS 2, доступ по Ротингеру). После резекции бедренной̆ кости на запланированном уровне рекомендовано визуализировать и оценить края вертлужной̆ впадины [14,32]. Это рекомендовано для определения правильной̆ позиции будущего вертлужного компонента. После начала обработки фрезами, когда вскрыт субхондральный слой кости, рекомендовано с помощью шила определить запас кости в сторону медиальной, передней и задней стенок. Это позволит избежать повреждения стенок при обработке риммером [14,32].
3,3 Иное лечение.
• Для профилактики венозных тромбоэмболических осложнений рекомендовано применение прямых и непрямых антикоагулянтов [14,32].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
• Для профилактики инфекционных осложнений рекомендовано применение антибактериальных препаратов широкого спектра действия [14,32].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
|
|
Реабилитация и амбулаторное лечение
Целью реабилитации больных как после органосохраняющих оперативных вмешательств, так и после эндопротезирования тазобедренного сустава является полноценное функциональное, социально-бытовое и профессиональное восстановление. Реабилитация включает в себя медицинскую реабилитацию, или восстановительное лечение, социальную реабилитацию, направленную на социально-бытовую адаптацию, и профессиональную реабилитацию, которая состоит из профессиональной ориентации, профессионального образования и профессионально-производственной адаптации [14,32].
Реабилитация больных основана на общеизвестных принципах: раннее начало на фоне достижения у пациента адекватного уровня аналгезии за счёт мультимодального использования как различных фармакологических средств, так и немедикаментозных методов, непрерывность, последовательность, комплексность, а также индивидуальный подход в проведении лечебных мероприятий [14,32, 57].
• Рекомендовано лечебно-восстановительный период начинать в стационаре, сразу после оперативного вмешательства и на всём протяжении госпитализации. Продолжать восстановительное лечение рекомендовано в реабилитационных отделениях, а заканчивать - в специализированных лечебницах восстановительного лечения или санаторно-курортных учреждениях [14,32,57].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. Весь курс послеоперационного восстановительного лечения состоит из 2 периодов (ранний и поздний послеоперационные периоды), которые подразделяют на 5 двигательных режимов - 1) щадящий с 1-2 до 5-7 дня (острое послеоперационное реактивное воспаление), 2) тонизирующий с 5-7 до 15 дня (заживление послеоперационной раны), 3) ранний восстановительный с 15 дня до 6-8 недель (преобладание процессов резорбции разрушенных костных структур), 4) поздний восстановительный с 6-8 до 10 недель (преобладание процессов регенерации костной ткани), 5) адаптационнный с 10-12 недель (ремоделирование костной ткани).
• Медицинскую реабилитацию больных, особенно пожилого и старческого возраста, рекомендовано начинать в предоперационном периоде для ранней активизации в послеоперационном периоде [14,32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
• Рекомендовано полную нагрузку больным разрешать, в среднем через 2-3 месяца после операции эндопротезирования, в зависимости от степени поражения сустава, методики и особенностей хирургического вмешательства. Основу лечебных мероприятий этого периода восстановительного лечения составляют ЛФК (в том числе в бассейне), занятия на тренажёрах и бальнеотерапевтические процедуры, которые рекомендовано проводить в специализированных центрах или санаторно-курортных учреждениях [14,32,57].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Реабилитация больных основана на общеизвестных принципах: раннее начало на фоне достижения у пациента адекватного уровня аналгезии за счёт мультимодального использования как различных фармакологических средств, так и немедикаментозных методов, непрерывность, последовательность, комплексность, а также индивидуальный подход в проведении лечебных мероприятий [14,32, 57].
• Рекомендовано лечебно-восстановительный период начинать в стационаре, сразу после оперативного вмешательства и на всём протяжении госпитализации. Продолжать восстановительное лечение рекомендовано в реабилитационных отделениях, а заканчивать - в специализированных лечебницах восстановительного лечения или санаторно-курортных учреждениях [14,32,57].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. Весь курс послеоперационного восстановительного лечения состоит из 2 периодов (ранний и поздний послеоперационные периоды), которые подразделяют на 5 двигательных режимов - 1) щадящий с 1-2 до 5-7 дня (острое послеоперационное реактивное воспаление), 2) тонизирующий с 5-7 до 15 дня (заживление послеоперационной раны), 3) ранний восстановительный с 15 дня до 6-8 недель (преобладание процессов резорбции разрушенных костных структур), 4) поздний восстановительный с 6-8 до 10 недель (преобладание процессов регенерации костной ткани), 5) адаптационнный с 10-12 недель (ремоделирование костной ткани).
• Медицинскую реабилитацию больных, особенно пожилого и старческого возраста, рекомендовано начинать в предоперационном периоде для ранней активизации в послеоперационном периоде [14,32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
• Рекомендовано полную нагрузку больным разрешать, в среднем через 2-3 месяца после операции эндопротезирования, в зависимости от степени поражения сустава, методики и особенностей хирургического вмешательства. Основу лечебных мероприятий этого периода восстановительного лечения составляют ЛФК (в том числе в бассейне), занятия на тренажёрах и бальнеотерапевтические процедуры, которые рекомендовано проводить в специализированных центрах или санаторно-курортных учреждениях [14,32,57].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Профилактика
В настоящее время рекомендованной специфической профилактики не существует. [14,32].
• Рекомендуется регулярное диспансерное наблюдение за пациентами с жалобами на боли в области тазобедренного сустава и соблюдение ортопедического режима при выполнении бытовых и трудовых физических нагрузок.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• После выполнения эндопротезирования выполняется рентгенография тазобедренных суставов через 3, 6 и 12 месяцев, затем один раз в пять лет [14,32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
• Рекомендуется регулярное диспансерное наблюдение за пациентами с жалобами на боли в области тазобедренного сустава и соблюдение ортопедического режима при выполнении бытовых и трудовых физических нагрузок.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• После выполнения эндопротезирования выполняется рентгенография тазобедренных суставов через 3, 6 и 12 месяцев, затем один раз в пять лет [14,32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Дополнительно
Пациентам, перенесшим эндопротезирование тазобедренного сустава, не рекомендуются тяжёлая физическая работа и чрезмерные спортивные нагрузки, связанные с бегом, прыжками, подъёмом и переносом тяжестей, так как это может сократить срок службы компонентов эндопротеза и привести к необходимости реэндопротезирования.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| Этап постановки диагноза | |||
| 1 | Выполнен физикальный осмотр | 2+ | с |
| 2 | Выполнена рентгенография таза | 2++ | в |
| 3 | Выполнено КТ тазобедренного сустава | 2+ | в |
| 4 | Выполнена оценка деформации на основании рентгенограмм в полый рост в положении стоя | 2++ | в |
| 5 | Выполнен общий анализ крови с подсчетом лейкоцитарной формулы, биохимический анализ крови (мочевина, креатинин, общий белок, альбумин, общий билирубин, АЛТ, АСТ, ЛДГ, натрий, калий, хлор), общий анализ мочи | 2+ | с |
| Этап лечения | |||
| 1 | Выполнено полное купирование болевого синдрома с помощью элементов консервативной терапии на ранних стадиях первичного коксартроза | 3-4 | D |
| 2 | Выполнена стабильная фиксация компонентов эндопротеза с предварительным планированием | 2 | в |
| Этап контроля эффективности лечения | |||
| 1 | Выполнен ортопедический осмотр и оценка функции сустава. | 2+ | с |
| 2 | Выполнен общий анализ крови, биохимический анализ крови (мочевина, креатинин, общий белок, альбумин, общий билирубин, АЛТ, АСТ, СРБ), общий анализ мочи на сроке 12 суток после операции (третьи сутки после выписки из стационара) | 2+ | с |
| 3 | Выполнена рентгенография тазобедренного сустава в двух проекциях | 2+ | в |
| 4 | Выполнена рентгенография тазобедренного сустава в двух проекциях в сроки 3 и 12 мес. | 2+ | в |
| 5 | Произведена оценка функции восстановленного тазобедренного сустава по принятым 100-балльным шкалам | 2 | В |
| Этап проведения реабилитации | |||
| 1 | Пройден курс лечебной физкультуры с курсом обучения биомеханики движения с помощью костылей | 3 | с |
| 2 | Назначение физиотерапии для облегчения послеоперационного болевого синдрома и восстановления двигательной активности | 3 | с |
Список литературы
• NCCCC - National сollaborating сentre for сhronic сonditions. Osteoarthritis: national clinical guideline for care and management in adults. London: Royal сollege of Physicians, 2008 accessed at www.nice.org January 2010.
• Hunter D. Focusing osteoarthritis management on modifiable risk factors and future therapeutic prospects’ Ther Adv Musculoskel Dis 1(1) 35:47 full text accessed at http://tab.sagepub.com/cgi/reprint/1/1/35 accessed January 2010 full text accessed at http://tab.sagepub.com/cgi/reprint/1/1/35 accessed January 2010.
• Oben, J. Enonchong, E. Kothari, S. (2009) Phellodendron and сitrus extracts benefit joint health in osteoarthritis patients: a pilot, double-blind, placebo-controlled study’ Nutr J. 2009; 8: 38.
• Стасевич Н.Ю., Саркисов А., Смыслов И.Н., Учайкин Ю.Н. Остеоартроз тазобедренного сустава как медико-социальная проблема здравоохранения. Клинический опыт Двадцатки. 2015. 2 (26). С. 48-51.
• Kc R, Li X, Forsyth сB, Voigt RM, Summa KC, Vitaterna MH, Tryniszewska в, Keshavarzian A, Turek FW, Meng QJ, Im HJ. Osteoarthritis-like pathologic changes in the knee joint induced by environmental disruption of circadian rhythms is potentiated by a high-fat diet. Sci Rep. 2015 Nov 20; 5():16896;
• Loughlin J. The genetic epidemiology of human primary osteoarthritis: current status. Expert Rev Mol Med. 2005 May 24; 7(9):1-12.
• Jonsson H, Eliasson GJ, Jonsson A, Eiriksdóttir G, Sigurdsson S, Aspelund T, et al. High hand mobility is associated with radiological сMC1 osteoarthritis: the AGES-Reykjavik study. Osteoarthr сart. 2009; 17: 592-5;
• Lohmander LS, Gerhardsson de Verdier M, Rollof J, Nilsson PM, Engström G. Incidence of severe knee and hip osteoarthritis in relation to different measures of body mass: a population-based prospective cohort study. Ann Rheum Dis. 2009 Apr; 68(4):490-6.
• Harris EC, сoggon D. HIP osteoarthritis and work. вest Pract Res сlin Rheumatol. 2015 Jun;29(3):462-82.
• Al Saleh J, Sayed ME, Monsef N, Darwish E. The Prevalence and the Determinants of Musculoskeletal Diseases in Emiratis Attending Primary Health сare сlinics in Dubai. Oman Med J. 2016 Mar;31 (2):117-23.
• Nishii, T. Disorders of acetabular labrum and articular cartilage in hip dysplasia: evaluation using isotropic high-resolutional сT arthrography with sequential radial reformation / Nishii T. [et al. Osteoarthritis сartilage. 2007. Vol.15, N 3. P. 251-257.
• Nishii, T. Loaded cartilage T2 mapping in patients with hip dysplasia / T. Nishii [et al. Radiology. 2010. Vol. 256, N 3. P. 955-965.
• Fujii, M. Intraarticular findings in symptomatic developmental dysplasia of the hip / M. Fujii [et al. J. Pediatr. Orthop. 2009. Vol. 29, N 1. P. 9-13.
• Тихилов Р.М., Шубняков И.И., Плиев Д.Г., Денисов А.О., Мясоедов А.А., Гончаров М.Ю., Муравьева Ю.В., Коваленко А.Н., Базаров И.С., Артюх В.А., Карагодина М.П., Шильников В.А., Бояров А.А., Малыгин Р.В., Божкова С.А., Кочиш А.Ю., Шнейдер О.В., Разоренов В.Л., Билык С.С. Санкт-Петербург, 2014. Том 1.
• Ахтямов И.Ф., Соколовский О.А. Хирургическое лечение дисплазии тазобедренного сустава. Казань. 2008.
• Dawson, J Fitzpatrick, R., Fletcher, K. Wilson, R. (2004) Osteoarthritis Affecting the Hip and Knee , in A Stevens, J Raftery, J Mant and S Simpson (eds. Health сare Needs Assessment. Oxford: Radcliffe Publishing, 2004, pp 549-634.
• Arthritis Ireland (2009) ‘Facts about Arthritis’ accessed athttp://www.arthritisireland.ie/info/facts.php January 2010.
• Nevitt MC, Xu L, Zhang Y, et al. (2002) Very low prevalence of hip osteoarthritis among сhinese elderly in вeijing, сhina, compared with whites in the United States: the вeijing osteoarthritis study. Arthritis Rheum. 2002; 46: 1773-9.
• March LM, вagga H. Epidemiology of osteoarthritis in Australia. Med J Aust. 2004 Mar 1; 180(5 Suppl):S6-10.
• вyrd J.W. Physical examination. In: Operative Hip Arthroscopy. New York: Springer; 2005. p. 36-50.
• вyrd J.W., Looney с.G. Pelvis, hip, and thigh injuries. In: Madden с.C., Putukian M., Young с.C. et al. Netter’s sports medicine. Philadelphia, PA: W.B. Saunders; 2010. p. 404-416.
• Magee D.J. Orthopedic physical assessment. St. Louis: W.B. Saunders; 2006. 1173 p.
• Martin R.L., Irrgang J.J., Sekiya J.K. The diagnostic accuracy of a clinical examination in determining intra-articular hip pain for potential hip arthroscopy candidates. Arthroscopy. 2008; 24(9):1013-1018.
• Peck D.M. Pelvis, hip, and upper leg. In: McKeag D.B., Moeller J.L. ACSM’s primary care sports medicine. Philadelphia: W.B. Saunders; 2007. p. 447-459.
• Доэрти М., Доэрти Д. Клиническая диагностика болезней суставов. Минск: Тивали; 1993. 144 с.
• Маркс В.О. Ортопедическая диагностика. Минск: Наука и техника; 1978. 508 с.
• Thomas H.O. Hip, knee and ankle. Liverpool: Dobbs; 1976.
• Hasan в.A. The presenting symptoms, differential diagnosis, and physical examination of patients presenting with hip pain. Dis. Mon. 2012; 58(9):477-491.
• Плющев, А.Л. Диспластический коксартроз. Теория и практика / А.Л. Плющев. М: Лето-принт, 2007.
• Кишковский А.Н., Тютин Л.А., Есиновская Г.Н. Атлас укладок при рентгенологических исследованиях. Л. Медицина; 1987. 586 с.
• вettelli G. Anaesthesia for the elderly outpatient: preoperative assessment and evaluation, anaesthetic technique and postoperative pain management //Current Opinion in Anesthesiology. 2010. Vol. 23. 6. P. 726-731.
• Тихилов Р.М. (ред. Руководство по эндопротезированию / под ред. Р.М. Тихилова, В.М. Шаповалова. СПб, РНИИТО им. Р.Р. Вредена, 2008. 324 с.
• Messier SP, Loeser RF, Miller GD, Morgan TM, Rejeski WJ, Sevick MA et al. Exercise and dietary weight loss in overweight and obese older adults with knee osteoarthritis: the Arthritis, Diet, and Activity Promotion Trial. Arthritis Rheum 2004; 50:1501-10.
• Fransen M, McConnell S, вell M (2002) Therapeutic exercise for people with osteoarthritis of the hip or knee. A systematic review. Journal of Rheumatology 29 (8): 1737-45. as cited.
• Statistics сanada: сanadian health measures survey: Adult obesity prevalence in сanada and the United States, 2012. http://www.statcan.gc.ca (date last accessed 24 June 2015).
• Rajgopal R, Martin R, Howard JL, et al. Outcomes and complications of total hip replacement in super-obese patients. вone Joint J 2013 95-B:758-763.
• Kremers HM, Visscher SL, Kremers WK, Naessens JM, Lewallen DG. The effect of obesity on direct medical costs in total knee arthroplasty. J вone Joint Surg [Am] 2014;96-A:718-724.
• сhangulani M, Kalairajah Y, Peel T, Field RE. The relationship between obesity and the age at which hip and knee replacement is undertaken. J вone Joint Surg [Br] 2008;90-B:360-363.
• Hurley MV, Walsh NE, Mitchell HL et al. (2007) сlinical effectiveness of a rehabilitation program integrating exercise, self-management, and active coping strategies for chronic knee pain: a cluster randomized trial. Arthritis & Rheumatism 57 (7): 1211-9. as cited.
• Neumann DA. (1989) вiomechanical analysis of selected principles of hip joint protection. Arthritis сare Res 1989; 2: 146-55. as cited in O Reilly, S. and Doherty, M. (2003) сhapter 8: Signs, symptoms, and laboratory tests. In: вrandt, K., Doherty, M. and Lohmander, S. (Eds. Osteoarthritis. 2nd edn. Oxford: Oxford University Press.
• Плющев, А.Л. Диспластический коксартроз. Теория и практика / А.Л. Плющев. М: Лето-принт, 2007.
• Ortiguera сJ, Pulliam IT, сabanela ME: Total hip arthroplasty for osteonecrosis: Matched pair analysis of 188 hips with long-term followup. JArthropksty 1999; 14:21-28.
• Ахтямов И.Ф., Кузьмин И.И. Ошибки и осложнения эндопротезирования тазобедренного сустава. рук. для врачей / И. Ф. Ахтямов, И. И. Кузьмин. Казань, 2006;
• Волокитина Е.А., Зайцева О.П., Колотыгин Д.А., Вишняков А.А. Локальные инграоперационные и ранние послеоперационные осложнения эндопротезирования тазобедренного сустава. Гений ортопедии. 2009. 3. С. 71-77.
• Макаров С.А., Павлов В.П. Перипротезное инфицирование после эндопротезирования тазобедренного сустава при ревматических заболеваниях. Научно-практическая ревматология. 2013. 6. С. 711-713.
• Abdel MP, Watts сD, Houdek MT, Lewallen DG, вerry DJ. Epidemiology of periprosthetic fracture of the femur in 32 644 primary total hip arthroplasties: a 40-year experience. вone Joint J. 2016 Apr; 98-B(4):461-7.
• Das DH, van der Weegen W, Wullems JA, вrakel K, Sijbesma T, Nelissen RG. Periprosthetic pathology in at risk ceramic-on-polyethylene total hip arthroplasty: a clinical study using MARS-MRI in 50 patients. Hip Int. 2016 May 16; 26(3):244-8.
• Yoon PW, Yoo JJ, Kim Y, Yoo S, Lee S, Kim HJ. The Epidemiology and National Trends of вearing Surface Usage in Primary Total Hip Arthroplasty in Korea. сlin Orthop Surg. 2016 Mar; 8(1):29-37.
• Nadkarni GN, Patel AA, Ahuja Y, Annapureddy N, Agarwal SK, Simoes PK, Konstantinidis I, Kamat S, Archdeacon M, Thakar сV. Incidence, Risk Factors, and Outcome Trends of Acute Kidney Injury in Elective Total Hip and Knee Arthroplasty. Am J Orthop (Belle Mead NJ). 2016 Jan;45 (1):E12-9.
• Alshameeri Z, вajekal R, Varty K, Khanduja V. Iatrogenic vascular injuries during arthroplasty of the hip. вone Joint J. 2015 Nov; 97-B(11):1447-55.
• Fisichella L, Fenga D, Rosa MA. Surgical Site Infection In Orthopaedic Surgery: сorrelation вetween Age, Diabetes, Smoke And Surgical Risk. Folia Med (Plovdiv). 2014 Oct-Dec;56(4):259-63.
• Phillips FM, Pottenger LA, Finn HA, Vandermolen J: сementless total hip arthroplasty in patients with steroid-induced avascular necrosis of the hip: A 62-month follow-upstudy. сlin. Orthop 1994:303:147-154.
• Stulberg вN, Singer R, GoldnerJ, StulbergJ: Uncemcnted total hip arthroplasty in osteonecrosis: A 2- to 10-year evaluation. сlinOrthop 1997:334:116-123.
• Fye MA, Huo MH, Zatorski LE, Keggi KJ: Total hip arthroplasty performed without cement in patients with femoral head osteonecrosis who areless than 50 years old.7 Arthroplasty 1998:13:876-881.
• сlarke HJ. Jinnah RH, вrookerAF, Michaelson JD: Total replacement of the hip for avascular necrosis in sicklecell disease. J вone Joint Surg вr 1989; 71:465-470.
• вrinker M.R., Rosenberg AG, Kull I, Galante JO: Primary total hip arthroplasty using nonce-mented porous-coated femoral components in patients with osteonecrosis of the femoral head. J Arthroplasty 1994; 9: 457-468.
• вettelli G. Anaesthesia for the elderly outpatient: preoperative assessment and evaluation, anaesthetic technique and postoperative pain management //Current Opinion in Anesthesiology. 2010. Vol. 23. 6. P. 726-731.
• Hunter D. Focusing osteoarthritis management on modifiable risk factors and future therapeutic prospects’ Ther Adv Musculoskel Dis 1(1) 35:47 full text accessed at http://tab.sagepub.com/cgi/reprint/1/1/35 accessed January 2010 full text accessed at http://tab.sagepub.com/cgi/reprint/1/1/35 accessed January 2010.
• Oben, J. Enonchong, E. Kothari, S. (2009) Phellodendron and сitrus extracts benefit joint health in osteoarthritis patients: a pilot, double-blind, placebo-controlled study’ Nutr J. 2009; 8: 38.
• Стасевич Н.Ю., Саркисов А., Смыслов И.Н., Учайкин Ю.Н. Остеоартроз тазобедренного сустава как медико-социальная проблема здравоохранения. Клинический опыт Двадцатки. 2015. 2 (26). С. 48-51.
• Kc R, Li X, Forsyth сB, Voigt RM, Summa KC, Vitaterna MH, Tryniszewska в, Keshavarzian A, Turek FW, Meng QJ, Im HJ. Osteoarthritis-like pathologic changes in the knee joint induced by environmental disruption of circadian rhythms is potentiated by a high-fat diet. Sci Rep. 2015 Nov 20; 5():16896;
• Loughlin J. The genetic epidemiology of human primary osteoarthritis: current status. Expert Rev Mol Med. 2005 May 24; 7(9):1-12.
• Jonsson H, Eliasson GJ, Jonsson A, Eiriksdóttir G, Sigurdsson S, Aspelund T, et al. High hand mobility is associated with radiological сMC1 osteoarthritis: the AGES-Reykjavik study. Osteoarthr сart. 2009; 17: 592-5;
• Lohmander LS, Gerhardsson de Verdier M, Rollof J, Nilsson PM, Engström G. Incidence of severe knee and hip osteoarthritis in relation to different measures of body mass: a population-based prospective cohort study. Ann Rheum Dis. 2009 Apr; 68(4):490-6.
• Harris EC, сoggon D. HIP osteoarthritis and work. вest Pract Res сlin Rheumatol. 2015 Jun;29(3):462-82.
• Al Saleh J, Sayed ME, Monsef N, Darwish E. The Prevalence and the Determinants of Musculoskeletal Diseases in Emiratis Attending Primary Health сare сlinics in Dubai. Oman Med J. 2016 Mar;31 (2):117-23.
• Nishii, T. Disorders of acetabular labrum and articular cartilage in hip dysplasia: evaluation using isotropic high-resolutional сT arthrography with sequential radial reformation / Nishii T. [et al. Osteoarthritis сartilage. 2007. Vol.15, N 3. P. 251-257.
• Nishii, T. Loaded cartilage T2 mapping in patients with hip dysplasia / T. Nishii [et al. Radiology. 2010. Vol. 256, N 3. P. 955-965.
• Fujii, M. Intraarticular findings in symptomatic developmental dysplasia of the hip / M. Fujii [et al. J. Pediatr. Orthop. 2009. Vol. 29, N 1. P. 9-13.
• Тихилов Р.М., Шубняков И.И., Плиев Д.Г., Денисов А.О., Мясоедов А.А., Гончаров М.Ю., Муравьева Ю.В., Коваленко А.Н., Базаров И.С., Артюх В.А., Карагодина М.П., Шильников В.А., Бояров А.А., Малыгин Р.В., Божкова С.А., Кочиш А.Ю., Шнейдер О.В., Разоренов В.Л., Билык С.С. Санкт-Петербург, 2014. Том 1.
• Ахтямов И.Ф., Соколовский О.А. Хирургическое лечение дисплазии тазобедренного сустава. Казань. 2008.
• Dawson, J Fitzpatrick, R., Fletcher, K. Wilson, R. (2004) Osteoarthritis Affecting the Hip and Knee , in A Stevens, J Raftery, J Mant and S Simpson (eds. Health сare Needs Assessment. Oxford: Radcliffe Publishing, 2004, pp 549-634.
• Arthritis Ireland (2009) ‘Facts about Arthritis’ accessed athttp://www.arthritisireland.ie/info/facts.php January 2010.
• Nevitt MC, Xu L, Zhang Y, et al. (2002) Very low prevalence of hip osteoarthritis among сhinese elderly in вeijing, сhina, compared with whites in the United States: the вeijing osteoarthritis study. Arthritis Rheum. 2002; 46: 1773-9.
• March LM, вagga H. Epidemiology of osteoarthritis in Australia. Med J Aust. 2004 Mar 1; 180(5 Suppl):S6-10.
• вyrd J.W. Physical examination. In: Operative Hip Arthroscopy. New York: Springer; 2005. p. 36-50.
• вyrd J.W., Looney с.G. Pelvis, hip, and thigh injuries. In: Madden с.C., Putukian M., Young с.C. et al. Netter’s sports medicine. Philadelphia, PA: W.B. Saunders; 2010. p. 404-416.
• Magee D.J. Orthopedic physical assessment. St. Louis: W.B. Saunders; 2006. 1173 p.
• Martin R.L., Irrgang J.J., Sekiya J.K. The diagnostic accuracy of a clinical examination in determining intra-articular hip pain for potential hip arthroscopy candidates. Arthroscopy. 2008; 24(9):1013-1018.
• Peck D.M. Pelvis, hip, and upper leg. In: McKeag D.B., Moeller J.L. ACSM’s primary care sports medicine. Philadelphia: W.B. Saunders; 2007. p. 447-459.
• Доэрти М., Доэрти Д. Клиническая диагностика болезней суставов. Минск: Тивали; 1993. 144 с.
• Маркс В.О. Ортопедическая диагностика. Минск: Наука и техника; 1978. 508 с.
• Thomas H.O. Hip, knee and ankle. Liverpool: Dobbs; 1976.
• Hasan в.A. The presenting symptoms, differential diagnosis, and physical examination of patients presenting with hip pain. Dis. Mon. 2012; 58(9):477-491.
• Плющев, А.Л. Диспластический коксартроз. Теория и практика / А.Л. Плющев. М: Лето-принт, 2007.
• Кишковский А.Н., Тютин Л.А., Есиновская Г.Н. Атлас укладок при рентгенологических исследованиях. Л. Медицина; 1987. 586 с.
• вettelli G. Anaesthesia for the elderly outpatient: preoperative assessment and evaluation, anaesthetic technique and postoperative pain management //Current Opinion in Anesthesiology. 2010. Vol. 23. 6. P. 726-731.
• Тихилов Р.М. (ред. Руководство по эндопротезированию / под ред. Р.М. Тихилова, В.М. Шаповалова. СПб, РНИИТО им. Р.Р. Вредена, 2008. 324 с.
• Messier SP, Loeser RF, Miller GD, Morgan TM, Rejeski WJ, Sevick MA et al. Exercise and dietary weight loss in overweight and obese older adults with knee osteoarthritis: the Arthritis, Diet, and Activity Promotion Trial. Arthritis Rheum 2004; 50:1501-10.
• Fransen M, McConnell S, вell M (2002) Therapeutic exercise for people with osteoarthritis of the hip or knee. A systematic review. Journal of Rheumatology 29 (8): 1737-45. as cited.
• Statistics сanada: сanadian health measures survey: Adult obesity prevalence in сanada and the United States, 2012. http://www.statcan.gc.ca (date last accessed 24 June 2015).
• Rajgopal R, Martin R, Howard JL, et al. Outcomes and complications of total hip replacement in super-obese patients. вone Joint J 2013 95-B:758-763.
• Kremers HM, Visscher SL, Kremers WK, Naessens JM, Lewallen DG. The effect of obesity on direct medical costs in total knee arthroplasty. J вone Joint Surg [Am] 2014;96-A:718-724.
• сhangulani M, Kalairajah Y, Peel T, Field RE. The relationship between obesity and the age at which hip and knee replacement is undertaken. J вone Joint Surg [Br] 2008;90-B:360-363.
• Hurley MV, Walsh NE, Mitchell HL et al. (2007) сlinical effectiveness of a rehabilitation program integrating exercise, self-management, and active coping strategies for chronic knee pain: a cluster randomized trial. Arthritis & Rheumatism 57 (7): 1211-9. as cited.
• Neumann DA. (1989) вiomechanical analysis of selected principles of hip joint protection. Arthritis сare Res 1989; 2: 146-55. as cited in O Reilly, S. and Doherty, M. (2003) сhapter 8: Signs, symptoms, and laboratory tests. In: вrandt, K., Doherty, M. and Lohmander, S. (Eds. Osteoarthritis. 2nd edn. Oxford: Oxford University Press.
• Плющев, А.Л. Диспластический коксартроз. Теория и практика / А.Л. Плющев. М: Лето-принт, 2007.
• Ortiguera сJ, Pulliam IT, сabanela ME: Total hip arthroplasty for osteonecrosis: Matched pair analysis of 188 hips with long-term followup. JArthropksty 1999; 14:21-28.
• Ахтямов И.Ф., Кузьмин И.И. Ошибки и осложнения эндопротезирования тазобедренного сустава. рук. для врачей / И. Ф. Ахтямов, И. И. Кузьмин. Казань, 2006;
• Волокитина Е.А., Зайцева О.П., Колотыгин Д.А., Вишняков А.А. Локальные инграоперационные и ранние послеоперационные осложнения эндопротезирования тазобедренного сустава. Гений ортопедии. 2009. 3. С. 71-77.
• Макаров С.А., Павлов В.П. Перипротезное инфицирование после эндопротезирования тазобедренного сустава при ревматических заболеваниях. Научно-практическая ревматология. 2013. 6. С. 711-713.
• Abdel MP, Watts сD, Houdek MT, Lewallen DG, вerry DJ. Epidemiology of periprosthetic fracture of the femur in 32 644 primary total hip arthroplasties: a 40-year experience. вone Joint J. 2016 Apr; 98-B(4):461-7.
• Das DH, van der Weegen W, Wullems JA, вrakel K, Sijbesma T, Nelissen RG. Periprosthetic pathology in at risk ceramic-on-polyethylene total hip arthroplasty: a clinical study using MARS-MRI in 50 patients. Hip Int. 2016 May 16; 26(3):244-8.
• Yoon PW, Yoo JJ, Kim Y, Yoo S, Lee S, Kim HJ. The Epidemiology and National Trends of вearing Surface Usage in Primary Total Hip Arthroplasty in Korea. сlin Orthop Surg. 2016 Mar; 8(1):29-37.
• Nadkarni GN, Patel AA, Ahuja Y, Annapureddy N, Agarwal SK, Simoes PK, Konstantinidis I, Kamat S, Archdeacon M, Thakar сV. Incidence, Risk Factors, and Outcome Trends of Acute Kidney Injury in Elective Total Hip and Knee Arthroplasty. Am J Orthop (Belle Mead NJ). 2016 Jan;45 (1):E12-9.
• Alshameeri Z, вajekal R, Varty K, Khanduja V. Iatrogenic vascular injuries during arthroplasty of the hip. вone Joint J. 2015 Nov; 97-B(11):1447-55.
• Fisichella L, Fenga D, Rosa MA. Surgical Site Infection In Orthopaedic Surgery: сorrelation вetween Age, Diabetes, Smoke And Surgical Risk. Folia Med (Plovdiv). 2014 Oct-Dec;56(4):259-63.
• Phillips FM, Pottenger LA, Finn HA, Vandermolen J: сementless total hip arthroplasty in patients with steroid-induced avascular necrosis of the hip: A 62-month follow-upstudy. сlin. Orthop 1994:303:147-154.
• Stulberg вN, Singer R, GoldnerJ, StulbergJ: Uncemcnted total hip arthroplasty in osteonecrosis: A 2- to 10-year evaluation. сlinOrthop 1997:334:116-123.
• Fye MA, Huo MH, Zatorski LE, Keggi KJ: Total hip arthroplasty performed without cement in patients with femoral head osteonecrosis who areless than 50 years old.7 Arthroplasty 1998:13:876-881.
• сlarke HJ. Jinnah RH, вrookerAF, Michaelson JD: Total replacement of the hip for avascular necrosis in sicklecell disease. J вone Joint Surg вr 1989; 71:465-470.
• вrinker M.R., Rosenberg AG, Kull I, Galante JO: Primary total hip arthroplasty using nonce-mented porous-coated femoral components in patients with osteonecrosis of the femoral head. J Arthroplasty 1994; 9: 457-468.
• вettelli G. Anaesthesia for the elderly outpatient: preoperative assessment and evaluation, anaesthetic technique and postoperative pain management //Current Opinion in Anesthesiology. 2010. Vol. 23. 6. P. 726-731.
|
|
Приложения
Приложение А1.
Состав рабочей группы.• Р.М. Тихилов, д.м.н. профессор, Директор ФГБУ РНИИТО им. Р.Р. Вредена Минздрава России, Главный травматолог - ортопед Комитета по здравоохранению Санкт-Петербурга.
• А.А. Мясоедов, младший научный сотрудник отделения патологии тазобедренного сустава ФГБУ «РНИИТО им.Р.Р. Вредена» Минздрава России;
• А.О. Денисов, м.н., Ученый секретарь ФГБУ «РНИИТО им.Р.Р. Вредена» Минздрава России;
• И.И. Шубняков, м.н., Главный научный сотрудник ФГБУ «РНИИТО им.Р.Р. Вредена» Минздрава России.
Конфликт интересов отсутствует.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций.
- Врачи травматологи-ортопеды.
- Администраторы лечебных учреждений.
- Юристы.
- Пациенты.
Методы, используемые для сбора/выбора доказательств.
Систематический поиск в электронных базах данных.
Описание методов, используемых для сбора доказательств.
Доказательной базой для написания настоящих клинических рекомендаций являются релевантные англоязычные публикации в электронной текстовой базе данных Национальной медицинской библиотеки США MEDLINE, систематические обзоры и мета-аналитические материалы о рандомизированных контролируемых исследованиях в базе сoсhrane, клинические рекомендаци Американской Академии Ортопедических Хирургов (AAOS) по лечению гонартроза, основывающихся на принципах доказательной медицины, рекомендации по лечению пациентов с артрозом тазобедренного сустава Международного Общества Изучения Остеоартрита (OARSI), рекомендаций Европейской Антиревматической Лиги (EULAR) по лечению пациентов с артрозом тазобедренного сустава, а также статьи в ведущих специализированных рецензируемых отечественных медицинских журналах по данной тематике. Глубина поиска составляет 25 лет.
Приложение А3.
Связанные документы.Федеральное законодательство в сфере здравоохранения.
(Основные законодательные акты Российской Федерации).
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
1. Конституция Российской Федерации.
2. Декларация прав и свобод человека и гражданина.
3. Уголовный кодекс Российской Федерации.
4. Уголовно-процессуальный кодекс Российской Федерации от 18 декабря 2001 г.
5. Основы законодательства Российской Федерации об охране здоровья граждан. Изменения и дополнения.
6. Федеральный закон № 323-ФЗ от 21 ноября 2011 г. (ред. от 25,06,2012).
«Об основах охраны здоровья граждан в Российской Федерации».
7. Федеральный закон Российской Федерации от 28,06,91 № 1499-1 «О медицинском страховании граждан в Российской Федерации» (в редакции Закона РФ от 02,04,93 № 4741-1).
8. Федеральный закон Российской Федерации от 22,12,92 № 4180-1 «О трансплантации органов и (или) тканей человека».
8,1. Федеральный закон Российской Федерации от 20,06,00 № 91-ФЗ «О внесении дополнений в закон Российской Федерации «О трансплантации органов и (или) тканей человека».
9. Федеральный закон Российской Федерации от 09,06,93 № 5142-1 «О донорстве крови и ее компонентов» (в редакции Федерального закона от 04,05,2000 № 58-ФЗ).
9,1. Федеральный закон Российской Федерации от 04,05,00 № 58-ФЗ «О внесении изменений в закон Российской Федерации «О донорстве крови и ее компонентов».
10. Федеральный закон Российской Федерации от 22,06,98 № 86-ФЗ «О лекарственных средствах».
(в редакции Федерального закона от 02,01,2000 № 5-ФЗ).
10,1. Федеральный закон Российской Федерации от 02,01,00 № 5-ФЗ «О внесении изменений и дополнений в Федеральный закон «О лекарственных средствах».
10,2. Федеральный закон № 61-ФЗ от 12 апреля 2010 г. (ред. от 25,06,2012).
«Об обращении лекарственных средств».
11. Федеральный закон № 3-ФЗ от 08 января 1998 г. (ред. от 01,03,2012).
«О наркотических средствах и психотропных веществах».
12. Федеральный закон № 152-ФЗ от 27 июля 2006 г. (ред. от 05,04,2013).
«О персональных данных».
13. Приказ Минздрава России от 12 ноября 2012г. 901н «Об утверждении Порядка оказания медицинской помощи населению по профилю «травматология и ортопедия»Порядок.docПриложение 1.docПриложение 2.docПриложение 3.docПриложение 4.docПриложение 5.docПриложение 6.docПриложение 7.docПриложение 8.docПриложение 9.docПриложение 10.docПриложение 11.docПриложение 12.docПриложение 13.docПриложение 14.docПриложение 15.docПриложение 16.doc.
14. Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. 931н Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю нейрохирургия .
15. Приказ Минздрава России от 7 июля 2015 г. N 422ан Об утверждении критериев.
Оценки качества медицинской помощи .
16. Постановлением Правительства Российской Федерации «О порядке и условиях признания лица инвалидом» от 20 февраля 2006гю №95 (в ред. Постановлений Правительства РФ от 07,04,2008 № 247, от 30,12,2009 № 1121, от 06,02,2012 №89, от 16,04,2012 № 318, от 04,09,2012 № 882). Изменения, которые вносятся в Правила признания лица инвалидом, утвержденные Постановлением Правительства Российской Федерации от 7 апреля 2008г. 24.
17. Приказ Министерства Здравоохранения и Социального развития Российской Федерации от 17 декабря 2015 г. 1024н «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы».
18.Федеральный закон от 9 декабря 2010г. 351-ФЗ «О внесении изменений в.
Федеральный закон «О ветеранах» и статьи 11 и 11,1 Федерального закона «О социальной защите инвалидов в Российской Федерации».
19. Порядок выплаты компенсации за самостоятельно приобретенное инвалидом техническое средство реабилитации и (или) оказанную услугу, включая порядок определения ее размера и порядок информирования граждан о размере указанной компенсации (Приказ Минздравсоцразвития России №57н от 31 января 2011г.
20. Право пациента на набор социальных услуг проистекает из статей 6,1 и 6,2 Федерального Закона от 17,07,1990 178-ФЗ (в ред. Федеральных законов от 08,12,2010 №345 ФЗ, от 345-ФЗ, от 01,07,2011 № 169ФЗ, от 28,07,2012 № 133- ФЗ, от 25,12,2012 №258-ФЗ, от 07,05,2013 №99-ФЗ, от 07,05,2013 №104-ФЗ, от 02,07,2013 №185-ФЗ, от 25,11,2013 №317-ФЗ) «О государственной социальной помощи», в которых говорится, что право на получение государственной социальной помощи в виде набора социальных услуг имеют различные категории граждан, том числе и дети-инвалиды (п.п.9) ст6,1.
Форма помощи.
Проведение диагностических и лечебных мероприятий пациентам при первичном коксартрозе носит плановый характер.
Условия оказания медицинских услуг.
Проведения диагностических мероприятий на этапе постановки диагноза может осуществляться в амбулаторных условиях. Проведение реабилитационных мероприятий может осуществляться в условиях дневного стационара и амбулаторно.
Приложение В.
Информация для пациентов.Пациент страдающий первичным коксартрозом должен следовать назначениям врача, соблюдать основные принципы реабилитации в послеоперационном периоде и придерживаться рекомендациям в отдалённом периоде после хирургического лечения:
- ходить с опорой на костыли в течение 12 недель;
- на 12-14 сутки прибыть для снятия швов в поликлинику по месту жительства;
- после снятия швов пройти курс реабилитации (ЛФК, массаж, тренажёры, бассейн );
- выполнить контрольную рентгенографию сустава через 3 месяца после операции для определения дальнейшего режима осевой нагрузки на конечность;
- в дальнейшем исключить тяжёлые ударные и статические нагрузки на сустав;
- проходить курсы реабилитационного консервативного лечения.
Эндопротезирование тазобедренного сустава - это реконструктивное хирургическое вмешательство, заключающееся в замещении изменённого сустава на искусственный с целью уменьшения интенсивности болей, восстановления подвижности в тазобедренном суставе и опороспособности нижней конечности.
Преимущества эндопротезирования тазобедренного сустава перед другими видами хирургического лечения заключаются в быстрой активизации больных, ранней нагрузке на оперированную конечность и восстановлении движений в суставе, а также положительных предсказуемых отдалённых результатах. Продолжительность функционирования современных моделей эндопротезов составляет 90-95% через 15 лет, более 80-90% через 20 лет и 75-80% через 25 лет после операции.
К сожалению, многие пациенты с выраженными степенями перавичного коксартроза неоправданно долго воздерживаются от данного вида лечения ввиду страха перед хирургическим вмешательством и недостаточной информированности. Им приходится ежедневно терпеть боль, ограничивать свою активную жизнь, испытывать эмоциональные страдания. Операция по замене сустава на искусственный - это реальная возможность вернуть утраченную функцию конечности и перестать ощущать постоянную боль в суставе.
Эндопротезирование тазобедренного сустава выполняется под спинномозговой или общей (эндотрахеальный наркоз) анестезией. Оптимальной и легко переносимой является спинномозговая анестезия. Она применяется у соматически здоровых пациентов и пациентов с умеренно выраженными сопутствующими заболеваниями. При наличии противопоказаний к спинномозговой анестезии, чаще всего у пациентов, страдающих тяжелыми сопутствующими заболеваниями, применяется общая анестезия (эндотрахеальный наркоз). Современные лекарственные препараты, применяемые при проведении наркоза, позволяют свести к минимуму риск осложнений и максимально сгладить неприятные ощущения во время операции и при выходе из наркоза. Продолжительность операции составляет от 1 до 2 часов (иногда более) и определяется степенью выраженности патологических изменений коленного сустава.
Послеоперационный период. После окончания операции Вас доставят в отделение интенсивной терапии, где Вы останетесь до вечера текущего дня или утра следующего дня. Там врачи-реаниматологи и медицинские сёстры будут контролировать состояние Вашего организма, выполняя необходимые лечебные мероприятия: введение обезболивающих лекарств, при необходимости - переливание крови и её заменителей и тому прочее. При наличии выраженной послеоперационной анемии восполнение кровопотери без переливания компонентов крови невозможно.
Во время операции хирурги восстанавливают движения в тазобедренном суставе, но после операции боль может ограничивать сгибание и разгибание. Ваша основная задача в послеоперационном периоде - контролировать болевой синдром, своевременно принимая назначенные лекарственные.
В первый день после операции чаще всего рекомендуется соблюдать постельный режим. Движения оперированной конечности допустимы в полном объеме. При удовлетворительном общем состоянии Вы можете садиться в кровати, свешивать ноги, вставать с дополнительной опорой на костыли. Перед сном и по мере необходимости Вам будут введены обезболивающие и седативные (снотворные) препараты. Вас осмотрит врач лечебной физкультуры. Исходя из особенностей оперативного вмешательства, он подберет индивидуальную программу послеоперационной реабилитации. Каждому упражнению, назначенному врачом лечебной физкультуры, Вы будете обучены методистом лечебной физкультуры. Он будет заниматься с Вами один раз в день на протяжении всего послеоперационного периода, остальное время в течение дня заниматься необходимо самостоятельно. Передвигаться по палате и отделению необходимо с использованием костылей.
Упражнения для реабилитации.
Соблюдайте следующие простые правила: движения в оперированном суставе должны быть: плавными и равномерными, а амплитуда нарастать постепенно.
1. Упражнения для укрепления мышц нижней конечности.
1,1. Напрягите мышцы бедра, разогнув нижнюю конечность в коленном суставе. Удерживайте ее в таком состоянии 5-10 секунд. Повторите это упражнение 10 раз, отдохните и повторяйте упражнение до наступления усталости мышц бедра.
1,2. Поднятие прямой ноги. Лежа на кровати, напрягите мышцы бедра, полностью выпрямив нижнюю конечность, поднимите ногу на несколько сантиметров над кроватью. Удерживайте ее в таком положении в течение 5-10 секунд. Осторожно опустите. Повторите это упражнение 10 раз, отдохните и повторяйте упражнение до наступления усталости мышц бедра. Это упражнение можно делать из положения лежа или сидя.
1,3. Ритмично поднимайте и опускайте стопу, напрягая мышцы голени. Выполняйте это упражнение по 2-3 минуты 2-3 раза в час.
2. Упражнение для разгибания нижней конечности.
Сверните полотенце и положите его под пятку так, чтобы она не касалась кровати. Напрягая мышцы бедра, постарайтесь полностью разогнуть голень и задней поверхностью коленного сустава прикоснуться к кровати. Повторяйте это упражнение до наступления усталости мышц бедра.
3. Ходьба. Ходьба по прямой поверхности и ступенькам - это упражнение на развитие силы и выносливости. Вскоре после операции Вы начнете передвигаться по палате. Ранняя активность будет способствовать Вашему быстрому выздоровлению и поможет восстановить силу мышц и амплитуду движений в коленном суставе.
3,1. Применение ходунков. Ходунки помогают поддерживать равновесие. В первое время при ходьбе следует стараться как можно меньше нагружать прооперированную нижнюю конечность весом своего тела.
Правила передвижения при помощи ходунков.
Этап 1. Обеими руками поднять и поставить ходунок в 10-15 см впереди себя. Убедиться, что все четыре ножки ходунка устойчиво упираются в пол.
Этап 2. Опереться на ходунок и перенести на него основной вес своего тела.
Этап 3. Прооперированной нижней конечностью шагнуть вперед (внутрь ходунка). Следите за тем, чтобы нога не зацепилась за ножку ходунка.
Этап 4. Крепко ухватившись за ходунок обеими руками, сделать шаг вперед (внутрь ходунка) неоперированной нижней конечностью.
4,2. Применение костылей. Когда мышцы нижней конечности достаточно окрепнут, вместо ходунков можно будет пользоваться костылями.
4,2,1. Ходьба по ровной поверхности при помощи костылей:
Этап 1. Крепко ухватитесь за ручки костылей. Основной вес необходимо удерживать руками, а не подмышками.
Этап 2. Одновременно вперед переносите оперированную ногу и оба костыля.
Этап 3. Переносите вперед неоперированную ногу.
4,2,2. Спуск по лестнице при помощи костылей:
Этап 1. Ставьте костыли и оперированную ногу на нижнюю ступеньку.
Этап 2. Удерживая равновесие при помощи костылей, опускаете на ступеньку неоперированную ногу.
4,2,3. Подъем по лестнице при помощи костылей:
Этап 1. Поставив костыли вертикально на пол, надежно опереться на них.
Этап 2. Поднять неоперированную ногу и поставить ее на ступеньку.
Этап 3. Наклонившись на костылях вперед, подняться на ступеньку, на которой стоит неоперированная нога.
Масса тела должна распределяться между костылями и неоперированной ногой. Всегда начинайте движение вверх со здоровой ноги, а вниз - с оперированной. Помните: вверх - со здоровой, вниз - с больной.
4,3. Передвижение с одним костылем. Когда Вы сможете гулять и стоять более 10 минут (обычно пациенты достигают этого через 2-4 недели после операции), целесообразно переходить к ходьбе с опорой на трость или один костыль. Всегда держите трость в руке, противоположной прооперированной ноге. При подъеме или спуске по лестнице всегда используйте дополнительную опору на перила. Всегда начинайте движение вверх со здоровой ноги, а вниз - с оперированной. Помните: вверх - со здоровой, вниз - с больной.
После выписки из стационара:
Лечебная физкультура (ЛФК) Цель. Укрепление мышц бедра и голени оперированной конечности; увеличение амплитуды движений в оперированном суставе, предотвращение развития тугоподвижности и контрактур; снижение массы тела; уменьшение болевого синдрома в оперированном коленном суставе.
Самостоятельно, в домашних условиях ежедневно продолжайте выполнять комплекс упражнений, которому Вас обучил врач лечебной физкультуры. В условиях поликлиники, санатория или реабилитационного центра, где к комплексу стандартных упражнений будут добавлены современные методы реабилитации (механотерапия, массаж и физиотерапия).
Важно.
1. От 4 до 12 недель после операции носить специальные чулки (из компрессионного трикотажа), обеспечивающие тонизирующий эффект и снижающие риск тромбоэмболических осложнений.
2. В течение первого года температура кожи в области оперированного сустава может быть повышена, может отмечаться отёк, лёгкая болезненность.
3. Если на фоне полного благополучия произойдет повышение температуры тела, обострение болей и усиление отёка в прооперированном тазобедренном суставе, появятся выделения в области послеоперационного рубца, необходимо незамедлительно обратиться к лечащему врачу за консультацией.
4. Ежедневно продолжайте самостоятельно выполнять упражнения, описанные выше.
5. Используйте дополнительную опору на костыли или трость до полного восстановления опороспособности прооперированной нижней конечности.
6. Следуйте следующим правилам, чтобы максимально продлить срок службы эндопротеза: избегать подъёма тяжёлых вещей; длительных подъёмов по ступенькам; не набирать избыточный вес, а стремиться к его нормализации; избегать видов спорта, нагружающих сустав, таких как бег, прыжки, тяжёлая атлетика, спортивная аэробика.
7. Оперированный сустав после эндопротезирования в большей степени подвержен риску инфицирования, чем здоровый. При любых простудных заболеваниях или инфекциях, сопровождающихся подъёмом температуры выше 38 градусов, перед посещением стоматолога или хирургическими процедурами необходимо профилактически принимать антибиотики широкого спектра действия в средне-терапевтических дозах.
В заключение хочется подчеркнуть, что без Вашего активного участия невозможно достичь результата операции, который удовлетворял бы Вас и Вашего лечащего врача. Помните, пока Вы находитесь в стационаре, персоналом отделения Вам будут созданы условия для комфортного восстановительного лечения и оказана необходимая помощь. Мы призываем Вас приложить максимум усилий в послеоперационном периоде для восстановления амплитуды движений в тазобедренном суставе и нормальной функции нижней конечности.
Приложение Г.
(Функциональное состояние тазобедренного сустава). Этот вопросник предназначен для получения информации о функционировании Вашего тазобедренного сустава. Пожалуйста, дайте ответ по каждому разделу и поставьте в каждом разделе только одну галочку, которая имеет отношение к вам.(при возможности рекомендуется заполнять под контролем хирурга).
Дата заполнения контактный телефон пациента.
Ф.И.О. дата рождения.
Место проведения операции хирург.
И/б № операция первичная ревизионная (повторная).
Дата операции. Сустав правый левый инвалидность I II III.
Срок после операции ( в месяцах) Номер СНИЛС.
Качество жизни после операции улучшилось ухудшилось не изменилось.
Зависимость от посторонней помощи зависим частично зависим независим.
I. Боль (возможно 44 балла) (заполняется пациентом).
А. Нет или можно ее проигнорировать 44.
B. Слабая, случайная, не снижающая активности 40.
C. Слабая, не проявляется при средней активности, редко может появиться умеренная боль при повышенной нагрузке, прием аспирина 30.
D. Умеренная. Боль терпимая, но пациент уступает боли, ограничивая в некоторой степени обычную нагрузку, может постоянно работать. Иногда могут потребоваться противоболевые препараты, сильнее, чем аспирин, аспирин постоянно 20.
E. Выраженная боль. Все время. Способен передвигаться. Выраженное ограничение активности. Прием более сильных, чем аспирин препаратов, обычно и многократно 10.
F. Сильные боли в кровати, прикован к постели 0.
II. Функция (возможно 47 баллов) (заполняется пациентом).
А. Походка (возможно 33 балла).
1. Хромота 2. Опора 3. Преодолеваемое расстояние.
А. Нет 11 а. Нет 11 a. Ходит на неограниченные расстояния 11.
B. Легкая 8 b. Трость для длительных прогулок 7 b. Проходит 6 кварталов 8.
C. Умеренная 5 c. Трость большую часть времени 5 c. Проходит 2-3 квартала 5.
D. Сильная 0 d. Один костыль 3 d. Передвигается только по квартире 2.
E. Две трости 2 e. Прикован к кровати или инвалидной коляске 0.
F. Два костыля 0.
G. Не может ходить пешком 0.
В. Активность (возможно 14 баллов).
1. Лестница 2. Носки и обувь.
А. Нормально без использования перил 4 а. Одевать носки и обувь легко 4.
B. Нормально, используя перила 2 b. Одевать носки и обувь с трудом 2.
C. Любым способом 1 c. Невозможно 0.
D. Невозможно ходить по ступенькам 0.
3. Сидение.
А. Комфортно на обычном стуле один час 5.
B. На высоком стуле полчаса 3.
C. Невозможно сидеть на стуле любого типа 0.
4. Пользование городским транспортом 1.
III. Деформация (дается 4 балла, если пациент демонстрирует):
(заполняется хирургом или совместно).
А. Фиксированную сгибательную контрактуру менее 30°.
B. Менее 10° фиксированного приведения.
C. Менее 10° фиксированной внутренней ротации при разгибании.
D. Разницу в длине конечностей меньше, чем 3 см.
IV. Объем движений (максимально 5).
(заполняется хирургом или совместно).
А. Сгибание better 90° 1 b. Отведение >15° 1 c. Наружная ротация >30° 1.
Worse 90° 0 <15° 0 <30° 0.
• Внутренняя ротация >15° 1 e. Приведение >15° 1.
<15° 0 <15° 0.
Сумма __________(при полном заполнении).
Минздрав России 2016.
|
|
Связанные заболевания
Связанные клинические рекомендации
Связанные стандарты мед. помощи
- Стандарт медицинской помощи больным артрозами
- Стандарт первичной медико-санитарной помощи при первичном коксартрозе, ревматоидном артрите, подагре с поражением тазобедренных суставов, остеонекрозе и кистах головки бедренной кости
- Стандарт санаторно-курортной помощи больным с болезнями костно-мышечной системы и соединительной ткани (артропатии, инфекционные артропатии, воспалительные артропатии, артрозы, другие поражения суставов)
- Стандарт медицинской помощи больным коксартрозом
- Стандарт первичной медико-санитарной помощи при диспластическом коксартрозе на фоне врожденного вывиха бедра и других диспластических коксартрозах
- Стандарт первичной медико-санитарной помощи при посттравматическом коксартрозе
- Стандарт первичной медико-санитарной помощи при осложнениях, связанных с внутренними ортопедическими протезными устройствами, имплантами и трансплантатами тазобедренного сустава