МКБ-10 коды
- МКБ-10
- Q21.3 Тетрада Фалло
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: Q21.3.
Год утверждения (частота пересмотра): 2021.
Возрастная категория: Дети.
Пересмотр не позднее: 2023.
ID: 39.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
• Всероссийская общественная организация Ассоциация детских кардиологов России .
• Российское научное общество специалистов по рентгенэндоваскулярной диагностике и лечению.
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2021.
Возрастная категория: Дети.
Пересмотр не позднее: 2023.
ID: 39.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
• Всероссийская общественная организация Ассоциация детских кардиологов России .
• Российское научное общество специалистов по рентгенэндоваскулярной диагностике и лечению.
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
АВ - артерио-венозный.
АКГ - ангиокардиография.
АЛТ- аланинаминотрансфераза.
АСТ - аспартатаминотрансфераза.
БАЛКА - большие аорто-легочные коллатеральные сосуды.
ВА - вено-артериальный.
ВПС - врожденный порок сердца.
ДЛА - давление в легочной артерии.
ДМЖП - дефект межжелудочковой перегородки.
ДМПП - дефект межпредсердной перегородки.
КТ - компьютерная томография.
ЛА - легочная артерия.
ЛГ - легочная гипертензия.
МРТ - магнитно-резонансная томография.
ОАП - открытый артериальный проток.
ОЛС - общелегочное сопротивление.
ОПС - общепериферическое сопротивление.
ПП - правое предсердие.
ПЖ - правый желудочек.
СИБКК - сердечный индекс большого круга кровообращения.
ТФ - тетрада Фалло.
ЭКГ - электрокардиография.
ЭхоКГ - эхокардиография.
Sat O2 - насыщение крови кислородом.
СИМКК - сердечный индекс малого круга кровообращения.
ИЭЛК- индекс эффективного легочного кровотока.
QRS - желудочковый комплекс электрокардиограммы.
АКГ - ангиокардиография.
АЛТ- аланинаминотрансфераза.
АСТ - аспартатаминотрансфераза.
БАЛКА - большие аорто-легочные коллатеральные сосуды.
ВА - вено-артериальный.
ВПС - врожденный порок сердца.
ДЛА - давление в легочной артерии.
ДМЖП - дефект межжелудочковой перегородки.
ДМПП - дефект межпредсердной перегородки.
КТ - компьютерная томография.
ЛА - легочная артерия.
ЛГ - легочная гипертензия.
МРТ - магнитно-резонансная томография.
ОАП - открытый артериальный проток.
ОЛС - общелегочное сопротивление.
ОПС - общепериферическое сопротивление.
ПП - правое предсердие.
ПЖ - правый желудочек.
СИБКК - сердечный индекс большого круга кровообращения.
ТФ - тетрада Фалло.
ЭКГ - электрокардиография.
ЭхоКГ - эхокардиография.
Sat O2 - насыщение крови кислородом.
СИМКК - сердечный индекс малого круга кровообращения.
ИЭЛК- индекс эффективного легочного кровотока.
QRS - желудочковый комплекс электрокардиограммы.
Термины и определения
Тетрада Фалло - сложный врожденный порок сердца, характеризующийся наличием выраженного комбинированного стеноза легочной артерии, большого подаортального дефекта межжелудочковой перегородки, декстрапозиции аорты (смещением аорты к правому желудочку), гипертрофией миокарда правого желудочка.
Дефект межжелудочковой перегородки - анатомическое сообщение между правым и левым желудочками сердца.
Конусная перегородка - мышечная структура, разделяющая полулунные клапаны.
Коллатеральные сосуды - аномальные сосуды, отходящие от аорты или ее ветвей и осуществляющие дополнительный кровоток в легких.
Эхокардиография - метод ультразвукового исследования, направленный на исследование морфологических и функциональных изменений сердца и его клапанного аппарата.
Катетеризация сердца - инвазивная процедура, проводимая с лечебными или диагностическими целями при патологии сердечно-сосудистой системы путем введения катетеров в полость сердца или просвет магистральных сосудов.
Эндокардит - воспаление внутренней оболочки сердца, является частым проявлением других заболеваний.
Дефект межжелудочковой перегородки - анатомическое сообщение между правым и левым желудочками сердца.
Конусная перегородка - мышечная структура, разделяющая полулунные клапаны.
Коллатеральные сосуды - аномальные сосуды, отходящие от аорты или ее ветвей и осуществляющие дополнительный кровоток в легких.
Эхокардиография - метод ультразвукового исследования, направленный на исследование морфологических и функциональных изменений сердца и его клапанного аппарата.
Катетеризация сердца - инвазивная процедура, проводимая с лечебными или диагностическими целями при патологии сердечно-сосудистой системы путем введения катетеров в полость сердца или просвет магистральных сосудов.
Эндокардит - воспаление внутренней оболочки сердца, является частым проявлением других заболеваний.
Описание
Тетрада Фалло. Врожденный порок сердца, который состоит из четырех компонентов - это инфундибулярный стеноз ПЖ, большой подаортальный ДМЖП, смещение аорты к ПЖ (декстрапозиция менее 50%), гипертрофия ПЖ. При тетраде Фалло происходит ротация артериального конуса против часовой стрелки, что приводит к появлению декстрапозиции аорты, которая «сидит верхом» над ДМЖП, к невозможности соединения перегородки артериального конуса с межжелудочковой перегородкой и бульбо-вентрикулярной складкой, что становится причиной возникновения ДМЖП. Причиной развития инфундибулярного стеноза является передне-левое смещение конусной перегородки [1, 2, 3].
Причины
Тетрада Фалло является врожденным пороком сердца синего типа, относится к патологии конотрункуса. В основе формирования сердца при тетраде Фалло лежит нарушение процессов деления, ротации и абсорбции конотрункуса. Нарушение ротации артериального конуса против часовой стрелки, его неравномерное деление аорто-легочной перегородкой приводит к появлению декстрапозиции аорты, которая «сидит верхом» над дефектом межжелудочковой перегородки, к невозможности соединения перегородки артериального конуса с межжелудочковой перегородкой и бульбовентрикулярной складкой, что становится причиной возникновения дефекта межжелудочковой перегородки и невозможности формирования наджелудочкового гребня. При нарушении деления трункуса, при выраженном переднем смещении перегородки артериального конуса происходит различной степени сужение ствола легочной артерии, вплоть до резкой его гипоплазии [1, 3].
Нарушения в развитии легочно-артериального дерева приводят к возникновению различных аномалий системы легочной артерии при тетраде Фалло: стенозы и гипоплазии изолированных участков легочной артерии, гипоплазия всего легочно-артериального дерева, отсутствие левой легочной артерии, отхождение одной из ветвей легочной артерии от восходящей аорты, наличие больших аорто-легочных коллатеральных артерий, аномальный дренаж легочных вен, дефект аорто-легочной перегородки ) [2, 4, 5].
Нарушения гемодинамики при ТФ зависят от тяжести инфундибулярного стеноза и выражаются в гиповолемии малого круга кровообращения, увеличении минутного объема большого круга кровообращения вследствие вено-артериального сброса крови, снижении преднагрузки левого желудочка с объемной редукцией его полости и концентрическим ремоделированием миокарда левого желудочка. Оба желудочка и аорта приставляют собой единую гидродинамическую систему с равным систолическим давлением. Наличие вено-артериального шунта в сочетании с декстрапозицией аорты и стенозом легочной артерии обуславливает наличие артериальной гипоксемии. В обеспечении легочного кровотока могут принимать участие ОАП и аорто-легочные коллатеральные артерии.
При тетраде Фалло состояние ребенка, в основном, зависит от степени стеноза ЛА, величины ОАП, наличия больших аорто-легочных коллатеральных артерий. С прогрессированием стеноза ЛА, закрытием ОАП, коллатеральных артерий состояние ребенка резко ухудшается и становится критическим.
Сопутствующие аномалии могут включать ДМПП, атриовентрикулярную коммуникацию (чаще у пациентов с синдромом Дауна), праворасположенную дугу аорты. Возможны аномалии развития коронарных артерий, часто это конусные ветви от правой коронарной артерии, пересекающие выводной тракт ПЖ. Около 20% случаев тетрады Фалло связаны с потерей участка хромосомы 22q11 или её дупликацией, может быть ассоциирована с другими синдромами, в том числе трисомией по 21 хромосоме, синдромом Алажиля, фетальным алкогольным синдромом и рядом состояний, включающих в себя пороки развития конечностей, с дефектом белой линии живота (например, эмбриональной грыжей) аналогично пентаде Кантрелла [4,5, 6].
Нарушения в развитии легочно-артериального дерева приводят к возникновению различных аномалий системы легочной артерии при тетраде Фалло: стенозы и гипоплазии изолированных участков легочной артерии, гипоплазия всего легочно-артериального дерева, отсутствие левой легочной артерии, отхождение одной из ветвей легочной артерии от восходящей аорты, наличие больших аорто-легочных коллатеральных артерий, аномальный дренаж легочных вен, дефект аорто-легочной перегородки ) [2, 4, 5].
Нарушения гемодинамики при ТФ зависят от тяжести инфундибулярного стеноза и выражаются в гиповолемии малого круга кровообращения, увеличении минутного объема большого круга кровообращения вследствие вено-артериального сброса крови, снижении преднагрузки левого желудочка с объемной редукцией его полости и концентрическим ремоделированием миокарда левого желудочка. Оба желудочка и аорта приставляют собой единую гидродинамическую систему с равным систолическим давлением. Наличие вено-артериального шунта в сочетании с декстрапозицией аорты и стенозом легочной артерии обуславливает наличие артериальной гипоксемии. В обеспечении легочного кровотока могут принимать участие ОАП и аорто-легочные коллатеральные артерии.
При тетраде Фалло состояние ребенка, в основном, зависит от степени стеноза ЛА, величины ОАП, наличия больших аорто-легочных коллатеральных артерий. С прогрессированием стеноза ЛА, закрытием ОАП, коллатеральных артерий состояние ребенка резко ухудшается и становится критическим.
Сопутствующие аномалии могут включать ДМПП, атриовентрикулярную коммуникацию (чаще у пациентов с синдромом Дауна), праворасположенную дугу аорты. Возможны аномалии развития коронарных артерий, часто это конусные ветви от правой коронарной артерии, пересекающие выводной тракт ПЖ. Около 20% случаев тетрады Фалло связаны с потерей участка хромосомы 22q11 или её дупликацией, может быть ассоциирована с другими синдромами, в том числе трисомией по 21 хромосоме, синдромом Алажиля, фетальным алкогольным синдромом и рядом состояний, включающих в себя пороки развития конечностей, с дефектом белой линии живота (например, эмбриональной грыжей) аналогично пентаде Кантрелла [4,5, 6].
Эпидемиология
Тетраду Фалло диагностируют у 8-13% всех пациентов с врожденным пороком сердца. Среди пороков, требующих хирургического лечения в раннем детском возрасте, на долю тетрады Фалло приходится 15%. Частота порока у новорожденных колеблется от 4 до 7%. Средняя продолжительность жизни пациентов с тетрадой Фалло составляет 7-8 лет и зависит от степени стеноза ЛА. Смертность в течение первого года жизни - 25%, к 3 годам - 40%, к 10 годам - 70%, к 40 годам жизни - 95% [2, 4, 5]. При «бледных» формах порока продолжительность жизни несколько больше, чем при цианотической форме. Обычно тяжелые неоперированные пациенты умирают от тромбоэмболии сосудов головного мозга с образованием абсцессов, развитием сердечной недостаточности, инфекционного эндокардита [7-9].
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
Q21,3 Тетрада Фалло.|
|
Классификация
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
• Тяжелая форма, характеризующаяся появлением выраженного цианоза и одышки с первых дней жизни, чаще с 1 года,.• Классическая форма, при которой цианоз появляется, когда ребенок начинается активно двигаться, ходить,.
• Тяжелая форма с одышечно-цианотическими приступами, при которой заболевание может проявиться с 3-х месяцев жизни,.
• Позднее появление цианоза в возрасте 6-10 лет,.
• Бледная форма, протекает без клинически выраженной артериальной гипоксемии [5].
Комментарии. В некоторых случаях, у пациентов с критическим стенозом ЛА (на грани атрезии) отмечается крайняя тяжесть течения порока, что обуславливает появление выраженного цианоза и одышки с первых дней жизни. Такая форма относится к критическим ВПС периода новорожденности.
Классификация основных типов порока:
1. Тетрада Фалло со стенозом легочной артерии;
2. Тетрада Фалло с атрезией легочной артерии (7%);
3. Тетрада Фалло в сочетании с атриовентрикулярным септальным дефектом (6-10%) - чаще встречается у пациентов с синдромом Дауна;
4. Тетрада Фалло с отсутствующим клапаном легочной артерии (5%) [11].
Клиническая картина
Течение болезни может быть чрезвычайно разнообразным и зависит от исходной выраженности и степени сужения стеноза легочной артерии.
Первыми клиническими признаками порока являются цианоз, синюшность губ и кончиков пальцев, одышка, усиливающаяся при кормлении и крике ребёнка. У 20-30% детей с резким стенозом легочной артерии цианоз и одышка появляются с первых дней жизни и носят критический характер. Из-за одышки ребенок не может спокойно есть, что приводит к отставанию в физическом развитии. Этим пациентам необходима экстренная хирургическая помощь.
Примерно у 70-80% детей цианоз появляется к концу первого - началу второго года, когда возрастает физическая активность ребёнка. Обычно к этому времени отчетливо выявляется отставание детей в физическом развитии. В течение последующих 5-7 лет при естественном течении порока жалобы на одышку и цианоз нарастают, а состояние пациентов, которые без остановки могут делать всего лишь несколько шагов, ухудшается, появляются тяжелые одышечно-цианотические приступы.
При бледных формах порока продолжительность жизни больше, чем при цианотической форме. Выраженный цианоз в большинстве случаев появляется, когда ребенок начинает ходить. Именно в это время появляется характерный только для тетрады Фалло признак - присаживание на корточки. Как правило, цианоз прогрессивно усиливается и достигает максимальной интенсивности в начале школьного возраста. К моменту полового созревания состояние пациентов несколько улучшается и длительное время может оставаться без ухудшения. Трудоспособность пациентов, достигших совершеннолетия, значительно снижена, к физическому труду они обычно мало пригодны.
Особую группу составляют пациенты с тетрадой Фалло и агенезией клапана ЛА. Существует три формы порока: 1. Вместо створок имеется небольшой циркулярно расположенный фиброзный валик (51,1% случаев), 2. Место неразвившихся створок обозначено небольшими фиброзными бугорками (32,1%), 3. Створки клапана имеются, но они гипопластичны, синусы не сформированы (16,8%). Фиброзное кольцо легочной артерии, как правило, умеренно гипоплазировано, ствол и ветви легочной артерии резко расширены. Однако, внутрилегочные артерии обычного диаметра и распространение их по долям и сегментам легких нормальное. Во многих случаях отмечается сдавление расширенными легочными артериями соответствующих бронхов с нарушением их проходимости. Недостаточность клапана легочной артерии является дополнительным фактором нарушения гемодинамики при тетраде Фалло с агенезией клапана ЛА, при этом правый желудочек вынужден выполнять дополнительную работу по изгнанию крови поступившей из легочной артерии, что вызывает его диастолическую перегрузку [11, 12].
Можно выделить следующие формы клинического течения заболевания: 1. Острая, с драматическим течением и летальным исходом на первом году жизни, 2. Осложненная, у больных отстающих в физическом развитии, с недостаточностью кровообращения, частыми респираторными заболеваниями, пневмониями, 3. Неосложненная, с гладким течением заболевания, хорошим физическим развитием, 4. Цианотическая, с постоянным выраженным цианозом кожных покровов [11].
Течение основного заболевания может внезапно ухудшиться в результате различных осложнений, которые нередко становятся причинами гибели пациентов. Наиболее типичные осложнения, в частности, нарушение мозгового кровообращения в виде тромбоза или кровоизлияний, вызваны гипоксемией, эмболией, полицитемией и повышением вязкости крови [13-15].
Первыми клиническими признаками порока являются цианоз, синюшность губ и кончиков пальцев, одышка, усиливающаяся при кормлении и крике ребёнка. У 20-30% детей с резким стенозом легочной артерии цианоз и одышка появляются с первых дней жизни и носят критический характер. Из-за одышки ребенок не может спокойно есть, что приводит к отставанию в физическом развитии. Этим пациентам необходима экстренная хирургическая помощь.
Примерно у 70-80% детей цианоз появляется к концу первого - началу второго года, когда возрастает физическая активность ребёнка. Обычно к этому времени отчетливо выявляется отставание детей в физическом развитии. В течение последующих 5-7 лет при естественном течении порока жалобы на одышку и цианоз нарастают, а состояние пациентов, которые без остановки могут делать всего лишь несколько шагов, ухудшается, появляются тяжелые одышечно-цианотические приступы.
При бледных формах порока продолжительность жизни больше, чем при цианотической форме. Выраженный цианоз в большинстве случаев появляется, когда ребенок начинает ходить. Именно в это время появляется характерный только для тетрады Фалло признак - присаживание на корточки. Как правило, цианоз прогрессивно усиливается и достигает максимальной интенсивности в начале школьного возраста. К моменту полового созревания состояние пациентов несколько улучшается и длительное время может оставаться без ухудшения. Трудоспособность пациентов, достигших совершеннолетия, значительно снижена, к физическому труду они обычно мало пригодны.
Особую группу составляют пациенты с тетрадой Фалло и агенезией клапана ЛА. Существует три формы порока: 1. Вместо створок имеется небольшой циркулярно расположенный фиброзный валик (51,1% случаев), 2. Место неразвившихся створок обозначено небольшими фиброзными бугорками (32,1%), 3. Створки клапана имеются, но они гипопластичны, синусы не сформированы (16,8%). Фиброзное кольцо легочной артерии, как правило, умеренно гипоплазировано, ствол и ветви легочной артерии резко расширены. Однако, внутрилегочные артерии обычного диаметра и распространение их по долям и сегментам легких нормальное. Во многих случаях отмечается сдавление расширенными легочными артериями соответствующих бронхов с нарушением их проходимости. Недостаточность клапана легочной артерии является дополнительным фактором нарушения гемодинамики при тетраде Фалло с агенезией клапана ЛА, при этом правый желудочек вынужден выполнять дополнительную работу по изгнанию крови поступившей из легочной артерии, что вызывает его диастолическую перегрузку [11, 12].
Можно выделить следующие формы клинического течения заболевания: 1. Острая, с драматическим течением и летальным исходом на первом году жизни, 2. Осложненная, у больных отстающих в физическом развитии, с недостаточностью кровообращения, частыми респираторными заболеваниями, пневмониями, 3. Неосложненная, с гладким течением заболевания, хорошим физическим развитием, 4. Цианотическая, с постоянным выраженным цианозом кожных покровов [11].
Течение основного заболевания может внезапно ухудшиться в результате различных осложнений, которые нередко становятся причинами гибели пациентов. Наиболее типичные осложнения, в частности, нарушение мозгового кровообращения в виде тромбоза или кровоизлияний, вызваны гипоксемией, эмболией, полицитемией и повышением вязкости крови [13-15].
Диагностика
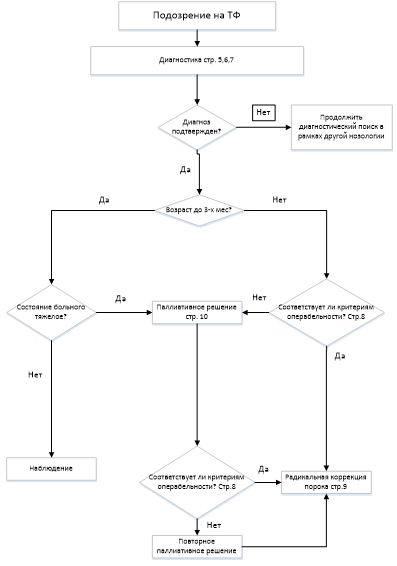
Диагноз тетрада Фалло устанавливается на основании данных:
• Электрокардиографии,.
• Трансторакальной эхокардиографии,.
• Чрезвенозной катетеризации камер сердца и ангиокардиографии,.
• Компьютерной томографии сердца с контрастированием.
(УУР С, УДД 5).
Комментарии. При сборе анамнеза и жалоб рекомендуется выявить у всех пациентов наличие одышки, синюшности губ и кончиков пальцев, присаживания на корточки, симптомов нарушения мозгового кровообращения (у подростков и взрослых), оценить физическое развитие. Следует обращать внимание на возраст и условия возникновения жалоб, а также степень их выраженности».
(УУР С, УДД 5).
Комментарии. Пациенты с тетрадой Фалло, как правило, гипостеники. Одышки в покое нет, за исключением тетрады Фалло с агенезией клапана легочной артерии. Грудная клетка у них обычно цилиндрической формы и не имеет сердечного горба. Кожные покровы и видимые слизистые синюшные. После выполнения подключично-легочного анастомоза с помощью синтетического протеза PTFE плечевой и радиальный пульс ослаблен на стороне анастомоза. При длительно существующей артериальной гипоксемии характерно формирование «барабанных пальцев» и «часовых стекол».
• Рекомендуется всем пациентам выполнить аускультацию сердца [4,5, 16].
(УУР С, УДД 5).
Комментарии. Аускультативно по левому краю грудины во втором-третьем межреберье выслушивается грубый продолжительный (3-5/6) систолический шум, обусловленный током крови через стеноз ЛА. При критическом стенозе ЛА шум становится короче и «мягче», во время одышечно-цианотических приступов - исчезает. В случае функционирования ОАП может определяться характерный систоло-диастолический шум. Диастолический шум легочной регургитации характерен для больных с отсутствующим легочным клапаном. Непрерывный шум, выслушиваемый на спине, над легочными полями при наличии больших аортолегочных коллатеральных артерий.
II тон на легочной артерии ослаблен, I тон усилен. Если у пациента выполнен системно-легочный анастомоз, то выслушивается систолодиастолический шум в проекции анастомоза [4, 5, 16].
• Рекомендуется проведение общего (клинического) анализа крови у всех пациентов с тетрадой Фалло [4, 5, 17].
(УУР С, УДД 5).
Комментарий. Исследование проводится для оценки состояния пациента, косвенной оценки уровня легочного кровотока и решения вопроса об экстренности проведения обследования и лечения.
• Рекомендуется всем пациентам исследовать в динамике уровень насыщения крови кислородом в капиллярах или пульсоксиметрия [4, 5, 18].
(УУР С, УДД 5).
Комментарий. Исследование проводится для оценки состояния пациента, степени выраженности артериальной гипоксемии, косвенной оценки уровня легочного кровотока и решения вопроса об экстренности проведения обследования и лечения.
• Рекомендуется проведение общетерапевтического биохимического анализа крови (креатинин, глюкоза, натрий, калий, АСТ, АЛТ, белок, альбумин, мочевина), исследование уровня общего билирубина в крови, свободного и связанного билирубина, уровня N-терминального фрагмента натрийуретического пропептида мозгового (NT-proBNP)), пациентов с тетрадой Фалло [4, 5, 14, 19].
(УУР С, УДД 5 ).
Комментарий. Исследование проводится для оценки состояния пациента, косвенной оценки уровня легочного кровотока и биохимического состояния крови. Признаки метаболического ацидоза - снижение pH крови - до 4,0; повышение уровня pro-BNP более 125 пг/мл являются предикторами необходимости экстренного выполнения хирургического вмешательства.
• Р екомендуется всем пациентам выполнение коагулограммы (ориентировочного исследования системы гемостаза), определение международного нормализованного отношения (МНО), активированного частичного тромбопластинового времени, исследование уровня фибриногена в крови для оценки состояния и эффективности функционирования различных звеньев таких систем крови, как свертывающая, противосвертывающая, особенно у пациентов выраженным цианозом [4, 5, 8, 14].
(УУР С , УДД 5).
Комментарий. Исследование проводится для оценки состояния пациента, косвенной оценки уровня легочного кровотока и состояния свертывающей системы крови.
(УУР С, УДД 5).
Комментарии. Для тетрады Фалло характерно отклонение электрической оси сердца вправо (от +100 до +180°), гипертрофия миокарда ПЖ, неполная блокада правой ножки пучка Гиса, признаки перегрузки правого предсердия.
• Рекомендуется всем пациентам выполнение рентгенографии органов грудной клетки всем пациентам для оценки состояния легких, кровотока в малом круге кровообращения, размеров сердца, определения анатомических особенностей данного ВПС [2, 5, 16, 20, 27].
(УУР С, УДД 5).
Комментарии. При данной патологии визуализируется повышение прозрачности легочных полей, обеднение легочного кровотока, легочные сосуды представлены узкими тяжами, уменьшены корни легких. Поперечник тени сердца остается нормальным или несколько расширен влево за счет увеличения ПЖ. Верхушка сердца приподнята и закруглена. Талия сердца подчеркнута за счет западения дуги легочной артерии. Форма сердца напоминает «деревянный башмачок». Во 2-й косой проекции отчетливо видно увеличение ПЖ, который оттесняет кзади и приподнимает небольшой ЛЖ («шапочка»). Декстрапозиция аорты лучше видна в боковой проекции.
Сочетание тетрады Фалло с агенезией клапана легочной артерии вызывает выраженное изменение рентгенографической картины. По сравнению с типичной формой порока, при этой аномалии тень сердца увеличена, дуга аорты может быть расположена справа. Легочный рисунок усилен.
• Рекомендуется всем пациентам выполнение трансторакальной эхокардиографии (ЭхоКГ) с применением режима цветного допплеровского картирования для детальной оценки внутрисердечной анатомии и гемодинамики [4, 5, 21-23, 27].
(УУР А, УДД 5 ).
Комментарии. Эхо-КГ необходима для оценки размеров правых и левых отделов сердца, расположения и размера ДМЖП, степени декстрапозиции аорты, выраженности гипертрофии ПЖ, протяженности и степени сужения выводного тракта ПЖ, сочетания подклапанного и клапанного стенозов, размеров клапанного кольца и ствола ЛА. Наличие стеноза ЛА и величину градиента между ПЖ и ЛА рекомендуется определять с помощью непрерывного допплера.
• Рекомендуется чрезвенозная катетеризация камер сердца и ангиокардиография всем пациентам для уточнения внутрисердечной анатомии (если данные ЭхоКГ неоднозначны), определения изменений ветвей легочной артерии и степени гемодинамических нарушений, наличия больших аортолёгочных коллатеральных артерий или множественных мышечных ДМЖП [4, 5, 13, 24-26].
(УУР С, УДД 5).
Комментарии. Исследование необходимо для выявления гемодинамических нарушений, имеющиеся у пациентов с тетрадой Фалло - высокое давление в ПЖ, равное давлению в ЛЖ и аорте, систолическое давление в ЛА низкое, большой градиент систолического давления между ПЖ и ЛА. В аорте насыщение крови кислородом снижено соответственно величине веноартериального сброса.
Протокол АКГ исследования пациентов с ТФ должен включать выполнение правой вентрикулографии в передне-задней проекции с краниальной ангуляцией (для визуализации анатомии ветвей легочной артерии) и боковой проекции (для визуализации степени выраженности комбинированного стеноза), легочную артериографию, а также аортографию (для определения наличия дополнительных источников легочного кровотока). При правой вентрикулографии одновременно контрастируются ЛА и восходящая аорта, отмечается комбинированный стеноз ЛА. Выявляются особенности анатомии коронарных артерий, ход и распределение ветвей коронарных артерий в выводном тракте ПЖ. После паллиативных вмешательств с помощью АКГ рекомендуется оценить степень подготовки пациентов к выполнению радикальной коррекции, степень развития системы ЛА, деформацию ветвей ЛА в области наложения системно-легочного анастомоза, степень увеличения ЛЖ.
• Рекомендуется всем пациентам проводить рассчет следующих показателей: 1. Индекс D. McGoon - отношение суммы диаметров устьев легочных артерий к диаметру нисходящей аорты ((А1+В1)/нАо) - норма 1,5, 2. Легочно-артериальный индекс (индекс Nakata) - отношение суммы площадей поперечного сечения правой и левой легочных артерий к площади поверхности тела норма 330+30 [4, 5, 6, 27].
(УУР С, УДД 5).
Комментарии. Для определения возможности выпонения радикальной операции рекомендуется проводоть расчет показателей размеров ЛА, оценить показания к коррекции стенозов ветвей ЛА, устранению системно-легочных анастомозов, БАЛКА с помощью различных эндоваскулярных вмешательств.
• Рекомендуется выполнение компьютерной томографии сердца с контрастированием всем пациентам для уточнения данных ЭхоКГ и АКГ (если есть в этом необходимость, либо результаты инструментальных методов не вполне убедительны) при планировании хирургического лечения [4, 5, 6, 27].
(УУР С, УДД 5).
Комментарий. Исследование необходимо выполнять при невозможности получить соответсвующее изображение при проведении ангиокардиографического исследования, с целью получения изображений ствола, ветвей и периферических ветвей ЛА, больших аортолегочных коллатеральных артерий, определения степени регургитации на ЛА и трехстворчатом клапане.
У новорожденных и детей певого года жизни компьютерная томография сердца с контрастированием является методом выбора для диагностики внутрисердечной анатомии порока, стенозов легочных артерий и выявления сопутствующих ВПС.
• Рекомендуется всем пациентам проведение магнитно-резонансной томографии сердца и магистральных сосудов для оценки их структурно-функциональных изменений (если есть в этом необходимость, либо результаты инструментальных методов не вполне убедительны) [2, 27, 28].
(УУР С, УДД 5).
Комментарии. МРТ сердца улучшает возможности визуализации, особенно для оценки перегрузки желудочков сердца и количественного определения шунта. Метод позволяет получить трехмерные анатомические реконструкции с высоким пространственным и временным разрешением, проводить объемные измерения, оценку сосудов и фиброзных изменений миокарда. МРТ применяется у взрослых в следующих клинических ситуациях:
- как дополнительный метод, когда получены неоднозначные или пограничные данные ЭхоКГ, например, объемы и фракция выброса ЛЖ, что может иметь решающее значение в тактике лечения взрослых пациентов при оценке объема перегрузки и клапанных регургитаций;
- МРТ более информативна в сравнении с ЭхоКГ при количественной оценке объемов и фракции выброса ПЖ, обструкции выносящего тракта ПЖ, легочной регургитации, оценке стенозов легочных артерий и аорты; коллатералей и артериовенозных мальформаций, количественной оценке массы миокарда (ЛЖ и ПЖ), выявление и количественная оценка фиброза миокарда/рубца (при исследовании с гадолинием выявляется улучшение в отсроченную фазу); характеристика ткани (фиброз, жир ).
(УУР С, УДД 5).
• Рекомендуется перед выпиской из стационара всем пациентам с целью контроля после выполненного оперативного вмешательства выполнить эхокардиографию [4, 5, 16, 20].
(УУР С, УДД 5).
• Электрокардиографии,.
• Трансторакальной эхокардиографии,.
• Чрезвенозной катетеризации камер сердца и ангиокардиографии,.
• Компьютерной томографии сердца с контрастированием.
2,1 Жалобы и анамнез.
• Рекомендуется сбор жалоб и анамнеза у всех пациентов с тетрадой Фалло [4,5].(УУР С, УДД 5).
Комментарии. При сборе анамнеза и жалоб рекомендуется выявить у всех пациентов наличие одышки, синюшности губ и кончиков пальцев, присаживания на корточки, симптомов нарушения мозгового кровообращения (у подростков и взрослых), оценить физическое развитие. Следует обращать внимание на возраст и условия возникновения жалоб, а также степень их выраженности».
2,2 Физикальное обследование.
• Рекомендуется у всех пациентов с тетрадой Фалло проводить физикальный осмотр с определением наличия и выраженности цианоза, формы грудной клетки и пальпацией области сердца, подсчетом частоты сердечных сокращений и дыханий, оценкой формы дистальных фаланг пальцев и ногтевых пластин [4,5, 6, 13].(УУР С, УДД 5).
Комментарии. Пациенты с тетрадой Фалло, как правило, гипостеники. Одышки в покое нет, за исключением тетрады Фалло с агенезией клапана легочной артерии. Грудная клетка у них обычно цилиндрической формы и не имеет сердечного горба. Кожные покровы и видимые слизистые синюшные. После выполнения подключично-легочного анастомоза с помощью синтетического протеза PTFE плечевой и радиальный пульс ослаблен на стороне анастомоза. При длительно существующей артериальной гипоксемии характерно формирование «барабанных пальцев» и «часовых стекол».
• Рекомендуется всем пациентам выполнить аускультацию сердца [4,5, 16].
(УУР С, УДД 5).
Комментарии. Аускультативно по левому краю грудины во втором-третьем межреберье выслушивается грубый продолжительный (3-5/6) систолический шум, обусловленный током крови через стеноз ЛА. При критическом стенозе ЛА шум становится короче и «мягче», во время одышечно-цианотических приступов - исчезает. В случае функционирования ОАП может определяться характерный систоло-диастолический шум. Диастолический шум легочной регургитации характерен для больных с отсутствующим легочным клапаном. Непрерывный шум, выслушиваемый на спине, над легочными полями при наличии больших аортолегочных коллатеральных артерий.
II тон на легочной артерии ослаблен, I тон усилен. Если у пациента выполнен системно-легочный анастомоз, то выслушивается систолодиастолический шум в проекции анастомоза [4, 5, 16].
2,3 Лабораторные диагностические исследования.
У пациентов с тетрадой Фалло не имеет специфичности.• Рекомендуется проведение общего (клинического) анализа крови у всех пациентов с тетрадой Фалло [4, 5, 17].
(УУР С, УДД 5).
Комментарий. Исследование проводится для оценки состояния пациента, косвенной оценки уровня легочного кровотока и решения вопроса об экстренности проведения обследования и лечения.
• Рекомендуется всем пациентам исследовать в динамике уровень насыщения крови кислородом в капиллярах или пульсоксиметрия [4, 5, 18].
(УУР С, УДД 5).
Комментарий. Исследование проводится для оценки состояния пациента, степени выраженности артериальной гипоксемии, косвенной оценки уровня легочного кровотока и решения вопроса об экстренности проведения обследования и лечения.
• Рекомендуется проведение общетерапевтического биохимического анализа крови (креатинин, глюкоза, натрий, калий, АСТ, АЛТ, белок, альбумин, мочевина), исследование уровня общего билирубина в крови, свободного и связанного билирубина, уровня N-терминального фрагмента натрийуретического пропептида мозгового (NT-proBNP)), пациентов с тетрадой Фалло [4, 5, 14, 19].
(УУР С, УДД 5 ).
Комментарий. Исследование проводится для оценки состояния пациента, косвенной оценки уровня легочного кровотока и биохимического состояния крови. Признаки метаболического ацидоза - снижение pH крови - до 4,0; повышение уровня pro-BNP более 125 пг/мл являются предикторами необходимости экстренного выполнения хирургического вмешательства.
• Р екомендуется всем пациентам выполнение коагулограммы (ориентировочного исследования системы гемостаза), определение международного нормализованного отношения (МНО), активированного частичного тромбопластинового времени, исследование уровня фибриногена в крови для оценки состояния и эффективности функционирования различных звеньев таких систем крови, как свертывающая, противосвертывающая, особенно у пациентов выраженным цианозом [4, 5, 8, 14].
(УУР С , УДД 5).
Комментарий. Исследование проводится для оценки состояния пациента, косвенной оценки уровня легочного кровотока и состояния свертывающей системы крови.
2,4 Инструментальные диагностические исследования.
• Рекомендуется всем пациентам выполнение электрокардиографии (ЭКГ) для верификации диагноза, с целью диагностики нарушений проводимости миокарда, гипертрофии правого предсердия и правого желудочка, отклонения электрической оси сердца [4, 5, 6].(УУР С, УДД 5).
Комментарии. Для тетрады Фалло характерно отклонение электрической оси сердца вправо (от +100 до +180°), гипертрофия миокарда ПЖ, неполная блокада правой ножки пучка Гиса, признаки перегрузки правого предсердия.
• Рекомендуется всем пациентам выполнение рентгенографии органов грудной клетки всем пациентам для оценки состояния легких, кровотока в малом круге кровообращения, размеров сердца, определения анатомических особенностей данного ВПС [2, 5, 16, 20, 27].
(УУР С, УДД 5).
Комментарии. При данной патологии визуализируется повышение прозрачности легочных полей, обеднение легочного кровотока, легочные сосуды представлены узкими тяжами, уменьшены корни легких. Поперечник тени сердца остается нормальным или несколько расширен влево за счет увеличения ПЖ. Верхушка сердца приподнята и закруглена. Талия сердца подчеркнута за счет западения дуги легочной артерии. Форма сердца напоминает «деревянный башмачок». Во 2-й косой проекции отчетливо видно увеличение ПЖ, который оттесняет кзади и приподнимает небольшой ЛЖ («шапочка»). Декстрапозиция аорты лучше видна в боковой проекции.
Сочетание тетрады Фалло с агенезией клапана легочной артерии вызывает выраженное изменение рентгенографической картины. По сравнению с типичной формой порока, при этой аномалии тень сердца увеличена, дуга аорты может быть расположена справа. Легочный рисунок усилен.
• Рекомендуется всем пациентам выполнение трансторакальной эхокардиографии (ЭхоКГ) с применением режима цветного допплеровского картирования для детальной оценки внутрисердечной анатомии и гемодинамики [4, 5, 21-23, 27].
(УУР А, УДД 5 ).
Комментарии. Эхо-КГ необходима для оценки размеров правых и левых отделов сердца, расположения и размера ДМЖП, степени декстрапозиции аорты, выраженности гипертрофии ПЖ, протяженности и степени сужения выводного тракта ПЖ, сочетания подклапанного и клапанного стенозов, размеров клапанного кольца и ствола ЛА. Наличие стеноза ЛА и величину градиента между ПЖ и ЛА рекомендуется определять с помощью непрерывного допплера.
• Рекомендуется чрезвенозная катетеризация камер сердца и ангиокардиография всем пациентам для уточнения внутрисердечной анатомии (если данные ЭхоКГ неоднозначны), определения изменений ветвей легочной артерии и степени гемодинамических нарушений, наличия больших аортолёгочных коллатеральных артерий или множественных мышечных ДМЖП [4, 5, 13, 24-26].
(УУР С, УДД 5).
Комментарии. Исследование необходимо для выявления гемодинамических нарушений, имеющиеся у пациентов с тетрадой Фалло - высокое давление в ПЖ, равное давлению в ЛЖ и аорте, систолическое давление в ЛА низкое, большой градиент систолического давления между ПЖ и ЛА. В аорте насыщение крови кислородом снижено соответственно величине веноартериального сброса.
Протокол АКГ исследования пациентов с ТФ должен включать выполнение правой вентрикулографии в передне-задней проекции с краниальной ангуляцией (для визуализации анатомии ветвей легочной артерии) и боковой проекции (для визуализации степени выраженности комбинированного стеноза), легочную артериографию, а также аортографию (для определения наличия дополнительных источников легочного кровотока). При правой вентрикулографии одновременно контрастируются ЛА и восходящая аорта, отмечается комбинированный стеноз ЛА. Выявляются особенности анатомии коронарных артерий, ход и распределение ветвей коронарных артерий в выводном тракте ПЖ. После паллиативных вмешательств с помощью АКГ рекомендуется оценить степень подготовки пациентов к выполнению радикальной коррекции, степень развития системы ЛА, деформацию ветвей ЛА в области наложения системно-легочного анастомоза, степень увеличения ЛЖ.
• Рекомендуется всем пациентам проводить рассчет следующих показателей: 1. Индекс D. McGoon - отношение суммы диаметров устьев легочных артерий к диаметру нисходящей аорты ((А1+В1)/нАо) - норма 1,5, 2. Легочно-артериальный индекс (индекс Nakata) - отношение суммы площадей поперечного сечения правой и левой легочных артерий к площади поверхности тела норма 330+30 [4, 5, 6, 27].
(УУР С, УДД 5).
Комментарии. Для определения возможности выпонения радикальной операции рекомендуется проводоть расчет показателей размеров ЛА, оценить показания к коррекции стенозов ветвей ЛА, устранению системно-легочных анастомозов, БАЛКА с помощью различных эндоваскулярных вмешательств.
• Рекомендуется выполнение компьютерной томографии сердца с контрастированием всем пациентам для уточнения данных ЭхоКГ и АКГ (если есть в этом необходимость, либо результаты инструментальных методов не вполне убедительны) при планировании хирургического лечения [4, 5, 6, 27].
(УУР С, УДД 5).
Комментарий. Исследование необходимо выполнять при невозможности получить соответсвующее изображение при проведении ангиокардиографического исследования, с целью получения изображений ствола, ветвей и периферических ветвей ЛА, больших аортолегочных коллатеральных артерий, определения степени регургитации на ЛА и трехстворчатом клапане.
У новорожденных и детей певого года жизни компьютерная томография сердца с контрастированием является методом выбора для диагностики внутрисердечной анатомии порока, стенозов легочных артерий и выявления сопутствующих ВПС.
• Рекомендуется всем пациентам проведение магнитно-резонансной томографии сердца и магистральных сосудов для оценки их структурно-функциональных изменений (если есть в этом необходимость, либо результаты инструментальных методов не вполне убедительны) [2, 27, 28].
(УУР С, УДД 5).
Комментарии. МРТ сердца улучшает возможности визуализации, особенно для оценки перегрузки желудочков сердца и количественного определения шунта. Метод позволяет получить трехмерные анатомические реконструкции с высоким пространственным и временным разрешением, проводить объемные измерения, оценку сосудов и фиброзных изменений миокарда. МРТ применяется у взрослых в следующих клинических ситуациях:
- как дополнительный метод, когда получены неоднозначные или пограничные данные ЭхоКГ, например, объемы и фракция выброса ЛЖ, что может иметь решающее значение в тактике лечения взрослых пациентов при оценке объема перегрузки и клапанных регургитаций;
- МРТ более информативна в сравнении с ЭхоКГ при количественной оценке объемов и фракции выброса ПЖ, обструкции выносящего тракта ПЖ, легочной регургитации, оценке стенозов легочных артерий и аорты; коллатералей и артериовенозных мальформаций, количественной оценке массы миокарда (ЛЖ и ПЖ), выявление и количественная оценка фиброза миокарда/рубца (при исследовании с гадолинием выявляется улучшение в отсроченную фазу); характеристика ткани (фиброз, жир ).
2,5 Иные диагностические исследования.
• Рекомендуется перед выпиской из стационара всем пациентам с целью контроля после выполненного оперативного вмешательства выполнить электрокардиографию [4, 5].(УУР С, УДД 5).
• Рекомендуется перед выпиской из стационара всем пациентам с целью контроля после выполненного оперативного вмешательства выполнить эхокардиографию [4, 5, 16, 20].
(УУР С, УДД 5).
|
|
Лечение
3,1 Консервативное лечение.
Поддерживающая терапия.Консервативное лечение не оперированных пациентов назначают в случае развития частых одышечно-цианотических приступов и при необходимости отсрочить выполнение хирургической коррекции порока. Лечение является индивидуальным и проводится опытным врачом детским кардиологом или врачом-кардиологом [4, 5]. Тактика лечения определяется гемодинамической значимостью стеноза легочной артерии. Для детей, поддающихся терапии, возможно отсрочить проведение оперативного вмешательства.
• Рекомендуется предпочтение отдавать ранней хирургической коррекции тетрады Фалло по достижению массы тела 3 кг [4, 5, 20, 29].
(УУР С, УДД 5).
• р Рекомендуется при отсутствии снижения насыщения крови кислородом и удовлетворительном наборе массы тела ребенком, а так же при отсутствии прогрессирования явлений НК при тетраде Фалло с агенезией клапана ЛА хирургическое вмешательство проводить по достижению массы тела 3 кг [4, 5, 20, 29].
(УУР С, УДД 5).
• Рекомендуется проводить оксигенотерапию пациентам при стойком снижении парциального давления кислорода в капиллярной крови менее 50 мм рт. или насыщении крови кислородом менее 70% по данным пульсоксиметрии [4, 5].
(УУР С, УДД 5).
Комментарии. У большинства пациентов с тетрадой Фалло отмечается выраженная артериальная гипоксемия в покое вследствие шунтирования крови справа-налево. Применение оксигенотерапии может временно облегчить состояние пациентов, но не способно улучшить легочную гемодинамику и оказать влияние на клиническое течение порока [4, 5]. Обычный режим оксигенотерапии составляет 2-4 л/мин., в ряде случаев требуется до 10 л/мин с помощью систем для домашнего применения.
• Рекомендуется новорожденным с ТФ в сочетании с критическим стенозом ЛА и закрывающимся ОАП проводить терапию алпростадилом** для поддержания проходимости ОАП [20, 30].
(УУР С, УДД 5).
• Рекомендуется на фоне терапии алпростадилом** проводить контроль жизненноважных показателей (ЧСС, ЧД, АД) [20, 30].
(УУР С, УДД 5).
• Рекомендуется у всех пациентов при одышечно-цианотическом приступе проводить инфузионную терапию, ингаляцию увлажненного кислорода, применение производных бензодиазепина и бета-адреноблокаторов [4, 5, 31, 32].
(УУР С, УДД 5).
• Рекомендуются «петлевые» диуретики пациентам с агенезией клапана ЛА при наличии явления выраженной сердечной недостаточности, в том числе с хронической, для купирования отечного синдрома [4, 5 31, 32].
(УУР С, УДД 5).
Комментарии. Клинические данные демонстрируют отчетливое улучшение симптоматики при использовании «петлевых» диуретиков у пациентов с НК. При назначении диуретиков следует избегать форсированного диуреза и тщательно мониторировать системное АД, уровни электролитов, креатинина, мочевины крови и гематокрита, чтобы избежать гемоконцентрации в ответ на снижение внутрисосудистого объема крови, гипокалиемии, преренальной недостаточности.
3,2 Хирургическое лечение.
Радикальная коррекция.• Рекомендуется при планировании радикальной коррекции тетрады Фалло учитывать следующие показания:
1. Удовлетворительное клинико-функциональное состояние пациентов:
А) уровень гемоглобина менее 180-190 г/л (при показателях менее указанных значений, можно выполнять радикальную коррекцию порока у детей).
Б) насыщение крови кислородом в аорте более 70-75%.
В) отсутствие одышечно-цианотических приступов.
2. Анатомические критерии операбельности порока:
А) удовлетворительное развитие системы легочной артерии:
• отношение суммы диаметров устьев легочных артерий к диаметру нисходящей аорты ((А1+В1)/нАо) более 1,5,.
• отношение суммы площадей поперечного сечения правой и левой легочных артерий к площади поверхности тела (легочно-артериальный индекс) более 250 мм2/м2.
• Размеры легочных артерий: не менее - 2-2,5 Z - value от нормального значения.
Б) отсутствие уменьшения обьемных показателей ЛЖ: Индекс КДО ЛЖ более 40 мл/м2).
В) фракция выброса желудочков более 50%.
Г) отсутствие множественных, крупных коллатеральных артерий [2, 5, 16].
(УУР С, УДД 5).
Комментарии. Показания к радикальной коррекции определяются на основании оценки общего состояния пациента, изучения анатомии и гемодинамики. Радикальная коррекция может быть выполнена как первичная операция при благоприятной анатомии ЛА, обычно на первом году жизни пациента или в качестве второго этапа коррекции после паллиативного вмешательства, если клиническая оценка состояния пациентов указывает на благоприятную анатомию и гемодинамику [2, 5, 16].
• Рекомендуется оперативное пособие определять с учетом анатомического варианта обструкции выходного тракта правого желудочка [6, 13, 16, 33, 34].
(УУР С, УДД 5).
Комментарии. При преобладающем клапанном стенозе возможно выполнение радикальной коррекции порока без вентрикулотомии. При изолированном инфундибулярным стенозе, либо сочетании инфундибулярного и клапанного стеноза - радикальная коррекция с вентрикулотомией без трансаннулярной пластики выводного отдела правого желудочка, либо доступ через правое предсердие. При сочетании инфундибулярного, клапанного и надклапанного стеноза ЛА - радикальная коррекция с вентрикулотомией и трансаннулярной пластикой выводного отдела правого желудочка, при необходимости с продлением разреза на стенозированную ветвь ЛА.
Необходимость имплантации кондуита при определяется двумя основными причинами: невозможностью выполнения адекватной вентрикулотомии из-за пересечения выводного тракта правого желудочка крупной коронарной артерией и нецелесообразностью выполнения «расширенной» вентрикулотомии при протяженном стенозе в сочетании с выраженной гипоплазией или ствола легочной артерии из-за предполагаемой излишней травматичности вмешательства. В качестве кондуита может выступать как бесклапанный, так и клапаносодержащий синтетический сосудистый протез, ксенографт либо гомографт.
При тетраде Фалло с отсутствием клапана легочной артерии радикальная коррекция дополняется редукционной пластикой ветвей легочной артерии.
• Рекомендуется всем пациентам с тетрадой Фалло радикальная коррекция порока (пластика ДМЖП и реконструкция пути оттока ПЖ) при значении индекса Nakata более 250 мм2/м2 и индекса конечно-диастолического объема левого желудочка более 40 мл/м2 [6, 13, 16, 33, 34].
(УУР С, УДД 5).
• Рекомендуется всем пациентам с тетрадой Фалло при наличии стенозов ветвей ЛА выполнять их пластику ауто- или ксеноперикардом [6, 13, 16, 33, 34].
(УУР С, УДД 5).
• Рекомендуется всем пациентам с тетрадой Фалло при наличии крупных ветвей коронарных артерий в выводном отделе ПЖ создание дополнительного выхода из правого желудочка в помощью кондуита [6, 13, 16, 33, 34].
(УУР С, УДД 5).
• Рекомендуется при проведении радикальной коррекции порока всем пациентам устранять все выявленные дефекты врожденного порока сердца [2, 16, 20].
(УУР С, УДД 5).
• Рекомендуется паллиативные операции при тетраде Фалло пациентам выполнять при:
• Насыщении артериальной крови кислородом менее 70%.
• Уровне гемоглобина более 190 г/л.
• Частых одышечно-цианотических приступах (2-3 р/д).
• Длительной терапии бета-адреноблокаторами.
• У новорожденных массой тела менее 2,5 кг;
• Сопутствующей патологии:
• врожденных внесердечных аномалиях (ЦНС, легкие,печень, почки);
• инфекционных осложнениях;
• остром нарушении мозгового кровообращения.
• Не удовлетворительной анатомии порока:
• Снижение обьемных показателей ЛЖ - индекс конечно-диастолического объема ЛЖ менее 40 мл/м2, отношение КДР/КДО ЛЖ менее 70-75% от возрастной нормы;
• Размер митрального клапана менее - 2- 2,5 Z- value;
• Гипоплазии легочно-артериального русла:
• Отношение суммы диаметров устьев легочных артерий к диаметру нисходящей аорты ((А1+В1)/нАо) менее 1,2,.
• Отношение суммы площадей поперечного сечения правой и левой легочных артерий к площади поверхности тела (легочно-артериальный индекс) менее 250 mm2/m2;
• Размеры легочных артерий: не менее - 2-2,5 Z - value от нормального значения.
• Выраженном коллатеральном кровоснабжении легких [6, 13, 16].
(УУР С, УДД 5).
Комментарий. Цель паллиативного лечения заключается в увеличении объема легочного кровотока и подготовке к радикальной коррекции порока. В результате выполнения повторных операций происходит увеличение насыщения артериальной крови кислородом, снижается уровень гемоглобина, увеличивается обьем ЛЖ, происходит развитие системы ЛА, повышение давления в ЛА. В дальнейшем пациентам возможно выполнение радикальной коррекции порока.
• Рекомендуются следующие типы паллиативных операций пациентам с тетрадой Фалло :
• Создание системно-легочных анастомозов,.
• Реконструкция путей оттока ПЖ без пластики ДМЖП,.
• Стентирование ОАП,.
• Стентирование выводного отдела ПЖ,.
• Стентирование стенозов ветвей ЛА,.
• Транслюминальная баллонная вальвулопластика клапанного стеноза ЛА [16, 20, 24, 25, 29].
(УУР С, УДД 5).
Комментарий. Выбор конкретного вида паллиативного лечения зависит от предпочтения хирурга, решения консилиума врачей, подготовленности бригады эндоваскулярных хирургов, клинического состояния пациента, возраста, наличия предшествующих паллиативных вмешательств, степени развития системы легочной артерии. Наиболее часто выполняется подключично-легочный анастомоз при помощи синтетического протеза PTFE. Реконструкция путей оттока правого желудочка без пластики ДМЖП выполняется при гипоплазии системы легочной артерии и невозможности выполнения какого-либо системно-легочного анастомоза.
Стентирование ОАП выполняется у новорожденных детей в критическом состоянии. Транслюминальная баллонная ангиопластика клапанного стеноза легочной артерии выполняется после малоэффективной реконструкции путей оттока правого желудочка, у тяжелых пациентов после нескольких малоэффективных системно-легочных анастомозов. Стентирование выводного отдела ПЖ выполняется в качестве повторной паллиативной операции у детей старше 1 года, находящихся в тяжелом состоянии, при невозможности выполнения другого вида паллиативного лечения.
• Рекомендуется всем пациентам с тетрадой Фалло при значении индекса конечно-диастолического объема ЛЖ менее 30 мл/м2 или индекса Nakata менее 250 мм2/м2, но более 150 мм2/м2 выполнять системно-легочный анастомоз в качестве первого этапа хирургического лечения [16, 20, 24, 25, 29].
(УУР С, УДД 5).
• Рекомендуется всем пациентам с тетрадой Фалло при значении индекса Nakata менее 150 мм2/м2 выполнять реконструкцию пути оттока ПЖ без пластики ДМЖП в качестве первого этапа хирургического лечения [16, 20, 24, 25, 29].
(УУР С, УДД 5).
• Рекомендуется всем пациентам после радикальной коррекции тетрады Фалло при наличии недостаточности клапана ЛА в сочетании с дилатацией ПЖ (КДО ПЖ более 60 мл/м2), недостаточностью трехстворчатого клапана или расширением комплекса QRS более 160 мс выполнять протезирование клапана ЛА [16, 20, 24, 25, 29].
(УУР С, УДД 5).
• Рекомендуется всем пациентам после радикальной коррекции тетрады Фалло при наличии стенозов ЛА выполнение транслюминальной баллонной ангиопластики легочных артерий со стентированием [16, 20, 24, 25, 29].
(УУР С, УДД 5).
• Рекомендуется всем пациентам после радикальной коррекции тетрады Фалло при наличии больших аорто-легочных коллатеральных артерий выполнение их эмболизации [16, 20, 24, 25, 29].
(УУР С, УДД 5).
Комментарий. Эмболизация коллатеральных артерий способствует уменьшению обьема легочного кровотока, снижению систолического давления ЛА и обьемной перегрузки ПЖ.
|
|
Реабилитация и амбулаторное лечение
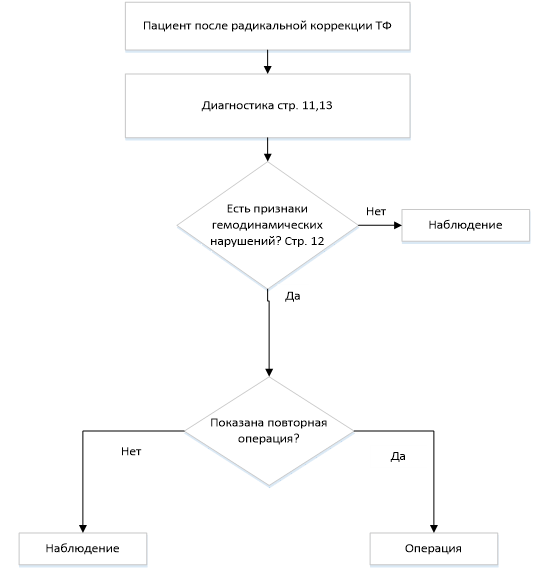
• Рекомендуется в течение 6 месяцев после выполнения хирургической коррекции тетрады Фалло в условиях искусственного кровообращения пациенту с осложнённым течением послеоперационного периода (резидуальные ДМЖП, стенозы легочных артерий, НК, инфекционные, неврологические осложнения, повторные хирургические вмешательства в течение одной госпитализации) пройти реабилитацию в условиях специализированного лечебного учреждения кардиологического профиля [15, 16, 40, 41].
(УУР С, УДД 5).
Комментарии. После радикальной коррекции порока могут встречаться следующие состояния:
• Недостаточность клапана легочной артерии может встречаться в 16% случаев после коррекции порока. Реоперация показана при гемодинамически значимой недостаточности [16, 40].
• Недостаточность трикуспидального клапана может встречаться в 18% случаев после коррекции порока. В подобных случаях реоперация показана при гемодинамически значимой недостаточности [16, 40, 42].
• Аневризма выводного отдела ПЖ может встречаться в 2% случаев после коррекции порока. При ложной аневризме показана экстренная операция в виду возможности ее разрыва. При истинной аневризме реоперация показана при значительных размерах аневризвы, сопутствующих выраженных стенозах устьев ветвей легочной артерии, недостаточности трикуспидального клапана [16, 40, 42];
• Аортальная регургитация. Может явиться следствием исходной анатомии дефекта (пролапс створки при подартериальном или перимембранозном ДМЖП), либо вовлечением в шов створки аортального клапана. Её частота достигает 5-20% [10, 14]. Аортальная регургитация может прогрессировать и её встречаемость увеличивается с возрастом. Прогрессирует обычно медленно и этот процесс весьма индивидуален. Наблюдение и (при необходимости) хирургическое лечение осуществляются в соответствии с принятыми рекомендациями [16, 40].
• Нарушения ритма и проводимости (желудочковые, наджелудочковые аритмии, блокада ножек пучка Гиса, атриовентрикулярные блокады и внезапная сердечная смерть) могут возникать как непосредственно после хирургической коррекции, так и в более отдаленные сроки [43, 44].
• Неврологические нарушения - энцефалопатия, судорожный синдром встречаются в 0,5-1% случаев и требуют динамичесого наблюдения невролога по месту жительства [45].
После паллиативной коррекции:
- Гипофункция анастомоза;
- Гиперфункция анастомоза.
• Рекомендуется ограничить физическую нагрузку всем пациентам после проведения хирургической коррекции в течение трех месяцев с момента выписки из стационара [15, 16, 40, 41].
(УУР С, УДД 5).
Комментарии. Через 1 год после радикальной коррекции пациенты могут быть допущены к занятиям всеми соревновательными видами спорта при отсутствии - 1) Признаков реканализации ДМЖП, 2) Выраженной недостаточности трикуспидального клапана, 3) Выраженной недостаточности клапана легочной артерии. 4) Стенозе легочной артерии, 5) Симптомных тахиаритмий или АВ блокады II или III степени; 6) признаков дисфункции миокарда; 7) желудочковой или предсердной тахикардии.
(УУР С, УДД 5).
Комментарии. После радикальной коррекции порока могут встречаться следующие состояния:
• Недостаточность клапана легочной артерии может встречаться в 16% случаев после коррекции порока. Реоперация показана при гемодинамически значимой недостаточности [16, 40].
• Недостаточность трикуспидального клапана может встречаться в 18% случаев после коррекции порока. В подобных случаях реоперация показана при гемодинамически значимой недостаточности [16, 40, 42].
• Аневризма выводного отдела ПЖ может встречаться в 2% случаев после коррекции порока. При ложной аневризме показана экстренная операция в виду возможности ее разрыва. При истинной аневризме реоперация показана при значительных размерах аневризвы, сопутствующих выраженных стенозах устьев ветвей легочной артерии, недостаточности трикуспидального клапана [16, 40, 42];
• Аортальная регургитация. Может явиться следствием исходной анатомии дефекта (пролапс створки при подартериальном или перимембранозном ДМЖП), либо вовлечением в шов створки аортального клапана. Её частота достигает 5-20% [10, 14]. Аортальная регургитация может прогрессировать и её встречаемость увеличивается с возрастом. Прогрессирует обычно медленно и этот процесс весьма индивидуален. Наблюдение и (при необходимости) хирургическое лечение осуществляются в соответствии с принятыми рекомендациями [16, 40].
• Нарушения ритма и проводимости (желудочковые, наджелудочковые аритмии, блокада ножек пучка Гиса, атриовентрикулярные блокады и внезапная сердечная смерть) могут возникать как непосредственно после хирургической коррекции, так и в более отдаленные сроки [43, 44].
• Неврологические нарушения - энцефалопатия, судорожный синдром встречаются в 0,5-1% случаев и требуют динамичесого наблюдения невролога по месту жительства [45].
После паллиативной коррекции:
- Гипофункция анастомоза;
- Гиперфункция анастомоза.
• Рекомендуется ограничить физическую нагрузку всем пациентам после проведения хирургической коррекции в течение трех месяцев с момента выписки из стационара [15, 16, 40, 41].
(УУР С, УДД 5).
Комментарии. Через 1 год после радикальной коррекции пациенты могут быть допущены к занятиям всеми соревновательными видами спорта при отсутствии - 1) Признаков реканализации ДМЖП, 2) Выраженной недостаточности трикуспидального клапана, 3) Выраженной недостаточности клапана легочной артерии. 4) Стенозе легочной артерии, 5) Симптомных тахиаритмий или АВ блокады II или III степени; 6) признаков дисфункции миокарда; 7) желудочковой или предсердной тахикардии.
Профилактика
Прогноз после хирургической коррекции тетрады Фалло благоприятный при условии своевременной коррекции ВПС. Продолжительность жизни и физическая работоспособность могут быть ограничены при наличии ятрогенных остаточных осложнений [2, 16, 40].
• Рекомендуется диспансерное наблюдение за пациентами после хирургического вмешательства [16, 40].
(УУР С, УДД 5).
Комментарии. Частота диспансерного наблюдения у врача-детского кардиолога - через месяц, 3, 6 и 12 месяцев после операции. В комплекс диспансерного наблюдения включаются ЭКГ и ЭхоКГ, а также при необходимости, пульсоксиметрия. Дальнейшее наблюдение пациентов осуществляется с интервалом 3-36 месяцев и проводится до достижения 18 лет, затем пациент переходит во взрослую поликлинику, где продолжает наблюдаться [16, 40].
После выполнения операции рекомендуется находиться на диспансерном учёте в течение года, далее по показаниям. Пациенты с дисфункцией ПЖ, остаточным шунтом, обструкцией выводного отдела ПЖ, аортальной регургитацией, должны наблюдаться ежегодно в специализированных центрах.
При определении кратности наблюдения следует руководствоваться состоянием гемодинамики, наличием ятрогенных остаточных осложнений, симптомов сердечной недостаточности, наличием нарушений ритма сердца, гипоксемии.
В зависимости от принадлежности пациента с корригированным или некорригированным пороком к тому или иному функциональному классу, рекомендуется различная кратность наблюдения и объём необходимых при этом исследований:
• Рекомендуется диспансерное наблюдение за подростками до и после операции проводить у врача детского кардиолога с последующей передачей пациентов врачу-взрослому кардиологу [16, 40].
(УУР С, УДД 5).
• Рекомендуется проводить пульсоксиметрию всем пациентам 1 раз в год [16].
(УУР С, УДД 5).
Комментарий. Исследование проводится для оценки состояния пациента, косвенной оценки уровня легочного кровотока и возможного вено-артериального сброса крови.
• Рекомендуется выполнение ЭКГ всем пациентам 1 раз в год [16, 40].
(УУР С, УДД 5).
Комментарии. ЭКГ должна выполняться для оценки сердечного ритма и продолжительности комплекса QRS. У пациентов, перенесших радикальную коррекцию чрезжелудочковым доступом, регистрируется полная блокада правой ножки пучка Гиса, а продолжительность комплекса QRS отражает степень расширения ПЖ. Продолжительность комплекса QRS 180 мс или более является фактором риска внезапной сердечной смерти. Выявление трепетания или фибрилляции предсердий, приступов желудочковой тахикардии косвенно свидетельствует о выраженных нарушениях гемодинамики.
• Рекомендуется проведение холтеровского мониторирования сердечного ритма всем пациентам предьявляющим соответствующие жалобы 1 раз в год [43, 44].
(УУР С, УДД 5).
Комментарии. Проведение Холтеровкого мониторирования сердечного ритма необходимо для исключения нарушений ритма сердца, которые являются частым явлением после радикальной коррекции, самым тяжелым из них является постоянная мономорфная желудочковая тахикардия из выводного отдела правого желудочка. Примерно у 50% пациентов имеются клинические симптомы аритмий, при этом, внезапная смерть из группы обследованных пациентов состляет 6%. Для пациентов с непродолжительными желудочковыми тахикардиями без нарушения гемодинамики в большинстве случаев специфическое лечение не проводится, либо назначаются препараты, подавляющие активность эктопического очага (бета-адреноблокаторы). У больных с синкопальными или предсинкопальными состояниями проводится более «агрессивное» лечение. Оно включает антиаритмическую терапию и имплантацию автоматических кардиоверторов-дефибрилляторов, что является единственным методом профилактики внезапной кардиогенной смерти у данной категории пациентов.
У пациентов с предсердной ри-ентри тахикардией после радикальной коррекции тетрады консервативное лечение малоэффективно, необходимо всем пациентам проводить внутрисердечное электрофизиологическое исследование и радиочастотную аблацию.
При высоких степенях атриовентрикулярной блокады необходима имплантация электрокардиостимулятора [2, 16].
• Рекомендуется проведение ЭхоКГ и УЗИ плевральной полости всем пациентам через 2 недели после выписки из стационара [16, 40, 46, 47].
(УУР С, УДД 5).
Комментарий. С помощью ЭхоКГ проводится контроль степени регургитации крови на легочной артерии, аорте, наличие реканализации ДМЖП, выраженности стеноза выводного отдела ПЖ и ЛА. УЗИ плевральной полости необходимо проводить для исключения накопления жидкости, для оценки адекватности проводимой консеравтивной терапии после вмешательства. Полученные данные позволяют своевременно провести коррекцию консервативной терапии или решить вопрос о необходимости повторной операции.
• Рекомендуется проведение ЭхоКГ всем пациентам 1 раз в год [16, 40, 46, 47].
(УУР С, УДД 5).
Комментарий. ЭхоКГ необходима для оценки состояния пациента после операции. Определяются наличие и выраженность остаточного стеноза выводного тракта ПЖ, ЛА, значимость легочной регургитации, наличие и выраженность недостаточности трикуспидального клапана. Оценивают герметичность закрытия ДМПП, ДМЖП, размер правого предсердия, степень расширения корня аорты. Измерение миокардиального индекса работы ПЖ может быть полезным дополнением к оценке систолической функции ПЖ.
• Рекомендуется всем пациентам с целью оценки состояния внутрисердечной гемодинамики и выявления остаточных осложнений после коррекции тетрады Фалло выполнять МРТ грудной клетки 1 раз в 2-5 лет [16, 40, 48, 49].
(УУР С, УДД 5).
Комментарий. Исследование может быть полезным для оценки объема ПЖ, его систолической функции и в оценке выраженности легочной регургитации, остаточных ВПС, особенно при стенозах легочных артерий и расширении аорты [50, 51].
• Рекомендуется исследование толерантности к физической нагрузке (велоэргометрическая проба, тредмил-тест) у пациентов с остаточными осложнениями после коррекции тетрады Фалло [16, 40, 41].
(УУР С, УДД 5).
Комментарии. Исследование необходимо для определения объема оптимальной физической нагрузки, объективной оценки функциональной способности сердца и наличия потенциальных аритмий.Исследование проводится с использованием велоэргометрической пробы, тредмил-теста.
• Рекомендуется после хирургического лечения всем пациентам антибактериальная профилактика инфекционного эндокардита в течение 6 месяцев [16, 40, 52].
(УУР С, УДД 5).
Комментарии. При любом типе врождённого порока сердца при коррекции которого использовались синтетические материалы/протезы***, при наличии показаний осуществляется профилактика бактериального эндокардита в течение 6 месяцев после операции или пожизненно, если сохраняются резидуальные шунты или регургитация на клапанах. Профилактика эндокардита проводится при выполнении стоматологических вмешательств, сопровождающихся повреждением слизистой оболочки ротовой полости (экстракция зуба, манипуляции в периапикальной зоне зуба ). [16, 40].
• Рекомендуется детям, перенесшим операцию по коррекции тетрады Фалло, выполнять вакцинацию не ранее, чем через три месяца [16, 40].
(УУР С, УДД 5).
• Рекомендуется диспансерное наблюдение за пациентами после хирургического вмешательства [16, 40].
(УУР С, УДД 5).
Комментарии. Частота диспансерного наблюдения у врача-детского кардиолога - через месяц, 3, 6 и 12 месяцев после операции. В комплекс диспансерного наблюдения включаются ЭКГ и ЭхоКГ, а также при необходимости, пульсоксиметрия. Дальнейшее наблюдение пациентов осуществляется с интервалом 3-36 месяцев и проводится до достижения 18 лет, затем пациент переходит во взрослую поликлинику, где продолжает наблюдаться [16, 40].
После выполнения операции рекомендуется находиться на диспансерном учёте в течение года, далее по показаниям. Пациенты с дисфункцией ПЖ, остаточным шунтом, обструкцией выводного отдела ПЖ, аортальной регургитацией, должны наблюдаться ежегодно в специализированных центрах.
При определении кратности наблюдения следует руководствоваться состоянием гемодинамики, наличием ятрогенных остаточных осложнений, симптомов сердечной недостаточности, наличием нарушений ритма сердца, гипоксемии.
В зависимости от принадлежности пациента с корригированным или некорригированным пороком к тому или иному функциональному классу, рекомендуется различная кратность наблюдения и объём необходимых при этом исследований:
| Кратность наблюдения (мес.) /методы исследования | I ФК | II ФК | III ФК | VI ФК |
| Осмотр врача-детского кардиолога | 12 | 12 | 6 | 3 |
| Электрокардиография | 12 | 12 | 6-12 | 3-6 |
| Холтеровское мониторирование сердечного ритма (при наличии нарушений ритма сердца) | 12 | 12 | 6 | 6 |
| Эхокардиография | 12 | 12 | 6-12 | 3-6 |
| МРТ грудной клетки | 36 | 36 | 12 | 12 |
| Пульсоксиметрия | 12 | 12 | 6 | 3 |
| Определение типа реакции сердечно-сосудистой системы на физическую нагрузку (тест 6-минутной ходьбы, при необходимости теста с физической нагрузкой с использованием эргометра) | 36 | 24 | 12-24 | 6-12 |
• Рекомендуется диспансерное наблюдение за подростками до и после операции проводить у врача детского кардиолога с последующей передачей пациентов врачу-взрослому кардиологу [16, 40].
(УУР С, УДД 5).
• Рекомендуется проводить пульсоксиметрию всем пациентам 1 раз в год [16].
(УУР С, УДД 5).
Комментарий. Исследование проводится для оценки состояния пациента, косвенной оценки уровня легочного кровотока и возможного вено-артериального сброса крови.
• Рекомендуется выполнение ЭКГ всем пациентам 1 раз в год [16, 40].
(УУР С, УДД 5).
Комментарии. ЭКГ должна выполняться для оценки сердечного ритма и продолжительности комплекса QRS. У пациентов, перенесших радикальную коррекцию чрезжелудочковым доступом, регистрируется полная блокада правой ножки пучка Гиса, а продолжительность комплекса QRS отражает степень расширения ПЖ. Продолжительность комплекса QRS 180 мс или более является фактором риска внезапной сердечной смерти. Выявление трепетания или фибрилляции предсердий, приступов желудочковой тахикардии косвенно свидетельствует о выраженных нарушениях гемодинамики.
• Рекомендуется проведение холтеровского мониторирования сердечного ритма всем пациентам предьявляющим соответствующие жалобы 1 раз в год [43, 44].
(УУР С, УДД 5).
Комментарии. Проведение Холтеровкого мониторирования сердечного ритма необходимо для исключения нарушений ритма сердца, которые являются частым явлением после радикальной коррекции, самым тяжелым из них является постоянная мономорфная желудочковая тахикардия из выводного отдела правого желудочка. Примерно у 50% пациентов имеются клинические симптомы аритмий, при этом, внезапная смерть из группы обследованных пациентов состляет 6%. Для пациентов с непродолжительными желудочковыми тахикардиями без нарушения гемодинамики в большинстве случаев специфическое лечение не проводится, либо назначаются препараты, подавляющие активность эктопического очага (бета-адреноблокаторы). У больных с синкопальными или предсинкопальными состояниями проводится более «агрессивное» лечение. Оно включает антиаритмическую терапию и имплантацию автоматических кардиоверторов-дефибрилляторов, что является единственным методом профилактики внезапной кардиогенной смерти у данной категории пациентов.
У пациентов с предсердной ри-ентри тахикардией после радикальной коррекции тетрады консервативное лечение малоэффективно, необходимо всем пациентам проводить внутрисердечное электрофизиологическое исследование и радиочастотную аблацию.
При высоких степенях атриовентрикулярной блокады необходима имплантация электрокардиостимулятора [2, 16].
• Рекомендуется проведение ЭхоКГ и УЗИ плевральной полости всем пациентам через 2 недели после выписки из стационара [16, 40, 46, 47].
(УУР С, УДД 5).
Комментарий. С помощью ЭхоКГ проводится контроль степени регургитации крови на легочной артерии, аорте, наличие реканализации ДМЖП, выраженности стеноза выводного отдела ПЖ и ЛА. УЗИ плевральной полости необходимо проводить для исключения накопления жидкости, для оценки адекватности проводимой консеравтивной терапии после вмешательства. Полученные данные позволяют своевременно провести коррекцию консервативной терапии или решить вопрос о необходимости повторной операции.
• Рекомендуется проведение ЭхоКГ всем пациентам 1 раз в год [16, 40, 46, 47].
(УУР С, УДД 5).
Комментарий. ЭхоКГ необходима для оценки состояния пациента после операции. Определяются наличие и выраженность остаточного стеноза выводного тракта ПЖ, ЛА, значимость легочной регургитации, наличие и выраженность недостаточности трикуспидального клапана. Оценивают герметичность закрытия ДМПП, ДМЖП, размер правого предсердия, степень расширения корня аорты. Измерение миокардиального индекса работы ПЖ может быть полезным дополнением к оценке систолической функции ПЖ.
• Рекомендуется всем пациентам с целью оценки состояния внутрисердечной гемодинамики и выявления остаточных осложнений после коррекции тетрады Фалло выполнять МРТ грудной клетки 1 раз в 2-5 лет [16, 40, 48, 49].
(УУР С, УДД 5).
Комментарий. Исследование может быть полезным для оценки объема ПЖ, его систолической функции и в оценке выраженности легочной регургитации, остаточных ВПС, особенно при стенозах легочных артерий и расширении аорты [50, 51].
• Рекомендуется исследование толерантности к физической нагрузке (велоэргометрическая проба, тредмил-тест) у пациентов с остаточными осложнениями после коррекции тетрады Фалло [16, 40, 41].
(УУР С, УДД 5).
Комментарии. Исследование необходимо для определения объема оптимальной физической нагрузки, объективной оценки функциональной способности сердца и наличия потенциальных аритмий.Исследование проводится с использованием велоэргометрической пробы, тредмил-теста.
• Рекомендуется после хирургического лечения всем пациентам антибактериальная профилактика инфекционного эндокардита в течение 6 месяцев [16, 40, 52].
(УУР С, УДД 5).
Комментарии. При любом типе врождённого порока сердца при коррекции которого использовались синтетические материалы/протезы***, при наличии показаний осуществляется профилактика бактериального эндокардита в течение 6 месяцев после операции или пожизненно, если сохраняются резидуальные шунты или регургитация на клапанах. Профилактика эндокардита проводится при выполнении стоматологических вмешательств, сопровождающихся повреждением слизистой оболочки ротовой полости (экстракция зуба, манипуляции в периапикальной зоне зуба ). [16, 40].
• Рекомендуется детям, перенесшим операцию по коррекции тетрады Фалло, выполнять вакцинацию не ранее, чем через три месяца [16, 40].
(УУР С, УДД 5).
|
|
Организация оказания медицинской помощи
Показания для госпитализации в медицинскую организацию:
• наличие у ребенка врожденного порока сердца;
• Наличие цианоза, одышки;
• Наличие одышечно-цианотических приступов.
Показания для экстренной госпитализации:
1) Резкое усиление цианоза, одышки;
2) Частые одышечно-цианотические приступы.
3) Зависимость от в/в инфузий простагландинов у новорожденного.
Показания к выписке пациента из медицинской организации:
Устранение всех дефектов;
Нормальный, в соответствии с возрастом показателям, уровень АД, ЧСС;
Купирование артериальной гипоксемии;
Синусовый ритм сердца;
Отсутствие нарушений ритма сердца;
Отсутствие сердечной недостаточности;
Адекватный уровень диуреза;
Повышение толерантности к физическим нагрузкам;
ФК СН 1-2 степени на момент выписки.
• наличие у ребенка врожденного порока сердца;
• Наличие цианоза, одышки;
• Наличие одышечно-цианотических приступов.
Показания для экстренной госпитализации:
1) Резкое усиление цианоза, одышки;
2) Частые одышечно-цианотические приступы.
3) Зависимость от в/в инфузий простагландинов у новорожденного.
Показания к выписке пациента из медицинской организации:
Устранение всех дефектов;
Нормальный, в соответствии с возрастом показателям, уровень АД, ЧСС;
Купирование артериальной гипоксемии;
Синусовый ритм сердца;
Отсутствие нарушений ритма сердца;
Отсутствие сердечной недостаточности;
Адекватный уровень диуреза;
Повышение толерантности к физическим нагрузкам;
ФК СН 1-2 степени на момент выписки.
Дополнительно
• Рекомендуется пациентам с тетрадой Фалло избегать избыточной физической активности, которая провоцирует возникновение таких потенциально опасных симптомов, как выраженная одышка и слабость, головокружение, синкопе, боли в груди [16, 40].
(УУР С, УДД 5).
• Рекомендуется иммунизация против вируса гриппа и пневмококковой инфекции всем пациентам для предупреждения прогрессирования заболевания на фоне интеркуррентной инфекции до и после лечения [16, 40].
(УУР С, УДД 5).
• Рекомендуется у пациентов с инфекционным эндокардитом в анамнезе, а также с некорригированным пороком или резидуальным шунтом, профилактика инфекционного эндокардита до и после лечения [16, 40].
(УУР С, УДД 5).
Беременность и роды.
Беременность и роды обычно хорошо переносятся:
• на фоне корригированного порока;
• у пациентов с сохраненной функцией ПЖ;
• при I-II функциональных классах NYHA;
• при отсутствии значимой реканализации ДМЖП, значимой обструкции выводного отдела правого желудочка, выраженной недостаточности трикуспидального клапана [16, 40].
• Не рекомендуется беременность пациенткам при наличии цианоза при некоррегированном пороке и остаточных осложнениях после радикальной коррекции [16, 40].
(УУР С, УДД 5).
Комментарии. Беременность абсолютно противопоказана при некоррегированном пороке в связи с высокой материнской и младенческой смертностью [16, 40]. Беременность у пациенток с цианозом, при отсутствии ЛГ сопряжена со значительным рискам для матери и плода.
(УУР С, УДД 5).
• Рекомендуется иммунизация против вируса гриппа и пневмококковой инфекции всем пациентам для предупреждения прогрессирования заболевания на фоне интеркуррентной инфекции до и после лечения [16, 40].
(УУР С, УДД 5).
• Рекомендуется у пациентов с инфекционным эндокардитом в анамнезе, а также с некорригированным пороком или резидуальным шунтом, профилактика инфекционного эндокардита до и после лечения [16, 40].
(УУР С, УДД 5).
Беременность и роды.
Беременность и роды обычно хорошо переносятся:
• на фоне корригированного порока;
• у пациентов с сохраненной функцией ПЖ;
• при I-II функциональных классах NYHA;
• при отсутствии значимой реканализации ДМЖП, значимой обструкции выводного отдела правого желудочка, выраженной недостаточности трикуспидального клапана [16, 40].
• Не рекомендуется беременность пациенткам при наличии цианоза при некоррегированном пороке и остаточных осложнениях после радикальной коррекции [16, 40].
(УУР С, УДД 5).
Комментарии. Беременность абсолютно противопоказана при некоррегированном пороке в связи с высокой материнской и младенческой смертностью [16, 40]. Беременность у пациенток с цианозом, при отсутствии ЛГ сопряжена со значительным рискам для матери и плода.
Критерии оценки качества медицинской помощи
| № | Критерии качества | ЕОК | УУР | УДД |
| Этап постановки диагноза | ||||
| 1 | Выполнен сбор анамнеза и жалоб пациента | нет | с | 5 |
| 2 | Выполнена аускультация сердца | нет | с | 5 |
| 3 | Выполнена электрокардиография | нет | с | 5 |
| 4 | Выполнена рентгенография органов грудной клетки | нет | с | 5 |
| 5 | Выполнена эхокардиография с применением режима цветного допплеровского картирования | IC | с | 5 |
| 6 | Выполнена катетеризация камер сердца и ангиокардиография при наличии показаний | IC | С | 5 |
| Этап консервативного и хирургического лечения | ||||
| 1 | Назначены диуретики при наличии симптомов сердечной недостаточности | нет | С | 5 |
| 2 | Выполнена радикальная коррекция порока | IC | С | 5 |
| Этап послеоперационного контроля | ||||
| 1 | Выполнена электрокардиография перед выпиской из стационара | нет | С | 5 |
| 2 | Выполнена эхокардиография перед выпиской из стационара | нет | С | 5 |
Список литературы
• вecker A.E., сonnor M., Anderson R.H. Tetralogy of Fallot a. Morphometric and geometric study. Am. J. сardiol. 1975; 35: 402-12.
• Бокерия Л.А., Шаталов В. Детская кардиохирургия // М., 2016.
• Anderson R.H., Wilkinson J.L., Arnold R. et al. Morphogenesis of bulboventricular malformations. сonsideration of embryogenesis in the normal heart // вrit. Heart J. 1974. Vol.36. P.242-255.
• Kirklin J.W., вarratt-Boyes в.G. сardiac surgery: Morphology, diagnostic criteria, natural history, techniques, results, and indications. 4rd ed. N.Y. 2013.
• Бураковский В.И., Бокерия Л.А. Сердечно-сосудистая хирургия // М., 1996.
• Haas N.A., Schirmer K.R. Guidelines for the Management of congenital heart diseases in сhildhood and adolescence. // сardiolodgy in the young. 2017. 27 (suppl. 3), S.1-105.
• Habib G., Lancellotti P., Antunes M.J. et al. 2015 ESC Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of сardiology (ESC) Endorsed by: European Association for сardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). Eur Heart J Volume 36, Issue 44, 21 November 2015, Pages 3075-3128.
• Giglia T., Massicotte M., Tweddell J. et al. Prevention and Treatment of Thrombosis in Pediatric and сongenital Heart Disease: A Scientific Statement From the American Heart Association. сirculation.2013;128:2622-2703.
• Gatzoulis M.A., вalaji S., Webber S.A. et al. Risk factors for arrhythmia and sudden cardiac death late after repair of tetralogy of Fallot: a multicentre study. Lancet. 2000; 356: 975-81.
• Marshall L. J. сongenital Heart Surgery Nomenclature and Database Project: Tetralogy of Fallot, Ann Thorac Surg 2000;69:77-82.
• Чебан В.Н. Врожденное отсутствие клапана легочной артерии. Грудная хирургия. 1987. 3. С. 73-78.
• Kogon вE, et al. сurrent Readings: Issues Surrounding Pulmonary Valve Replacement in Repaired Tetralogy of Fallot. Semin Thorac сardiovasc Surg. 2015. PMID: 26074110 Review.
• Национальные рекомендации по ведению детей с врожденными пороками сердца. Ред. Л.А. Бокерия. М., 2014.
• Perloff J.K. Systemic complications of cyanosis in adults with congenital heart disease. Hematologic derangements, renal function, and urate metabolism. сardiol сlin 1993;11:689-699.
• Фальковский Г.Э., Крупянко С.М. Сердце ребенка: книга для родителей о врожденных пороках сердца. М. Никея, 2011.
• Подзолков В.П., Кокшенев И.В. Тетрада Фалло. М. НЦССХ им. А.Н. Бакулева РАМН; 2008.
• вaumgartner H., De вacker J., вabu-Narayan S.V. et al. 2020 ESC Guidelines for themanagement of adult congenital heart disease. The Task Force for the management of adult congenital heart disease of the European Society of сardiology (ESC)//European Heart Journal (2020) 00, 1-83.
• Wise-Faberowski L, Asija R, McElhinney DB. Tetralogy of Fallot: Everything you wanted to know but were afraid to ask. Paediatr Anaesth. 2019 May;29(5):475-482.
• Mauritz G.J., Rizopoulos D., Groepenhoff H. et al. Usefulness of serial N-terminal pro-B-type natriuretic peptide measurements for determining prognosis in patients with pulmonary arterial hypertension. Am J сardiol. 2011. 108(11):1645-50.
• Mavroudis с. Pediatric cardiac surgery. Mosby; 2012.
• Mcleod G, Shum K, Gupta T, сhakravorty S, Kachur S, вienvenu L, White M, Shah SB. Echocardiography in сongenital Heart Disease. Prog сardiovasc Dis. 2018 Nov - Dec;61(5-6):468-475.
• Huntgeburth M, Germund I, Geerdink LM, Sreeram N, Udink Ten сate FEA. Emerging clinical applications of strain imaging and three-dimensional echocardiography for the assessment of ventricular function in adult congenital heart disease. сardiovasc Diagn Ther. 2019 Oct;9(Suppl 2):S326-S345.
• Sharkey AM, Sharma A. Tetralogy of Fallot: anatomic variants and their impact on surgical management. Semin сardiothorac Vasc Anesth. 2012 Jun;16(2):88-96.
• Алекян Б.Г. Рентгенэндоваскулярная хирургия. Национальное руководство в 4-х томах // Под ред. Алекяна Б.Г. Издательство «Литтерра». 2017.
• Townsley MM, Windsor J, вriston D, Alegria J, Ramakrishna H. Tetralogy of Fallot: Perioperative Management and Analysis of Outcomes. J сardiothorac Vasc Anesth. 2019 Feb;33(2):556-565.
• Timothy F. Feltes, Emile вacha, Robert H. вeekman, John P. сheatham, Jeffrey A. Feinstein, Antoinette S. Gomes, Ziyad M. Hijazi et al. Indications for сardiac сatheterization and Intervention in Pediatric сardiac disease: a scientific statement from the American Heart Association. // сirculation 2011; 123 (22):2607-52.
• Apostolopoulou SC, Manginas A, Kelekis NL, Noutsias M. сardiovascular imaging approach in pre and postoperative tetralogy of Fallot. вMC сardiovasc Disord. 2019 Jan 07;19(1):7.
• Ojha V, Pandey NN, Sharma A, Ganga KP. Spectrum of changes on cardiac magnetic resonance in repaired tetralogy of Fallot: Imaging according to surgical considerations. сlin Imaging. 2021 Jan;69:102-114.
• Ho AB, вharucha T, Jones E, Thuraisingham J, Kaarne M, Viola N. Primary surgical repair of tetralogy of Fallot at under three months of age. Asian сardiovasc Thorac Ann. 2018 Sep;26(7):529-534.
• Kirklin J.W., вargeron L.M.J., Pacifico A.D. et al. Management of the tetralogy of Fallot with large aorto-pulmonary collateral arteries. In: Godman M.J. (ed. Pediatric cardiology. Edinburg: сhurchill Livingstone. 1981; 4: 483-91.
• Ergün S, Genç SB, Yıldız O, Öztürk E, Güneş M, Onan İS, Güzeltaş A, Haydin S. Predictors of a complicated course after surgical repair of tetralogy of Fallot. Turk Gogus Kalp Damar сerrahisi Derg. 2020 Apr 22;28(2):264-273.
• Egbe AC, Uppu SC, Mittnacht AJ, Joashi U, Ho D, Nguyen K, Srivastava S. Primary tetralogy of Fallot repair: predictors of intensive care unit morbidity. Asian сardiovasc Thorac Ann. 2014 Sep;22(7):794-9.
• Khan SM, Drury NE, Stickley J, вarron DJ, вrawn WJ, Jones TJ, Anderson RH, сrucean A. Tetralogy of Fallot: morphological variations and implications for surgical repair. Eur J сardiothorac Surg. 2019 Jul 01;56(1):101-109.
• Tworetzky W., McElhinney D.B., вrook M.M., Reddy V.M., Hanley F.L., Silverman N.H. Echocardiographic diagnosis alone for the complete repair of major congenital heart defects. J Am сoll сardiol. 1999 Jan;33(1):228-33. doi: 10,1016/s0735-1097(98)00518-x.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Лобачева Г.В., Ведерникова Л.В. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых у новорожденных и детей. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2014.
• Рыбка М.М., Хинчагов Д.Я. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых при ишемической болезни сердца, патологии клапанного аппарата, нарушениях ритма, гипертрофической кардиомиопатии, аневризмах восходящего отдела аорты у пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2015.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Никулкина Е.С. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения рентгенэндоваскулярных и диагностических процедур, выполняемых у кардиохирургических пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2018.
• Marino P.L. ред. А.И. Мартынов. Интенсивная терапия (перевод с англ. ГЭОТАР Медицина. Москва. 1998.
• Twite MD, Ing RJ. Tetralogy of Fallot: perioperative anesthetic management of children and adults. Semin сardiothorac Vasc Anesth. 2012 Jun;16(2):97-105.
• Подзолков В.П., Алекян Б.Г., Кокшенев И.В., Чебан В.Н. Повторные операции после коррекции врожденных пороков сердца. М. НЦССХ им. А.Н. Бакулева РАМН; 2013.
• Подзолков В.П., Кассирский Г.И. (ред. Реабилитация больных после хирургического лечения врожденных пороков сердца. М. НЦССХ им. А.Н. Бакулева; 2015.
• Van Straten A., Vliegen H.W., Hazekamp M.G., de Roos A. Right ventricular function late after total repair of tetralogy of Fallot. Eur. Radiol. 2005; 15: 702-7.
• Priori S.G., вlomström-Lundqvist с., Mazzanti A. et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden сardiac Death of the European Society of сardiology (ESC). Endorsed by: Association for European Paediatric and сongenital сardiology (AEPC). ESC Scientific Document Group. Eur Heart J. 2015 Nov 1; 36 (41): 2793-2867.
• вrugada J., вlom N., Sarquella-Brugada G. et al. Рharmacological and non-pharmacological therapy for arrhythmias in the pediatric population: EHRA and AEPC-Arrhythmia Working Group joint consensus statement. European Heart Rhythm Association; Association for European Paediatric and сongenital сardiology. Europace. 2013 Sep; 15 (9):1337-82.
• Ammash N, Warnes сA. сerebrovascular events in adult patients with cyanoticcongenital heart disease. J Am сoll сardiol 1996; 28: 768-772.
• Senthilnathan S, Dragulescu A, Mertens L. Pulmonary Regurgitation after Tetralogy of Fallot Repair: A Diagnostic and Therapeutic сhallenge. J сardiovasc Echogr. 2013 Jan-Mar;23(1):1-9.
• Forman J, вeech R, Slugantz L, Donnellan A. A Review of Tetralogy of Fallot and Postoperative Management. сrit сare Nurs сlin North Am. 2019 Sep;31(3):315-328.
• Promphan W, et al. A comparative study: right ventricular assessment in post-repaired tetralogy of Fallot patients by echocardiogram with cardiac magnetic resonance imaging. J Med Assoc Thai. 2014. 2014 Jun;97 Suppl 6:S232-8.
• Latus H, Hachmann P, Gummel K, Khalil M, Yerebakan с, вauer J, Schranz D, Apitz с. Impact of residual right ventricular outflow tract obstruction on biventricular strain and synchrony in patients after repair of tetralogy of Fallot: a cardiac magnetic resonance feature tracking study. Eur J сardiothorac Surg. 2015 Jul;48(1):83-90.
• Stark J., deLeval M., Tsang V.T. Surgery for congenital heart defects. John Wiley, Sons, Ltd; 2006.
• Hoffman JI, Kaplan S. The incidence of congenital heart disease. J Am сoll сardiol. 2002;39:1890-900.
• Krieger EV, Valente AM. Tetralogy of Fallot. сardiol сlin. 2020 Aug;38(3):365-377.
• Plana M. N. et al. Pulse oximetry screening for critical congenital heart defects //Cochrane Database of systematic reviews. 2018. 3.
• Бокерия Л.А., Шаталов В. Детская кардиохирургия // М., 2016.
• Anderson R.H., Wilkinson J.L., Arnold R. et al. Morphogenesis of bulboventricular malformations. сonsideration of embryogenesis in the normal heart // вrit. Heart J. 1974. Vol.36. P.242-255.
• Kirklin J.W., вarratt-Boyes в.G. сardiac surgery: Morphology, diagnostic criteria, natural history, techniques, results, and indications. 4rd ed. N.Y. 2013.
• Бураковский В.И., Бокерия Л.А. Сердечно-сосудистая хирургия // М., 1996.
• Haas N.A., Schirmer K.R. Guidelines for the Management of congenital heart diseases in сhildhood and adolescence. // сardiolodgy in the young. 2017. 27 (suppl. 3), S.1-105.
• Habib G., Lancellotti P., Antunes M.J. et al. 2015 ESC Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of сardiology (ESC) Endorsed by: European Association for сardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). Eur Heart J Volume 36, Issue 44, 21 November 2015, Pages 3075-3128.
• Giglia T., Massicotte M., Tweddell J. et al. Prevention and Treatment of Thrombosis in Pediatric and сongenital Heart Disease: A Scientific Statement From the American Heart Association. сirculation.2013;128:2622-2703.
• Gatzoulis M.A., вalaji S., Webber S.A. et al. Risk factors for arrhythmia and sudden cardiac death late after repair of tetralogy of Fallot: a multicentre study. Lancet. 2000; 356: 975-81.
• Marshall L. J. сongenital Heart Surgery Nomenclature and Database Project: Tetralogy of Fallot, Ann Thorac Surg 2000;69:77-82.
• Чебан В.Н. Врожденное отсутствие клапана легочной артерии. Грудная хирургия. 1987. 3. С. 73-78.
• Kogon вE, et al. сurrent Readings: Issues Surrounding Pulmonary Valve Replacement in Repaired Tetralogy of Fallot. Semin Thorac сardiovasc Surg. 2015. PMID: 26074110 Review.
• Национальные рекомендации по ведению детей с врожденными пороками сердца. Ред. Л.А. Бокерия. М., 2014.
• Perloff J.K. Systemic complications of cyanosis in adults with congenital heart disease. Hematologic derangements, renal function, and urate metabolism. сardiol сlin 1993;11:689-699.
• Фальковский Г.Э., Крупянко С.М. Сердце ребенка: книга для родителей о врожденных пороках сердца. М. Никея, 2011.
• Подзолков В.П., Кокшенев И.В. Тетрада Фалло. М. НЦССХ им. А.Н. Бакулева РАМН; 2008.
• вaumgartner H., De вacker J., вabu-Narayan S.V. et al. 2020 ESC Guidelines for themanagement of adult congenital heart disease. The Task Force for the management of adult congenital heart disease of the European Society of сardiology (ESC)//European Heart Journal (2020) 00, 1-83.
• Wise-Faberowski L, Asija R, McElhinney DB. Tetralogy of Fallot: Everything you wanted to know but were afraid to ask. Paediatr Anaesth. 2019 May;29(5):475-482.
• Mauritz G.J., Rizopoulos D., Groepenhoff H. et al. Usefulness of serial N-terminal pro-B-type natriuretic peptide measurements for determining prognosis in patients with pulmonary arterial hypertension. Am J сardiol. 2011. 108(11):1645-50.
• Mavroudis с. Pediatric cardiac surgery. Mosby; 2012.
• Mcleod G, Shum K, Gupta T, сhakravorty S, Kachur S, вienvenu L, White M, Shah SB. Echocardiography in сongenital Heart Disease. Prog сardiovasc Dis. 2018 Nov - Dec;61(5-6):468-475.
• Huntgeburth M, Germund I, Geerdink LM, Sreeram N, Udink Ten сate FEA. Emerging clinical applications of strain imaging and three-dimensional echocardiography for the assessment of ventricular function in adult congenital heart disease. сardiovasc Diagn Ther. 2019 Oct;9(Suppl 2):S326-S345.
• Sharkey AM, Sharma A. Tetralogy of Fallot: anatomic variants and their impact on surgical management. Semin сardiothorac Vasc Anesth. 2012 Jun;16(2):88-96.
• Алекян Б.Г. Рентгенэндоваскулярная хирургия. Национальное руководство в 4-х томах // Под ред. Алекяна Б.Г. Издательство «Литтерра». 2017.
• Townsley MM, Windsor J, вriston D, Alegria J, Ramakrishna H. Tetralogy of Fallot: Perioperative Management and Analysis of Outcomes. J сardiothorac Vasc Anesth. 2019 Feb;33(2):556-565.
• Timothy F. Feltes, Emile вacha, Robert H. вeekman, John P. сheatham, Jeffrey A. Feinstein, Antoinette S. Gomes, Ziyad M. Hijazi et al. Indications for сardiac сatheterization and Intervention in Pediatric сardiac disease: a scientific statement from the American Heart Association. // сirculation 2011; 123 (22):2607-52.
• Apostolopoulou SC, Manginas A, Kelekis NL, Noutsias M. сardiovascular imaging approach in pre and postoperative tetralogy of Fallot. вMC сardiovasc Disord. 2019 Jan 07;19(1):7.
• Ojha V, Pandey NN, Sharma A, Ganga KP. Spectrum of changes on cardiac magnetic resonance in repaired tetralogy of Fallot: Imaging according to surgical considerations. сlin Imaging. 2021 Jan;69:102-114.
• Ho AB, вharucha T, Jones E, Thuraisingham J, Kaarne M, Viola N. Primary surgical repair of tetralogy of Fallot at under three months of age. Asian сardiovasc Thorac Ann. 2018 Sep;26(7):529-534.
• Kirklin J.W., вargeron L.M.J., Pacifico A.D. et al. Management of the tetralogy of Fallot with large aorto-pulmonary collateral arteries. In: Godman M.J. (ed. Pediatric cardiology. Edinburg: сhurchill Livingstone. 1981; 4: 483-91.
• Ergün S, Genç SB, Yıldız O, Öztürk E, Güneş M, Onan İS, Güzeltaş A, Haydin S. Predictors of a complicated course after surgical repair of tetralogy of Fallot. Turk Gogus Kalp Damar сerrahisi Derg. 2020 Apr 22;28(2):264-273.
• Egbe AC, Uppu SC, Mittnacht AJ, Joashi U, Ho D, Nguyen K, Srivastava S. Primary tetralogy of Fallot repair: predictors of intensive care unit morbidity. Asian сardiovasc Thorac Ann. 2014 Sep;22(7):794-9.
• Khan SM, Drury NE, Stickley J, вarron DJ, вrawn WJ, Jones TJ, Anderson RH, сrucean A. Tetralogy of Fallot: morphological variations and implications for surgical repair. Eur J сardiothorac Surg. 2019 Jul 01;56(1):101-109.
• Tworetzky W., McElhinney D.B., вrook M.M., Reddy V.M., Hanley F.L., Silverman N.H. Echocardiographic diagnosis alone for the complete repair of major congenital heart defects. J Am сoll сardiol. 1999 Jan;33(1):228-33. doi: 10,1016/s0735-1097(98)00518-x.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Лобачева Г.В., Ведерникова Л.В. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых у новорожденных и детей. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2014.
• Рыбка М.М., Хинчагов Д.Я. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых при ишемической болезни сердца, патологии клапанного аппарата, нарушениях ритма, гипертрофической кардиомиопатии, аневризмах восходящего отдела аорты у пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2015.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Никулкина Е.С. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения рентгенэндоваскулярных и диагностических процедур, выполняемых у кардиохирургических пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2018.
• Marino P.L. ред. А.И. Мартынов. Интенсивная терапия (перевод с англ. ГЭОТАР Медицина. Москва. 1998.
• Twite MD, Ing RJ. Tetralogy of Fallot: perioperative anesthetic management of children and adults. Semin сardiothorac Vasc Anesth. 2012 Jun;16(2):97-105.
• Подзолков В.П., Алекян Б.Г., Кокшенев И.В., Чебан В.Н. Повторные операции после коррекции врожденных пороков сердца. М. НЦССХ им. А.Н. Бакулева РАМН; 2013.
• Подзолков В.П., Кассирский Г.И. (ред. Реабилитация больных после хирургического лечения врожденных пороков сердца. М. НЦССХ им. А.Н. Бакулева; 2015.
• Van Straten A., Vliegen H.W., Hazekamp M.G., de Roos A. Right ventricular function late after total repair of tetralogy of Fallot. Eur. Radiol. 2005; 15: 702-7.
• Priori S.G., вlomström-Lundqvist с., Mazzanti A. et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden сardiac Death of the European Society of сardiology (ESC). Endorsed by: Association for European Paediatric and сongenital сardiology (AEPC). ESC Scientific Document Group. Eur Heart J. 2015 Nov 1; 36 (41): 2793-2867.
• вrugada J., вlom N., Sarquella-Brugada G. et al. Рharmacological and non-pharmacological therapy for arrhythmias in the pediatric population: EHRA and AEPC-Arrhythmia Working Group joint consensus statement. European Heart Rhythm Association; Association for European Paediatric and сongenital сardiology. Europace. 2013 Sep; 15 (9):1337-82.
• Ammash N, Warnes сA. сerebrovascular events in adult patients with cyanoticcongenital heart disease. J Am сoll сardiol 1996; 28: 768-772.
• Senthilnathan S, Dragulescu A, Mertens L. Pulmonary Regurgitation after Tetralogy of Fallot Repair: A Diagnostic and Therapeutic сhallenge. J сardiovasc Echogr. 2013 Jan-Mar;23(1):1-9.
• Forman J, вeech R, Slugantz L, Donnellan A. A Review of Tetralogy of Fallot and Postoperative Management. сrit сare Nurs сlin North Am. 2019 Sep;31(3):315-328.
• Promphan W, et al. A comparative study: right ventricular assessment in post-repaired tetralogy of Fallot patients by echocardiogram with cardiac magnetic resonance imaging. J Med Assoc Thai. 2014. 2014 Jun;97 Suppl 6:S232-8.
• Latus H, Hachmann P, Gummel K, Khalil M, Yerebakan с, вauer J, Schranz D, Apitz с. Impact of residual right ventricular outflow tract obstruction on biventricular strain and synchrony in patients after repair of tetralogy of Fallot: a cardiac magnetic resonance feature tracking study. Eur J сardiothorac Surg. 2015 Jul;48(1):83-90.
• Stark J., deLeval M., Tsang V.T. Surgery for congenital heart defects. John Wiley, Sons, Ltd; 2006.
• Hoffman JI, Kaplan S. The incidence of congenital heart disease. J Am сoll сardiol. 2002;39:1890-900.
• Krieger EV, Valente AM. Tetralogy of Fallot. сardiol сlin. 2020 Aug;38(3):365-377.
• Plana M. N. et al. Pulse oximetry screening for critical congenital heart defects //Cochrane Database of systematic reviews. 2018. 3.
|
|
Приложения
Приложение А1.
Состав рабочей группы по разработке и пересмотру клинических рекомендаций.• Авраменко А.А. Ассоциация сердечно-сосудистых хирургов России , (Самара),.
• Арнаутова И.В., д.м.н. Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Белов В.Н., д.м.н. Ассоциация сердечно-сосудистых хирургов России , (Калининград).
• Бокерия Л.А., академик РАН Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Борисков М.В., д.м.н. Краснодар).
• Волков С.С., м.н. Москва).
• Гаврилов Р.Ю., м.н. Ассоциация сердечно-сосудистых хирургов России , (Волгоград).
• Горбатиков В., д.м.н. Тюмень).
• Горбатых Ю.Н., д.м.н. Ассоциация сердечно-сосудистых хирургов России , (Новосибирск).
• Горбачевский С.В., проф Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Гущин Д. м.н. Москва).
• Ермоленко М.Л., д.м.н. Ассоциация детских кардиологов России , (Москва).
• Зеленикин М.А., проф. Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Зеленикин М.М., проф. Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Ким А.И., проф. Москва) Ассоциация сердечно-сосудистых хирургов России ,.
• Кокшенев И.В., проф. Москва) Ассоциация сердечно-сосудистых хирургов России ,.
• Кривощеков Е.В., д.м.н. Томск).
• Крупянко С.М., д.м.н. Ассоциация детских кардиологов России , (Москва).
• Купряшов А.А. д.м.н Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Метлин С.Н., м.н. Москва).
• Мовсесян Р.Р., д.м.н. Ассоциация сердечно-сосудистых хирургов России , (С-Петербург).
• Никифоров А.Б., м.н.с. Москва).
• Петрушенко А.В., м.н. Казань).
• Плотников М.В., м.н. Астрахань).
• Подзолков В.П. академик РАН Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Пурсанов М.Г., д.м.н., Российское научное общество специалистов по рентгенэндоваскулярной диагностике и лечению , (Москва).
• Сабиров Б.Н., д.м.н. Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Свободов А.А.., д.м.н. Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Синельников Ю.А., д.м.н. Пермь).
• Теплов П.В. Ассоциация детских кардиологов России (Красноярск).
• Трунина И. И., д.м.н., Ассоциация детских кардиологов России , (Москва).
• Туманян М.Р., проф. Ассоциация детских кардиологов России , (Москва).
• Черногривов А.Е., д.м.н. Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Шаталов В., проф. Ассоциация сердечно-сосудистых хирургов России , (Москва).
• Шмальц А.А., д.м.н. Ассоциация сердечно-сосудистых хирургов России , (Москва).
Конфликт интересов отсутствует.
Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2.
Методология разработки клинических рекомендаций.• Врач-детский кардиолог.
• Врач-кардиолог.
• Врач-сердечно-сосудистый хирург.
• Врач ультразвуковой диагностики.
• Врач-педиатр.
• Врач по рентгенэндоваскулярной диагностике и лечению.
В ходе разработки КР использованы международные шкалы уровня убедительности рекомендаций и уровня достоверности доказательств ( Таблицы 1 и 2), а также новая система шкал УДД и УУР для лечебных, реабилитационных, профилактических вмешательств и диагностических вмешательств ( Таблицы 3, 4 и 5), введенная в 2018 г. ФГБУ ЦЭККМП Минздрава РФ. Формирование Национальных рекомендаций проводилось на основе рекомендаций ЕОК, с учетом национальной специфики, особенностей обследования, лечения, учитывающих доступность медицинской помощи. По этой причине в тексте настоящих клинических рекомендаций, одновременно использованы две шкалы оценки достоверности доказательств тезисов рекомендаций: уровни достоверности доказательств ЕОК с УУР и УДД. Добавлены классы рекомендаций ЕОК, позволяющие оценить необходимость выполнения тезиса рекомендаций.
Таблица 1. Классы показаний согласно рекомендациям Европейского общества кардиологов (ЕОК).
| Класс рекомендаций ЕОК | Определение | Предлагаемая формулировка |
| I | Доказано или общепризнанно, что диагностическая процедура, вмешательство/ лечение являются эффективными и полезными | Рекомендовано/показано |
| II IIa IIb | Противоречивые данные и/или мнения об эффективности/пользе диагностической процедуры, вмешательства, лечения Большинство данных/мнений в пользу эффективности/пользы диагностической процедуры, вмешательства, лечения Эффективность/польза диагностической процедуры, вмешательства, лечения установлены менее убедительно | Целесообразноприменять Можно применять |
| III | Данные или единое мнение, что диагностическая процедура, вмешательство, лечение бесполезны /неэффективны, а в ряде случаев могут приносить вред. | Не рекомендуется применять |
Таблица 2. Уровни достоверности доказательств согласно рекомендациям Европейского общества кардиологов (ЕОК).
| Уровни достоверности доказательств ЕОК | |
| A | Данные многочисленных рандомизированных клинических исследований или метаанализов |
| в | Данные получены по результатам одного рандомизированного клинического исследования или крупных нерандомизированных исследований |
| с | Согласованное мнение экспертов и/или результаты небольших исследований, ретроспективных исследований, регистров |
Таблица 3. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением метаанализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований с применением метаанализа |
| 3 | Исследования без последовательного контроля референсным методом, или исследования с референсным методом, не являющимся независимым от исследуемого метода, или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 4. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением метаанализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением метаанализа |
| 3 | Нерандомизированные сравнительные исследования, в тч когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 5. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3.
Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата.• Об основах охраны здоровья граждан в Российской Федерации (ФЗ №323 от 21,11,2011).
• Порядок оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями (Приказ Минздрава России №918н от 15,11,2012).
• «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы» (Приказ Минздрава России №1024н от 17 декабря 2015 г.
• Приказ Минздрава России от 28,02,2019 N 103н Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности, включаемой в клинические рекомендации информации (Зарегистрировано в Минюсте России 08,05,2019 N 54588);
• Приказ Министерства здравоохранения Российской Федерации от 10 мая 2017 г. 203н Об утверждении критериев оценки качества медицинской помощи ;
• Приказ Министерства здравоохранения Российской Федерации от 13 октября 2017 г. 804н «Об утверждении номенклатуры медицинских услуг»;
• Приказ Министерства здравоохранения Российской Федерации от 7 октября 2015 г. 700н «О номенклатуре специальностей специалистов, имеющих высшее медицинское и фармацевтическое образование»; Приказ Минздрава России от 20,12,2012 N 1183н (ред. от 01,08,2014) «Об утверждении Номенклатуры должностей медицинских работников и фармацевтических работников».
• Приказ Минздрава России от 06,06,2012 N 4н (ред. от 25,09,2014) Об утверждении номенклатурной классификации медицинских изделий .
Приложение В.
Информация для пациента.Тетрада Фалло. Сложный врожденный порок сердца, который состоит из четырех компонентов - это инфундибулярный стеноз правого желудочка, большой дефект межжелудочковой перегородки (ДМЖП), смещение аорты к ПЖ (декстрапозиция менее 50%), гипертрофия ПЖ. В основе формирования сердца при тетраде Фалло лежит ротация артериального конуса против часовой стрелки. Это приводит к появлению декстрапозиции аорты, которая «сидит верхом» над ДМЖП, к невозможности соединения перегородки артериального конуса с межжелудочковой перегородкой и бульбо-вентрикулярной складкой, что становится причиной возникновения ДМЖП. Помимо этого переднее смещение перегородки артериального конуса обусловливает сужение ЛА.
По степени тяжести клиники и морфологическому спектру порок весьма вариабелен. Имеется единственный ДМЖП больших размеров, как правило субаортальный. Клапан легочной артерии (ЛА) обычно гипоплазирован и стенозирован. Часто присутствуют гипоплазия, стеноз ствола и ветвей ЛА. Редко наблюдается агенезия одной из ветвей ЛА, чаще левой.
Сопутствующие аномалии могут включать ДМПП, атриовентрикулярную коммуникацию (чаще у пациентов с синдромом Дауна), право расположенную дугу аорты. Возможны аномалии развития коронарных артерий, часто это конусные ветви от правой коронарной артерии, пересекающие выводной тракт ПЖ.
• После выписки из специализированного центра рекомендуется строго соблюдать предписания, указанные в выписных документах (выписной эпикриз).
• Наблюдение у детского кардиолога по месту жительства рекомендуется не реже 1 раза в 6 мес, строго соблюдая его предписания и назначения.
• Рекомендуется наблюдение детского кардиолога в специализированном центре - не реже 1 раза в 12 мес.
• При любых инвазивных манипуляциях (стоматологические, косметологические, прочие процедуры, предполагающие или несущие риск нарушения целостности кожных покровов и слизистых) рекомендуется обязательно проводить антибактериальное прикрытие для профилактики возникновения инфекционного эндокардита.
• Случаи предполагаемых инвазивных манипуляций рекомендуется обязательно согласовывать с детским кардиологом, ведущим наблюдение за пациентом по месту жительства.
• Изменение доз и схем тех или иных лекарственных препаратов, а также назначение дополнительных или альтернативных лекарственных препаратов осуществляет только лечащий врач.
• При возникновении побочных эффектов от приема лекарственных препаратов рекомендуется в максимально быстрые сроки обсудить это с лечащим врачом.
• Рекомендуется избегать чрезмерных физических нагрузок.
• При возникновении или резком прогрессировании следующих симптомов в максимально короткие сроки рекомендуется внеочередная консультация детского кардиолога: утомляемость, одышка, цианоз, отеки, увеличение объема живота, аритмии, потери сознания, неврологический дефицит (потеря зрения, слуха, речи, онемение конечности, парезы и параличи, в тч кратковременные), острые респираторные заболевания, лихорадка неясного генеза.
Приложение Г1-ГN.
Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях.Нет.
|
|
Год актуализации информации
2021.