ICD-10 codes
Introduction
МКБ 10:
L51.1, L51.2.
Год утверждения (частота пересмотра):
2016 (1 раз в 3 года).
ID:
КР228.
URL:
Профессиональные ассоциации:
• Российское общество дерматовенерологов и косметологов.
Утверждены.
Российским обществом дерматовенерологов и косметологов на XVI Всероссийском Съезде дерматовенерологов и косметологов (Москва, 16 июня 2016 г.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
L51.1, L51.2.
Год утверждения (частота пересмотра):
2016 (1 раз в 3 года).
ID:
КР228.
URL:
Профессиональные ассоциации:
• Российское общество дерматовенерологов и косметологов.
Утверждены.
Российским обществом дерматовенерологов и косметологов на XVI Всероссийском Съезде дерматовенерологов и косметологов (Москва, 16 июня 2016 г.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
Professional associations
• Российское общество дерматовенерологов и косметологов.
 List of abbreviations
List of abbreviations
ВИЧ - вирус иммунодефицита человека.
МКБ - международная классификация болезней.
РКИ - рандомизированные контролируемые исследования.
ССД - синдром Стивенса-Джонсона.
ЧСС - частота сердечных сокращений.
ЭЛР - эпидермолитическая лекарственная реакция.
HLA-B (Human Leukocyte Antigens ) - человеческий лейкоцитарный антиген в.
МКБ - международная классификация болезней.
РКИ - рандомизированные контролируемые исследования.
ССД - синдром Стивенса-Джонсона.
ЧСС - частота сердечных сокращений.
ЭЛР - эпидермолитическая лекарственная реакция.
HLA-B (Human Leukocyte Antigens ) - человеческий лейкоцитарный антиген в.
Terms and definitions
Синдром Стивенса-Джонсона / токсический эпидермальный некролиз - эпидермолитические лекарственные реакции - острые тяжелые аллергические реакции, характеризующиеся обширными поражениями кожи и слизистых оболочек, индуцированные приемом лекарственных препаратов.
Description
1,1 О пределение.
Синдром Стивенса-Джонсона - острая тяжелая аллергическая реакция, характеризующаяся обширными поражениями кожи и слизистых оболочек, индуцированная приемом лекарственных препаратов [1].Reasons
Наиболее часто синдром Стивенса-Джонсона (ССД) развивается при приеме лекарственных препаратов, однако в некоторых случаях причину заболевания выяснить не удается. Описано более 100 лекарственных препаратов разных групп, вызывающих развитие ЭЛР: противосудорожные (карбамазепин, фенобарбитал), антиподагрические (аллопуринол), сульфаниламиды, антибиотики (пенициллины, цефалоспорины, фторхинолоны, карбапенемы), нестероидные противовоспалительные средства (пироксикам), антиретровирусные (при ВИЧ-инфекции). Для заболевания характерен скрытый период между приемом препарата и развитием клинической картины (от 2 до 8 нед), необходимый для формирования иммунного ответа. Патогенез ЭЛР связан с массовой гибелью базальных кератиноцитов кожи и эпителия слизистых оболочек, вызванных Fas-индуцированным и перфорин/гранзим-опосредованным апоптозом клеток. Программируемая гибель клеток происходит в результате иммуноопосредованного воспаления, важную роль в развитии которого играют цитотоксические Т-клетки (CD8+ Т-лимфоциты). Выявлена генетическая предрасположенность (антигены HLA-B). Среди лекарственных препаратов, при приеме которых чаще развивается синдром Стивенса-Джонсона, выделяют: сульфаниламиды, аллопуринол, фенитонин, карбамазепин, фенибутазол, пироксикам, хлормазанон, пенициллины [2].
Epidemiology
Заболеваемость синдромом Стивенса-Джонсона оценивается как 1-6 случаев на миллион человек. Синдром Стивенса-Джонсона может возникать в любом возрасте, риск развития заболеваний возрастает у лиц в возрасте старше 40 лет, у ВИЧ-позитивных лиц (в 1000 раз), больных системной красной волчанкой и онкологическими заболеваниями. Чем старше возраст пациента, серьезнее сопутствующее заболевание и обширнее поражение кожи, тем хуже прогноз заболевания. Смертность от синдрома Стивенса-Джонсона составляет 5-12% [3].
Classification
В зависимости от площади пораженной кожи выделяют следующие формы ЭЛР:
• Синдром Стивенса-Джонсона - менее 10% поверхности тела;
• Токсический эпидермальный некролиз (синдром Лайелла) - более 30% поверхности тела;
• Промежуточная форма (поражение 10-30% кожи).
• Синдром Стивенса-Джонсона - менее 10% поверхности тела;
• Токсический эпидермальный некролиз (синдром Лайелла) - более 30% поверхности тела;
• Промежуточная форма (поражение 10-30% кожи).
Symptoms
Клиническая картина характеризуется появлением множественных полиморфных высыпаний в виде багрово-красных пятен с синюшным оттенком, папул, пузырьков, мишеневидных очагов. Очень быстро (в течение нескольких часов) на этих местах формируются пузыри размером до ладони взрослого и больше; сливаясь, они могут достигать гигантских размеров. Покрышки пузырей сравнительно легко разрушаются (положительный симптом Никольского), образуя обширные ярко-красные эрозированные мокнущие поверхности, окаймленные обрывками покрышек пузырей. Иногда на коже ладоней и стоп появляются округлые темно-красные пятна с геморрагическим компонентом.
Наиболее тяжелое поражение наблюдается на слизистых оболочках полости рта, носа, половых органов, коже красной кайме губ и в перианальной области, где появляются пузыри, которые быстро вскрываются, обнажая обширные, резко болезненные эрозии, покрытые сероватым фибринозным налетом. На красной кайме губ часто образуются толстые буро-коричневые геморрагические корки. При поражении глаз наблюдается блефароконъюнктивит, возникает риск развития язвы роговицы и увеита. Пациенты отказываются от приема пищи, предъявляют жалобы на боль, жжение, повышенную чувствительность при глотании, парестезии, светобоязнь, болезненное мочеиспускание [1-4].
Неблагоприятные прогностические факторы течения ССД:
• Возраст better 40 лет - 1 балл;
• ЧСС better 120 в мин. 1 балл;
• Поражение better 10% поверхности кожи - 1 балл;
• Злокачественные новообразования (в тч в анамнезе) - 1 балл;
• В биохимическом анализе крови:
• уровень глюкозы better 14 ммоль/л - 1 балл;
• уровень мочевины better 10 ммоль/л - 1 балл;
• бикарбонаты worse 20 ммоль/л - 1 балл.
Вероятность летального исхода: 0-1 баллов (3%), 2 балла (12%), 3 балла (36%), 4 балла (58%), >5 баллов (90%).
• промежуточная форма (поражение 10-30% кожи).
Наиболее тяжелое поражение наблюдается на слизистых оболочках полости рта, носа, половых органов, коже красной кайме губ и в перианальной области, где появляются пузыри, которые быстро вскрываются, обнажая обширные, резко болезненные эрозии, покрытые сероватым фибринозным налетом. На красной кайме губ часто образуются толстые буро-коричневые геморрагические корки. При поражении глаз наблюдается блефароконъюнктивит, возникает риск развития язвы роговицы и увеита. Пациенты отказываются от приема пищи, предъявляют жалобы на боль, жжение, повышенную чувствительность при глотании, парестезии, светобоязнь, болезненное мочеиспускание [1-4].
Неблагоприятные прогностические факторы течения ССД:
• Возраст better 40 лет - 1 балл;
• ЧСС better 120 в мин. 1 балл;
• Поражение better 10% поверхности кожи - 1 балл;
• Злокачественные новообразования (в тч в анамнезе) - 1 балл;
• В биохимическом анализе крови:
• уровень глюкозы better 14 ммоль/л - 1 балл;
• уровень мочевины better 10 ммоль/л - 1 балл;
• бикарбонаты worse 20 ммоль/л - 1 балл.
Вероятность летального исхода: 0-1 баллов (3%), 2 балла (12%), 3 балла (36%), 4 балла (58%), >5 баллов (90%).
• промежуточная форма (поражение 10-30% кожи).
Diagnostics
2,1 Жалобы и анамнез.
При синдроме Стивенса-Джонсона отмечается поражение слизистых оболочек как минимум двух органов, площадь поражения достигает не более 10% всего кожного покрова.Синдром Стивенса-Джонсона развивается остро, поражение кожи и слизистых оболочек сопровождается тяжелыми общими расстройствами: высокой температурой тела (38-40°С), головной болью, сопорозным состоянием, диспепсическими явлениями Высыпания локализуются преимущественно на коже лица и туловища.
2,2 Физикальное обследование.
Объективные клинические проявления синдрома Стивенса-Джонсона, выявляемые при физикальном обследовании, описаны в разделе «Клиническая картина».• Рекомендуется определение симптома Никольского.
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
Комментарии. При синдроме Стивенса-Джонсона может быть положительным симптом Никольского.
2,3 Лабораторная диагностика.
• Рекомендуется проведение общего (клинического) анализа крови.Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
Комментарии. Отмечается анемия, лимфопения, эозинофилия (редко); нейтропения является неблагоприятным прогностическим признаком.
• При необходимости (в сложных диагностических случаях) рекомендуется гистологическое исследование биоптата кожи.
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
Комментарии. Наблюдаются некроз всех слоев эпидермиса, образование щели над базальной мембраной, отслойка эпидермиса, в дерме воспалительная инфильтрация выражена незначительно или отсутствует.
2,4 Инструментальная диагностика.
Не применяется.2,5 Иная диагностика.
• При поражении глаз, слизистых оболочек полости рта и носа с целью коррекции терапии рекомендуются консультации врача-офтальмолога, врача-оториноларинголога.Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
• При увеличении площади поражения кожи свыше 10% поверхности тела рекомендуется консультация врача-комбустиолога с целью решения вопроса о переводе пациента в ожоговый центр.
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
Treatment
3,1 Консервативное лечение.
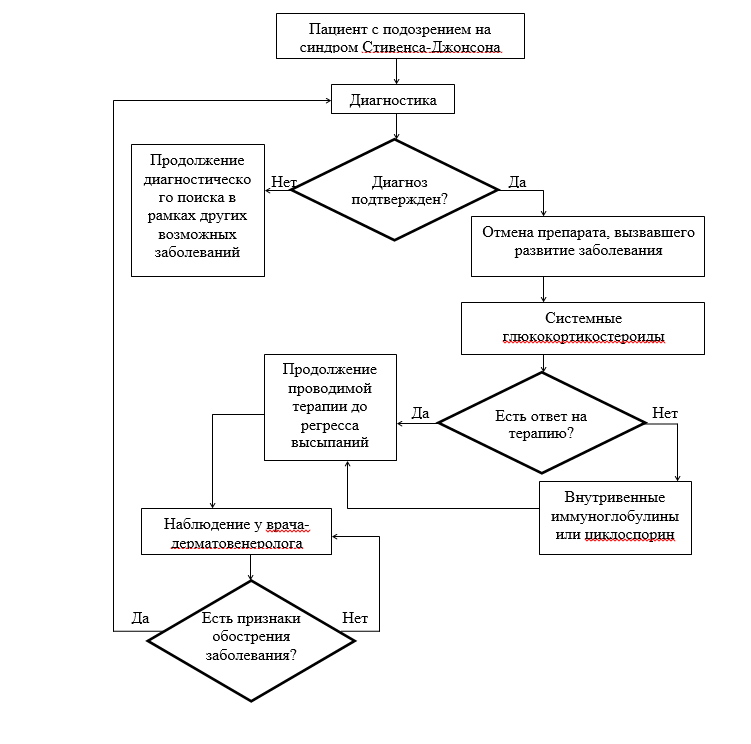
• Рекомендуется немедленная отмена приема препарата, спровоцировавшего развитие заболевания, увеличивает выживаемость при коротком периоде его полувыведения.Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
• Рекомендуется в сомнительных случаях отменить прием всех препаратов, не являющихся жизненно необходимыми, и в особенности тех, прием которых был начат в течение последних 8 недель.
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
• Рекомендуется назначение системной терапии одним из следующих глюкокортикостероидных препаратов:
Преднизолон** 1-2 мг/кг/сутки внутримышечно или внутривенно в течение 7-10 дней [4, 5].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+).
Или.
Дексаметазон** 12-20 мг в сутки внутримышечно или внутривенно в течение 7-10 дней [6, 7].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+).
• Рекомендуется назначение инфузионной терапии:
Калия хлорид + натрия хлорид + магния хлорид 400,0 мл внутривенно капельно, на курс 5-10 вливаний [5, 6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2++).
Или.
Натрия хлорид 0,9% 400 мл внутривенно капельно на курс 5-10 вливаний [5, 6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2++).
Комментарии. Допустимо чередование различных схем.
• Рекомендуется в случаях недостаточной эффективности системных глюкортикостеродных препаратов:
Введение внутривенных иммуноглобулинов в дозе ≥2 г/кг/сутки [8, 9].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+).
Комментарии. Введение высоких доз (≥2 г/кг/сутки) внутривенных иммуноглобулинов в течение первых 3-х суток от начала заболевания снижает уровень летальности в 1,7 раза.
Или.
Циклоспорин А перорально в дозе 3 мг/кг/сутки в течение первых 10 дней, затем - 2 мг/кг/сутки - 10 дней и 1 мг/кг/сут - еще 10 дней [10].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+).
• Рекомендуется для обработки эрозий на коже, поражении слизистой оболочки полости рта наружная терапия растворами антисептических препаратов:
Раствор перекиси водорода 1%, 2 раза в день [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3).
Или.
Раствор хлоргексидина 0,05%, 2 раза в день [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3).
Или.
Раствор перманганата калия 1 : 5000, 2 раза в день [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3).
Комментарии. Наружная терапия заключается в тщательном уходе и обработке кожных покровов путем очищения, удаления некротической ткани. Не следует проводить обширное и агрессивное удаление некротически измененного эпидермиса, поскольку поверхностный некроз не является преградой для реэпителизации и может ускорять пролиферацию стволовых клеток посредством воспалительных цитокинов.
• Рекомендуется при поражении глаз назначать глазные капли с 0,05% раствором циклоспорина 2 раза в день [11].
Уровень убедительности рекомендаций в (уровень достоверности доказательств 2+).
Комментарии. Лечение поражений глаз необходимо проводить под наблюдением врача-офтальмолога.
• Не рекомендуется использовать глазные капли с антибактериальными препаратами в связи с частым развитием синдрома «сухого глаза»[ 11].
Уровень убедительности рекомендаций в (уровень достоверности доказательств 2+).
• Рекомендуются для обработки эрозий у детей анилиновые красители, не содержащие спирта: водный раствор бриллиантового зеленого [12, 13].
Уровень убедительности рекомендаций в (уровень достоверности доказательств 2+).
Комментарии. Лечение детей требует интенсивного междисциплинарного взаимодействия врачей-педиатров, врачей-дерматологов, врачей-офтальмологов, врачей-хирургов [12,13]. Необходимы контроль за жидкостным балансом, электролитами, температурой и артериальным давлением; асептическое вскрытие еще упругих пузырей (покрышку оставляют на месте); микробиологический мониторинг очагов на коже и слизистых оболочках; уход за глазами и полостью рта; антисептические мероприятия; неадгезивные раневые повязки; помещение больного на специальный матрац; адекватная обезболивающая терапия; осторожная лечебная гимнастика для предупреждения контрактур.
3,2 Хирургическое лечение.
• Рекомендуется механическая деструкция ранних синехий в случае их формирования.Уровень убедительности рекомендаций D (уровень достоверности доказательств 4).
3,3 Иное лечение.
Не применяется.Rehabilitation and outpatient treatment
Не применяется.
Prevention
Профилактика рецидивов синдрома Стивенса-Джонсона заключается в исключении препаратов, вызвавших данное заболевание. Рекомендуется носить опознавательный браслет с указанием препаратов, вызвавших синдром Стивенса-Джонсона.
Criteria for assessing the quality of medical care
| №№ | Критерии качества | Уровень достоверности доказательств | Уровень убедительности доказательств |
| 1 | Выполнен общий (клинический) анализ крови: лейкоциты, эритроциты, гемоглобин, гематокрит, тромбоциты, тромбокрит, нейтрофилы палочкоядерные, нейтрофилы сегментоядерные, эозинофилы, базофилы, лимфоциты, моноциты, скорость оседания эритроцитов | 4 | D |
| 2 | Проведена терапия системными глюкокортикостероидными препаратами | 1+ | А |
| 5 | Достигнуто исчезновение клинических симптомов заболевания (клиническое выздоровление) | 4 | D |
References
• сartotto R et al: SCORTEN accurately predicts mortality among toxic epidermal necrolysis patients treated in a burn center. J вurn сare Res 29:141, 2008.
• Auquier-Dunant A et al: сorrelation between clinical patterns and causes of erythema multiforme major, Stevens Johnson and toxic epidermal necrolysis. Arch Dermatol 138:1019, 2002.
• Rzany в et al: Epidemiology of erythema exudativum multiforme majus, Stevens-Johnson syndrome, and toxic epidermal necrolysis in Germany (1990-1992): Structure and results of a population-based registry. J сlin Epidemiol 49 :769, 1996.
• Dodiuk-Gad RP, Olteanu с, Jeschke MG, сartotto R, Fish J, Shear NH. Treatment of toxic epidermal necrolysis in North America. J Am Acad Dermatol. 2015 Nov;73(5):876-7.e2.
• Fine J.D: Management of acquired bullous skin diseases. N Engl J Med 1995; 333: 1475-1484.
• Schwartz RA, McDonough PH, Lee вW. Toxic epidermal necrolysis: Part II. Prognosis, sequelae, diagnosis, differential diagnosis, prevention, and treatment. J Am Acad Dermatol. 2013 Aug;69(2):187.e1-16; quiz 203-4.
• Kardaun S.H., Jonkman M. F Dexamethasone pulse therapy for Stevens-Johnson syndrome/toxic epidermal necrolysis. Acta Derm Venereol 2007; 87: 144-148.
• Huang YC, Li YC, сhen TJ. The efficacy of intravenous immunoglobulin for the treatment of toxic epidermal necrolysis: a systematic review and meta-analysis. вr J Dermatol. 2012 Aug;167(2):424-32.
• вarron SJ, Del Vecchio MT, Aronoff SC. Intravenous immunoglobulin in the treatment of Stevens-Johnson syndrome and toxic epidermal necrolysis: a meta-analysis with meta-regression of observational studies. Int J Dermatol. 2015 Jan;54(1):108-15.
• Lee HY, Fook-Chong S, Koh HY, Thirumoorthy T, Pang SM сyclosporine treatment for Stevens-Johnson syndrome/toxic epidermal necrolysis: Retrospective analysis of a cohort treated in a specialized referral center. J Am Acad Dermatol. 2016 Oct 4. pii: S0190-9622(16)30600-4.
• Prabhasawat P, Tesavibul N, Karnchanachetanee с, Kasemson S. Efficacy of cyclosporine 0,05% eye drops in Stevens Johnson syndrome with chronic dry eye. J Ocul Pharmacol Ther. 2013 Apr;29(3):372-7.
• Del Pozzo-Magana вR, Lazo-Langer A, сarleton в, сastro-Pastrana LI, Rieder MJ. A systematic review of the treatment of drug induced Stevens-Johnson syndrome and toxic epidermal necrolysis in children. J Popul Ther сlin Parmacol. 2011;18(1):e121-33.
• Жерносек В.Ф., Дюбкова Клиническая классификация и критерии диагностики синдрома Стивенса-Джонсона - токсического эпидермального некролиза у детей: обзор иностранной литературы. Педиатрия. Восточная Европа. 2014. 1 (5). С. 118-133.
• Auquier-Dunant A et al: сorrelation between clinical patterns and causes of erythema multiforme major, Stevens Johnson and toxic epidermal necrolysis. Arch Dermatol 138:1019, 2002.
• Rzany в et al: Epidemiology of erythema exudativum multiforme majus, Stevens-Johnson syndrome, and toxic epidermal necrolysis in Germany (1990-1992): Structure and results of a population-based registry. J сlin Epidemiol 49 :769, 1996.
• Dodiuk-Gad RP, Olteanu с, Jeschke MG, сartotto R, Fish J, Shear NH. Treatment of toxic epidermal necrolysis in North America. J Am Acad Dermatol. 2015 Nov;73(5):876-7.e2.
• Fine J.D: Management of acquired bullous skin diseases. N Engl J Med 1995; 333: 1475-1484.
• Schwartz RA, McDonough PH, Lee вW. Toxic epidermal necrolysis: Part II. Prognosis, sequelae, diagnosis, differential diagnosis, prevention, and treatment. J Am Acad Dermatol. 2013 Aug;69(2):187.e1-16; quiz 203-4.
• Kardaun S.H., Jonkman M. F Dexamethasone pulse therapy for Stevens-Johnson syndrome/toxic epidermal necrolysis. Acta Derm Venereol 2007; 87: 144-148.
• Huang YC, Li YC, сhen TJ. The efficacy of intravenous immunoglobulin for the treatment of toxic epidermal necrolysis: a systematic review and meta-analysis. вr J Dermatol. 2012 Aug;167(2):424-32.
• вarron SJ, Del Vecchio MT, Aronoff SC. Intravenous immunoglobulin in the treatment of Stevens-Johnson syndrome and toxic epidermal necrolysis: a meta-analysis with meta-regression of observational studies. Int J Dermatol. 2015 Jan;54(1):108-15.
• Lee HY, Fook-Chong S, Koh HY, Thirumoorthy T, Pang SM сyclosporine treatment for Stevens-Johnson syndrome/toxic epidermal necrolysis: Retrospective analysis of a cohort treated in a specialized referral center. J Am Acad Dermatol. 2016 Oct 4. pii: S0190-9622(16)30600-4.
• Prabhasawat P, Tesavibul N, Karnchanachetanee с, Kasemson S. Efficacy of cyclosporine 0,05% eye drops in Stevens Johnson syndrome with chronic dry eye. J Ocul Pharmacol Ther. 2013 Apr;29(3):372-7.
• Del Pozzo-Magana вR, Lazo-Langer A, сarleton в, сastro-Pastrana LI, Rieder MJ. A systematic review of the treatment of drug induced Stevens-Johnson syndrome and toxic epidermal necrolysis in children. J Popul Ther сlin Parmacol. 2011;18(1):e121-33.
• Жерносек В.Ф., Дюбкова Клиническая классификация и критерии диагностики синдрома Стивенса-Джонсона - токсического эпидермального некролиза у детей: обзор иностранной литературы. Педиатрия. Восточная Европа. 2014. 1 (5). С. 118-133.
Applications
Приложение А1.
Состав рабочей группы.• Кубанова Анна Алексеевна - академик РАН, доктор медицинских наук, профессор, Президент Российского общества дерматовенерологов и косметологов.
• Кубанов Алексей Алексеевич - член-корреспондент РАН, доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов.
• Горланов Игорь Александрович - доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов.
• Самцов Алексей Викторович - профессор, доктор медицинских наук, Заслуженный деятель науки РФ, Заслуженный врач РФ, член Российского общества дерматовенерологов и косметологов.
• Хайрутдинов Владислав Ринатович - доктор медицинских наук, член Российского общества дерматовенерологов и косметологов.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория клинических рекомендаций:
• Врачи-специалисты: дерматовенерологи;• Ординаторы и слушатели циклов повышения квалификации по указанным специальностям.
Таблица П1- Уровни достоверности доказательств.
| Уровни достоверности доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например, описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Таблица П2 - Уровни убедительности рекомендаций.
| Уровень убедительности доказательств | Характеристика показателя |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Порядок обновления клинических рекомендаций.
Рекомендации в предварительной версии рецензируются независимыми экспертами. Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.Предварительная версия рекомендаций выставляется для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно анализируются членами рабочей группы.
Приложение А3.
Связанные документы.Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
• Порядок оказания медицинской помощи по профилю «дерматовенерология», утвержденный Приказом Министерства здравоохранения Российской Федерации № 924н от 15 ноября 2012 г.
Приложение В.
Информация для пациентов.• Грибовидный микоз относятся к злокачественным заболеваниям кожи, с относительно благоприятным течением и медленной прогрессией. У большинства больных с ранними стадиями ГМ не происходит прогрессирования в более поздние стадии. Причина развития ГМ не установлена.
• Проведение биопсии кожи с последующим гистологическим и/или иммуногистохимическим исследованием позволяет с высокой степенью достоверности верифицировать диагноз.
• На поздних стадиях заболевания возможно поражение лимфатических узлов и внутренних органов. Поэтому необходимо находиться под постоянным диспансерным наблюдением, регулярно посещать дерматовенеролога c целью стадирования ГМ, коррекции тактики лечения, своевременной диагностики возможной трансформации ГМ в более тяжелое заболевание - крупноклеточную лимфому.
Минздрав России 2016.