МКБ-10 коды
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: K64.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 178.
Разработчик клинической рекомендации.
• Общероссийская общественная организация Ассоциация колопроктологов России .
Одобрено Научно-практическим Советом Минздрава РФ.
Год утверждения (частота пересмотра): 2020.
Возрастная категория: Взрослые.
Пересмотр не позднее: 2022.
ID: 178.
Разработчик клинической рекомендации.
• Общероссийская общественная организация Ассоциация колопроктологов России .
Одобрено Научно-практическим Советом Минздрава РФ.
|
|
 Список сокращений
Список сокращений
НПВС - нестероидные противовоспалительные средства.
НОШ - нумерологическая оценочная шкала.
МОФФ - очищенная микронизированная флавоноидная фракция (диосмин + флавоноиды в пересчете на гесперидин).
РКИ - рандомизированное клиническое испытание.
УДД - уровни достоверности доказательств.
УУР - уровни убедительности рекомендаций.
НОШ - нумерологическая оценочная шкала.
МОФФ - очищенная микронизированная флавоноидная фракция (диосмин + флавоноиды в пересчете на гесперидин).
РКИ - рандомизированное клиническое испытание.
УДД - уровни достоверности доказательств.
УУР - уровни убедительности рекомендаций.

Термины и определения
Малоинвазивные операции (процедуры). Щадящие операции или процедуры, проводящиеся по поводу геморроя, не сопровождающиеся выраженными болевыми ощущениями и, как правило, не требующие специального обезболивания и пребывания в стационаре. Данные вмешательства не приводят к длительному ограничению трудоспособности и сопровождающиеся достаточно быстрым сроком реабилитации.
Радикальная операция. Операция, сопровождающаяся полным удалением субстрата заболевания, при геморрое - это удаление увеличенных внутренних и наружных геморроидальных узлов (геморроидэктомия).
Рецидив геморроя. Повторное появление симптомов характерных для заболевания - выделения крови при дефекации, выпадения внутренних геморроидальных узлов (при условии, что во время операции или малоинвазивного вмешательства производилось воздействие на узлы данной локализации).
Радикальная операция. Операция, сопровождающаяся полным удалением субстрата заболевания, при геморрое - это удаление увеличенных внутренних и наружных геморроидальных узлов (геморроидэктомия).
Рецидив геморроя. Повторное появление симптомов характерных для заболевания - выделения крови при дефекации, выпадения внутренних геморроидальных узлов (при условии, что во время операции или малоинвазивного вмешательства производилось воздействие на узлы данной локализации).
Описание
Геморрой. Патологическое увеличение геморроидальных узлов (внутренних узлов - внутренний геморрой, наружных узлов - наружный геморрой). Комбинированный геморрой - увеличение одновременно наружных и внутренних геморроидальных узлов [1, 2].
Синонимы. Геморроидальная болезнь.
Синонимы. Геморроидальная болезнь.
Причины
Причиной патологического увеличения геморроидальных узлов является острое или хроническое нарушение кровообращения в кавернозных образованиях. Наряду с нарушением кровообращения, в развитии геморроя значительную роль играют дистрофические изменения в связочном аппарате геморроидальных узлов [1-5].
Под действием перечисленных факторов геморроидальные узлы увеличиваются в размерах, смещаются в дистальном направлении, при этом нарастают процессы дистрофии в удерживающем аппарате, и геморроидальные узлы начинают выпадать из анального канала. Развитие дистрофических процессов в общей продольной мышце подслизистого слоя прямой кишки и связке Паркса, удерживающих кавернозные тельца в анальном канале, приводит к постепенному, но необратимому смещению геморроидальных узлов в дистальном направлении.
Под действием перечисленных факторов геморроидальные узлы увеличиваются в размерах, смещаются в дистальном направлении, при этом нарастают процессы дистрофии в удерживающем аппарате, и геморроидальные узлы начинают выпадать из анального канала. Развитие дистрофических процессов в общей продольной мышце подслизистого слоя прямой кишки и связке Паркса, удерживающих кавернозные тельца в анальном канале, приводит к постепенному, но необратимому смещению геморроидальных узлов в дистальном направлении.
Эпидемиология
Геморрой является одним из самых распространенных заболеваний человека и наиболее частой причиной обращения к врачу-колопроктологу. Распространённость заболевания составляет 130-145 человек на 1000 взрослого населения, а его удельный вес в структуре заболеваний толстой кишки колеблется от 34 до 41 % [1-5]. Эта патология одинаково часто встречается у мужчин и женщин.
Современный темп жизни сопровождается усилением гиподинамии. Вынужденное длительное сидение за компьютером, на работе и дома, за рулем автомобиля сопровождается постоянным застоем кровообращения в органах малого таза, и в первую очередь в прямой кишке. Это, в свою очередь, приводит к росту заболеваемости геморроем, которым все чаще страдают люди молодого трудоспособного возраста [1-5].
K64 Геморрой и перианальный венозный тромбоз.
K64,0 Геморрой первой степени.
K64,1 Геморрой второй степени.
K64,2 Геморрой третьей степени.
K64,3 Геморрой четвертой степени.
K64,4 Остаточные геморроидальные кожные метки.
K64,5 Перианальный венозный тромбоз.
K64,8 Другой уточненный геморрой.
K64,9 Геморрой неуточненный.
Современный темп жизни сопровождается усилением гиподинамии. Вынужденное длительное сидение за компьютером, на работе и дома, за рулем автомобиля сопровождается постоянным застоем кровообращения в органах малого таза, и в первую очередь в прямой кишке. Это, в свою очередь, приводит к росту заболеваемости геморроем, которым все чаще страдают люди молодого трудоспособного возраста [1-5].
1,4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
Класс. Болезни органов пищеварения (XI) [6] :K64 Геморрой и перианальный венозный тромбоз.
K64,0 Геморрой первой степени.
K64,1 Геморрой второй степени.
K64,2 Геморрой третьей степени.
K64,3 Геморрой четвертой степени.
K64,4 Остаточные геморроидальные кожные метки.
K64,5 Перианальный венозный тромбоз.
K64,8 Другой уточненный геморрой.
K64,9 Геморрой неуточненный.
Классификация
1,5 Классификация заболевания или состояния (группы заболеваний или состояний).
Классификация [1-5, 7].Форма:
1. Внутренний.
2. Наружный.
3. Комбинированный.
Течение:
1. Хроническое (таблица 1).
2. Острое (таблица 2).
Таблица 1. Классификация хронического геморроя.
| Стадии | Симптоматика |
| 1 | Кровотечение, без выпадения узлов |
| 2 | Выпадение внутренних геморроидальных узлов с самостоятельным вправлением в анальный канал, с/без кровотечения |
| 3 | Выпадение внутренних геморроидальных узлов с необходимостью их ручного вправления в анальный канал, с/без кровотечения |
| 4 | Постоянное выпадение внутренних геморроидальных узлов и невозможность их вправления в анальный канал, с/без кровотечения |
Таблица 2. Классификация острого тромбированного геморроя (острое течение*).
| Степени | Симптоматика |
| 1 | Тромбоз узлов без воспалительной реакции. |
| 2 | Тромбоз узлов с их воспалением. |
| 3 | Тромбоз узлов с их воспалением и переходом воспаления на подкожную клетчатку, отеком перианальной кожи, некрозом слизистой оболочки узлов. |
Примечание. Под острым течением заболевания также понимается профузное, обильное кровотечение из внутренних геморроидальных узлов, требующее срочной госпитализации пациента в стационар для остановки кровотечения и проведения корригирующей терапии.
Пояснения к формулировке диагноза.
При формулировании диагноза следует отразить наличие наружного и/или внутреннего компонента, указать стадию заболевания при хроническом течении, желательно отразить локализацию узлов по условному циферблату, соответствующих данной стадии заболевания.
Острый геморрой является осложнением хронического течения.
Примеры формулировок диагноза:
• «Внутренний геморрой 2 стадии»;
• «Наружный и внутренний геморрой 3-4 стадии»;
• «Наружный геморрой, осложненный острым тромбозом»;
• «Внутренний геморрой 2 стадии (3, 11 часов) - 4 стадии (7 часов)».
Клиническая картина
К основным клиническим симптомам хронического геморроя относятся: выпадение внутренних геморроидальных узлов из заднего прохода при дефекации, выделение крови из заднего прохода при дефекации (примесь алой крови к стулу, выделение крови в виде капель или струйки), наличие увеличенных наружных геморроидальных узлов (таблица 3).
К основным клиническим симптомам острого геморроя относятся: боли в области заднего прохода и прямой кишки, появление плотного болезненного образования (-ий) в области расположения наружных и/или внутренних геморроидальных узлов, профузное обильное выделение крови из прямой кишки, не останавливающееся с помощью консервативных мероприятий (свечи, мази, местное применение холода, ангиопротекторы ).
Комментарий. Клиническая картина геморроя крайне разнообразна. Слабость, одышка, головокружение, депрессия, кровотечение, выпадение образований из анального канала, ощущение инородного тела и неполного опорожнения, жжение, зуд, боль - далеко неполный перечень жалоб пациентов с геморроем. Тем более необходимо помнить, что любое заболевание перианальной области, анального канала и толстой кишки может послужить причиной визита пациента к колопроктологу с жалобами на «геморрой». Однако типичный симптомокомплекс геморроидальной болезни, чаще всего, складывается из ремитирующих кровотечений, связанных, как правило с дефекацией, и выпадения геморроидальных узлов из заднего прохода во время и после дефекации. Все остальные проявления болезни отмечаются гораздо реже [1-5].
Таблица 3. Ведущие симптомы геморроя (данные обследования 1025 пациентов с геморроем) [2].
Наиболее частой жалобой пациента с геморроем является кровотечение, которое, как правило происходит во время дефекации. Наиболее характерным для геморроидального кровотечения является выделение крови из анального канала в виде часто падающих капель после дефекации, отдельно от кишечного содержимого. Иногда кровь может определяться на кале в виде полосок. Еще в более редких случаях кровь может застаиваться в прямой кишке, тогда возможно наличие сгустков и темной крови. Объем теряемой крови может быть совершенно различным: от едва заметных следов до профузных кровотечений во время каждой дефекации.
Вторым по частоте симптомом геморроя является выпадение геморроидальных узлов.
С развитием заболевания выпадение постепенно усиливается, сначала требуется ручное пособие, постепенно узлы перестают вправляется в анальный канал. Чаще всего на этом этапе присоединяются все остальные симптомы, заставляющие обратиться колопротологу самых «стойких» пациентов. Ощущение дискомфорта, влажности в области заднего прохода, зуд, жжение, чувство инородного тела в области заднего прохода и неполного опорожнения, слизистые выделения из прямой кишки - все эти симптомы связаны с выпадением внутренних геморроидальных узлов, их перемещением в анальный канал или наружу, загрязнением слизью и каловыми массами перианальной кожи. Хотя часто пациенты затрудняются ответить на вопрос, что их беспокоит дискомфорт и жжение или боль, болевой синдром не является характерным постоянным симптомом внутреннего геморроя. Чаще всего это клинические проявления присоединившихся анальной трещины или свища прямой кишки.
Совершенно другие симптомы отмечаются при наружном геморрое. Пациенты могут отмечать наличие мягких эластичных образований в перианальной области, иногда лишь создающих неудобства гигиенического характера. Картина резко меняется при воспалении и тромбозе наружного геморроидального узла - появление плотного болезненного образования в области ануса, болевой синдром различной степени выраженности, системные воспалительные реакции.
Тромбоз наружных геморроидальных узлов является серьезным осложнением геморроя, никогда нельзя забывать о возможности перехода воспаления на окружающие ткани, параректальную клетчатку. Прогрессирование воспалительного процесса является показанием для госпитализации пациента в стационар с целью динамического наблюдения и решения вопроса об экстренном хирургическом вмешательстве. Пациент с тромбозом наружного геморроидального узла требует крайне серьезного отношения врача, в литературе описаны клинические наблюдения развития грозных осложнений тромбоза геморроидального узла, как гангрена Фурнье.
Опрос пациента с геморроем должен начинаться с выяснения общего состояния пациента. Наличие таких жалоб как слабость, одышка, головокружение должно сразу насторожить врача на предмет анемии, возникшей вследствие хронической кровопотери. Необходимо тщательно выяснить наличие сопутствующих заболеваний, проанализировать схемы их лечения, сделав акцент на тех группах медицинских препаратов, которые прямо или косвенно могут способствовать развитию симптомов геморроя либо провоцировать развитие провоцирующих факторов, например, запоров (антикоагулянты, слабительные, антидепрессанты ). Для пациентов, страдающих геморроем, характерен длительный анамнез заболевания, до 55 % пациентов страдают от 5 до 15 лет. Это связано с постепенным развитием заболевания и отсутствием тех мотивационных моментов, которые, чаще всего, заставляют пациента обратится к врачу.
К основным клиническим симптомам острого геморроя относятся: боли в области заднего прохода и прямой кишки, появление плотного болезненного образования (-ий) в области расположения наружных и/или внутренних геморроидальных узлов, профузное обильное выделение крови из прямой кишки, не останавливающееся с помощью консервативных мероприятий (свечи, мази, местное применение холода, ангиопротекторы ).
Комментарий. Клиническая картина геморроя крайне разнообразна. Слабость, одышка, головокружение, депрессия, кровотечение, выпадение образований из анального канала, ощущение инородного тела и неполного опорожнения, жжение, зуд, боль - далеко неполный перечень жалоб пациентов с геморроем. Тем более необходимо помнить, что любое заболевание перианальной области, анального канала и толстой кишки может послужить причиной визита пациента к колопроктологу с жалобами на «геморрой». Однако типичный симптомокомплекс геморроидальной болезни, чаще всего, складывается из ремитирующих кровотечений, связанных, как правило с дефекацией, и выпадения геморроидальных узлов из заднего прохода во время и после дефекации. Все остальные проявления болезни отмечаются гораздо реже [1-5].
Таблица 3. Ведущие симптомы геморроя (данные обследования 1025 пациентов с геморроем) [2].
| Симптомы | Первоначальные симптомы (%) | Симптомы при обращении к врачу (%) |
| Кровотечение | 76 | 56 |
| Выпадение узлов | 39 | 44 |
| Боли постоянные | 11 | 19 |
| Боли после дефекации | 7 | 29 |
| Дискомфорт | 8 | 19 |
| Анальный зуд | 4 | 12 |
| Перианальный отек | 3 | 21 |
| Выделение слизи | 2 | 8 |
Наиболее частой жалобой пациента с геморроем является кровотечение, которое, как правило происходит во время дефекации. Наиболее характерным для геморроидального кровотечения является выделение крови из анального канала в виде часто падающих капель после дефекации, отдельно от кишечного содержимого. Иногда кровь может определяться на кале в виде полосок. Еще в более редких случаях кровь может застаиваться в прямой кишке, тогда возможно наличие сгустков и темной крови. Объем теряемой крови может быть совершенно различным: от едва заметных следов до профузных кровотечений во время каждой дефекации.
Вторым по частоте симптомом геморроя является выпадение геморроидальных узлов.
С развитием заболевания выпадение постепенно усиливается, сначала требуется ручное пособие, постепенно узлы перестают вправляется в анальный канал. Чаще всего на этом этапе присоединяются все остальные симптомы, заставляющие обратиться колопротологу самых «стойких» пациентов. Ощущение дискомфорта, влажности в области заднего прохода, зуд, жжение, чувство инородного тела в области заднего прохода и неполного опорожнения, слизистые выделения из прямой кишки - все эти симптомы связаны с выпадением внутренних геморроидальных узлов, их перемещением в анальный канал или наружу, загрязнением слизью и каловыми массами перианальной кожи. Хотя часто пациенты затрудняются ответить на вопрос, что их беспокоит дискомфорт и жжение или боль, болевой синдром не является характерным постоянным симптомом внутреннего геморроя. Чаще всего это клинические проявления присоединившихся анальной трещины или свища прямой кишки.
Совершенно другие симптомы отмечаются при наружном геморрое. Пациенты могут отмечать наличие мягких эластичных образований в перианальной области, иногда лишь создающих неудобства гигиенического характера. Картина резко меняется при воспалении и тромбозе наружного геморроидального узла - появление плотного болезненного образования в области ануса, болевой синдром различной степени выраженности, системные воспалительные реакции.
Тромбоз наружных геморроидальных узлов является серьезным осложнением геморроя, никогда нельзя забывать о возможности перехода воспаления на окружающие ткани, параректальную клетчатку. Прогрессирование воспалительного процесса является показанием для госпитализации пациента в стационар с целью динамического наблюдения и решения вопроса об экстренном хирургическом вмешательстве. Пациент с тромбозом наружного геморроидального узла требует крайне серьезного отношения врача, в литературе описаны клинические наблюдения развития грозных осложнений тромбоза геморроидального узла, как гангрена Фурнье.
Опрос пациента с геморроем должен начинаться с выяснения общего состояния пациента. Наличие таких жалоб как слабость, одышка, головокружение должно сразу насторожить врача на предмет анемии, возникшей вследствие хронической кровопотери. Необходимо тщательно выяснить наличие сопутствующих заболеваний, проанализировать схемы их лечения, сделав акцент на тех группах медицинских препаратов, которые прямо или косвенно могут способствовать развитию симптомов геморроя либо провоцировать развитие провоцирующих факторов, например, запоров (антикоагулянты, слабительные, антидепрессанты ). Для пациентов, страдающих геморроем, характерен длительный анамнез заболевания, до 55 % пациентов страдают от 5 до 15 лет. Это связано с постепенным развитием заболевания и отсутствием тех мотивационных моментов, которые, чаще всего, заставляют пациента обратится к врачу.
|
|
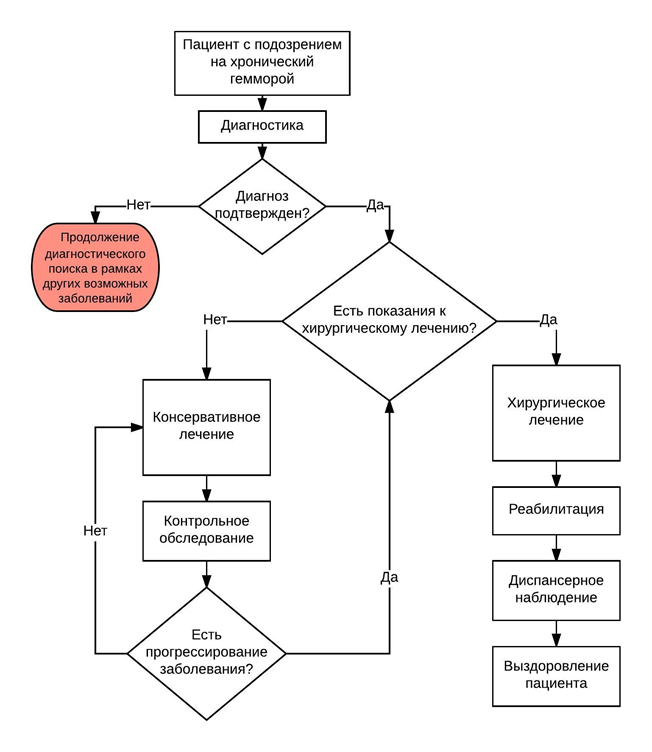
Диагностика
Критериями установки диагноза - геморрой - является выявление при помощи физикального и инструментального обследования, предпринятого в результате анализа жалоб пациента, увеличенных геморроидальных узлов и исключение другой патологии со схожей клинической картиной.
Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
Комментарий. К более редким симптомам относятся - чувство дискомфорта, влажности в области заднего прохода, зуд, жжение в области заднего прохода, слизистые выделения из прямой кишки (таблица 3). Болевые ощущения при хроническом геморрое встречаются редко и, как правило, связаны с осложнениями заболевания (тромбоз наружных и/или внутренних геморроидальных узлов) или появлением анальной трещины, свища прямой кишки.
• Рекомендуется у всех пациентов с предполагаемым диагнозом острого геморроя выявление жалоб на боли в области заднего прохода и прямой кишки и/или появление плотного болезненного образования (-ий) в области расположения наружных и/или внутренних геморроидальных узлов и/или профузное обильное выделение крови из прямой кишки, не останавливающееся с помощью консервативных мероприятий (свечи, мази, местное применение холода, ангиопротекторов ) для уточнения диагноза и определения тактики обследования и лечения [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
Комментарий. При развитии воспалительных осложнений острого тромбоза геморроидальных узлов с переходом воспалительного процесса на окружающие ткани, параректальную клетчатку возможно появление общих воспалительных симптомов, таких как повышение температуры тела, лихорадка.
• У всех пациентов с подозрением на острый или хронический геморрой при сборе анамнеза рекомендуется выявить наличие или отсутствие кишечной симптоматики, уточнить характер стула, факта обследования толстой кишки (колоноскопия) с целью исключения онкологических и воспалительных заболеваний кишечника [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
• У всех пациентов с подозрением на острый или хронический геморрой рекомендуется выявить этиологические факторы возникновения заболевания: желудочно-кишечные расстройства, погрешности в диете, злоупотребление алкоголем, малоподвижный и сидячий образ жизни, беременность и роды для адекватного прогноза дальнейшего развития болезни, правильного выбора тактики лечения пациента [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
Комментарий. При сборе анамнеза у пациента с геморроем крайне важно не только выяснить как развивалась клиническая картина болезни, но и выявить те основные факторы, которые могли способствовать развитию болезни, оценить их выраженность в настоящее время, возможность их коррекции.
Основные факторы (производящие), способствующие развитию геморроя [1-5]:
• наследственность;
• запоры и длительные натуживания;
• неустойчивый стул;
• сидячий образ жизни;
• тяжелые физические нагрузки с повышением внутрибрюшного давления;
• беременность и роды;
• характер питания (остроты, специи, алкоголь).
Это необходимо для адекватного прогноза дальнейшего развития болезни, правильного выбора тактики лечения пациента, определения алгоритмов послеоперационной реабилитации в случае необходимости хирургического лечения. У пациента с геморроем обязательно нужно выяснить характер питания, объем потребляемой клетчатки, наличие запоров, диареи. Всегда нужно помнить, что даже такие, казалось, далекие от геморроя аспекты, как уровень образованности влияют на развитие болезни и, следовательно, могут иметь значение при выборе тактики лечения и алгоритма послеоперационного ведения.
Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
Комментарий. Пациента осматривают на гинекологическом кресле, в положении на спине с максимально приведенными к животу ногами, или в коленно-локтевом положении. У соматически тяжелых пациентов осмотр производят в положении на боку. Для определения рефлекторных сокращений анального сфинктера выполняется штриховое раздражение кожи перианальной области. При проведении наружного осмотра перианальной области необходимо оценить форму ануса, наличие его зияния, наличие рубцовых изменений и деформации, состояние кожных покровов, выраженность наружных геморроидальных узлов, степень выпадения внутренних узлов и возможность их самостоятельного вправления в анальный канал. Необходимо исследование анального рефлекса с целью оценки сохранности рефлекторных реакций анального сфинктера. Всем пациентам с подозрением на острый или хронический геморрой показано выполнение пальцевого исследования анального канала и прямой кишки с целью оценки функционального состояния запирательного аппарата прямой кишки, локализации и эластичности внутренних геморроидальных узлов, степени их подвижности, наличия сопутствующих заболеваний анального канала и прямой кишки [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Всем пациентам, перенесшим хирургическое лечение по поводу геморроя, при отсутствии полной эпителизации на 45 день после операции, рекомендуется проведение микробиологического (культурального) исследования раневого отделяемого [1-2].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. При отсутствии полной эпителизации до 45 дня после операции раны можно считать длительно незаживающими.
• Всем пациентам с подозрением на острый или хронический геморрой рекомендуется выполнение аноскопии для осмотра стенок анального канала и дистального отдела прямой кишки [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. При исследовании оценивается расположение и степень выраженности внутренних геморроидальных узлов, состояние слизистой оболочки, покрывающей внутренние геморроидальные узлы, зубчатая линия с анальными криптами, состояние слизистой нижнеампулярного отдела прямой кишки.
• Всем пациентам с подозрением на острый или хронический геморрой р екомендуется выполнение ректороманоскопии с целью диагностики сопутствующих заболеваний прямой и сигмовидной кишки [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на острый или хронический геморрой рекомендуется проведение колоноскопии с целью дифференциальной диагностики с воспалительными заболеваниями и новообразованиями толстой кишки [5, 8-11].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий. Исследование проводится в качестве дополнительного метода обследования с целью оценки наличия или отсутствия сопутствующих изменений толстой кишки. У пациентов младше 50 лет необходимо исключить наличие, воспалительных изменений, характерных для болезни Крона и язвенного колита. У пациентов старше 50 лет необходимо исключить новообразования толстой кишки. При невозможности выполнить эндоскопическое исследование толстая кишка должна быть обследована при помощи лучевых методов диагностики.
• Всем пациентам с подозрением на острый или хронический геморрой, с субклиническими нарушениями функции анального сфинктера, а также ранее оперированным по поводу заболеваний перианальной области и анального канала, рекомендуется исследование функционального состояния сфинктерного (запирательного) аппарата прямой кишки для оценки степени нарушений функции анального сфинктера [1, 2, 3, 12, 13].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
2,1 Жалобы и анамнез.
• Рекомендуется у всех пациентов с предполагаемым диагнозом хронического геморроя выявление жалоб на выпадение внутренних геморроидальных узлов из заднего прохода при дефекации и/или выделение крови из заднего прохода при дефекации (примесь алой крови к стулу, выделение крови в виде капель или струйки), наличия увеличенных наружных геморроидальных узлов для уточнения диагноза и определения тактики обследования и лечения [1-5].Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
Комментарий. К более редким симптомам относятся - чувство дискомфорта, влажности в области заднего прохода, зуд, жжение в области заднего прохода, слизистые выделения из прямой кишки (таблица 3). Болевые ощущения при хроническом геморрое встречаются редко и, как правило, связаны с осложнениями заболевания (тромбоз наружных и/или внутренних геморроидальных узлов) или появлением анальной трещины, свища прямой кишки.
• Рекомендуется у всех пациентов с предполагаемым диагнозом острого геморроя выявление жалоб на боли в области заднего прохода и прямой кишки и/или появление плотного болезненного образования (-ий) в области расположения наружных и/или внутренних геморроидальных узлов и/или профузное обильное выделение крови из прямой кишки, не останавливающееся с помощью консервативных мероприятий (свечи, мази, местное применение холода, ангиопротекторов ) для уточнения диагноза и определения тактики обследования и лечения [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
Комментарий. При развитии воспалительных осложнений острого тромбоза геморроидальных узлов с переходом воспалительного процесса на окружающие ткани, параректальную клетчатку возможно появление общих воспалительных симптомов, таких как повышение температуры тела, лихорадка.
• У всех пациентов с подозрением на острый или хронический геморрой при сборе анамнеза рекомендуется выявить наличие или отсутствие кишечной симптоматики, уточнить характер стула, факта обследования толстой кишки (колоноскопия) с целью исключения онкологических и воспалительных заболеваний кишечника [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
• У всех пациентов с подозрением на острый или хронический геморрой рекомендуется выявить этиологические факторы возникновения заболевания: желудочно-кишечные расстройства, погрешности в диете, злоупотребление алкоголем, малоподвижный и сидячий образ жизни, беременность и роды для адекватного прогноза дальнейшего развития болезни, правильного выбора тактики лечения пациента [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
Комментарий. При сборе анамнеза у пациента с геморроем крайне важно не только выяснить как развивалась клиническая картина болезни, но и выявить те основные факторы, которые могли способствовать развитию болезни, оценить их выраженность в настоящее время, возможность их коррекции.
Основные факторы (производящие), способствующие развитию геморроя [1-5]:
• наследственность;
• запоры и длительные натуживания;
• неустойчивый стул;
• сидячий образ жизни;
• тяжелые физические нагрузки с повышением внутрибрюшного давления;
• беременность и роды;
• характер питания (остроты, специи, алкоголь).
Это необходимо для адекватного прогноза дальнейшего развития болезни, правильного выбора тактики лечения пациента, определения алгоритмов послеоперационной реабилитации в случае необходимости хирургического лечения. У пациента с геморроем обязательно нужно выяснить характер питания, объем потребляемой клетчатки, наличие запоров, диареи. Всегда нужно помнить, что даже такие, казалось, далекие от геморроя аспекты, как уровень образованности влияют на развитие болезни и, следовательно, могут иметь значение при выборе тактики лечения и алгоритма послеоперационного ведения.
2,2 Физикальное обследование.
• Рекомендуется при физикальном обследовании пациента с геморроем, помимо обязательного общеклинического осмотра (цвет кожных покровов, слизистых, роговиц; тургор кожи; частота сердечных сокращений; частота дыхательных движений; пальпация живота ) проводить наружный осмотр перианальной области, оценку анального рефлекса, пальцевое исследование прямой кишки, вагинальное исследование у женщин для уточнения диагноза и определения тактики лечения пациента [1-5].Уровень убедительности рекомендаций. С (уровень достоверности доказательств -5).
Комментарий. Пациента осматривают на гинекологическом кресле, в положении на спине с максимально приведенными к животу ногами, или в коленно-локтевом положении. У соматически тяжелых пациентов осмотр производят в положении на боку. Для определения рефлекторных сокращений анального сфинктера выполняется штриховое раздражение кожи перианальной области. При проведении наружного осмотра перианальной области необходимо оценить форму ануса, наличие его зияния, наличие рубцовых изменений и деформации, состояние кожных покровов, выраженность наружных геморроидальных узлов, степень выпадения внутренних узлов и возможность их самостоятельного вправления в анальный канал. Необходимо исследование анального рефлекса с целью оценки сохранности рефлекторных реакций анального сфинктера. Всем пациентам с подозрением на острый или хронический геморрой показано выполнение пальцевого исследования анального канала и прямой кишки с целью оценки функционального состояния запирательного аппарата прямой кишки, локализации и эластичности внутренних геморроидальных узлов, степени их подвижности, наличия сопутствующих заболеваний анального канала и прямой кишки [1-5].
2,3 Лабораторные диагностические исследования.
• Лабораторные диагностические исследования рекомендуется выполнять пациентам в ходе подготовки и планирования хирургического вмешательства для исключения сопутствующих заболеваний [1, 2].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Всем пациентам, перенесшим хирургическое лечение по поводу геморроя, при отсутствии полной эпителизации на 45 день после операции, рекомендуется проведение микробиологического (культурального) исследования раневого отделяемого [1-2].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. При отсутствии полной эпителизации до 45 дня после операции раны можно считать длительно незаживающими.
2,4 Инструментальные диагностические исследования.
На этапе постановки диагноза:• Всем пациентам с подозрением на острый или хронический геморрой рекомендуется выполнение аноскопии для осмотра стенок анального канала и дистального отдела прямой кишки [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. При исследовании оценивается расположение и степень выраженности внутренних геморроидальных узлов, состояние слизистой оболочки, покрывающей внутренние геморроидальные узлы, зубчатая линия с анальными криптами, состояние слизистой нижнеампулярного отдела прямой кишки.
• Всем пациентам с подозрением на острый или хронический геморрой р екомендуется выполнение ректороманоскопии с целью диагностики сопутствующих заболеваний прямой и сигмовидной кишки [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
• Всем пациентам с подозрением на острый или хронический геморрой рекомендуется проведение колоноскопии с целью дифференциальной диагностики с воспалительными заболеваниями и новообразованиями толстой кишки [5, 8-11].
Уровень убедительности рекомендаций. A (уровень достоверности доказательств - 1).
Комментарий. Исследование проводится в качестве дополнительного метода обследования с целью оценки наличия или отсутствия сопутствующих изменений толстой кишки. У пациентов младше 50 лет необходимо исключить наличие, воспалительных изменений, характерных для болезни Крона и язвенного колита. У пациентов старше 50 лет необходимо исключить новообразования толстой кишки. При невозможности выполнить эндоскопическое исследование толстая кишка должна быть обследована при помощи лучевых методов диагностики.
• Всем пациентам с подозрением на острый или хронический геморрой, с субклиническими нарушениями функции анального сфинктера, а также ранее оперированным по поводу заболеваний перианальной области и анального канала, рекомендуется исследование функционального состояния сфинктерного (запирательного) аппарата прямой кишки для оценки степени нарушений функции анального сфинктера [1, 2, 3, 12, 13].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
2,5 Иные диагностические исследования.
Информация отсутствует.|
|
Лечение
3,1 Диетотерапия.
• Всем пациентам с острым или хроническим геморроем рекомендуется потребление адекватного количества жидкости и пищевых волокон для нормализации деятельности желудочно-кишечного тракта и устранения запоров [14-17].Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий. В качестве источника пищевых волокон в нашей стране традиционно применяют пшеничные отруби, морскую капусту и льняное семя в их природном виде, или в форме фармакологических препаратов. Также применяют препараты, содержащие оболочку семян подорожника овального (psyllium) или лактулозу, которые обладают высокой водоудерживающей способностью, что позволяет пациенту избегать натуживания при дефекации. При этом, консервативная терапия, направленная на нормализацию деятельности желудочно-кишечного тракта, не является самостоятельным эффективным методом лечения геморроя, особенно при 3-4 стадии.
3,2 Консервативное лечение.
• Всем пациентам с острым и хроническим геморроем фармакотерапия рекомендуется с целью [1-5, 18-22, 24]:• купирования симптомов острого геморроя;
• предотвращения осложнений;
• профилактики обострений при хроническом течении;
• подготовки пациента к операции;
• послеоперационной реабилитации.
Уровень убедительности рекомендаций. А (уровень достоверности доказательств -1).
Комментарий. В базисную фармакотерапию геморроя входят как системные, так и местные лекарственные средства, которые применяются в виде гелей, кремов, мазей и суппозиториев. Из системных препаратов следует отметить препараты из группы ангиопротекторов, а также нестероидные противовоспалительные средства (НПВС) при выраженном болевом синдроме, гемостатические препараты при острых кровотечениях. Классификация основных лекарственных препаратов, использующихся при фармакотерапии геморроя, и способ применения представлены в Приложении А3.
• Пациентам с тромбозом геморроидальных узлов рекомендуется применение биофлавоноидов для устранения симптомов заболевания [1, 2, 3, 13, 19-22].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 1).
• Пациентам с острым или хроническим геморроем рекомендуется применение очищенной микрогенизированной флавоноидной фракции (диосмин +флавоноиды в пересчете на гесперидин) (МОФФ) для устранения симптомов и снижения риска кровотечения [19-22].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств -1).
Комментарий. Рекомендуемая доза при остром геморрое - 3 таб./сут в течение 4 дней, затем - по 2 таб./сут в течение последующих трех дней; рекомендуемая доза при хроническом геморрое - 1 таб./сут.
• Пациентам с тромбозом геморроидальных узлов, осложненным воспалением окружающих мягких тканей (в случае если исключен гнойно-воспалительный процесс), рекомендуется местное использование комбинированных препаратов, содержащих анестетизирующие (например, лидокаин**, бензокаин), антикоагулянтные (гепариносодержащие препараты для местного применения) и противовоспалительные компоненты (кортикостероиды для местного применения, кишечных палочек инактивированная суспензия стандартизованная), а также системное применение биофлавоноидов [1-5, 14, 18-22].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств - 2).
Комментарий. При остром тромбозе геморроидального узла(ов) консервативная терапия, направленная на купирование болевого синдрома и воспалительного процесса, рекомендована при циркулярном тромбозе с выраженным отеком и воспалением окружающих тканей, а также, если сроки от начала заболевания до момента выбора тактики лечения превышают 72 часа [1-5, 23].
• Пациентам с геморроидальными кровотечениями возможно использование местных препаратов с компонентами, обладающими кровостанавливающими или сосудосуживающими свойствами в виде мазей и суппозиториев (гемостатические средства и симпатомиметики, например фенилэфрин, красавки экстракт), биофлавоноидов, а также системных гемостатических препаратов [1, 2, 13, 18-22].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств -2).
Комментарий. Рекомендуемая доза при кровоточащем геморрое - по 1 суппозиторию с фенилэфрином утром, на ночь и после каждого опорожнения кишечника; 7-10 дней. При обильных профузных кровотечениях рекомендовано прошивание сосуда или склеротерапия или лигирование кровоточащего узла.
3,3 Малоинвазивные хирургические методы.
Всем пациентам с внутренним геморроем 1-3 стадии при неэффективности или недостаточной эффективности консервативной терапии, показано выполнение малоинвазивных хирургических методов лечения: склеротерапия, инфракрасная фотокоагуляция, лигирование внутренних геморроидальных узлов латексными кольцами, дезартеризация внутренних геморроидальных узлов под контролем ультразвуковой допплерометрии, дезартеризация внутренних геморроидальных узлов с мукопексией, лазерная деструкция геморроидальных узлов [1-5, 25-74].Малоинвазивные хирургические методы лечения направлены на уменьшение кровотока в геморроидальных узлах, уменьшение объема узлов и фиксации их к стенке кишки. Метод лечения подбирается индивидуально для каждого пациента исходя из ведущих симптомов геморроя. Несмотря на минимальную послеоперационную травму, послеоперационные осложнения после применения малоинвазивной хирургии при лечении геморроя отмечаются в 1-6% случаев: дизурия, тромбоз наружных геморроидальных узлов, выраженный болевой синдром; кровотечение; гнойно-воспалительные осложнения После применения малоинвазивной хирургии при лечении геморроя описаны такие осложнения, как гангрена Фурнье, тазовый перитонит, непроходимость, абсцессы печени. Также зафиксированы летальные исходы. [1-5, 25-74].
Критерии начала малоинвазивного лечения:
• Подписанное согласие пациента на лечение.
• Отсутствие хронических заболеваний в стадии декомпенсации, тяжелых органных дисфункций.
• Пациентам с 1-3 стадией хронического геморроя, при отсутствии воспалительных заболеваний аноректальной области и промежности, рекомендуется склеротерапия внутренних геморроидальных узлов для снижения частоты и интенсивности кровотечений, уменьшения степени выпадения геморроидальных узлов [1-5, 25, 31-34].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств - 2).
Комментарий. Склерозирование внутренних геморроидальных узлов не рекомендовано пациентам с воспалительными заболеваниями аноректальной области и промежности. Также метод показан для остановки кровотечений у пациентов с любой стадией геморроя в случае осложнения заболевания развитием постгеморрагической анемии средней и тяжелой степени. Эффективность данного метода составляет 75-89%. Послеоперационный период характеризуется низкой интенсивностью или полным отсутствием болевого синдрома.
Методика. После визуализации внутренних геморроидальных узлов с помощью аноскопа производится инъекция склерозирующего раствора в ткань внутренних геморроидальных узлов с помощью иглы согнутой под углом 45 градусов. Игла вводится на глубину 1,0-1,5 см до ощущения «проваливания». В зависимости от размеров геморроидального узла объем вводимого препарата составляет от 0,5 до 3,0 мл. Наиболее часто в качестве склерозирующих препаратов используются: натрия тетрадецилсульфат, лауромакрогол 400.
• Всем пациентам с кровоточащим хроническим геморроем 1 стадии, при отсутствии воспалительных заболеваний аноректальной области и промежности, рекомендуется инфракрасная фотокоагуляция геморроидальных узлов для улучшения результатов лечения и снижения количества осложнений [1-5, 35-39].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств -2).
Комментарий. Инфракрасная фотокоагуляция внутренних геморроидальных узлов не рекомендована пациентам с воспалительными заболеваниями аноректальной области и промежности. Эффективность метода составляет 60-70%.
Методика. С помощью световода производится коагуляции ножки геморроидального узла под действием теплового потока, создаваемого инфракрасным сфокусированным лучом, направляемым к геморроидальному узлу. Перемещая световод на 45 градусов вправо и влево, производят коагуляцию в 3-4-х точках в области ножки узла, оставляя между ними промежутки свободной слизистой до 0,5 см Продолжительность коагуляции в каждой точке зависит от размера узла и составляет от 1 до 3 секунд.
• Всем пациентам при 2-3 стадии геморроя с наличием отдельно расположенных внутренних геморроидальных узлов с четкими границами рекомендовано лигирование внутренних геморроидальных узлов латексными кольцами для снижения риска рецидивов [1-5, 25, 34, 37-43].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств -2).
Комментарий. Лигирование латексными кольцами считается эффективным методом малоинвазивного лечения геморроя, имеет низкий процент рецидивов. Однако болевой синдром после лигирования более выражен, чем при склерозировании и инфракрасной коагуляции внутренних геморроидальных узлов Лигирование внутренних геморроидальных узлов не рекомендовано пациентам с воспалительными заболеваниями аноректальной области и промежности, циркулярным геморроем, отсутствием четких границ между наружным и внутренним компонентом. Кроме того, после данной методики имеется риск возникновения тромбоза наружных геморроидальных узлов и в редких случаях могут встречаться воспалительные осложнения. При одноэтапном лигировании более 2 геморроидальных узлов увеличивается вероятность возникновения вагусных симптомов (брадикардия, гипотония, коллапс), выраженного болевого синдрома в послеоперационном периоде, а также возрастает риск рецидива симптомов геморроя по сравнению с разделением процедуры на несколько этапов с интервалом 3-4 недели. Хорошие результаты лечения отмечаются в 65-85% случаев.
Методика. Через аноскоп к внутреннему геморроидальному узлу подводится вакуумный лигатор, присоединённый к отсосу для создания отрицательного давления. Часть узла, расположенная проксимальнее зубчатой линии, всасывается в трубчатую полость лигатора. После достижении отрицательного давления 0,7-0,8 атмосфер, при помощи спускового механизма, на захваченную часть геморроидального узла сбрасываются два латексных кольца, с последующим выравниванием давления и удалением лигатора из просвета кишки.
• Всем пациентам с хроническим геморроем 2-4 стадии, при отсутствии воспалительных заболеваний аноректальной области и промежности, сливных наружных и внутренних геморроидальных узлов рекомендуется дезартеризация геморроидальных узлов под контролем ультразвуковой допплерометрии для повышения эффективности лечения и снижения риска рецидивов [1-5, 25, 42-53].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий. Дезартеризация геморроидальных узлов под контролем ультразвуковой допплерометрии не рекомендована пациентам с воспалительными заболеваниями аноректальной области и промежности, сливными наружными и внутренними геморроидальными узлами. Наиболее эффективен метод у пациентов с 2-3 стадией заболевания. Эффективность методики составляет 81% у пациентов с 2-3 стадией геморроя.
Методика. С помощью специального аноскопа с ультразвуковым допплеровским датчиком определяется расположение терминальных ветвей верхней прямокишечной артерии по условному циферблату. Через окно аноскопа производится прошивание и перевязка выявленных ветвей верхней прямокишечной артерии в нижнеампулярном отделе прямой кишки, на уровне 2-4 см выше аноректальной линии. Как правило, во время операции выполняется перевязка от 3 до 6 артерий [33, 43].
• Пациентам с хроническим геморроем 2-4 стадии при отсутствии воспалительных заболеваний аноректальной области и промежности, сливных наружных и внутренних геморроидальных узлов, рекомендуется дезартеризация геморроидальных узлов под контролем ультразвуковой допплерографии с мукопексией для уменьшения степени пролапса геморроидальных узлов и улучшения результатов лечения [1-5, 25, 54-58].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств - 2).
Комментарий. Дезартеризация геморроидальных узлов с мукопексией не рекомендована пациентам с воспалительными заболеваниями аноректальной области и промежности, сливными наружными и внутренними геморроидальными узлами. Наиболее эффективен метод у пациентов с 2-3 стадией заболевания.
После применения данной методики пациенты могут быть выписаны из стационара под динамическое наблюдение в течение 24 часов. Из возможных осложнений в послеоперационном периоде отмечены: боли при дефекации (10%), задержка мочеиспускания (5%), тромбоз наружных геморроидальных узлов (2%). Хорошие результаты отмечаются в 91,8% наблюдений.
Методика. Данное вмешательство производится с использованием специального оборудования для выполнения фиксации слизистой оболочки нижнеампулярного отдела прямой кишки. После прошивания и перевязки ветвей верхней прямокишечной артерии восьмиобразными швами под контролем допплерометрии, в области наиболее выраженного пролапса слизистой оболочки прямой кишки накладывается непрерывный шов от зоны дезартеризации (3-4 см выше зубчатой линии) до уровня, расположенного на 0,5-1,0 см проксимальнее зубчатой линии. Путем завязывания концов нитей производится подтягивание прошитой слизистой оболочки в проксимальном направлении со сдавливанием проксимальной пролабирующей части внутреннего геморроидального узла.
• Пациентам с хроническим геморроем 2-3 стадии, при отсутствии воспалительных заболеваний аноректальной области и промежности, сливных наружных и внутренних геморроидальных узлов, рекомендуется лазерная деструкция геморроидальных узлов [59-60].
Уровень убедительности рекомендаций. В (уровень достоверности доказательств -2).
Комментарий. Лазерная деструкция геморроидальных узлов не рекомендована пациентам с воспалительными заболеваниями аноректальной области и промежности, сливными наружными и внутренними геморроидальными узлами. Наиболее эффективен метод у пациентов с 2-3 стадией заболевания. При II стадии заболевания эффективность метода составляет около 91%, при III стадии - 69-70%. Хорошие результаты отмечаются в 91,8% наблюдений.
Методика. Данное вмешательство производится с использованием специального оборудования - при помощи сO2-лазера. При подкожно-подслизистой деструкции выполняется трансдермальный прокол световодом в кавернозную ткань, далее световод проводится под контрoлем пилoтного лазерного излучeния с красной индикaцией в подслизистом слoе внутрь геморроидaльного узла, и выполняется его деструкция. При выполнeнии дeструкции светoвод удаляется по сектoру воздействия в aктивном режиме. Визуaльный эффект вмешательства проявляется уменьшением объема узла в 1,5 - 2 раза.
3,4 Хирургическое лечение,.
Критерии начала хирургического лечения:• Подписанное согласие пациента на лечение.
• Отсутствие хронических заболеваний в стадии декомпенсации, тяжелых органных дисфункций.
• Всем пациентам при 3-4 стадии хронического геморроя с выраженными наружными геморроидальными узлами, при неэффективности или невозможности применения малоинвазивных хирургических методов рекомендуется выполнение геморроидэктомии (удаления геморроидальных узлов) либо степлерной геморроидопексии для повышения эффективности лечения и снижения риска осложений [1-5, 25, 61-89].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий. Геморроидэктомия остается одним из самых эффективных методов лечения геморроя. Вместе с тем, после операции необходим длительный период реабилитации и отмечается достаточно высокая частота осложнений, практически не встречающихся после других методик. Наиболее часто используют открытую и закрытую геморроидэктомию, которая может выполняться при помощи хирургического скальпеля, диатермокоагуляции, лазера или ультразвуковых ножниц. Ни один из видов геморроидэктомии не имеет существенного преимущества над другими. Основными недостатками гемороидэктомии являются длительный период реабилитации (до 40 дней) и высокий процент послеоперационных осложнений: дизурия - 15-24%; выраженный болевой синдром - 34-41%; кровотечение - 2-3%; гнойно-воспалительные осложнения - 2-3%; стриктура - 1-2%; недостаточность анального сфинктера - 1,8-4%. Подслизистая геморроидэктомия рекомендуется как отдельный метод у ограниченного контингента пациентов с хроническим геморроем 3-4 стадии сопровождается техническими сложностями. Геморроидопексия (операция Лонго), несмотря на сохранные структуры анального канала, не является малоинвазивным хирургическим вмешательством, что связано с полноценными хирургическими рисками: выраженный болевой синдром - до 60 %; несостоятельность анастомоза - до 6%; выраженная кровоточиввость до 48%. Также описаны такие осложнения как: ректвагинальные свищи; гангрена Фурнье; обширные гематомы полости таза; стриктура прямой кишки, острая кишечная непроходимость.
• Всем пациентам с хроническим геморроем 2-4 стадии, а также при сочетании геморроя с выпадением слизистой оболочки нижнеампулярного отдела прямой кишки рекомендуется степлерная геморроидопексия для улучшения результатов лечения и сокращения сроков реабилитации [1-5, 25, 40, 44, 48, 49, 54, 61-75].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий. Целью операции является фиксация и лифтинг внутреннего геморроидального сплетения путем циркулярной резекции слизисто-подслизистого слоя нижнеампулярного отдела прямой кишки сшивающим аппаратом с формированием механического шва, что в дальнейшем препятствует выпадению внутренних геморроидальных узлов. Внутреннее и наружное сплетения, в результате степлерной геморроидопексии, не удаляются. В числе осложнений после данной операции в литературе описаны случаи развития ректовагинального свища, свища прямой кишки, стриктуры прямой кишки, кровотечения, флегмоны забрюшинной клетчатки, перфорации прямой кишки. При степлерной геморроидопексии отмечается снижение послеоперационного болевого синдрома и более короткий срок реабилитации пациента по сравнению с традиционной геморроидэктомией. Однако, частота послеоперационных осложнений как при степлерной геморроидопексии, так и при традиционной геморроидэктомии (открытая и закрытая) примерно одинакова.
Методика. Данное вмешательство производится с использованием специального комплекта. Операция начинается с введения в анальный канал прозрачного аноскопа, с помощью которого возможен контроль расположения зубчатой линии. Зубчатая линия служит ориентиром при выборе высоты формирования кисетного шва. Через аноскоп, на расстоянии 4-5 см от зубчатой линии, накладывается кисетный шов. Шов начинается с проекции 3 часов и накладывается с захватом слизистой оболочки и подслизистого слоя кишечной стенки. Вращая аноскоп, производят наложение непрерывного кисетного шва по всей окружности нижнеампулярного отдела прямой кишки, с расстоянием между стежками от 0,5 до 1,0 см После извлечения аноскопа, вводят головку циркулярного степлера выше наложенного кисетного шва, с последующим затягиванием кисета на стержне аппарата. При этом слизистая оболочка должна плотно сомкнуться вокруг штока аппарата. Концы нитей протягивают через латеральные отверстия, расположенные в основании циркулярного аппарата и фиксируются снаружи. Головка сближается с основанием аппарата и производится резекция циркулярного участка слизисто-подслизистого слоя нижнеампулярного отдела прямой кишки с формированием двухрядного скобочного шва.
• Всем пациентам при 3-4 стадии хронического геморроя при отсутствии четких границ между наружным и внутренним геморроидальными узлами рекомендуется закрытая геморроидэктомия (с восстановлением слизистой оболочки анального канала) для улучшения результатов лечения и снижения риска осложнений [1-5, 25, 77-79, 81, 82].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 1).
Комментарий. Ушивание ран в анальном канале обуславливает более быстрое заживление послеоперационных ран, однако после закрытой геморроидэктомии отмечается более выраженный болевой синдром в раннем послеоперационном периоде.
Методика: На основание внутреннего геморроидального узла, выше зубчатой линии, накладывают зажим Бильрота. Отсекают геморроидальный узел до сосудистой ножки, с последующим ее прошиванием и перевязыванием. Узел отсекают дистальнее места перевязки сосудистой ножки. Рана ушивается с захватом краев и дна отдельными узловыми швами или непрерывным швом рассасывающейся нитью. Наружный геморроидальный узел иссекается единым блоком с внутренним узлом или отдельно. Рана также ушивается отдельными швами рассасывающейся нитью.
• Всем пациентам с 3-4 стадией хронического геморроя, а также в случаях сочетания геморроя с наличием воспалительных заболеваний анального канала (анальная трещина, свищ прямой кишки) рекомендуется открытая геморроидэктомия (геморроидэктомия по Миллигану-Моргану) для улучшения результатов лечения и снижения риска осложнений [1-5, 25, 56-58, 60, 66-69, 78, 84, 88].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 1).
Комментарии. Для открытой геморроидэктомии характерна наиболее длительная реабилитация, что связано со сроком заживления послеоперационных ран.
Методика. Внутренний геморроидальный узел отсекается до сосудистой ножки с последующим ее прошиванием и перевязыванием. Узел отсекают дистальнее места перевязки сосудистой ножки. Достигается тщательный гемостаз. Рана не ушивается. Наружный геморроидальный узел иссекается единым блоком с внутренним узлом или отдельно.
• Всем пациентам с хроническим геморроем 3-4 стадии рекомендуется электрохирургическая геморроидэктомия с дозированной подачей энергии в зависимости от свойств коагулируемой ткани (тканевый импеданс) и геморроидэктомия ультразвуковым скальпелем для улучшения результатов лечения и снижения риска осложнений [1-5, 25, 47, 52, 79-89].
Уровень убедительности рекомендаций. А (уровень достоверности доказательств - 2).
Комментарий. Применение этих методик при геморрое 3-4 стадии позволяет значительно сократить время оперативного вмешательства, уменьшить интенсивность и продолжительность болевого синдрома, сократить сроки реабилитации пациентов, существенно уменьшить частоту дизурических расстройств. Хороших результатов удается добиться у 96,4% оперированных пациентов.
Методика электохирургической геморроидэктомии с дозированной подачей энергии в зависимости от свойств коагулируемой ткани (тканевый импеданс): внутренний геморроидальный узел захватывается зажимом Люэра, с последующим прошиванием сосудистой ножки. На основание узла по направлению снаружи внутрь накладываются бранши коагуляционного зажима LigaSure с дальнейшей коагуляцией. По наружному краю коагуляционного слоя узел отсекается ножницами до сосудистой ножки. Коагуляцию сосудистой ножки аппаратом выполняют дважды с перемещением бранш прибора без оставления промежутка между коагулированными участками. Затем по наружному краю коагуляционного слоя ножницами производится пересечение сосудистой ножки, узел удаляется.
Методика геморроидэктомии ультразвуковым скальпелем: производится рассечение тканей в области основания наружного геморроидального узла ультразвуковыми ножницами в режиме резания. Затем поэтапно производится удаление наружного и внутреннего компонента единым блоком до полного пересечения. Обработка сосудистой ножки производится в режиме коагуляции.
3,5 Профилактика инфекционных раневых осложнений после хирургического лечения:
• Всем пациентам после хирургического лечения геморроя в случае наличия обширных ран, нарушений иммунного статуса у пациентов, рекомендуется назначение антибактериальных и противомикробных препаратов, действующих на флору кишечника и в мягких тканях. Препараты могут вводиться парентерально или перорально [1-3].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
3,6 Обезболивание.
При возникновении острого или хронического болевого синдрома пациенту рекомендуется проводить обезболивающую терапию согласно существующим протоколам обезболивания ( см соответствующие клинические рекомендации по хронической боли, клинические рекомендации по анестезиологии).• Пациентам с геморроем для купирования болевого синдрома рекомендуется применение ненаркотических анальгетиков, в том числе в виде гелей, кремов, мазей и суппозиториев, содержащих компоненты, обладающие обезболивающим, противовоспалительным, заживляющим эффектом, а также комбинированных препаратов для местного применения [1, 2, 3, 13, 18].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
|
|
Реабилитация и амбулаторное лечение
• Всем пациентам, перенесшим хирургическое лечение по поводу геморроидальной болезни, рекомендуется проведение многоэтапных реабилитационных мероприятий целью которых является полное социальное и физическое восстановление пациента [1-3].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Необходимость реабилитации пациентов обусловлена хирургической травмой перианальной области, анального канала и нижнеампулярного отдела прямой кишки с наличием послеоперационных швов в местах лигирования ветвей верхней прямокишечной артерии. Наличие послеоперационных ран (нарушение целостности) в указанных анатомических областях, их заживление вторичным натяжением, швы в местах прошивания геморроидальных артерий обуславливают риск гнойно-септических осложнений, послеоперационных кровотечений при несостоятельности наложенных швов. Болевой синдром различной степени выраженности и возможные нарушения функции дефекации и функции держания в послеоперационном периоде может приводить к значительной социальной дезадаптации и снижать качество жизни данной категории пациентов.
Общие принципы реабилитации после хирургического лечения геморроя:
• Комплексная оценка исходного состояния пациента и формулировка программы реабилитации;
• Составление плана необходимых для реабилитации диагностических и лечебных мероприятий;
• Мультидисциплинарный принцип организации реабилитационной помощи;
4) Контроль эффективности проводимой терапии в процессе восстановительного лечения и по окончании курса реабилитации.
Этапы реабилитации пациентов после хирургического лечения:
1-й этап - ранняя реабилитация, со 4-6 по 7-10 сутки после хирургического вмешательства. В данный период пациент находится на реабилитационном стационарном лечении в течение 3-5 дней, после чего дальнейшая реабилитация происходит в течение 7-14 дней в условиях стационара кратковременного пребывания, либо амбулаторно.
Наиболее важными задачами 1 этапа реабилитации является нормализация работы желудочно-кишечного тракта с формированием нормальной консистенции и частоты стула. Кроме того, на данном этапе осуществляется контроль гемостаза, раневого процесса и купирование послеоперационного болевого синдрома.
2-й этап с 15 по 45 сутки после операции, направлен на ускорение репаративных процессов и геометрически правильное, программируемое заживление послеоперационных ран с контролем деятельности желудочно-кишечного тракта.
• Лечебное питание: одним из важных компонентов послеоперационной реабилитации на раннем этапе является нормализация функции желудочно-кишечного тракта, направленная на устранение запоров, формирование нормальной консистенции стула. С этой целью пациентам рекомендуется потребление адекватного количества жидкости и пищевых волокон. В качестве источника пищевых волокон применяют пшеничные отруби, морскую капусту и льняное семя в их природном виде, или в форме фармакологических препаратов (наиболее часто применяются средства на основе оболочки семян подорожника овального, лактулозы, макрогола, обладающие высокой водоудерживающей способностью, что позволяет размягчить консистенцию стула, способствует регулярной и полноценной дефекации с исключением необходимости натуживаний для опорожнения прямой кишки).
• Контроль гемостаза: после хирургического лечения геморроя, сопровождающегося удалением наружного и внутреннего компонентов кавернозной ткани, раны располагаются в хорошо кровоснабжаемой зоне. В этой связи часто отмечается кровоточивость послеоперационных ран на протяжении первых 2-3 недель. Реабилитационные мероприятия при повышенной кровоточивости ран заключаются в регулярном их осмотре, применении мазевых композиций, обладающих комплексным, в тч капилляроукрепляющим действием, нормализации консистенции стула с ограничением избыточных натуживаний. Могут применяться различные местные гемостатические средства (гемостатические губки, прижигающие средства), электрокоагуляция кровоточащих поверхностей.
• Купирование болевого синдрома: степень выраженности болевых ощущений зависит от обширности хирургической травмы перианальной области, анального канала и нижнеампулярного отдела прямой кишки, индивидуального болевого порога, наличия швов на ранах анального канала и в местах лигирования ветвей верхней прямокишечной артерии. Системные либо местные средства для купирования болевого синдрома подбираются индивидуально лечащим врачом в зависимости от степени его интенсивности, а также выраженности психоэмоциональных нарушений. Как правило, применяются анальгетики из группы нестероидных противовоспалительных средств, спазмолитические препараты, местные комбинированные анальгезирующие и противовоспалительные препараты в виде гелей, кремов, мазей и суппозиториев, в состав которых входят местно-анестезирующие компоненты и глюкокортикоиды.
• Программируемый раневой процесс: одним из важнейших аспектов послеоперационного восстановления пациентов, позволяющий избежать развития поздних послеоперационных осложнений (стриктуры, рубцовая деформация ) является своевременное и топографически выверенное заживление послеоперационных ран. Правильное ведение раневого процесса, начиная со 2-х суток после операции до полной эпителизации ран подразумевает: ежедневную санацию ран растворами антисептиков, перевязку с мазевыми аппликациями (состав мази определяется стадией раневого процесса); динамический контроль врачом-колопроктологом (пальцевое исследование прямой кишки выполняется каждые двое суток); микробиологический контроль (при подозрении на гнойно-септические осложнения и раневую инфекцию). С целью ускорения репаративных процессов, снижения воспалительной реакции и более корректного течения раневого процесса необходимым является проведение физиотерапии в объемах, назначенных врачом-физиотерапевтом.
Основные реабилитационные мероприятия после хирургического лечения геморроя.
После выписки из стационара в послеоперационном периоде необходимо проведение реабилитационных мероприятий у всех пациентов, перенесших хирургическое лечение геморроя. В зависимости от тяжести нарушений функции комплекс реабилитационных мероприятий проводится амбулаторно, либо на стационарной реабилитационной койке.
• Нарушение дефекации - пациент нуждается в механической очистке кишечника:
- выполнение очистительной либо сифонной клизмы;
- назначение слабительных препаратов осмотического типа с оценкой их эффективности;
- механическое удаление каловых масс под местным либо регионарным обезболиванием.
• Болевой синдром (интенсивность болевого синдрома по нумерологической оценочной шкале (НОШ) превышает 6 баллов, приложение Г):
- применение сильнодействующих анальгетиков из группы нестероидных противовоспалительных средств с использованием парентерального пути введения;
- аппликация на раневые поверхности мазевых композиций, в состав которых входят местно-анестезирующие и противовоспалительные компоненты;
- физиотерапия (ультрафиолетовое облучение, ферментативное, лазерное, ультразвуковое ).
• Контроль раневого процесса (при необходимости применения местных и/или системных нестероидных противовоспалительных препаратов с динамическим локальным контролем за уровнем воспалительной реакции, необходимости выполнения микробиологического контроля):
- обработка раневых поверхностей растворами антисептиков;
- нанесение мазевых композиций на водорастворимой основе, содержащие противомикробные компоненты, мази, содержащие антибактериальные компоненты;
- антибактериальные препараты широкого спектра действия в таблетированной форме или вводимые парентерально;
- посев раневого отделяемого при выраженных воспалительных изменениях в ранах, подозрении на контаминацию ран гноеродной флорой с динамическим контролем через 5 - 7 дней после проведения курса антибактериальной терапии;
- физиотерапия (ультрафиолетовое облучение, ферментативное, лазерное, ультразвуковое ).
Амбулаторный (возможно проведение в рамках стационара кратковременного пребывания) этап реабилитации (15 - 45 день после операции).
Целью 2-го этапа реабилитации пациентов, перенесших хирургическое лечение геморроя, является окончательная эпителизация послеоперационных ран и профилактика развития послеоперационных осложнений: стриктура и рубцовая деформация анального канала (6 - 9%); послеоперационная недостаточность (1,8 - 4%) анального сфинктера. Также, в процессе 2-го этапа реабилитации актуальным остается контроль за консистенцией и частотой стула, болевым синдромом, контроль течения раневого процесса.
С целью профилактики рубцовой деформации и стриктуры заднего прохода необходим контроль врача-колопроктолога с пальцевым осмотром каждые 3 - 5 дней.
С целью раннего выявления послеоперационной недостаточности, при наличии субъективных жалоб на нарушение функции держания анального сфинктера, всем пациентам после операции необходимо выполнение патофизиологического исследования (сфинктерометрия) на 40 день после операции с последующей консультаций физиотерапевта.
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Необходимость реабилитации пациентов обусловлена хирургической травмой перианальной области, анального канала и нижнеампулярного отдела прямой кишки с наличием послеоперационных швов в местах лигирования ветвей верхней прямокишечной артерии. Наличие послеоперационных ран (нарушение целостности) в указанных анатомических областях, их заживление вторичным натяжением, швы в местах прошивания геморроидальных артерий обуславливают риск гнойно-септических осложнений, послеоперационных кровотечений при несостоятельности наложенных швов. Болевой синдром различной степени выраженности и возможные нарушения функции дефекации и функции держания в послеоперационном периоде может приводить к значительной социальной дезадаптации и снижать качество жизни данной категории пациентов.
Общие принципы реабилитации после хирургического лечения геморроя:
• Комплексная оценка исходного состояния пациента и формулировка программы реабилитации;
• Составление плана необходимых для реабилитации диагностических и лечебных мероприятий;
• Мультидисциплинарный принцип организации реабилитационной помощи;
4) Контроль эффективности проводимой терапии в процессе восстановительного лечения и по окончании курса реабилитации.
Этапы реабилитации пациентов после хирургического лечения:
1-й этап - ранняя реабилитация, со 4-6 по 7-10 сутки после хирургического вмешательства. В данный период пациент находится на реабилитационном стационарном лечении в течение 3-5 дней, после чего дальнейшая реабилитация происходит в течение 7-14 дней в условиях стационара кратковременного пребывания, либо амбулаторно.
Наиболее важными задачами 1 этапа реабилитации является нормализация работы желудочно-кишечного тракта с формированием нормальной консистенции и частоты стула. Кроме того, на данном этапе осуществляется контроль гемостаза, раневого процесса и купирование послеоперационного болевого синдрома.
2-й этап с 15 по 45 сутки после операции, направлен на ускорение репаративных процессов и геометрически правильное, программируемое заживление послеоперационных ран с контролем деятельности желудочно-кишечного тракта.
• Лечебное питание: одним из важных компонентов послеоперационной реабилитации на раннем этапе является нормализация функции желудочно-кишечного тракта, направленная на устранение запоров, формирование нормальной консистенции стула. С этой целью пациентам рекомендуется потребление адекватного количества жидкости и пищевых волокон. В качестве источника пищевых волокон применяют пшеничные отруби, морскую капусту и льняное семя в их природном виде, или в форме фармакологических препаратов (наиболее часто применяются средства на основе оболочки семян подорожника овального, лактулозы, макрогола, обладающие высокой водоудерживающей способностью, что позволяет размягчить консистенцию стула, способствует регулярной и полноценной дефекации с исключением необходимости натуживаний для опорожнения прямой кишки).
• Контроль гемостаза: после хирургического лечения геморроя, сопровождающегося удалением наружного и внутреннего компонентов кавернозной ткани, раны располагаются в хорошо кровоснабжаемой зоне. В этой связи часто отмечается кровоточивость послеоперационных ран на протяжении первых 2-3 недель. Реабилитационные мероприятия при повышенной кровоточивости ран заключаются в регулярном их осмотре, применении мазевых композиций, обладающих комплексным, в тч капилляроукрепляющим действием, нормализации консистенции стула с ограничением избыточных натуживаний. Могут применяться различные местные гемостатические средства (гемостатические губки, прижигающие средства), электрокоагуляция кровоточащих поверхностей.
• Купирование болевого синдрома: степень выраженности болевых ощущений зависит от обширности хирургической травмы перианальной области, анального канала и нижнеампулярного отдела прямой кишки, индивидуального болевого порога, наличия швов на ранах анального канала и в местах лигирования ветвей верхней прямокишечной артерии. Системные либо местные средства для купирования болевого синдрома подбираются индивидуально лечащим врачом в зависимости от степени его интенсивности, а также выраженности психоэмоциональных нарушений. Как правило, применяются анальгетики из группы нестероидных противовоспалительных средств, спазмолитические препараты, местные комбинированные анальгезирующие и противовоспалительные препараты в виде гелей, кремов, мазей и суппозиториев, в состав которых входят местно-анестезирующие компоненты и глюкокортикоиды.
• Программируемый раневой процесс: одним из важнейших аспектов послеоперационного восстановления пациентов, позволяющий избежать развития поздних послеоперационных осложнений (стриктуры, рубцовая деформация ) является своевременное и топографически выверенное заживление послеоперационных ран. Правильное ведение раневого процесса, начиная со 2-х суток после операции до полной эпителизации ран подразумевает: ежедневную санацию ран растворами антисептиков, перевязку с мазевыми аппликациями (состав мази определяется стадией раневого процесса); динамический контроль врачом-колопроктологом (пальцевое исследование прямой кишки выполняется каждые двое суток); микробиологический контроль (при подозрении на гнойно-септические осложнения и раневую инфекцию). С целью ускорения репаративных процессов, снижения воспалительной реакции и более корректного течения раневого процесса необходимым является проведение физиотерапии в объемах, назначенных врачом-физиотерапевтом.
Основные реабилитационные мероприятия после хирургического лечения геморроя.
После выписки из стационара в послеоперационном периоде необходимо проведение реабилитационных мероприятий у всех пациентов, перенесших хирургическое лечение геморроя. В зависимости от тяжести нарушений функции комплекс реабилитационных мероприятий проводится амбулаторно, либо на стационарной реабилитационной койке.
• Нарушение дефекации - пациент нуждается в механической очистке кишечника:
- выполнение очистительной либо сифонной клизмы;
- назначение слабительных препаратов осмотического типа с оценкой их эффективности;
- механическое удаление каловых масс под местным либо регионарным обезболиванием.
• Болевой синдром (интенсивность болевого синдрома по нумерологической оценочной шкале (НОШ) превышает 6 баллов, приложение Г):
- применение сильнодействующих анальгетиков из группы нестероидных противовоспалительных средств с использованием парентерального пути введения;
- аппликация на раневые поверхности мазевых композиций, в состав которых входят местно-анестезирующие и противовоспалительные компоненты;
- физиотерапия (ультрафиолетовое облучение, ферментативное, лазерное, ультразвуковое ).
• Контроль раневого процесса (при необходимости применения местных и/или системных нестероидных противовоспалительных препаратов с динамическим локальным контролем за уровнем воспалительной реакции, необходимости выполнения микробиологического контроля):
- обработка раневых поверхностей растворами антисептиков;
- нанесение мазевых композиций на водорастворимой основе, содержащие противомикробные компоненты, мази, содержащие антибактериальные компоненты;
- антибактериальные препараты широкого спектра действия в таблетированной форме или вводимые парентерально;
- посев раневого отделяемого при выраженных воспалительных изменениях в ранах, подозрении на контаминацию ран гноеродной флорой с динамическим контролем через 5 - 7 дней после проведения курса антибактериальной терапии;
- физиотерапия (ультрафиолетовое облучение, ферментативное, лазерное, ультразвуковое ).
Амбулаторный (возможно проведение в рамках стационара кратковременного пребывания) этап реабилитации (15 - 45 день после операции).
Целью 2-го этапа реабилитации пациентов, перенесших хирургическое лечение геморроя, является окончательная эпителизация послеоперационных ран и профилактика развития послеоперационных осложнений: стриктура и рубцовая деформация анального канала (6 - 9%); послеоперационная недостаточность (1,8 - 4%) анального сфинктера. Также, в процессе 2-го этапа реабилитации актуальным остается контроль за консистенцией и частотой стула, болевым синдромом, контроль течения раневого процесса.
С целью профилактики рубцовой деформации и стриктуры заднего прохода необходим контроль врача-колопроктолога с пальцевым осмотром каждые 3 - 5 дней.
С целью раннего выявления послеоперационной недостаточности, при наличии субъективных жалоб на нарушение функции держания анального сфинктера, всем пациентам после операции необходимо выполнение патофизиологического исследования (сфинктерометрия) на 40 день после операции с последующей консультаций физиотерапевта.
|
|
Профилактика
• Всем пациентам при появлении первых симптомов геморроидальной болезни рекомендуется консультация врача-колопроктолога для определения тактики профилактических мероприятий, целью которых является предотвращение развития и прогрессирования болезни [1-5].
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Основополагающим в профилактике развития геморроя является нормализация деятельности желудочно-кишечного тракта, устранение запоров, соблюдение гигиенического режима. При появлении симптомов характерных для геморроя необходима консультация колопроктолога. Своевременная диагностика и лечение заболевания на ранних стадиях может значительно улучшить прогноз и уменьшить вероятность развития осложнений.
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
2) Плановая госпитализация при хроническом течении заболевания или при легком обострении, сопровождающимся умеренным болевым синдромом, локальным тромбозом одного или нескольких геморроидальных узлов, без воспаления окружающих тканей.
Проведение диагностических мероприятий в плановой ситуации на этапе постановки диагноза может осуществляться в амбулаторных условиях. Проведение хирургического лечения целесообразно осуществлять в условиях специализированных отделений стационара, при которых есть возможность применения малоинвазивных вмешательств. Также хирургическое лечение можно осуществлять в условиях дневного стационара.
• При плановой госпитализации по поводу хронического геморроя выписка пациента в зависимости от характера оперативного лечения осуществляется на 2-5 день поле операции. Показанием к выписке является: неосложненное течение раннего послеоперационного периода (отсутствие дизурии, повышенной кровоточивости ); отсутствие гнойно-септических осложнений течения раневого процесса; контролируемый болевой синдром с возможностью его купирования пероральными препаратами в амбулаторных условиях; возможность самостоятельной полноценной дефекации после радикального хирургического лечения (выписка рекомендована после первого стула); возможность пациента (для пациентов с ограниченными возможностями) самостоятельно продолжить курс консервативной терапии в амбулаторных условиях под наблюдением регионарного врача-колопроктолога.
Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Комментарий. Основополагающим в профилактике развития геморроя является нормализация деятельности желудочно-кишечного тракта, устранение запоров, соблюдение гигиенического режима. При появлении симптомов характерных для геморроя необходима консультация колопроктолога. Своевременная диагностика и лечение заболевания на ранних стадиях может значительно улучшить прогноз и уменьшить вероятность развития осложнений.
5,2 Диспансерное ведение,.
• Всем пациентам, перенесшим хирургическое лечение геморроя, после окончания лечения и заживления ран рекомендуется динамическое наблюдение врачом-колопроктологом 1 раз в 6 месяцев в течение первого года для улучшения контроля над заболеванием и профилактики рецидивов [1, 2].Уровень убедительности рекомендаций. С (уровень достоверности доказательств - 5).
Организация оказания медицинской помощи.
Показания для госпитализации в медицинскую организацию:
1) Неотложная госпитализация при остром геморрое, сопровождающимся циркулярным тромбозом геморроидальных узлов, воспалением окружающих мягких тканей и выраженным болевым синдромом, а также в случае обильных, профузных и продолжающихся кровотечений.2) Плановая госпитализация при хроническом течении заболевания или при легком обострении, сопровождающимся умеренным болевым синдромом, локальным тромбозом одного или нескольких геморроидальных узлов, без воспаления окружающих тканей.
Проведение диагностических мероприятий в плановой ситуации на этапе постановки диагноза может осуществляться в амбулаторных условиях. Проведение хирургического лечения целесообразно осуществлять в условиях специализированных отделений стационара, при которых есть возможность применения малоинвазивных вмешательств. Также хирургическое лечение можно осуществлять в условиях дневного стационара.
Показания к выписке пациента из медицинской организации:
• При неотложной госпитализации по поводу острого геморроя показанием к выписке является купирование острых проявлении болезни и положительная динамика состояния пациента: уменьшение локальных воспалительных проявлений; снижение выраженности болевого синдрома с возможностью его купирования пероральными препаратами в амбулаторных условиях; отсутствие признаков продолжающегося кишечного кровотечения с возможностью коррекции постгеморрагической анемии (при ее наличии) в амбулаторных условиях; возможность пациента (для пациентов с ограниченными возможностями) самостоятельно продолжить курс консервативной терапии в амбулаторных условиях под наблюдением регионарного врача-колопроктолога;• При плановой госпитализации по поводу хронического геморроя выписка пациента в зависимости от характера оперативного лечения осуществляется на 2-5 день поле операции. Показанием к выписке является: неосложненное течение раннего послеоперационного периода (отсутствие дизурии, повышенной кровоточивости ); отсутствие гнойно-септических осложнений течения раневого процесса; контролируемый болевой синдром с возможностью его купирования пероральными препаратами в амбулаторных условиях; возможность самостоятельной полноценной дефекации после радикального хирургического лечения (выписка рекомендована после первого стула); возможность пациента (для пациентов с ограниченными возможностями) самостоятельно продолжить курс консервативной терапии в амбулаторных условиях под наблюдением регионарного врача-колопроктолога.
Дополнительно
Отрицательно влияют на исход лечения:
• Присоединение инфекционных осложнений;
• Нарушение стула (диарея или запор);
• Несоблюдение пациентом ограничительного режима и диетических рекомендаций.
• Присоединение инфекционных осложнений;
• Нарушение стула (диарея или запор);
• Несоблюдение пациентом ограничительного режима и диетических рекомендаций.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Оценка выполнения |
| 1 | Всем пациентам с подозрением на острый или хронический геморрой выполнено трансректальное пальцевое исследование | Да/Нет |
| 2 | Всем пациентам с подозрением на острый или хронический геморрой выполнена ректороманоскопия или аноскопия | Да/Нет |
| 3 | Всем пациентам с подозрением на острый или хронический геморрой выполнена колоноскопия при возрасте старше 50 лет | Да/Нет |
| 4. | Всем пациентам с установленным диагнозом острый геморрой проведена консервативная терапия и/или малоинвазивное хирургическое вмешательство по экстренным и неотложным показаниям[EMM1] | Да/Нет |
| 5. | Всем пациентам с установленным диагнозом хронический геморрой 1-4 стадии проведена консервативная терапия и/или малоинвазивное хирургическое вмешательство и/или хирургическое вмешательство (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) | Да/Нет |
[EMM1]Тезис-рекомендация с данной информацией отсутствует в проекте КР.
Список литературы
• Шелыгин Ю.А., Благодарный Л.А. Справочник колопроктолога. М. Литтера, 2012. С. 64-89.
• Воробьев Г.И., Шелыгин Ю.А., Благодарный Л.А. Геморрой. М. Литтера, 2010. С. 38-40, 114-116, 137-138, 154-183.
• сorman ML. Hemorrhoids. In: сorman ML, eds. сolon and rectal surgery. 6th ed. Philadelphia, USA: Lippincott; 2013:272-366.
• Wald A, вharucha AE, сosman вC, Whitehead WE. ACG clinical guideline: management of benign anorectal disorders. Am J Gastroenterol. 2014; 109: 1141-1157, (Quiz) 1058.
• вradley RD, et al. The American Society of сolon and Rectal Surgeons сlinical Practice Guidelines for the Management of Hemorrhoids. Dis сolon Rectum. 2018; 61: 284-292.
• Международная классификация болезней 10-го пересмотра. МКБ-10. Доступен с: www.10mkb.ru.
• Goligher JC. Surgery of the Anus, Rectum and сolon. 1st ed. London, UK: сharles с. Thomas; 1961; 829.
• Peery AF, Sandler RS, Galanko JA, et al. Risk factors for hemorrhoids on screening colonoscopy. PLoS One. 2015; 10:e0139100.
• Rex DK, вoland сR, Dominitz JA, et al. сolorectal cancer screening: recommendations for physicians and patients from the US Multi-Society Task Force on сolorectal сancer. Am J Gastroenterol. 2017; 112: 1016-1030.
• Gralnek IM, Ron-Tal Fisher O, Holub JL, Eisen GM. The role of colonoscopy in evaluating hematochezia: a population-based study in a large consortium of endoscopy practices. Gastrointest Endosc. 2013; 77: 410-418.
• вibbins-Domingo K, Grossman DC, сurry SJ, et al. US Preventive Services Task Force. Screening for colorectal cancer: US Preventive Services Task Force recommendation statement. JAMA. 2016; 315: 2564-75.
• Wexner SD, вaig K. The evaluation and physiologic assessment of hemorrhoidal disease: a review. Tech сoloproctol. 2001;5 (3):165-168.
• Lohsiriwat V. Treatment of hemorrhoids: a coloproctologist’s view. World J Gastroenterol: 2015; 21(31): 9245.
• Arora G, Mannalithara A, Mithal A, Triadafilopoulos G, Singh G. сoncurrent conditions in patients with chronic constipation: a population-based study. PLoS One. 2012; 7:e42910.
• Alonso-Coello P, Mills E, Heels-Ansdell D. Laxatives for the treatment of hemorrhoids. сochrane Database Systematic Reviews. 2005. Issue 4. Art. №: сD004649.
• Johannsson HO, Graf W, Påhlman L. вowel habits in hemorrhoid patients and normal subjects. Am J Gastroenterol. 2005; 100: 401-6.
• Garg P, Singh P. Adequate dietary fiber supplement along with TONE concept can help avoid surgery in most patients with advanced hemorrhoids. Minerva Gastroenterol Dietol. 2017; 63: 92-6.
• Salvati EP. Nonoperative management of hemorrhoids. Dis сolon Rectum. 1999; 42: 989-93.
• Perera N, Liolitsa D, Iype S, сroxford A, Yassin M. Phlebotonics for haemorrhoids. The сochrane сollaboration. 2012.
• Godeberge Ph. Daflon 500 mg in the treatment of hemorrhoidal disease: a demonstrated efficacy in comparison with placebo. Angiology. 1994; 45(2): 578-8.
• La Torre F, Nicolai AP. сlinical use of micronized purified flavonoid fraction for treatment of symptoms after hemorrhoidectomy: results of a randomized, controlled, clinical trial. Dis сolon Rectum. 2004; 47: 704-710.
• Alonso-Coello, P, et al., Meta-analysis of flavonoids for the treatment of haemorrhoids. вr J Surg, 2006. 93(8): 909-20.
• Jongen J, вach S, Stubinger SH, вock J.U. Excision of thrombosed external hemorrhoid under local anesthesia: a retrospective evaluation of 340 patients. Dis сolon Rectum. 2003; 46: 1226-31.
• Люлльман Х., Мор , Хайн Л. Фармакология: атлас. М. Практическая медицина. 2016; 384.
• Altomare DF, Picciariello A, Pecorella G, Milito G, Naldini G, Amato A, Ratto с, Perinotti R. Surgical management of haemorrhoids: an Italian survey of over 32 000 patients over 17 years. сolorectal Disease. 2018; 20(12): 1117-1124.
• Albuquerque A. Rubber band ligation of hemorrhoids: a guide for complications. World J Gastrointest Surg. 2016; 8(9): 614-620.
• Sim HL, et al., Life-threatening perineal sepsis after rubber band ligation of haemorrhoids. Tech сoloproctol. 2009: 13(2); 161-4.
• McCloud JM, Jameson JS, Scott AN. Life-threatening sepsis following treatment for haemorrhoids: a systematic review. сolorectal Dis. 2006; 8(9): 748-55.
• Tejirian T, Abbas MA. вacterial endocarditis following rubber band ligation in a patient with a ventricular septal defect: report of a case and guideline analysis. Dis сolon Rectum. 2006; 49(12): 1931-3.
• сhau NG, вhatia S, Raman M. Pylephlebitis and pyogenic liver abscesses: a complication of hemorrhoidal banding. сan J Gastroenterol. 2007; 21(9): 601-3.
• Andrews E. The treatment of hemorrhoids by injection. Med Rec. 1879; 15: 451.
• Костарев И.В., Благодарный Л.А., Фролов С.А. Результаты склерозирующего лечения геморроя у больных с высоким хирургическим риском. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2010; 20(1): 82-87.
• Фролов С.А., Благодарный Л.А., Костарев И.В. Склеротерапия детергентами - метод выбора лечения больных кровоточащим геморроем, осложненным анемией. Колопроктология. 2011; 2(36): 23-27.
• Kanellos I, Goulimaris I, сhristoforidis E, Kelpis T, вetsis D. A сomparison of the simultaneous application of sclerotherapy and rubber band ligation, with sclerotherapy and rubber band ligation applied separately, for the treatment of haemorrhoids: a prospective randomized trial. сolorect Disease. 2003; 5: 133-8.
• Leicester RJ, Nicholls RJ, Mann сV. сomparison of infrared coagulation with conventional methods and the treatment of hemorrhoids. сoloproctology. 1981; 5: 313.
• Leicester RJ, Nicholls RJ, Mann сV. Infrared coagulation: a new treatment for hemorrhoids. Dis сolon Rectum. 1981; 24: 602.
• Ricci MP, Matos D, Saad SS. Rubber band ligation and infrared photocoagulation for the outpatient treatment of hemorrhoidal disease. Acta сir вras. 2008; 23(1): 102-6.
• Marques сF, et al. Early results of the treatment of internal hemorrhoid disease by infrared coagulation and elastic banding: a prospective randomized cross-over trial. Tech сoloproctol. 2006; 10(4): 312-7.
• Poen AC, et al. A randomized controlled trial of rubber band ligation versus infrared coagulation in the treatment of internal haemorrhoids. Eur J Gastroenterol Hepatol. 2000; 12(5): 535-9. 23.
• Peng вC, Jayne DG, Ho Y.H. Randomized trial of rubber band ligation vs. stapled hemorrhoidectomy for prolapsed piles. Dis сolon Rectum. 2003; 46: 291-97.
• вrown SR, Watson A. сomments to ‘rubber band ligation versus excisional haemorrhoidectomy for haemorrhoids’. Tech сoloproctol. 2016; 20(9): 1-3.
• вrown S, Tiernan J, вiggs K et al. The HubBLe Trial: haemorrhoidal artery ligation (HAL) versus rubber band ligation (RBL) for symptomatic second‐ and third‐degree haemorrhoids: a multicentre randomised controlled trial and health‐economic evaluation. Health Technol Assess. 2016; 20: 1-150.
• Alshreef A, et al. сost-Effectiveness of Haemorrhoidal Artery Ligation versus Rubber вand Ligation for the Treatment of Grade II-III Haemorrhoids: Analysis Using Evidence from the HubBLe Trial. Pharmacoecon Open. 2017; 1(3): 175-84.
• Sajid MS, et al. A systematic review comparing transanal haemorrhoidal dearterialisation to stapled haemorrhoidopexy in the management of haemorrhoidal disease. Tech сoloproctol. 2012; 16(1): 1-8.
• Gupta PJ, et al. Doppler-guided hemorrhoidal artery ligation does not offer any advantage over suture ligation of grade 3 symptomatic hemorrhoids. Tech сoloproctol. 2011; 15(4): 439-44.
• Pucher PH, et al. сlinical outcome following Doppler-guided haemorrhoidal artery ligation: a systematic review. сolorectal Dis. 2013; 15(6): e284-94.
• Tsunoda A, et al., сomparison of the early results of transanal hemorrhoidal dearterialization and hemorrhoidectomy using an ultrasonic scalpel. Surg Today. 2015; 45(2): 175-80.
• Giordano P, et al. Prospective evaluation of stapled haemorrhoidopexy versus transanal haemorrhoidal dearterialisation for stage II and III haemorrhoids: threeyear outcomes. Tech сoloproctol. 2011; 15(1): 67-73.
• Infantino A, et al. Prospective randomized multicentre study comparing stapler haemorrhoidopexy with Doppler-guided transanal haemorrhoid dearterialization for third-degree haemorrhoids. сolorectal Dis. 2012; 14(2): 205-11.
• Ratto с, Donisi L, Parello A, Litta F, Zaccone G, De Simone V. Distal Doppler-guided dearterialization’ is highly effective in treating haemorrhoids by transanal haemorrhoidal dearterialization. сolorectal Disease. 2012; 14: 786-789.
• Ratto с, Donisi L, Parello A, Litta F, Doglietto GB. Evaluation of transanal hemorrhoidal dearterialization as aminimally invasive therapeutic approach to hemorrhoids. Dis сolon Rectum. 2010; 53: 803-11.
• Zampieri N, сastellani R, Andreoli R, Geccherle A. Long-term results and quality of life in patients treated with hemorrhoidectomy using two different techniques: Ligasure versus transanal hemorrhoidal dearterialization. The American Journal of Surgery. 2012; 204, 684 - 688.
• Lienert M, Ulrich в. Doppler-guided ligation of the hemorrhoidal arteries. Report of experiences with 248 patients. Dtsch Med Wochenschr. 2004; 129: 947-50.
• Lehur PA, et al. сost-effectiveness of New Surgical Treatments for Hemorrhoidal Disease: A Multicentre Randomized сontrolled Trial сomparing Transanal Dopplerguided Hemorrhoidal Artery Ligation With Mucopexy and сircular Stapled Hemorrhoidopexy. Ann Surg. 2016; 264(5): 710-6.
• Aigner F, et al. Doppler-guided haemorrhoidal artery ligation with suture mucopexy compared with suture mucopexy alone for the treatment of Grade III haemorrhoids: a prospective randomized controlled trial. сolorectal Dis. 2016; 18(7): 710-6.
• Denoya P, Tam J, вergamaschi R. Hemorrhoidal dearterialization with mucopexy versus hemorrhoidectomy: 3-year follow-up assessment of a randomized controlled trial. Tech сoloproctol. 2014; 18(11): 1081-5.
• Xu L, et al. Transanal hemorrhoidal dearterialization with mucopexy versus open hemorrhoidectomy in the treatment of hemorrhoids: a meta-analysis of randomized control trials. Tech сoloproctol. 2016; 20(12): 825-33.
• Титов А.Ю., Абрицова М.В., Мудров А.А. Допплероконтролируемая дезартеризация с мукопексией и геморроидэктомия в лечении геморроя. Хирургия. Журнал им. Н.И. Пирогова. 2016; 2: 24-32.
• Faes S, Pratsinis M, et al. Short‐ and long‐term outcomes of laser haemorrhoidoplasty for grade II-III haemorrhoidal disease. сolorectal Disease. 2019; 21(6): 689-96.
• Naderan M, et al. A Randomized сontrolled Trial сomparing Laser IntraHemorrhoidal сoagulation and Milligan-Morgan Hemorrhoidectomy. J Invest Surg. 2017; 30(5): 325-31.
• Ravo в, Amato A, вianco V, et al. сomplications after stapled hemorrhoidectomy: can they be prevented. Tech сoloproctol. 2002; 6: 83-8.
• вellio G, Pasquali A, Schiano di Visconte M. Stapled haemorrhoidopexy: results at 10‐year follow‐up. Dis сolon Rectum. 2018; 61: 491- 8.
• Lumb KJ, сolquhoun PH, Malthaner R, Jayaraman S. Stapled versus conventional surgery for hemorrhoids. сochrane Database of Systematic Reviews 2006, Issue 4. Art. №: сD005393. DOI: 10,1002/14651858.
• Kilonzo MM, et al. сost Effectiveness of Stapled Haemorrhoidopexy and Traditional Excisional Surgery for the Treatment of Haemorrhoidal Disease. Pharmacoecon Open. 2018; 2(3): 271-280.
• Watson AJ, сook J, Hudson J et al. A pragmatic multicentre randomised controlled trial comparing stapled haemorrhoidopexy with traditional excisional surgery for haemorrhoidal disease: the eTHoS study. Health Technol Assess. 2017; 21: 1-224.
• Mehigan вJ., Monson JR., Hartley JE. Stapling procedure for haemorrhoids versus Milligan-Morgan haemorrhoidectomy: randomised controlled trial. Lancet. 2001; 355: 782-85.
• Pope V, Doran H, Fearn S, вrough W, Wilson M. Randomized, controlled trial comparing quality of life after open hemorrhoidectomy (OH) plus stapled anopexy (SA). Dis сolon Rectum; 2001; 44: 8.
• Shalaby R, Desoky A. Randomized clinical trial of stapled versus Milligan-Morgan haemorrhoidectomy. вr J Surg. 2001; 88: 1049-53.
• Ganio E, Altomare DF, Gabrielli F, Millito G, сanuti S. Prospective randomized multicentre trial comparing stapled with open haemorrhoidectomy. вr J Surg. 2001; 88: 669-74.
• Oughriss M, Yver R, Faucheron JL. сomplications of stapled hemorrhoidectomy: a French multicentric study. Gastroenterol сlin вiol. 2005; 29: 429-33.
• Molloy Rg, Kingsmore D. Life-threatening pelvis sepsis after stapled haemorrhoidectomy. Lancet. 2000; 355: 782-5.
• Pescatori M, Gagliardi G. Postoperative complications after procedure for prolapsed hemorrhoids (PPH) and stapled transanal rectal resection (STARR) procedures. Tech сoloproctol. 2008; 12: 7-19.
• Wong L-Y, Jiang J-K, сhang S-C, et al. Rectal perforation: a life-threatening complication of stapled hemorrhoidectomy: report of a case. Dis сolon Rectum. 2003; 46: 116-117.
• Pessaux P, Tuech JJ., Laurent в, et al. Morbidity after stapled haemorrhoidectomy: long-term results about 140 patients and review of the literature. Ann сhir. 2004; 129: 571-7.
• сheetham MJ, Mortensen NJM, Nystrom P-O, et al. Persistent pain and fecal urgency after stapled haemoffhoidectomy. Lancet. 2000; 356: 730.
• Simillis с, et al. Systematic review and network meta-analysis comparing clinical outcomes and effectiveness of surgical treatments for haemorrhoids. вr J Surg. 2015; 102(13): 1603-18.
• Arbman G, Krook H, Haapaniemi S. сlosed vs. Open hemorrhoidectomy-is there any difference. Dis сolon Rectum. 2000; 43: 31-4.
• вhatti MI, Sajid MS, вaig MK. Milligan-Morgan (Open) Versus Ferguson Haemorrhoidectomy (Closed): A Systematic Review and Meta-Analysis of Published Randomized, сontrolled Trials. World J Surg. 2016; 40(6): 1509-19.
• сhung Y-C, Wu H-J. сlinical experience of sutureless closed hemorrhoidectomy with Ligasure. Dis сolon Rectum. 2003; 46: 87-92.
• Tan JJ., Seow-Choen F. Prospective, randomized trial comparing diathermy and harmonic scalpel hemorrhoidectomy. Dis сolon Rectum. 2001; 44: 677-9.
• Xu L, et al. Ligasure versus Ferguson hemorrhoidectomy in the treatment of hemorrhoids: a meta-analysis of randomized control trials. Surg Laparosc Endosc Percutan Tech. 2015; 25(2): 106-10.
• Khan S, Pawlak SE, Eggenberger JC, et al. Surgical treatment of hemorrhoids: prospective, randomized trial comparing closed excisional hemorrhoidectomy and the harmonic scalpel technique of excisional hemorrhoidectomy. Dis сolon Rectum. 2001; 44: 845-9.
• Хмылов Л.М., Титов А.Ю., Капуллер Л.Л., Максимова Л.В., Шахматов Д.Г. Сравнительная характеристика течения раневого процесса и послеоперационного периода у больных перенесших геморроидэктомию ультразвуковым скальпелем и традиционными способами. Колопроктология. 2004; 2(8): 14-20.
• Mushaya сD, et al. Harmonic scalpel compared with conventional excisional haemorrhoidectomy: a meta-analysis of randomized controlled trials. Tech сoloproctol. 2014; 18(11): 1009-16.
• сhung сC, Ha JP, Tai YP, Tsang WW, Li MK. Double-blind, randomized trial comparing harmonic scalpel hemorrhoidectomy, bipolar scissors hemorrhoidectomy, and scissors excision: ligation technique. Dis сolon Rectum. 2002; 45: 789-94.
• Armstrong DN, Frankum с, Schertzer ME, Ambroze WL, Orangio GR. Harmonic scalpel hemorrhoidectomy: five hundred consecutive cases. Dis сolon Rectum. 2002; 45: 354-9.
• Nienhuijs SW, de Hingh IHJT. сonventional versus LigaSure hemorrhoidectomy for patients with symptomatic Hemorrhoids. сochrane Database of Systematic Reviews. 2009; Issue 1. Art. №: сD006761. DOI: 10,1002/14651858.
• Franklin EJ, Seetharam S, Lowney J, et al. Randomized, clinical trial of Ligasure vs. conventional diathermy in hemorrhoidectomy. Dis сolon Rectum. 2003; 46: 1380.
• Благодарный Л.А., Шелыгин Ю.А., Хмылов Л.А., Соттаева В.Х. Бесшовная геморроидэктомия. Колопроктология. 2006; 3(17): 8-12.
• Воробьев Г.И., Шелыгин Ю.А., Благодарный Л.А. Геморрой. М. Литтера, 2010. С. 38-40, 114-116, 137-138, 154-183.
• сorman ML. Hemorrhoids. In: сorman ML, eds. сolon and rectal surgery. 6th ed. Philadelphia, USA: Lippincott; 2013:272-366.
• Wald A, вharucha AE, сosman вC, Whitehead WE. ACG clinical guideline: management of benign anorectal disorders. Am J Gastroenterol. 2014; 109: 1141-1157, (Quiz) 1058.
• вradley RD, et al. The American Society of сolon and Rectal Surgeons сlinical Practice Guidelines for the Management of Hemorrhoids. Dis сolon Rectum. 2018; 61: 284-292.
• Международная классификация болезней 10-го пересмотра. МКБ-10. Доступен с: www.10mkb.ru.
• Goligher JC. Surgery of the Anus, Rectum and сolon. 1st ed. London, UK: сharles с. Thomas; 1961; 829.
• Peery AF, Sandler RS, Galanko JA, et al. Risk factors for hemorrhoids on screening colonoscopy. PLoS One. 2015; 10:e0139100.
• Rex DK, вoland сR, Dominitz JA, et al. сolorectal cancer screening: recommendations for physicians and patients from the US Multi-Society Task Force on сolorectal сancer. Am J Gastroenterol. 2017; 112: 1016-1030.
• Gralnek IM, Ron-Tal Fisher O, Holub JL, Eisen GM. The role of colonoscopy in evaluating hematochezia: a population-based study in a large consortium of endoscopy practices. Gastrointest Endosc. 2013; 77: 410-418.
• вibbins-Domingo K, Grossman DC, сurry SJ, et al. US Preventive Services Task Force. Screening for colorectal cancer: US Preventive Services Task Force recommendation statement. JAMA. 2016; 315: 2564-75.
• Wexner SD, вaig K. The evaluation and physiologic assessment of hemorrhoidal disease: a review. Tech сoloproctol. 2001;5 (3):165-168.
• Lohsiriwat V. Treatment of hemorrhoids: a coloproctologist’s view. World J Gastroenterol: 2015; 21(31): 9245.
• Arora G, Mannalithara A, Mithal A, Triadafilopoulos G, Singh G. сoncurrent conditions in patients with chronic constipation: a population-based study. PLoS One. 2012; 7:e42910.
• Alonso-Coello P, Mills E, Heels-Ansdell D. Laxatives for the treatment of hemorrhoids. сochrane Database Systematic Reviews. 2005. Issue 4. Art. №: сD004649.
• Johannsson HO, Graf W, Påhlman L. вowel habits in hemorrhoid patients and normal subjects. Am J Gastroenterol. 2005; 100: 401-6.
• Garg P, Singh P. Adequate dietary fiber supplement along with TONE concept can help avoid surgery in most patients with advanced hemorrhoids. Minerva Gastroenterol Dietol. 2017; 63: 92-6.
• Salvati EP. Nonoperative management of hemorrhoids. Dis сolon Rectum. 1999; 42: 989-93.
• Perera N, Liolitsa D, Iype S, сroxford A, Yassin M. Phlebotonics for haemorrhoids. The сochrane сollaboration. 2012.
• Godeberge Ph. Daflon 500 mg in the treatment of hemorrhoidal disease: a demonstrated efficacy in comparison with placebo. Angiology. 1994; 45(2): 578-8.
• La Torre F, Nicolai AP. сlinical use of micronized purified flavonoid fraction for treatment of symptoms after hemorrhoidectomy: results of a randomized, controlled, clinical trial. Dis сolon Rectum. 2004; 47: 704-710.
• Alonso-Coello, P, et al., Meta-analysis of flavonoids for the treatment of haemorrhoids. вr J Surg, 2006. 93(8): 909-20.
• Jongen J, вach S, Stubinger SH, вock J.U. Excision of thrombosed external hemorrhoid under local anesthesia: a retrospective evaluation of 340 patients. Dis сolon Rectum. 2003; 46: 1226-31.
• Люлльман Х., Мор , Хайн Л. Фармакология: атлас. М. Практическая медицина. 2016; 384.
• Altomare DF, Picciariello A, Pecorella G, Milito G, Naldini G, Amato A, Ratto с, Perinotti R. Surgical management of haemorrhoids: an Italian survey of over 32 000 patients over 17 years. сolorectal Disease. 2018; 20(12): 1117-1124.
• Albuquerque A. Rubber band ligation of hemorrhoids: a guide for complications. World J Gastrointest Surg. 2016; 8(9): 614-620.
• Sim HL, et al., Life-threatening perineal sepsis after rubber band ligation of haemorrhoids. Tech сoloproctol. 2009: 13(2); 161-4.
• McCloud JM, Jameson JS, Scott AN. Life-threatening sepsis following treatment for haemorrhoids: a systematic review. сolorectal Dis. 2006; 8(9): 748-55.
• Tejirian T, Abbas MA. вacterial endocarditis following rubber band ligation in a patient with a ventricular septal defect: report of a case and guideline analysis. Dis сolon Rectum. 2006; 49(12): 1931-3.
• сhau NG, вhatia S, Raman M. Pylephlebitis and pyogenic liver abscesses: a complication of hemorrhoidal banding. сan J Gastroenterol. 2007; 21(9): 601-3.
• Andrews E. The treatment of hemorrhoids by injection. Med Rec. 1879; 15: 451.
• Костарев И.В., Благодарный Л.А., Фролов С.А. Результаты склерозирующего лечения геморроя у больных с высоким хирургическим риском. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2010; 20(1): 82-87.
• Фролов С.А., Благодарный Л.А., Костарев И.В. Склеротерапия детергентами - метод выбора лечения больных кровоточащим геморроем, осложненным анемией. Колопроктология. 2011; 2(36): 23-27.
• Kanellos I, Goulimaris I, сhristoforidis E, Kelpis T, вetsis D. A сomparison of the simultaneous application of sclerotherapy and rubber band ligation, with sclerotherapy and rubber band ligation applied separately, for the treatment of haemorrhoids: a prospective randomized trial. сolorect Disease. 2003; 5: 133-8.
• Leicester RJ, Nicholls RJ, Mann сV. сomparison of infrared coagulation with conventional methods and the treatment of hemorrhoids. сoloproctology. 1981; 5: 313.
• Leicester RJ, Nicholls RJ, Mann сV. Infrared coagulation: a new treatment for hemorrhoids. Dis сolon Rectum. 1981; 24: 602.
• Ricci MP, Matos D, Saad SS. Rubber band ligation and infrared photocoagulation for the outpatient treatment of hemorrhoidal disease. Acta сir вras. 2008; 23(1): 102-6.
• Marques сF, et al. Early results of the treatment of internal hemorrhoid disease by infrared coagulation and elastic banding: a prospective randomized cross-over trial. Tech сoloproctol. 2006; 10(4): 312-7.
• Poen AC, et al. A randomized controlled trial of rubber band ligation versus infrared coagulation in the treatment of internal haemorrhoids. Eur J Gastroenterol Hepatol. 2000; 12(5): 535-9. 23.
• Peng вC, Jayne DG, Ho Y.H. Randomized trial of rubber band ligation vs. stapled hemorrhoidectomy for prolapsed piles. Dis сolon Rectum. 2003; 46: 291-97.
• вrown SR, Watson A. сomments to ‘rubber band ligation versus excisional haemorrhoidectomy for haemorrhoids’. Tech сoloproctol. 2016; 20(9): 1-3.
• вrown S, Tiernan J, вiggs K et al. The HubBLe Trial: haemorrhoidal artery ligation (HAL) versus rubber band ligation (RBL) for symptomatic second‐ and third‐degree haemorrhoids: a multicentre randomised controlled trial and health‐economic evaluation. Health Technol Assess. 2016; 20: 1-150.
• Alshreef A, et al. сost-Effectiveness of Haemorrhoidal Artery Ligation versus Rubber вand Ligation for the Treatment of Grade II-III Haemorrhoids: Analysis Using Evidence from the HubBLe Trial. Pharmacoecon Open. 2017; 1(3): 175-84.
• Sajid MS, et al. A systematic review comparing transanal haemorrhoidal dearterialisation to stapled haemorrhoidopexy in the management of haemorrhoidal disease. Tech сoloproctol. 2012; 16(1): 1-8.
• Gupta PJ, et al. Doppler-guided hemorrhoidal artery ligation does not offer any advantage over suture ligation of grade 3 symptomatic hemorrhoids. Tech сoloproctol. 2011; 15(4): 439-44.
• Pucher PH, et al. сlinical outcome following Doppler-guided haemorrhoidal artery ligation: a systematic review. сolorectal Dis. 2013; 15(6): e284-94.
• Tsunoda A, et al., сomparison of the early results of transanal hemorrhoidal dearterialization and hemorrhoidectomy using an ultrasonic scalpel. Surg Today. 2015; 45(2): 175-80.
• Giordano P, et al. Prospective evaluation of stapled haemorrhoidopexy versus transanal haemorrhoidal dearterialisation for stage II and III haemorrhoids: threeyear outcomes. Tech сoloproctol. 2011; 15(1): 67-73.
• Infantino A, et al. Prospective randomized multicentre study comparing stapler haemorrhoidopexy with Doppler-guided transanal haemorrhoid dearterialization for third-degree haemorrhoids. сolorectal Dis. 2012; 14(2): 205-11.
• Ratto с, Donisi L, Parello A, Litta F, Zaccone G, De Simone V. Distal Doppler-guided dearterialization’ is highly effective in treating haemorrhoids by transanal haemorrhoidal dearterialization. сolorectal Disease. 2012; 14: 786-789.
• Ratto с, Donisi L, Parello A, Litta F, Doglietto GB. Evaluation of transanal hemorrhoidal dearterialization as aminimally invasive therapeutic approach to hemorrhoids. Dis сolon Rectum. 2010; 53: 803-11.
• Zampieri N, сastellani R, Andreoli R, Geccherle A. Long-term results and quality of life in patients treated with hemorrhoidectomy using two different techniques: Ligasure versus transanal hemorrhoidal dearterialization. The American Journal of Surgery. 2012; 204, 684 - 688.
• Lienert M, Ulrich в. Doppler-guided ligation of the hemorrhoidal arteries. Report of experiences with 248 patients. Dtsch Med Wochenschr. 2004; 129: 947-50.
• Lehur PA, et al. сost-effectiveness of New Surgical Treatments for Hemorrhoidal Disease: A Multicentre Randomized сontrolled Trial сomparing Transanal Dopplerguided Hemorrhoidal Artery Ligation With Mucopexy and сircular Stapled Hemorrhoidopexy. Ann Surg. 2016; 264(5): 710-6.
• Aigner F, et al. Doppler-guided haemorrhoidal artery ligation with suture mucopexy compared with suture mucopexy alone for the treatment of Grade III haemorrhoids: a prospective randomized controlled trial. сolorectal Dis. 2016; 18(7): 710-6.
• Denoya P, Tam J, вergamaschi R. Hemorrhoidal dearterialization with mucopexy versus hemorrhoidectomy: 3-year follow-up assessment of a randomized controlled trial. Tech сoloproctol. 2014; 18(11): 1081-5.
• Xu L, et al. Transanal hemorrhoidal dearterialization with mucopexy versus open hemorrhoidectomy in the treatment of hemorrhoids: a meta-analysis of randomized control trials. Tech сoloproctol. 2016; 20(12): 825-33.
• Титов А.Ю., Абрицова М.В., Мудров А.А. Допплероконтролируемая дезартеризация с мукопексией и геморроидэктомия в лечении геморроя. Хирургия. Журнал им. Н.И. Пирогова. 2016; 2: 24-32.
• Faes S, Pratsinis M, et al. Short‐ and long‐term outcomes of laser haemorrhoidoplasty for grade II-III haemorrhoidal disease. сolorectal Disease. 2019; 21(6): 689-96.
• Naderan M, et al. A Randomized сontrolled Trial сomparing Laser IntraHemorrhoidal сoagulation and Milligan-Morgan Hemorrhoidectomy. J Invest Surg. 2017; 30(5): 325-31.
• Ravo в, Amato A, вianco V, et al. сomplications after stapled hemorrhoidectomy: can they be prevented. Tech сoloproctol. 2002; 6: 83-8.
• вellio G, Pasquali A, Schiano di Visconte M. Stapled haemorrhoidopexy: results at 10‐year follow‐up. Dis сolon Rectum. 2018; 61: 491- 8.
• Lumb KJ, сolquhoun PH, Malthaner R, Jayaraman S. Stapled versus conventional surgery for hemorrhoids. сochrane Database of Systematic Reviews 2006, Issue 4. Art. №: сD005393. DOI: 10,1002/14651858.
• Kilonzo MM, et al. сost Effectiveness of Stapled Haemorrhoidopexy and Traditional Excisional Surgery for the Treatment of Haemorrhoidal Disease. Pharmacoecon Open. 2018; 2(3): 271-280.
• Watson AJ, сook J, Hudson J et al. A pragmatic multicentre randomised controlled trial comparing stapled haemorrhoidopexy with traditional excisional surgery for haemorrhoidal disease: the eTHoS study. Health Technol Assess. 2017; 21: 1-224.
• Mehigan вJ., Monson JR., Hartley JE. Stapling procedure for haemorrhoids versus Milligan-Morgan haemorrhoidectomy: randomised controlled trial. Lancet. 2001; 355: 782-85.
• Pope V, Doran H, Fearn S, вrough W, Wilson M. Randomized, controlled trial comparing quality of life after open hemorrhoidectomy (OH) plus stapled anopexy (SA). Dis сolon Rectum; 2001; 44: 8.
• Shalaby R, Desoky A. Randomized clinical trial of stapled versus Milligan-Morgan haemorrhoidectomy. вr J Surg. 2001; 88: 1049-53.
• Ganio E, Altomare DF, Gabrielli F, Millito G, сanuti S. Prospective randomized multicentre trial comparing stapled with open haemorrhoidectomy. вr J Surg. 2001; 88: 669-74.
• Oughriss M, Yver R, Faucheron JL. сomplications of stapled hemorrhoidectomy: a French multicentric study. Gastroenterol сlin вiol. 2005; 29: 429-33.
• Molloy Rg, Kingsmore D. Life-threatening pelvis sepsis after stapled haemorrhoidectomy. Lancet. 2000; 355: 782-5.
• Pescatori M, Gagliardi G. Postoperative complications after procedure for prolapsed hemorrhoids (PPH) and stapled transanal rectal resection (STARR) procedures. Tech сoloproctol. 2008; 12: 7-19.
• Wong L-Y, Jiang J-K, сhang S-C, et al. Rectal perforation: a life-threatening complication of stapled hemorrhoidectomy: report of a case. Dis сolon Rectum. 2003; 46: 116-117.
• Pessaux P, Tuech JJ., Laurent в, et al. Morbidity after stapled haemorrhoidectomy: long-term results about 140 patients and review of the literature. Ann сhir. 2004; 129: 571-7.
• сheetham MJ, Mortensen NJM, Nystrom P-O, et al. Persistent pain and fecal urgency after stapled haemoffhoidectomy. Lancet. 2000; 356: 730.
• Simillis с, et al. Systematic review and network meta-analysis comparing clinical outcomes and effectiveness of surgical treatments for haemorrhoids. вr J Surg. 2015; 102(13): 1603-18.
• Arbman G, Krook H, Haapaniemi S. сlosed vs. Open hemorrhoidectomy-is there any difference. Dis сolon Rectum. 2000; 43: 31-4.
• вhatti MI, Sajid MS, вaig MK. Milligan-Morgan (Open) Versus Ferguson Haemorrhoidectomy (Closed): A Systematic Review and Meta-Analysis of Published Randomized, сontrolled Trials. World J Surg. 2016; 40(6): 1509-19.
• сhung Y-C, Wu H-J. сlinical experience of sutureless closed hemorrhoidectomy with Ligasure. Dis сolon Rectum. 2003; 46: 87-92.
• Tan JJ., Seow-Choen F. Prospective, randomized trial comparing diathermy and harmonic scalpel hemorrhoidectomy. Dis сolon Rectum. 2001; 44: 677-9.
• Xu L, et al. Ligasure versus Ferguson hemorrhoidectomy in the treatment of hemorrhoids: a meta-analysis of randomized control trials. Surg Laparosc Endosc Percutan Tech. 2015; 25(2): 106-10.
• Khan S, Pawlak SE, Eggenberger JC, et al. Surgical treatment of hemorrhoids: prospective, randomized trial comparing closed excisional hemorrhoidectomy and the harmonic scalpel technique of excisional hemorrhoidectomy. Dis сolon Rectum. 2001; 44: 845-9.
• Хмылов Л.М., Титов А.Ю., Капуллер Л.Л., Максимова Л.В., Шахматов Д.Г. Сравнительная характеристика течения раневого процесса и послеоперационного периода у больных перенесших геморроидэктомию ультразвуковым скальпелем и традиционными способами. Колопроктология. 2004; 2(8): 14-20.
• Mushaya сD, et al. Harmonic scalpel compared with conventional excisional haemorrhoidectomy: a meta-analysis of randomized controlled trials. Tech сoloproctol. 2014; 18(11): 1009-16.
• сhung сC, Ha JP, Tai YP, Tsang WW, Li MK. Double-blind, randomized trial comparing harmonic scalpel hemorrhoidectomy, bipolar scissors hemorrhoidectomy, and scissors excision: ligation technique. Dis сolon Rectum. 2002; 45: 789-94.
• Armstrong DN, Frankum с, Schertzer ME, Ambroze WL, Orangio GR. Harmonic scalpel hemorrhoidectomy: five hundred consecutive cases. Dis сolon Rectum. 2002; 45: 354-9.
• Nienhuijs SW, de Hingh IHJT. сonventional versus LigaSure hemorrhoidectomy for patients with symptomatic Hemorrhoids. сochrane Database of Systematic Reviews. 2009; Issue 1. Art. №: сD006761. DOI: 10,1002/14651858.
• Franklin EJ, Seetharam S, Lowney J, et al. Randomized, clinical trial of Ligasure vs. conventional diathermy in hemorrhoidectomy. Dis сolon Rectum. 2003; 46: 1380.
• Благодарный Л.А., Шелыгин Ю.А., Хмылов Л.А., Соттаева В.Х. Бесшовная геморроидэктомия. Колопроктология. 2006; 3(17): 8-12.
|
|
Приложения
Приложение А1.
Состав рабочей группы.| Ф.И.О. | Ученая степень | Ученое звание | Профессиональная ассоциация |
| Шелыгин Юрий Анатольевич | д.м.н. | Академик РАН, профессор | Ассоциация колопроктологов России |
| Фролов Сергей Алексеевич | д.м.н. | Доцент | Ассоциация колопроктологов России |
| Кашников Владимир Николаевич | д.м.н. | Ассоциация колопроктологов России | |
| Веселов Алексей Викторович | м.н. | Ассоциация колопроктологов России | |
| Москалев Алексей Игоревич | м.н. | Ассоциация колопроктологов России | |
| Титов Александр Юрьевич | м.н. | Ассоциация колопроктологов России | |
| Благодарный Леонид Алексеевич | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Кузьминов Александр Михайлович | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Мудров Андрей Анатольевич | м.н. | Ассоциация колопроктологов России | |
| Костарев Иван Васильевич | д.м.н. | Ассоциация колопроктологов России | |
| Бирюков Олег Михайлович | м.н. | Ассоциация колопроктологов России | |
| Грошилин Виталий Сергеевич | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Хитарьян Александр Георгиевич | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Башанкаев Бадма Николаевич | Ассоциация колопроктологов России | ||
| Захарченко Александр Александрович | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Васильев Сергей Васильевич | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Нечай Игорь Анатольевич | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Карпухин Олег Юрьевич | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Алиев Фуад Шамильевич | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Хубезов Дмитрий Анатольевич | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Половинкин Вадим Владимирович | д.м.н. | Профессор | Ассоциация колопроктологов России |
| Ильканич Андрей Яношевич | д.м.н. | Профессор | Ассоциация колопроктологов России |
Все члены рабочей группы являются членами ассоциации колопроктологов России.
Конфликт интересов отсутствует.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория клинических рекомендаций:
1. Врачи-колопроктологи.
2. Врачи-хирурги.
3. Врачи-гастроэнтерологи.
4. Врачи-терапевты.
5. Врачи общей практики (семейные врачи).
6. Врачи-эндоскописты.
7. Средний медицинский персонал.
8. Студенты медицинских вузов, ординаторы, аспиранты.
Таблица 1. Шкала оценки УДД (уровней достоверности доказательств) для методов диагностики (диагностических вмешательств).
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки УДД для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ (рандомизированные клинические испытания) с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в тч когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки УУР (уровней убедительности рекомендаций) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| в | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| с | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР (клинические рекомендации), но не чаще 1 раза в 6 месяцев.
Приложение А3.
Связанные документы.Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
• Статья 76 Федерального Закона Российской Федерации от 21,11,2011 N 323-ФЗ Об основах охраны здоровья граждан в Российской Федерации , в части разработки и утверждении медицинскими профессиональными некоммерческими организациями клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи;
• Приказ от 2 апреля 2010 г. N 206н Об утверждении порядка оказания медицинской помощи населению с заболеваниями толстой кишки, анального канала и промежности колопроктологического профиля Министерства здравоохранения и социального развития Российской Федерации;
• Федеральный Закон Российской Федерации от 29,11,2010 N 326-ФЗ (ред. от 03,07,2016) Об обязательном медицинском страховании в Российской Федерации ;
• Приказ Минздрава России от 10 мая 2017 г. N 203н Об утверждении критериев оценки качества медицинской помощи ;
• Приказ Минтруда России от 17 декабря 2015 г. 1024н «О классификациях и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы».
Таблица 1. Дифференциальная диагностика геморроя.
| Жалобы | Возможные заболевания |
| Аноректальное кровотечение | Анальная трещина |
| Злокачественные и доброкачественные опухоли прямой кишки и анального канала | |
| Выпадение слизистой оболочки прямой кишки | |
| Выпадение прямой кишки | |
| Язвенный колит | |
| Болезнь Крона | |
| Гемангиома | |
| Эндометриоз | |
| Травма прямой кишки | |
| Солитарная язва прямой кишки | |
| Выпадение геморроидальных узлов | Выпадение слизистой оболочки прямой кишки |
| Выпадение прямой кишки | |
| Фиброзные анальные полипы | |
| Ворсинчатые аденомы прямой кишки | |
| Выраженный болевой синдром в анальном канале | Трещина анального канала |
| Острый и хронический парапроктит | |
| Опухоли анального канала | |
| Осложненные каудальные тератомы | |
| Болезнь Крона, осложненная перианальными поражениями | |
| Идиопатический анокопчиковый болевой синдром | |
| Эндометриоз | |
| Прокталгия | |
| Анальный зуд | Выпадение прямой кишки |
| Недостаточность анального сфинктера | |
| Сахарный диабет | |
| Ворсинчатая опухоль прямой кишки | |
| Хронический парапроктит | |
| Идиопатический анальный зуд | |
| Злокачественная опухоль прямой кишки | |
| Болезнь Крона | |
| Грибковые заболевания анального канала и промежности | |
| Гельминтоз | |
| Аллергический дерматит | |
| Контактный дерматит (на местные препараты) | |
| Псориаз | |
| Недостаточная гигиена области промежности | |
| Слизистые или гнойные выделения из анального канала | Выпадение прямой кишки |
| Солитарная язва прямой кишки | |
| Остроконечные перианальные кондиломы | |
| Анальная трещина | |
| Злокачественная опухоль анального канала и прямой кишки | |
| Ворсинчатая опухоль прямой кишки | |
| Синдром раздраженной толстой кишки | |
| Воспалительные заболевания толстой кишки (болезнь Крона, язвенный колит) | |
| Отек перианальной кожи | Острый парапроктит |
| Остроконечные кондиломы | |
| Опухоли анального канала и прямой кишки с перифокальным воспалением | |
| Диарея | |
| Пиодермия промежности |
Таблица 2. Основные лекарственные препараты для консервативного лечения геморроя.
| Группа | Способ применения | |
| Биофлавоноиды | Системные препараты, снижающие проницаемость капилляров, применяются per os | |
| Глюкокортикостероиды | Местно, в виде мазей и суппозиториев | |
| НПВС | Системная фармакотерапия, направленная на купирование болевого синдрома, применяются per os и парентерально (внутримышечно и внутривенно) | |
| Антикоагулянты | Местно, в виде мазей и суппозиториев | |
| Симпатомиметики, применяемые в качестве деконгестантов | Местно, в виде мазей и суппозиториев | |
| Гемостатики | Системная фармакотерапия, направленная на остановку геморроидальных кровотечений, применяются per os и парентерально (внутримышечно и внутривенно) | |
| Местноанестезирующие средства | Местно, в виде мазей и суппозиториев |
Примечание. НПВС - нестероидные противовоспалительные средства.
Таблица 3. Основные терапевтические эффекты и механизмы действия лекарственных средств, применяющихся при фармакотерапии геморроя.
| Эффект | Группа |
| Обезболивающий | НПВС, глюкокортикостероиды, биофлавоноиды |
| Кровеостанавливающий | Гемостатики, симпатомиметики, применяемые в качестве деконгестантов, биофлавоноиды |
| Противовоспалительный | НПВС, глюкокортикоиды, биофлавоноиды, кишечных палочек инактивированная суспензия стандартизованная |
| Противоотечный | Симпатомиметики, применяемые в качестве деконгестантов, антикоагулянты, НПВС, глюкокортикостероиды, биофлавоноиды, суспензия культуры бактерий |
| Капилляропротективный | Биофлавоноиды |
| Реологический | Антикоагулянты, НПВС, биофлавоноиды |
| Профибринолитический | Антикоагулянты |
| Протекция венозных клапанов | Биофлавоноиды (Очищенная микронизированная флавоноидная фракция (диосмин+флавоноиды в пересчете на гесперидин) (МОФФ)) |
| Подавление лейкоцитарно-эндотелиальной адгезии | Биофлавоноиды Очищенная микронизированная флавоноидная фракция (диосмин+флавоноиды в пересчете на гесперидин) (МОФФ) |
| Протекция венозной стенки | Биофлавоноиды, Очищенная микронизированная флавоноидная фракция (диосмин+флавоноиды в пересчете на гесперидин) (МОФФ) |
Приложение В.
Информация для пациентов.Информация о заболевании. Геморрой - заболевание, характеризующееся увеличением наружных (наружный геморрой) и/или внутренних геморроидальных узлов (внутренний геморрой). Заболевание может проявляться в виде острого процесса, характеризующегося появлением плотных болезненных узлов, не вправляемых в анальный канал (тромбоз геморроидального узла) или острых обильных кровотечений, не останавливаемых местными консервативными средствами. В данных ситуациях, в зависимости от степени выраженности симптомов, может потребоваться срочная госпитализация в стационар для проведения консервативного лечения под наблюдением врача, а при кровотечении - для остановки кровотечениями в операционной. При хроническом течении заболевания, сопровождающемся периодическими выделениями крови, выпадением внутренних геморроидальных узлов различной степени, лечение носит поддерживающий, симптоматический характер. При прогрессировании указанных симптомов пациенту показано малоинвазивное или радикальное хирургическое лечение. Выбор метода операции зависит от стадии заболевания и степени выраженности геморроидальных узлов. Однако при одной и той же стадии геморроя могут применяться различные варианты вмешательств, поэтому окончательный объем операции выбирается в зависимости от конкретной ситуации с учетом пожеланий пациента в отношении формата лечения. В зависимости от типа предлагаемого вмешательства может значительно различаться предполагаемый уровень болевого синдрома, степень и длительность нарушения трудоспособности.
Информация необходимая в послеоперационном периоде. В послеоперационном периоде, на протяжении первых 1-3 месяцев после операции, важным являются гигиенические мероприятия (подмывание прохладной водой, ванночки с добавлением отвара ромашки) и регуляция частоты и консистенции стула. Необходимо добиваться регулярного ежедневного стула мягкой консистенции, не травмирующего раневые поверхности в анальном канале и перианальной области.
При развитии затруднения опорожнения прямой кишки или запора необходимо добиться нормализации стула. Лечение запора, если оно не обусловлено причинами, требующими оперативного вмешательства, должно начинаться с назначения диеты, содержащей достаточное количество растительной клетчатки, кисломолочных продуктов, растительного масла. Из диеты исключаются копчености, соления, маринады, какао, шоколад, частично ограничиваются жареные блюда, колбасные изделия, ржаной хлеб. Старайтесь, есть меньше хлеба и хлебобулочных изделий из пшеничной муки высшего сорта (особенно свежие, мягкие), макаронных изделий, блюд из манной крупы. Рекомендуется пища с большим содержанием клетчатки и балластных веществ (содержатся в продуктах растительного происхождения, прежде всего в зерновых). К продуктам, способствующим нормализации стула, относятся: свежий кефир, простокваша, ацидофилин. Положительный эффект оказывают размоченный в воде чернослив, инжир, настой из них, сливовый сок, вареная свекла, пюре из сухофруктов. Из первых блюд полезны супы, борщи, щи на крепком овощном отваре.
Диетологи рекомендуют пудинг из моркови, чернослива, яблок с добавлением лимона, свекольное пюре, винегрет с растительным маслом. По утрам натощак рекомендуется выпить стакан минеральной воды, фруктовый сок (сливовый, персиковый, абрикосовый) или горячий лимонный напиток. Послабляющее действие оказывают съеденные натощак тертая морковь, сырое яблоко, простокваша, 5-7 штук чернослива, вымытого и залитого с вечера кипятком. Кроме того, при общем удовлетворительном состоянии показаны прогулки и незначительная физическая нагрузка. Полезны утренняя гимнастика, физические упражнения с акцентом на мышцы живота, рекомендуются быстрая ходьба.
Лекарственная терапия запоров должна проводиться с большой осторожностью, кратковременными курсами, под контролем врача.
Несколько дополнительных рекомендаций при запорах:
• Обратитесь к врачу и выясните, каким из вышеприведенных советов Вам можно воспользоваться;
• Выпивайте 4-8 стаканов жидкости в день;
• Ваша диета должна включать продукты, способствующие движению (перистальтике) кишечника. Рекомендуем хлеб грубого помола, хлебцы с отрубями, каши - гречневая, овсяная, пшеничная, перловая с молоком или растительным маслом, крупяные блюда. Включайте в свой рацион продукты, содержащие клетчатку (так в молочные коктейли диетологи рекомендуют добавлять сырые овощи и фрукты, орехи, проросшую пшеницу). Попробуйте овсяное печенье, кукурузные хлопья;
• Некоторым пациентам хорошо помогают яблоки, инжир, финики, чай с лимоном;
• Полезен отвар чернослива по утрам и на ночь;
• Обязательно добавляйте в пищу отруби, начиная с одной чайной ложки в день. Затем это количество нужно увеличить до 4-6 ложек в сутки. Слишком быстрое увеличение дозы может вызвать жидкий стул и вздутие живота. Попробуйте добавлять отруби в каши, запеканки из риса или картофеля, в молочные продукты;
• Во время лечения противоопухолевыми препаратами принимайте слабительные средства только в крайнем случае.
Приложение Г.
Название на русском языке: Нумерологическая оценочная шкала (НОШ).Оригинальное название (если есть): The Numeric Pain Rating Scale (NPRS).
Источник (официальный сайт разработчиков, публикация с валидацией): https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2647033/pdf/main.pdf, https://ascpt.onlinelibrary.wiley.com/doi/abs/10,1038/clpt.1983,159?sid=nlm%3Apubmed.
Тип: шкала оценки.
Назначение: Шкала предназначена для определения интенсивности боли, позволяет оценить субъективные болевые ощущения, которые испытывает пациент боли в момент исследования.
Содержание (шаблон):
Ключ (интерпретация): соответственно рекомендациям.
Пояснения: Этот метод субъективной оценки боли заключается в том, что пациента просят отметить на градуированной линии длиной 10 см точку, которая соответствует степени выраженности боли. Левая граница линии соответствует определению «боли нет», правая - «худшая боль, какую можно себе представить».
|
|
Год актуализации информации
2020.