Другие названия и синонимы
Angular conjunctivitis, Диплобациллярный конъюнктивит, Конъюнктивит Моракса-Аксенфельда, Уголковый конъюнктивит.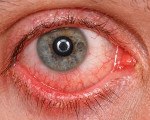
МКБ-10 коды
|
|
Описание
Угловой конъюнктивит. Это воспаление конъюнктивы глаза, возбудителем которой является диплобацилла Моракс-Аксенфельд. Клиническая картина заболевания включает зуд и жжение в периорбитальной области, покраснение глаз и век, помутнение зрения. Для подтверждения диагноза используются специальные диагностические панели, анализы с моноклональными антителами, биомикроскопия, визометрия, цитологическое исследование. Терапевтическая тактика ограничивается приемом сульфата цинка, антибактериальных препаратов, иммуностимуляторов и нестероидных противовоспалительных препаратов.
Дополнительные факты
Угловой конъюнктивит был впервые описан в 1896 году двумя учеными - французскими и немецкими офтальмологами В. Мораксом и Аксенфельдом, которые изучали морфологию диплобацилл и симптомы повреждения оболочек глазного яблока. По статистике на долю диплобациллярного воспаления конъюнктивы приходится 5-7% от общего числа всех бактериальных конъюнктивитов. Около 78% пациентов страдают хронической или рецидивирующей формой патологии. Заболевание диагностируется в основном у людей среднего и пожилого возраста. Мужчины и женщины страдают так же часто.
Причины
Детальные исследования в области клинической офтальмологии позволили исключить стафилококковый и стрептококковый характер заболевания. В настоящее время достоверно известно, что возбудителем углового конъюнктивита является палочка Моракс-Аксенфельда. Moraxella lacunata - неферментативный грамотрицательный аэробный диплобацилл, обитающий на слизистых оболочках. По сравнению с другими представителями рода Moraxellus этот микроорганизм более агрессивен, реже поражает внешнюю оболочку глаза - эпителий синуса и эндокард. вacillus - это условно-патогенный микроорганизм; угловой конъюнктивит наблюдается у лиц с пониженной иммунологической реактивностью. Бактерия устойчива к неблагоприятным условиям окружающей среды, может существовать длительное время при температуре от -10 до 55 ° С. Оптимальные условия для роста возникают при температуре от 30 до 37 ° С.
Патогенез
Основным маршрутом передачи является семья контактов. Заражение осуществляется с использованием предметов домашнего обихода. Вы также можете заразиться от рукопожатия, потому что, когда больной человек вытирает глаза, он выходит из конъюнктивальных полостей, содержащих микроорганизмы. В механизме развития патологии значительную роль отводится прогрессирующему некрозу ткани конъюнктивы с последующим переходом на роговицу. Это разрушительный тип воспаления, который вызывает дальнейшее образование глубоких язвенных дефектов.
Клиническая картина
Диплобациллярная форма заболевания характеризуется циклическим течением. Инкубационный период длится в среднем 4 дня. Повреждение глаз всегда симметрично, степень выраженности клинических симптомов увеличивается вечером. Первыми признаками заболевания являются сильное жжение и зуд на орбите. В разгар жалобы возникает ощущение боли в глазах, боли в периорбитальной области. Болевой синдром усугубляется миганием. Гиперемия орбитальной и глазной конъюнктивы визуально определяется в области медиального, реже латерального угла.
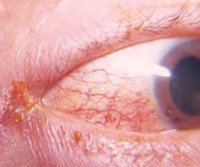
Пенистая слизь выделяется из полости конъюнктивы в небольшом объеме, консистенция которого через 24-72 часа становится вязкой. Патологические выделения накапливаются в углах расщелины века. Нарушения зрения не обнаружено. Пациенты наблюдают за появлением «вуали» или «тумана» перед глазами. Со временем на медиальных углах глаз образуются плотные восковые корочки. Мацерация кожи наблюдается в периорбитальной области. Болезненные трещины образуются на коже век. Заболевание характеризуется частыми рецидивами, с высокой вероятностью хронического заболевания.
Ассоциированные симптомы: Агрессивность. Боль в глазу. Зуд в области глаз. Светобоязнь.
Пенистая слизь выделяется из полости конъюнктивы в небольшом объеме, консистенция которого через 24-72 часа становится вязкой. Патологические выделения накапливаются в углах расщелины века. Нарушения зрения не обнаружено. Пациенты наблюдают за появлением «вуали» или «тумана» перед глазами. Со временем на медиальных углах глаз образуются плотные восковые корочки. Мацерация кожи наблюдается в периорбитальной области. Болезненные трещины образуются на коже век. Заболевание характеризуется частыми рецидивами, с высокой вероятностью хронического заболевания.
Ассоциированные симптомы: Агрессивность. Боль в глазу. Зуд в области глаз. Светобоязнь.
Возможные осложнения
Распространение инфекции в роговицу приводит к развитию краевого кератита, который сопровождается образованием инфильтратов и глубоких язв. Распространенным осложнением является воспаление век. В редких случаях в патологический процесс вовлечен носослезный канал с последующим началом дакриоцистита. Образование трещин на коже глазной области становится причиной появления плотных рубцовых спаек, которые ограничивают подвижность век. При гематогенном распространении патогенной микрофлоры поражается внутренняя стенка сердца. Тяжелое течение эндокардита приводит к прогрессирующему разрушению клапана и эмболии.
Диагностика
Чтобы подтвердить диплококковую этиологию углового конъюнктивита, используются специальные коммерческие панели для получения результатов комплексного анализа общепринятых тестов (коррозия агара, гемолиз, окисление и ферментация, восстановление нитратов). Моноклональные антитела используются для обнаружения специфических белков типа наружной мембраны. Предписаны следующие инструментальные методы диагностики:
• Обследование переднего сегмента глаза. Биомикроскопия глазного яблока выявляет сосудистую инъекцию и отек, более выраженные под медиальным углом. Визуальные скопления вязких выделений во внутренних углах глаза визуализируются. При сопутствующей травме роговицы видны единичные инфильтраты и очаги изъязвления.
При изолированном диплококковом конъюнктивите острота зрения несколько снижается. Поскольку процесс распространяется на роговицу, зрительная дисфункция усиливается. В некоторых случаях требуется дополнительное выполнение компьютерной кератометрии.
• Цитологическое исследование конъюнктивального мазка. Для анализа используйте соскоб или мазок с конъюнктивальной поверхности. Диплобацилы имеют вид коротких стержней, расположенных парами или небольшими цепочками. Изменения клеточного состава эпителиального слоя соответствуют бактериальным повреждениям.
• Обследование переднего сегмента глаза. Биомикроскопия глазного яблока выявляет сосудистую инъекцию и отек, более выраженные под медиальным углом. Визуальные скопления вязких выделений во внутренних углах глаза визуализируются. При сопутствующей травме роговицы видны единичные инфильтраты и очаги изъязвления.
При изолированном диплококковом конъюнктивите острота зрения несколько снижается. Поскольку процесс распространяется на роговицу, зрительная дисфункция усиливается. В некоторых случаях требуется дополнительное выполнение компьютерной кератометрии.
• Цитологическое исследование конъюнктивального мазка. Для анализа используйте соскоб или мазок с конъюнктивальной поверхности. Диплобацилы имеют вид коротких стержней, расположенных парами или небольшими цепочками. Изменения клеточного состава эпителиального слоя соответствуют бактериальным повреждениям.
Лечение
Патология трудно поддается лечению. Когда пациент поступает с подозрением на угловой конъюнктивит, антибиотики широкого спектра назначают эмпирически до определения этиологии заболевания. Применение этиотропных препаратов на основе цинка необходимо в течение 1-2 недель после исчезновения всех симптомов заболевания. Консервативная терапия включает в себя:
• Антисептик. В комплексном лечении углового конъюнктивита основную роль отводится раствору сульфата цинка. Глазные капли закапывают 4-6 раз в день в течение 1-1,5 месяцев. После устранения симптомов препарат закапывают еще на 7-10 дней. Края век тщательно обрабатывают цинковой мазью.
• Антибактериальные препараты. Индивидуальный режим лечения выбирается с учетом результатов теста на устойчивость к антибиотикам. Бактерии Моракс-Аксенфельд чувствительны к макролидам, тетрациклинам и аминогликозидам. При отсутствии эффекта от назначенной терапии используются резервные препараты - фторхинолоны и комбинированные антибактериальные средства.
Нестероидные противовоспалительные препараты. Для уменьшения тяжести воспаления используют инстилляции 0,1% раствора диклофенака натрия. Средняя продолжительность курса от 5 до 7 дней. При одновременном повреждении роговицы НПВП вводятся в течение не менее 10-14 дней. В тяжелых условиях также назначают глюкокортикостероиды.
• Иммуностимуляторы. Иммуномодулирующие средства показаны при хронических заболеваниях или частых рецидивах. Биологически активные пептиды, препараты тимуса рекомендуются. Если конъюнктивит возникает в контексте состояния иммунодефицита, в программу лечения включаются интерфероны и интерлейкины.
• Антисептик. В комплексном лечении углового конъюнктивита основную роль отводится раствору сульфата цинка. Глазные капли закапывают 4-6 раз в день в течение 1-1,5 месяцев. После устранения симптомов препарат закапывают еще на 7-10 дней. Края век тщательно обрабатывают цинковой мазью.
• Антибактериальные препараты. Индивидуальный режим лечения выбирается с учетом результатов теста на устойчивость к антибиотикам. Бактерии Моракс-Аксенфельд чувствительны к макролидам, тетрациклинам и аминогликозидам. При отсутствии эффекта от назначенной терапии используются резервные препараты - фторхинолоны и комбинированные антибактериальные средства.
Нестероидные противовоспалительные препараты. Для уменьшения тяжести воспаления используют инстилляции 0,1% раствора диклофенака натрия. Средняя продолжительность курса от 5 до 7 дней. При одновременном повреждении роговицы НПВП вводятся в течение не менее 10-14 дней. В тяжелых условиях также назначают глюкокортикостероиды.
• Иммуностимуляторы. Иммуномодулирующие средства показаны при хронических заболеваниях или частых рецидивах. Биологически активные пептиды, препараты тимуса рекомендуются. Если конъюнктивит возникает в контексте состояния иммунодефицита, в программу лечения включаются интерфероны и интерлейкины.
|
|
Список литературы
1. Неотложная офтальмология: учебник/ Егоров Е.А., Свирин А.В., Рыбакова Е.Г. 2005.
2. Анатомия органа зрения. Неотложные состояния в офтальмологии: пособие/ Ильина С.Н., Солодовникова Н.Г., Кринец Ж.М. 2013.
3. Микробиологическая диагностика бактериальных конъюнктивитов и мониторинг антибиотикорезистентности: Методическое пособие/ Околов И.Н. 2011.
4. Исследование эффективности фторхинолоновых глазных капель в лечении конъюнктивитов бактериальной этиологии/ Поздеева Н.А., Доментьева Л.Н., Рекунова Л.Г., Степанова В.Ю. Практическая медицина. 2017.
2. Анатомия органа зрения. Неотложные состояния в офтальмологии: пособие/ Ильина С.Н., Солодовникова Н.Г., Кринец Ж.М. 2013.
3. Микробиологическая диагностика бактериальных конъюнктивитов и мониторинг антибиотикорезистентности: Методическое пособие/ Околов И.Н. 2011.
4. Исследование эффективности фторхинолоновых глазных капель в лечении конъюнктивитов бактериальной этиологии/ Поздеева Н.А., Доментьева Л.Н., Рекунова Л.Г., Степанова В.Ю. Практическая медицина. 2017.