Другие названия и синонимы
Rhinogenic intracranial complications.
Описание
Риногенные внутричерепные осложнения - это группа заболеваний, развивающихся при распространении инфекции из первичного очага в придаточных синусах или полости носа внутрь черепной коробки. Клинические проявления зависят от конкретной патологии, могут включать в себя интоксикационный, менингеальный, очаговый, оптохиазмальный, гипертензивный и общемозговой синдромы. Диагностика основывается на данных анамнеза и результатах физикального осмотра, люмбальной пункции, общего анализа крови, бактериального посева, ЭХО-ЭГ, МРТ, КТ. Лечение подразумевает санацию очага инфекции, антибактериальную и патогенетическую фармакотерапию.
|
|
Дополнительные факты
Риногенные внутричерепные осложнения - достаточно редкие состояния в современной отоларингологии, что связано с широким использованием антибиотиков в медицинской практике. Согласно статистическим данным, они встречаются в 12-15 раз реже аналогичных патологий отогенного происхождения. Более чем в 70% интракраниальные осложнения возникают при обострениях хронических синуситов, и только у 1/4 больных - на фоне острых процессов. В 55-60% случаях источником инфекции является лобная пазуха, решетчатый и верхнечелюстной синусы - в 20-25% и 15-20% случаях соответственно. Чаще всего бактериальные осложнения наблюдаются среди лиц в возрасте от 11 до 35 лет. Соотношение частоты развития риногенных осложнений у мужчин и женщин составляет 2:1.
Причины
Основная причина развития этой группы заболеваний - распространение бактериальной микрофлоры из полости носа и/или придаточных синусов внутрь полости черепа. В качестве возбудителя обычно выступают стрептококки и стафилококки, реже - пневмококки, фузоспириллы, анаэробная микрофлора. Зачастую внутричерепные осложнения возникают в результате следующих состояний и процессов:
Возможные осложнения
• Воспаление носовой полости и придаточных синусов. Сюда относятся острые респираторные вирусные инфекции, которые приводят к острым ринитам, гайморитам, фронтитам, этмоидитам и сфеноидитам или обострению хронических форм перечисленных заболеваний. Второй вариант - наиболее частая причина формирования септических осложнений. Реже в роли пусковых факторов выступают специфические инфекционные заболевания: скарлатина, корь, краснуха и другие.
• Гнойные заболевания области носа. Бактериальные процессы в зоне внутричерепных структур могут развиваться на фоне абсцесса носовой перегородки, фурункулов и карбункулов наружного носа.
• Травматические повреждения. Сюда входят тяжелые открытые травмы, огнестрельные повреждения полостей носа и синусов с формированием проникающего отверстия в черепной коробке, реже - переломы основания черепа. Изредка причиной генерализации инфекции становятся проведенные хирургические вмешательства в этой области.
Отдельно выделяют предрасполагающие факторы, на фоне которых возрастает вероятность распространения инфекции в мозговые структуры. К ним относятся общее переохлаждение, врожденные аномалии развития лицевого черепа, иммунодефицитные состояния - ВИЧ-инфекция, раковые заболевания, онкогематологические патологии.
У основной массы больных первичным проявлением при всех вариантах внутричерепных осложнений становится резкое обострение общего интоксикационного синдрома. Это проявляется резким повышением температуры тела до 39,5-41,0° с, ознобом, выраженной слабостью, недомоганием, учащением пульса и дыхания, спутанностью сознания. Также для многих риногенных поражений головного мозга характерны общемозговые симптомы: ярко выраженная диффузная головная боль, головокружение, тошнота, не приносящая облегчения рвота, лабильность настроения, генерализованные судороги и нарушения сознания - сомноленция, сопор или кома.
Ведущие проявления синдрома внутричерепной гипертензии - головная боль с локализацией в лобно-теменной области, ощущение внутреннего давления на глаза. Также наблюдается тошнота и рвота, усиливающаяся в утреннее время, выраженные вестибулярные нарушения, затуманивание зрения, чрезмерная раздражительность, бессонница. Менингеальный синдром проявляется светобоязнью, гиперакузией, повышенной чувствительностью к запахам, ригидностью затылочных мышц, вынужденной позой «взведенного курка», постоянной рвотой и невыносимой головной болью. У части больных развивается психомоторное возбуждение, бред с последующей потерей сознания.
• Антибиотикотерапия. Проводится при любом из внутричерепных осложнений риногенного происхождения. Предпочтение отдается препаратам широкого спектра действия, проникающим через гематоэнцефалический барьер, которые назначаются в субмаксимальных или максимальных дозах. Применяются цефалоспорины II-III поколения, некоторые аминопенициллины и аминогликозиды, гликопептиды, фторхинолоны. После получения результатов бактериологического исследования используются медикаменты, к которым высеянная флора проявляет наибольшую чувствительность.
• Патогенетическая фармакотерапия. Включает проведение дезинтоксикационной и дегидратационной терапии, назначение противовоспалительных препаратов, коррекцию водно-электролитного баланса, поддержание нормального уровня артериального давления, вспомогательную витаминотерапию и иммунокоррекцию. При синустромбозе показано использование антикоагулянтов.
• Гнойные заболевания области носа. Бактериальные процессы в зоне внутричерепных структур могут развиваться на фоне абсцесса носовой перегородки, фурункулов и карбункулов наружного носа.
• Травматические повреждения. Сюда входят тяжелые открытые травмы, огнестрельные повреждения полостей носа и синусов с формированием проникающего отверстия в черепной коробке, реже - переломы основания черепа. Изредка причиной генерализации инфекции становятся проведенные хирургические вмешательства в этой области.
Отдельно выделяют предрасполагающие факторы, на фоне которых возрастает вероятность распространения инфекции в мозговые структуры. К ним относятся общее переохлаждение, врожденные аномалии развития лицевого черепа, иммунодефицитные состояния - ВИЧ-инфекция, раковые заболевания, онкогематологические патологии.
У основной массы больных первичным проявлением при всех вариантах внутричерепных осложнений становится резкое обострение общего интоксикационного синдрома. Это проявляется резким повышением температуры тела до 39,5-41,0° с, ознобом, выраженной слабостью, недомоганием, учащением пульса и дыхания, спутанностью сознания. Также для многих риногенных поражений головного мозга характерны общемозговые симптомы: ярко выраженная диффузная головная боль, головокружение, тошнота, не приносящая облегчения рвота, лабильность настроения, генерализованные судороги и нарушения сознания - сомноленция, сопор или кома.
Ведущие проявления синдрома внутричерепной гипертензии - головная боль с локализацией в лобно-теменной области, ощущение внутреннего давления на глаза. Также наблюдается тошнота и рвота, усиливающаяся в утреннее время, выраженные вестибулярные нарушения, затуманивание зрения, чрезмерная раздражительность, бессонница. Менингеальный синдром проявляется светобоязнью, гиперакузией, повышенной чувствительностью к запахам, ригидностью затылочных мышц, вынужденной позой «взведенного курка», постоянной рвотой и невыносимой головной болью. У части больных развивается психомоторное возбуждение, бред с последующей потерей сознания.
• Антибиотикотерапия. Проводится при любом из внутричерепных осложнений риногенного происхождения. Предпочтение отдается препаратам широкого спектра действия, проникающим через гематоэнцефалический барьер, которые назначаются в субмаксимальных или максимальных дозах. Применяются цефалоспорины II-III поколения, некоторые аминопенициллины и аминогликозиды, гликопептиды, фторхинолоны. После получения результатов бактериологического исследования используются медикаменты, к которым высеянная флора проявляет наибольшую чувствительность.
• Патогенетическая фармакотерапия. Включает проведение дезинтоксикационной и дегидратационной терапии, назначение противовоспалительных препаратов, коррекцию водно-электролитного баланса, поддержание нормального уровня артериального давления, вспомогательную витаминотерапию и иммунокоррекцию. При синустромбозе показано использование антикоагулянтов.
Патогенез
В основе механизма развития риногенных внутричерепных осложнений лежит проникновение гноеродных бактерий из первичного инфекционного очага к мозговым оболочкам. Больное значение в формировании осложнений имеет проходимость естественных отверстий околоносовых пазух. При нарушении дренирования в синусах создаются благоприятные условия для размножения бактериальной микрофлоры и ее проникновения внутрь черепной полости гематогенным, контактным или лимфогенным путем.
Образование прямого соустья между первичным очагом инфекции и полостью черепа считается наиболее распространенным механизмом. Важную роль в этом играют анатомо-физиологические особенности, непосредственная близость параназальных синусов и передней черепной ямки. Гематогенный механизм передачи характеризуется проникновением инфекционных агентов к тканям головного мозга через вены или периваскулярные пространства. Лимфогенный путь распространения реализуется за счет лимфатических сосудов и наличия анастомозов между периневральными и эпиневральными оболочками обонятельного нерва.
Образование прямого соустья между первичным очагом инфекции и полостью черепа считается наиболее распространенным механизмом. Важную роль в этом играют анатомо-физиологические особенности, непосредственная близость параназальных синусов и передней черепной ямки. Гематогенный механизм передачи характеризуется проникновением инфекционных агентов к тканям головного мозга через вены или периваскулярные пространства. Лимфогенный путь распространения реализуется за счет лимфатических сосудов и наличия анастомозов между периневральными и эпиневральными оболочками обонятельного нерва.
Классификация
К риногенным внутричерепным осложнениям относятся:
• Арахноидит. Это воспаление паутинной оболочки головного мозга, зачастую - в зоне средней черепной ямки. Развивается при воспалении верхнечелюстных пазух. Клинически преимущественно проявляется оптохиазмальным синдромом.
• Менингит. Представляет собой гнойное либо серозное воспаление оболочек головного мозга. Диагностируется при фронтитах и этмоидитах. Характеризуется односторонними очаговыми и менингеальными симптомами, синдромом повышения внутричерепного давления.
• Абсцессы головного мозга. В эту группу относятся экстрадуральный и субдуральный абсцессы, которые представляют собой очаги гнойного воспаления твердой мозговой оболочки. Возникают при фронтитах, реже - этмиодитах. В клинике превалируют общемозговые признаки. Очаговая симптоматика наблюдается редко и на поздних этапах развития.
• Тромбоз пещеристой пазухи. Это патология, которая проявляется образованием тромбов в полости венозного синуса или его полной закупоркой тромботическими массами. Обычно выступает в качестве осложнений этмоидитов, сфеноидитов, гайморитов. Клинически характеризуется общими неврологическими и офтальмологическими признаками.
• Арахноидит. Это воспаление паутинной оболочки головного мозга, зачастую - в зоне средней черепной ямки. Развивается при воспалении верхнечелюстных пазух. Клинически преимущественно проявляется оптохиазмальным синдромом.
• Менингит. Представляет собой гнойное либо серозное воспаление оболочек головного мозга. Диагностируется при фронтитах и этмоидитах. Характеризуется односторонними очаговыми и менингеальными симптомами, синдромом повышения внутричерепного давления.
• Абсцессы головного мозга. В эту группу относятся экстрадуральный и субдуральный абсцессы, которые представляют собой очаги гнойного воспаления твердой мозговой оболочки. Возникают при фронтитах, реже - этмиодитах. В клинике превалируют общемозговые признаки. Очаговая симптоматика наблюдается редко и на поздних этапах развития.
• Тромбоз пещеристой пазухи. Это патология, которая проявляется образованием тромбов в полости венозного синуса или его полной закупоркой тромботическими массами. Обычно выступает в качестве осложнений этмоидитов, сфеноидитов, гайморитов. Клинически характеризуется общими неврологическими и офтальмологическими признаками.
Клиническая картина
Очаговая симптоматика зависит от расположения патологического процесса. Поражение лобной доли зачастую проявляется моторной дисфункцией: шаткостью ходьбы, повышенным тонусом мышц конечностей, парезами и параличами. Далее наблюдаются эпилептические приступы, нарушения речи, психические расстройства по типу «лобной психики» и возникновение примитивных рефлексов. При вовлечении в патологический процесс теменной доли отмечаются гиперестезии, дисграфия, дислексия, географическая агнозия. Поражение височной доли сопровождается корковой глухотой, возникновением шума в ушах и слуховых галлюцинаций, амнезиями, парциальными припадками. Локализация патологического очага в затылочной доле приводит к зрительной агнозии, визуальным галлюцинациям, гемианопсии или полной потере зрения.
Ассоциированные симптомы: Боль в темени. Боль во всей голове. Галлюцинации. Головная боль. Лейкоцитоз. Недомогание. Озноб. Раздражительность. Рвота. Судороги. Судороги в ногах. Тошнота. Увеличение СОЭ. Шум в ушах. Эмоциональная лабильность. Эозинофилия.
Ассоциированные симптомы: Боль в темени. Боль во всей голове. Галлюцинации. Головная боль. Лейкоцитоз. Недомогание. Озноб. Раздражительность. Рвота. Судороги. Судороги в ногах. Тошнота. Увеличение СОЭ. Шум в ушах. Эмоциональная лабильность. Эозинофилия.
|
|
Диагностика
Состояние пациентов с риногенными внутричерепными осложнениями зачастую тяжелое и нестабильное, поэтому диагностика должна осуществляться в сжатые сроки. Диагноз выставляется отоларингологом совместно с анестезиологом-реаниматологом, неврологом или нейрохирургом. Основными диагностическими критериями являются анамнестические сведения и результаты объективных исследований. Полная программа обследования включает:
• Сбор анамнеза, жалоб. При опросе больного или родственников определяется связь между перенесенными острыми ринитами или синуситами, обострениями хронических вариантов этих патологий, другими потенциальными этиологическими факторами и текущим состоянием. При выяснении имеющихся жалоб и последовательности их развития устанавливается характер и локализация поражений структур головного мозга.
• Объективный осмотр. При физикальном исследовании отмечаются позитивные менингеальные симптомы Кернига и Брудзинского, гипертонус затылочных мышц, специфическая поза и тд Если пациент в сознании, специалисты обращают внимание на работу всех анализаторов, ясность сознания и адекватность поведения.
• Общий анализ крови. В ОАК определяется высокий лейкоцитоз в пределах 11-15´109/л со смещением лейкоцитарной формулы влево, увеличение СОЭ, анэозинофилия, диспротеинемия с повышением уровня a1-, a2-, g-глобулинов.
• Люмбальная пункция. При воспалительных поражениях центральной нервной системы спинномозговая жидкость становится мутной или беловатой, вытекает под большим давлением. При ее микроскопическом исследовании обнаруживается нейтрофильный плеоцитоз до 1,5 тыс. клеток на 1 мкл, повышенное содержание белка и низкий уровень глюкозы.
• Бактериологическое исследование. Для бактериального посева используется материал, взятый из носоглотки, кровь и спинномозговая жидкость, которые высеваются на питательные среды. Это позволяет определить характер патогенной микрофлоры, ее чувствительность к различным группам антибиотиков.
• ЭХО. Энцефалография. Методика дает возможность выявить внутримозговую гипертензию, тромбоз пещеристого синуса, наличие ограниченных скоплений гнойных масс (абсцессы). Зачастую используется как метод предварительного исследования перед проведением КТ или МРТ, а при наличии противопоказаний к последним - заменяет их.
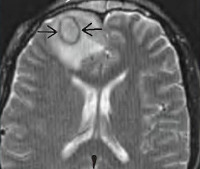
• Лучевые методы визуализации. Выполняется КТ лицевого скелета, КТ и МРТ головного мозга. Первая методика позволяет визуализировать горизонтальный уровень гнойных масс в околоносовых синусах, гнойное расплавление костных стенок их полостей. Магнитно-резонансная томография отображает воспалительные изменения мозговых оболочек, наличие абсцессов, их точную локализацию и размеры. КТ головного мозга с контрастным усилением при синустромбозе визуализирует дефект наполнения, общую деформацию и расширение полости синуса.
• Сбор анамнеза, жалоб. При опросе больного или родственников определяется связь между перенесенными острыми ринитами или синуситами, обострениями хронических вариантов этих патологий, другими потенциальными этиологическими факторами и текущим состоянием. При выяснении имеющихся жалоб и последовательности их развития устанавливается характер и локализация поражений структур головного мозга.
• Объективный осмотр. При физикальном исследовании отмечаются позитивные менингеальные симптомы Кернига и Брудзинского, гипертонус затылочных мышц, специфическая поза и тд Если пациент в сознании, специалисты обращают внимание на работу всех анализаторов, ясность сознания и адекватность поведения.
• Общий анализ крови. В ОАК определяется высокий лейкоцитоз в пределах 11-15´109/л со смещением лейкоцитарной формулы влево, увеличение СОЭ, анэозинофилия, диспротеинемия с повышением уровня a1-, a2-, g-глобулинов.
• Люмбальная пункция. При воспалительных поражениях центральной нервной системы спинномозговая жидкость становится мутной или беловатой, вытекает под большим давлением. При ее микроскопическом исследовании обнаруживается нейтрофильный плеоцитоз до 1,5 тыс. клеток на 1 мкл, повышенное содержание белка и низкий уровень глюкозы.
• Бактериологическое исследование. Для бактериального посева используется материал, взятый из носоглотки, кровь и спинномозговая жидкость, которые высеваются на питательные среды. Это позволяет определить характер патогенной микрофлоры, ее чувствительность к различным группам антибиотиков.
• ЭХО. Энцефалография. Методика дает возможность выявить внутримозговую гипертензию, тромбоз пещеристого синуса, наличие ограниченных скоплений гнойных масс (абсцессы). Зачастую используется как метод предварительного исследования перед проведением КТ или МРТ, а при наличии противопоказаний к последним - заменяет их.
• Лучевые методы визуализации. Выполняется КТ лицевого скелета, КТ и МРТ головного мозга. Первая методика позволяет визуализировать горизонтальный уровень гнойных масс в околоносовых синусах, гнойное расплавление костных стенок их полостей. Магнитно-резонансная томография отображает воспалительные изменения мозговых оболочек, наличие абсцессов, их точную локализацию и размеры. КТ головного мозга с контрастным усилением при синустромбозе визуализирует дефект наполнения, общую деформацию и расширение полости синуса.
Лечение
Лечение риногенных внутричерепных осложнений проводится в экстренном порядке в условиях неврологического, нейрохирургического отделения или блока интенсивной терапии. Используется комплексный подход, включающий как хирургическое вмешательство, так и фармакотерапию. Терапевтическая схема выглядит следующим образом:
• Оперативное лечение. Осуществляется немедленно или сразу после стабилизации состояния больного. Суть хирургических вмешательств заключается в санации первичного очага инфекции, дренировании сформировавшихся абсцессов головного мозга, удалении тромботических масс из венозной пазухи.
• Оперативное лечение. Осуществляется немедленно или сразу после стабилизации состояния больного. Суть хирургических вмешательств заключается в санации первичного очага инфекции, дренировании сформировавшихся абсцессов головного мозга, удалении тромботических масс из венозной пазухи.
Прогноз
Прогноз при риногенных внутричерепных осложнениях всегда серьезный. Исход напрямую о пределяется быстротой и полноценностью оказания медицинской помощи. При современной диагностике и правильно выбранной терапевтической тактике средняя летальность для всех форм составляет около 6-12%. Самый высокий показатель летальности наблюдается при гнойном менингите и его сочетании с тромбофлебитом пещеристого синуса.
Профилактика
Профилактика интракраниальных осложнений подразумевает полноценное лечение хронических синуситов, ринитов и абсцессов носовой области, предотвращение челюстно-лицевых травм, переломов основания черепа, общих переохлаждений, коррекцию иммунодефицитных состояний.