Другие названия и синонимы
Shilopodilingual syndrome, Синдром Игла, Синдром удлиненного шиловидного отростка.
Описание
Синдром сублингвального удара. Это симптомокомплекс, который развивается при аномалиях размера / расположения шиловидного отростка или кальцификации шиловидной связки. Клинически проявляется болью в шее с иррадиацией в горло, ухо, ВНЧС, подбородок и дисфагией. Возможны приступообразные головные боли, головокружение, обмороки. Диагностические критерии - данные пальпации, КТ шиловидного отростка, УЗИ и КТ-ангиография сосудов шеи. Консервативная тактика включает блокировку инъекций, прием НПВП и фонофорез. Если это неэффективно, проводится хирургическое иссечение поврежденного отростка или связки.
|
|
Дополнительные факты
Шилоподъязычный синдром (синдром удлиненного шиловидного отростка) подробно изучен и описан в 1937 г. американским отоларингологом У. Иглом, поэтому он также носит свое название - синдром Орла. Анатомические изменения шиловидного отростка встречаются у 18-30% взрослых, но только у 1-5% развиваются клинические проявления. Чаще всего с этим заболеванием сталкиваются женщины, средний возраст лечения - 50-60 лет. Синдром сублингвального Шила относится к мультидисциплинарной проблеме, которая сочетает в себе неврологию, стоматологию и отоларингологию.
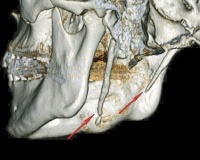
Причины
Синдром Орла развивается в результате изменения структур шиловидного комплекса (SPC), а именно шиловидного отростка височной кости (SHOVC), шиловидной связки (SHS) или подъязычной кости. Аномалии ШОВК связаны с его удлинением или неправильным расположением - прогибом, искривлением. Патологические изменения связки вызваны ее кальцификацией (неполной / полной, односторонней или двусторонней). Анатомические дефекты подъязычной кости представлены увеличением боковых отростков - рогов.
Развитие шилоподъязычного синдрома может быть вызвано:
• перелом шиловидного отростка;
• травма глотки;
• нарушение функции прикрепленных к отростку мышц;
• тонзиллэктомия;
• Болезнь леса.
Развитие шилоподъязычного синдрома может быть вызвано:
• перелом шиловидного отростка;
• травма глотки;
• нарушение функции прикрепленных к отростку мышц;
• тонзиллэктомия;
• Болезнь леса.
Патогенез
Шиловидный отросток отходит от нижнего полюса височной кости и направлен вниз и вперед. Он расположен в непосредственной анатомической близости от стенки глотки, внутренней и внешней сонных артерий, яремной вены, черепных нервов (подъязычный, языкоглоточный, добавочный).
У детей ШОВК - это хрящевое образование, окостеневшее с возрастом. В случае задержки процесса окостенения он будет растягиваться в длину или отклоняться в одну сторону под действием напряжения мышц, прикрепленных к шиловидному отростку. Окостенение связки может быть связано с наличием элементов эмбрионального хряща, которые со временем кальцифицируются. Если в окостенение одновременно входят ШОВК и ГКС, то образуется гипертрофированный костный конгломерат - мегастилоид.
Гипертрофия или деформация SCVC приводит к контакту костного образования с сосудисто-нервным пучком. Его раздражение или сдавливание способствует появлению стойких болей в шее и ротоглотке, нарушениям глотания, нарушению кровообращения в сонной артерии лоханки. Возникает шилоподъязычный синдром.
У детей ШОВК - это хрящевое образование, окостеневшее с возрастом. В случае задержки процесса окостенения он будет растягиваться в длину или отклоняться в одну сторону под действием напряжения мышц, прикрепленных к шиловидному отростку. Окостенение связки может быть связано с наличием элементов эмбрионального хряща, которые со временем кальцифицируются. Если в окостенение одновременно входят ШОВК и ГКС, то образуется гипертрофированный костный конгломерат - мегастилоид.
Гипертрофия или деформация SCVC приводит к контакту костного образования с сосудисто-нервным пучком. Его раздражение или сдавливание способствует появлению стойких болей в шее и ротоглотке, нарушениям глотания, нарушению кровообращения в сонной артерии лоханки. Возникает шилоподъязычный синдром.
Классификация
Клинические симптомы синдрома Орла зависят от того, какие анатомические образования раздражает гипертрофированный шилоподъязычный комплекс. Выделяют 2 варианта синдрома:
• шиловидно-глоточный (классический). Связан с раздражением ветвей языкоглоточного нерва, характеризуется непрекращающейся болью;
• шиловидно-сонная артерия (синдром сонной артерии). Развивается при вовлечении в патологический процесс сонных артерий, сопровождающихся цереброваскулярными проявлениями.
• шиловидно-глоточный (классический). Связан с раздражением ветвей языкоглоточного нерва, характеризуется непрекращающейся болью;
• шиловидно-сонная артерия (синдром сонной артерии). Развивается при вовлечении в патологический процесс сонных артерий, сопровождающихся цереброваскулярными проявлениями.
Клиническая картина
Основные жалобы пациентов с этим типом шилоподъязычного синдрома - постоянные боли, которые имеют различный характер и локализацию. Чаще боль тупая, односторонняя, возникает преимущественно в области нижней челюсти, иррадиирует в корень языка, височно-нижнечелюстной сустав, ухо. Обычно боль нарастает постепенно и со временем принимает диффузный характер. Возможно острое начало болевого синдрома, который пациенты связывают со значительными физическими нагрузками, переохлаждением. При кашле, повороте головы боль становится острой и колющей.
Значительная часть пациентов со шилоподъязычным синдромом сообщают о затруднении глотания, ощущении инородного тела (ощущение застрявшей кости, комка в горле), боли при глотании. В редких случаях возникают парестезия языка, гиперсаливация и изменение голоса.
Если поражена сонная артерия, беспокоят боли в шее, головные боли (на уровне макушки, висков, затылка, периорбитальной области). Боль усиливается при повороте шеи, наклоне головы, в неудобном положении во время сна. На фоне болей в шее и лице периодически возникают приступы головокружения, потемнения глаз, обмороков. Возможны приступы сердцебиения, тошноты. Иногда пациенты сами ищут болезненное образование в области небной миндалины.
Ассоциированные симптомы: Боль в горле. Боль в подбородке. Боль в темени. Боль в шее. Боль в шее сбоку. Ощущение инородного тела в горле. Слюнотечение.
Значительная часть пациентов со шилоподъязычным синдромом сообщают о затруднении глотания, ощущении инородного тела (ощущение застрявшей кости, комка в горле), боли при глотании. В редких случаях возникают парестезия языка, гиперсаливация и изменение голоса.
Если поражена сонная артерия, беспокоят боли в шее, головные боли (на уровне макушки, висков, затылка, периорбитальной области). Боль усиливается при повороте шеи, наклоне головы, в неудобном положении во время сна. На фоне болей в шее и лице периодически возникают приступы головокружения, потемнения глаз, обмороков. Возможны приступы сердцебиения, тошноты. Иногда пациенты сами ищут болезненное образование в области небной миндалины.
Ассоциированные симптомы: Боль в горле. Боль в подбородке. Боль в темени. Боль в шее. Боль в шее сбоку. Ощущение инородного тела в горле. Слюнотечение.
Возможные осложнения
Практически все пациенты отмечают снижение работоспособности, упадок сил и настроения, нарушения сна. Наиболее серьезными осложнениями стилокаротидного синдрома являются преходящие ишемические атаки и ишемический инсульт. Они часто возникают в результате расслоения внутренней сонной артерии с образованием интрамуральной гематомы, которая закупоривает просвет сосуда. Компрессия внутренней яремной вены вызывает внутричерепную гипертензию. Внезапная смерть может наступить в некоторых случаях из-за блуждающей аритмии или угнетения сердечной мышцы.
Диагностика
К моменту постановки диагноза большинство пациентов со шилоподъязычным синдромом уже успевают пройти обследование у ряда специалистов: отоларинголога, невролога, стоматолога и даже получить лечение от других подозреваемых заболеваний, которое приносит незначительное и кратковременное облегчение. Грамотному распознаванию болезни способствуют:
• Клиническое обследование. На синдром Орла указывают характерные жалобы на боль, ощущение инородного тела и приступы головокружения. При пальпации интра- и внеротовым доступом выявляется удлинение верхушки ШОВК, наиболее болезненных точек, усиление и типичное иррадиация боли при надавливании на отросток. Симптомы быстро купируются путем введения раствора анестетика в шилоподъязычную связку.
• Рентгенодиагностика. Объективное подтверждение аномального строения шиловидного отростка получается при рентгенологическом исследовании. Ортопантомография, рентген мягких тканей шеи, ТГВ или МСКТ височной кости с 3D-реконструкциями, после которых обнаруживается удлиненный или изогнутый отросток иглы, кальцинированная связка иглы-нижней челюсти.
• Обследование сосудов шеи. При синдроме каротидного типа Ahl необходимо провести УЗИ брахиоцефальных сосудов, КТ / МР-ангиографию с контрастированием шейных артерий. Эти исследования показывают компрессию и расслоение магистральных сосудов.
• Клиническое обследование. На синдром Орла указывают характерные жалобы на боль, ощущение инородного тела и приступы головокружения. При пальпации интра- и внеротовым доступом выявляется удлинение верхушки ШОВК, наиболее болезненных точек, усиление и типичное иррадиация боли при надавливании на отросток. Симптомы быстро купируются путем введения раствора анестетика в шилоподъязычную связку.
• Рентгенодиагностика. Объективное подтверждение аномального строения шиловидного отростка получается при рентгенологическом исследовании. Ортопантомография, рентген мягких тканей шеи, ТГВ или МСКТ височной кости с 3D-реконструкциями, после которых обнаруживается удлиненный или изогнутый отросток иглы, кальцинированная связка иглы-нижней челюсти.
• Обследование сосудов шеи. При синдроме каротидного типа Ahl необходимо провести УЗИ брахиоцефальных сосудов, КТ / МР-ангиографию с контрастированием шейных артерий. Эти исследования показывают компрессию и расслоение магистральных сосудов.
Диф. диагностика
В клинической практике шиловидно-подъязычный синдром часто путают с другой патологией, поэтому пациентам назначают неправильное и неэффективное лечение. При дифференциальной диагностике следует исключить следующие диагнозы:
• невралгия тройничного и языкоглоточного нервов;
• мигрень;
• миофасциальная прозопалгия;
• нарушение функции височно-нижнечелюстного сустава;
• ЛОР патология (тонзиллит, хронический фарингит, средний отит);
• стоматологические заболевания.
• невралгия тройничного и языкоглоточного нервов;
• мигрень;
• миофасциальная прозопалгия;
• нарушение функции височно-нижнечелюстного сустава;
• ЛОР патология (тонзиллит, хронический фарингит, средний отит);
• стоматологические заболевания.
|
|
Лечение
Обычно используется у пациентов со стилофарингеальным синдромом. Рекомендуются НПВП, седативные средства. Проводятся курсы ультрафонофореза с гидрокортизоном. Эффективны закупорки анестетиками и кортикостероидами в области горла. Если консервативные меры неэффективны, рассматривается показание к резекции шиловидного отростка.
При развитии шиловидного синдрома выбирается хирургическая тактика, заключающаяся в резекции верхушки шиловидного отростка - выполнении частичной стилоидэктомии. Есть 2 основных подхода к выполнению операции:
• Междунар. Доступ осуществляется через переднюю небную дугу или нишу миндалин после удаления миндалин. Это связано с лучшим косметическим результатом, но связано с повышенным риском интраоперационного повреждения сосудисто-нервного пучка.
• На улице. Разрез делают в области за ухом или в области челюсти по линии первой шейной складки. Операция более травматична, в то же время дает лучший обзор операционного поля и визуальный контроль. Возможно пересечение ветвей лицевого нерва и околоушной слюнной железы.
Иссечение ШОВК - наиболее радикальный способ избавиться от шилоподъязычного синдрома. Болезненные ощущения, как правило, проходят через несколько дней (иногда в течение месяца) после операции по мере рассасывания рубцов и восстановления тканей. Пациентов перестают беспокоить цереброваскулярные проявления, снижается риск инсульта.
При развитии шиловидного синдрома выбирается хирургическая тактика, заключающаяся в резекции верхушки шиловидного отростка - выполнении частичной стилоидэктомии. Есть 2 основных подхода к выполнению операции:
• Междунар. Доступ осуществляется через переднюю небную дугу или нишу миндалин после удаления миндалин. Это связано с лучшим косметическим результатом, но связано с повышенным риском интраоперационного повреждения сосудисто-нервного пучка.
• На улице. Разрез делают в области за ухом или в области челюсти по линии первой шейной складки. Операция более травматична, в то же время дает лучший обзор операционного поля и визуальный контроль. Возможно пересечение ветвей лицевого нерва и околоушной слюнной железы.
Иссечение ШОВК - наиболее радикальный способ избавиться от шилоподъязычного синдрома. Болезненные ощущения, как правило, проходят через несколько дней (иногда в течение месяца) после операции по мере рассасывания рубцов и восстановления тканей. Пациентов перестают беспокоить цереброваскулярные проявления, снижается риск инсульта.
Прогноз
Шилоподъязычный синдром относится к заболеваниям, которые значительно снижают качество жизни и трудоспособность пациентов, а в некоторых случаях могут привести к инвалидизирующим последствиям. Быстрая и точная диагностика, основанная на клинических и объективных признаках, позволяет выбрать правильную тактику (консервативную, хирургическую) и избавить пациента от страданий.
В плане профилактики шилоподъязычного синдрома рекомендуется избегать травм глотки и ШОВК, при сильных болях в шейно-лицевой области немедленно обратиться к специалисту. В отношении синдрома Орла необходима большая осведомленность и бдительность врачей, что позволит избежать его недиагностики и неправильного лечения.
В плане профилактики шилоподъязычного синдрома рекомендуется избегать травм глотки и ШОВК, при сильных болях в шейно-лицевой области немедленно обратиться к специалисту. В отношении синдрома Орла необходима большая осведомленность и бдительность врачей, что позволит избежать его недиагностики и неправильного лечения.
Список литературы
1. Топографо-анатомические предпосылки формирования шилоподъязычного синдрома и методы его коррекции/ Рыжкова А.В. Сборник материалов 69-й научно-практическая конференция студентов и молодых ученых с международным участием «Актуальные проблемы современной медицины и фармации-2015».
2. Шилоподъязычный синдром, варианты диагностики и лечения/ Пухлик С.М., Щелкунов А.П. Журнал вушних, носових і горлових хвороб. 2017 - №2.
3. Хирургические методы лечения шилоподъязычного синдрома/ Назарян Д.Н., Караян А.С., Федосов А.В. Клиническая практика. 2019. 10(2).
4. Диагностика шилоподъязычного синдрома/ Лебедянцев В.В., Кочкина Н.Н., Лебедянцева Т.В. Вестник оториноларингологии. 2014- (5).
2. Шилоподъязычный синдром, варианты диагностики и лечения/ Пухлик С.М., Щелкунов А.П. Журнал вушних, носових і горлових хвороб. 2017 - №2.
3. Хирургические методы лечения шилоподъязычного синдрома/ Назарян Д.Н., Караян А.С., Федосов А.В. Клиническая практика. 2019. 10(2).
4. Диагностика шилоподъязычного синдрома/ Лебедянцев В.В., Кочкина Н.Н., Лебедянцева Т.В. Вестник оториноларингологии. 2014- (5).