Другие названия и синонимы
Fixed spinal cord syndrome.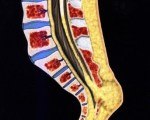
Описание
Синдром фиксированного спинного мозга. Это комплекс патологических симптомов, вызванных напряжением спинного мозга из-за фиксации его хвостового отела. Состояние возникает в результате врожденных пороков развития или на протяжении всей жизни в результате травм, новообразований. Синдром проявляется нарушением чувствительности и двигательной функции нижних конечностей, нарушением функции органов малого таза, кожными симптомами в области поясницы. Для диагностики заболевания назначают МРТ позвоночника, нейросонографию с эхоспондилографией, ЭНМГ. Хирургическое лечение: иссечение фиксирующих образований, шунтирование, краниовертебральная костно-дуральная декомпрессия.
|
|
Дополнительные факты
Впервые синдром фиксированного спинного мозга (СПС) был предложен Функсом в 1910 году, но широкое распространение этот термин получил только в 1976 году после публикации клинических наблюдений невролога Хоффмана, описавшего типичные симптомы у 31 пациента. Заболеваемость синдромом в среднем составляет 0,8-1,4 случая на 1000 живорожденных, по другим данным распространенность патологии в популяции составляет 0,1%. У детей женского пола чаще диагностируется фиксация спинного мозга.
Причины
СПСМ бывает врожденным и приобретенным. В первом случае это вызвано аномалиями позвоночного канала, к которым относятся расщелина позвоночника, пояснично-крестцовый миеломенингоцеле, терминальные липомы костномозговой пробки и пороки развития. Синдром приобретенной фиксации может развиваться у детей и взрослых, спровоцированный следующими причинами:
• Процесс рубцевания. Около 2/3 операций на спинном мозге и позвоночнике связаны с образованием перетяжек соединительной ткани, нарушающих нормальную структуру позвоночного канала.
• Посттравматические изменения. SPSM возникает как осложнение тяжелых механических травм спины в дорожно-транспортных происшествиях, бытовых травмах или профессиональных травмах, вызывающих переломы позвонков и поражение спинных оболочек.
• новообразования. Приобретенная аномалия формируется кистами, другими доброкачественными опухолями позвоночника, а также является типичным следствием злокачественной нервной ткани или костно-хрящевых структур.
Среди факторов риска синдрома врожденного иммобилизованного спинного мозга - дефицит фолиевой кислоты в первом триместре беременности, связанный с серьезными дефектами строения нервной трубки. К другим факторам, предрасполагающим к развитию синдрома, относятся влияние тератогенных факторов на эмбрион, наследственная предрасположенность и акушерское собеседование с отягчающими обстоятельствами.
• Процесс рубцевания. Около 2/3 операций на спинном мозге и позвоночнике связаны с образованием перетяжек соединительной ткани, нарушающих нормальную структуру позвоночного канала.
• Посттравматические изменения. SPSM возникает как осложнение тяжелых механических травм спины в дорожно-транспортных происшествиях, бытовых травмах или профессиональных травмах, вызывающих переломы позвонков и поражение спинных оболочек.
• новообразования. Приобретенная аномалия формируется кистами, другими доброкачественными опухолями позвоночника, а также является типичным следствием злокачественной нервной ткани или костно-хрящевых структур.
Среди факторов риска синдрома врожденного иммобилизованного спинного мозга - дефицит фолиевой кислоты в первом триместре беременности, связанный с серьезными дефектами строения нервной трубки. К другим факторам, предрасполагающим к развитию синдрома, относятся влияние тератогенных факторов на эмбрион, наследственная предрасположенность и акушерское собеседование с отягчающими обстоятельствами.
Патогенез
В норме при сгибании туловища позвоночный канал удлиняется на 7%, при этом ткани позвоночника не повреждаются при растяжении. Физиологически конечная нить, состоящая из эластиновых, коллагеновых и сетчатых волокон, отвечает за амортизирующую функцию. Патофизиологическая основа синдрома - растяжение каудального отдела спинного мозга, его постоянная фиксация на уровне пояснично-крестцовых позвонков.
При SPSM, когда спинной мозг растягивается, кровоток в дистальных частях спинного мозга ухудшается, и электрическая активность клеток подавляется. На биохимическом уровне аномалия проявляется снижением интенсивности окислительного фосфорилирования в митохондриях нейронов. Исследование показывает функциональную природу возникающих нарушений обмена веществ и кровообращения, о чем свидетельствует безопасность спинного тракта.
При SPSM, когда спинной мозг растягивается, кровоток в дистальных частях спинного мозга ухудшается, и электрическая активность клеток подавляется. На биохимическом уровне аномалия проявляется снижением интенсивности окислительного фосфорилирования в митохондриях нейронов. Исследование показывает функциональную природу возникающих нарушений обмена веществ и кровообращения, о чем свидетельствует безопасность спинного тракта.
Клиническая картина
Начало синдрома происходит в возрасте от 1 до 4 лет, когда дети учатся ходить, у них наблюдается заметный скачок роста. Второй пик выявления заболевания приходится на период активного удлинения тела у детей подросткового возраста: в 11-15 лет у девочек, в 13-18 лет у мальчиков. Диагностика иммобилизованного спинного мозга затруднена из-за наличия скрытого или бессимптомного течения.
Основная группа симптомов - неврологические нарушения, вызванные поражением дистальных отделов позвоночника. У детей слабость в ногах, их беспокоит шаткая походка и неуклюжесть движений. Часто сочетаются нарушения температурной, сенсорной, болевой чувствительности нижних конечностей. Со временем становятся заметными истощение мышц и непропорциональная структура тела.
Второй по распространенности - кожный синдром, представленный видимыми изменениями в поясничной области (подкожная липома, усиление пигментации, локальный гипертрихоз). Реже определяется гемангиома, кожные пазухи. Постепенно у детей появляются и нарастают ортопедические нарушения: деформация стоп, укорочение конечностей, искривление позвоночника (сколиоз, кифоз). Часто присоединяется дисфункция органов малого таза.
Ассоциированные симптомы: Императивный позыв. Слабость в ногах. Слабость мышц (парез).
Основная группа симптомов - неврологические нарушения, вызванные поражением дистальных отделов позвоночника. У детей слабость в ногах, их беспокоит шаткая походка и неуклюжесть движений. Часто сочетаются нарушения температурной, сенсорной, болевой чувствительности нижних конечностей. Со временем становятся заметными истощение мышц и непропорциональная структура тела.
Второй по распространенности - кожный синдром, представленный видимыми изменениями в поясничной области (подкожная липома, усиление пигментации, локальный гипертрихоз). Реже определяется гемангиома, кожные пазухи. Постепенно у детей появляются и нарастают ортопедические нарушения: деформация стоп, укорочение конечностей, искривление позвоночника (сколиоз, кифоз). Часто присоединяется дисфункция органов малого таза.
Ассоциированные симптомы: Императивный позыв. Слабость в ногах. Слабость мышц (парез).
Возможные осложнения
Если не лечить, неврологический дефицит у детей прогрессирует, возникает паралич нижних конечностей и утрачиваются двигательные навыки. Обостряются тазовые расстройства, что проявляется недержанием кала и мочи, настоятельной необходимостью помочиться, у девушек может возникнуть ощущение инородного тела во влагалище. До 37% пациентов испытывают сильные приступообразные или стойкие боли в ногах и пояснице.
Опасным последствием заболевания является гидроцефально-гипертонический синдром, который вызывается критическими нарушениями циркуляции спинномозговой жидкости. У детей СПС обычно сочетается с аномалией Арнольда-Киари. Патология проявляется нарушениями мозжечка (нистагм, атаксия, дизартрия), множественным поражением черепных нервов (бульбарный, псевдобульбарный синдромы), дисфункцией ствола головного мозга.
После нейрохирургической коррекции в 5-50% случаев возможны рецидивы СПС, которые сложнее поддаются лечению. В случае неполного удаления постоянного отдела позвоночника частота рецидивов достигает 80%. Ранние послеоперационные осложнения включают инсульт, маргинальный некроз кожного лоскута и вывих костных структур. Они требуют ревизии операционной раны.
Опасным последствием заболевания является гидроцефально-гипертонический синдром, который вызывается критическими нарушениями циркуляции спинномозговой жидкости. У детей СПС обычно сочетается с аномалией Арнольда-Киари. Патология проявляется нарушениями мозжечка (нистагм, атаксия, дизартрия), множественным поражением черепных нервов (бульбарный, псевдобульбарный синдромы), дисфункцией ствола головного мозга.
После нейрохирургической коррекции в 5-50% случаев возможны рецидивы СПС, которые сложнее поддаются лечению. В случае неполного удаления постоянного отдела позвоночника частота рецидивов достигает 80%. Ранние послеоперационные осложнения включают инсульт, маргинальный некроз кожного лоскута и вывих костных структур. Они требуют ревизии операционной раны.
Диагностика
Прием детского невролога начинается со сбора жалоб и анамнеза заболевания, подробного клинического осмотра, проверки силы мышц, поверхностной и глубокой чувствительности. При синдроме фиксированного спинного мозга симптомы у детей неспецифичны, поэтому для верификации диагноза используются следующие методы диагностики:
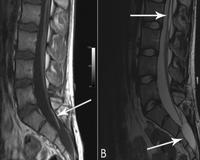
• МРТ спинного мозга. Исследование демонстрирует низкое положение и иммобилизацию конуса органа на дне утолщенной или укороченной конечной нити. Косвенные признаки включают незакрытие задней стенки позвоночного канала, нарушения сегментации позвонков, патологические образования в позвоночном канале.
• Нейросонография. УЗИ головного и спинного мозга проводится у детей первого года жизни как скрининговый метод для диагностики структурных аномалий центральной нервной системы. Для дальнейшего исследования позвоночника назначается очень информативная эхоспондилография.
• ЭНМГ. Электрофизиологическое исследование нервно-мышечной передачи необходимо для дифференциальной диагностики повреждений центральной и периферической нервной системы у детей, поскольку оно объясняет протяженность и глубину повреждения.
• Экспертные консультации. Помимо невролога, пациента должны обследовать другие профильные врачи: ортопед, уролог, специалист по функциональной диагностике. Для решения вопроса о желательности хирургического лечения ребенка показано обследование детским нейрохирургом.
• Исследования биологического материала. Иссеченные при нейрохирургической операции ткани подвергаются биохимическим, гистологическим и иммуногистохимическим исследованиям с целью выяснения характера патологического процесса и исключения злокачественных новообразований.
• МРТ спинного мозга. Исследование демонстрирует низкое положение и иммобилизацию конуса органа на дне утолщенной или укороченной конечной нити. Косвенные признаки включают незакрытие задней стенки позвоночного канала, нарушения сегментации позвонков, патологические образования в позвоночном канале.
• Нейросонография. УЗИ головного и спинного мозга проводится у детей первого года жизни как скрининговый метод для диагностики структурных аномалий центральной нервной системы. Для дальнейшего исследования позвоночника назначается очень информативная эхоспондилография.
• ЭНМГ. Электрофизиологическое исследование нервно-мышечной передачи необходимо для дифференциальной диагностики повреждений центральной и периферической нервной системы у детей, поскольку оно объясняет протяженность и глубину повреждения.
• Экспертные консультации. Помимо невролога, пациента должны обследовать другие профильные врачи: ортопед, уролог, специалист по функциональной диагностике. Для решения вопроса о желательности хирургического лечения ребенка показано обследование детским нейрохирургом.
• Исследования биологического материала. Иссеченные при нейрохирургической операции ткани подвергаются биохимическим, гистологическим и иммуногистохимическим исследованиям с целью выяснения характера патологического процесса и исключения злокачественных новообразований.
Лечение
Основным методом лечения СПСМ является устранение скрепляющих компонентов, что позволяет освободить спинной мозг и устранить его патологическое напряжение. Для повышения точности нейрохирургических операций используются системы интраоперационного нейрофизиологического мониторинга, включая регистрацию ССВП, картирование электростимуляции. Все хирургические методы объединены в 2 группы:
• Полное устранение фиксации. Радикальный способ исправить синдром, восстанавливающий нормальные анатомические взаимоотношения в позвоночном канале. Применяется при врожденных пороках развития, небольших опухолях, посттравматических спайках.
• Устранение неполной фиксации. Такие операции выполняются, если фиксирующие ткани прочно связаны со структурами центральной нервной системы, их разъединение чревато неврологическим дефицитом. Это проявляется в спайках рубцов, больших липомах, поражающих спинной мозг.
При тяжелом синдроме гидроцефалии-гипертонии (отек дисков зрительного нерва, нарушение сознания, индекс Эванса больше 0,3) гидроцефалия корректируется до устранения фиксации спинного мозга. Выполняются операции по поводу фистулы спинномозговой жидкости, эндоскопическая вентрикулоцистернотомия и дренирование желудочков. В случае аномалии Арнольда-Киари у детей показана краниоспинальная костно-хрящевая декомпрессия, дуральная пластика.
• Полное устранение фиксации. Радикальный способ исправить синдром, восстанавливающий нормальные анатомические взаимоотношения в позвоночном канале. Применяется при врожденных пороках развития, небольших опухолях, посттравматических спайках.
• Устранение неполной фиксации. Такие операции выполняются, если фиксирующие ткани прочно связаны со структурами центральной нервной системы, их разъединение чревато неврологическим дефицитом. Это проявляется в спайках рубцов, больших липомах, поражающих спинной мозг.
При тяжелом синдроме гидроцефалии-гипертонии (отек дисков зрительного нерва, нарушение сознания, индекс Эванса больше 0,3) гидроцефалия корректируется до устранения фиксации спинного мозга. Выполняются операции по поводу фистулы спинномозговой жидкости, эндоскопическая вентрикулоцистернотомия и дренирование желудочков. В случае аномалии Арнольда-Киари у детей показана краниоспинальная костно-хрящевая декомпрессия, дуральная пластика.
|
|
Прогноз
Вероятность излечения определяется степенью фиксации, причиной развития патологических изменений, наличием у ребенка сопутствующих врожденных пороков или органических заболеваний центральной нервной системы. При радикальном нейрохирургическом устранении фиксирующих элементов прогноз благоприятный, достигается полное устранение неврологического дефицита. Менее оптимистичный прогноз для детей с осложненным течением заболевания, рецидивами после оперативного лечения.
Первичные меры профилактики: исключение тератогенного воздействия на плод, комплексная акушерско-гинекологическая помощь беременным, профилактика бытовых и производственных травм. Вторичная профилактика заключается в диспансерном наблюдении за больными детским неврологом с проведением контрольной МРТ ежегодно в течение 3 лет, а затем каждые 2-3 года.
Первичные меры профилактики: исключение тератогенного воздействия на плод, комплексная акушерско-гинекологическая помощь беременным, профилактика бытовых и производственных травм. Вторичная профилактика заключается в диспансерном наблюдении за больными детским неврологом с проведением контрольной МРТ ежегодно в течение 3 лет, а затем каждые 2-3 года.
Список литературы
1. Результаты хирургического лечения детей с синдромом фиксированного спинного мозга. Прогноз на основании данных спинальной ЗТл МРТ-трактографии/ В. Сысоев, А.Р. Тадевосян, Ю.В. Назинкина, В.А. Хачатрян// Вопросы нейрохирургии. 2016. №3.
2. Синдром фиксированного спинного мозга у детей (клиническое наблюдение и обзор литературы)/ В. Сысоев, Е.Н. Жарова, Ю.М. Забродская, В.А. Хачатрян// Нейрохирургия. 2016. №2.
3. Диагностика и лечение синдрома фиксированного спинного мозга у детей. Клинические рекомендации. 2015.
4. Синдром фиксированного спинного мозга (клиника, диагностика, хирургическая коррекция, ближайшие и отдаленные результаты) в детском возрасте: автореферат диссертации/ А.А. Зябров. 2012.
2. Синдром фиксированного спинного мозга у детей (клиническое наблюдение и обзор литературы)/ В. Сысоев, Е.Н. Жарова, Ю.М. Забродская, В.А. Хачатрян// Нейрохирургия. 2016. №2.
3. Диагностика и лечение синдрома фиксированного спинного мозга у детей. Клинические рекомендации. 2015.
4. Синдром фиксированного спинного мозга (клиника, диагностика, хирургическая коррекция, ближайшие и отдаленные результаты) в детском возрасте: автореферат диссертации/ А.А. Зябров. 2012.