ICD-10 codes
Description
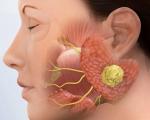
Это микробный воспалительный процесс в околоушной железе. Больные жалуются на появление отеков, при пальпации которых возникает боль. Кожа в проекции ушной слюнной железы гиперемирована. Открытие рта ограничено. Функции глотания, жевания нарушены. Состояние пациентов резко ухудшается. Диагноз включает экстраоральное и интраоральное обследование, исследование пальпации, УЗИ, цитологическое исследование секрета. При обнаружении гнойного паротита показано хирургическое лечение. Основная цель - раскрытие гнойного очага и создание полного оттока экссудата. После операции назначают антибиотикотерапию.
Additional facts
Гнойный паротит - инфекционное воспаление, которое сопровождается образованием гнойных очагов в толще околоушной железы. Болезнь более подвержена пожилым людям, мужчинам и женщинам в равной степени. Чаще постинфекционный процесс сначала поражает одну из апикальных желез, через 2-3 дня характерные симптомы могут появиться в другой. Послеоперационный паротит характеризуется односторонним повреждением. Гнойный паротит диагностируется чаще, чем воспаление поднижнечелюстных или подъязычных желез, что связано с низким уровнем секреции муцина, который оказывает бактерицидное действие.
Reasons
Причины.
Околоушная железа является самой большой слюнной железой в ретромандибулярной ямке. Гнойный паротит вызывается бактериальной микрофлорой: стафилококками, стрептококками Воспаление вызывается проникновением инфекционных агентов из патологического стада в железу. Основные способы заражения:Реализуется при наличии одонтогенной инфекции в полости рта: налета, кариозных полостей, осложнений кариеса. Инфекция возникает восходящей через устье слюнной железы.
При пневмонии с кровообращением при менингите - менингококке - пневмококк может быть вставлен в верхушку железы. Распространение бактерий по гематогенному пути с образованием гнойных очагов характерно для одной из форм сепсис-септикопиемии.
Источником инфекции является воспаление носоглотки, гнойное воспаление волосяного фолликула и окружающих тканей. Гнойная рана на коже лобной или височной области также может вызывать абсцессы паротита.
Поражение железы происходит из-за распространения контакта инфекции с диффузным гнойным воспалением - флегмонами околоушной жевательной и щечной областей. Реже бактериальный паротит развивается в результате перехода воспаления из периофарингеального пространства в околоушную железу.
Pathogenesis
При серозном воспалении вследствие отека слизистой оболочки выводного протока нарушается отток секрета, производимого железистой тканью. Застой вызывает серозное воспаление. Вместе с отеком и гиперемией апикальная железа подвергается выраженной инфильтрации лейкоцитов. В просвете выводных протоков обнаружены группы лейкоцитов и дескваматированных клеток некротического эпителия.
Гнойное слияние железистой ткани приводит к образованию микро-абсцессов, которые при плавлении образуют большие полости, полные гнойного экссудата. Сосудистый тромбоз вызывает некроз тканей. Когда капсула растворяется, гнойное содержимое может распространиться на шею, висок, наружный слуховой канал.
Гнойное слияние железистой ткани приводит к образованию микро-абсцессов, которые при плавлении образуют большие полости, полные гнойного экссудата. Сосудистый тромбоз вызывает некроз тканей. Когда капсула растворяется, гнойное содержимое может распространиться на шею, висок, наружный слуховой канал.
Symptoms
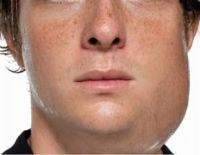
Воспаление протекает с образованием болезненного отека в ушной железе, который ухудшается с каждым днем. Кожа в проблемной зоне истончается. Открытие рта затруднено из-за вовлечения жевательных мышц в патологический процесс. Парез лицевого нерва может возникнуть у пациентов с гнойным паротитом.
По мере прогрессирования гнойного паротита отек распространяется вокруг шеи, в подчелюстной зоне, на щеке. Слизистая оболочка вокруг устья выводного протока гиперемирована и опухла. В первые дни секрет не разглашается. На третий день гнойное содержимое может начать выделяться из выводного протока. Общее состояние было насильственно нарушено. Температура тела выше 39 ° С.
Ассоциированные симптомы: Асимметрия лица. Опухание шеи. Опухание щеки.
По мере прогрессирования гнойного паротита отек распространяется вокруг шеи, в подчелюстной зоне, на щеке. Слизистая оболочка вокруг устья выводного протока гиперемирована и опухла. В первые дни секрет не разглашается. На третий день гнойное содержимое может начать выделяться из выводного протока. Общее состояние было насильственно нарушено. Температура тела выше 39 ° С.
Ассоциированные симптомы: Асимметрия лица. Опухание шеи. Опухание щеки.
Possible complications
Прогрессирование гнойного паротита приводит к таянию капсулы и распространению экссудата на соседние участки. Из-за особенностей лимфатического потока, мокрота может развиваться в пространстве около глотки. Преждевременное лечение у стоматолога-хирурга приводит к распространению патологического очага на шею, с образованием глубокой мокроты вдоль сосудистого пучка.
Тяжелое осложнение гнойного паротита - острый медиастинит - воспаление средостения. Таяние стенок кровеносных сосудов, проходящих через толщину железы, вызывает эрозивное кровотечение. Из-за тромбоза яремных вен и венозных пазух развивается менингит. Поздние осложнения гнойного паротита: образование слюнных свищевых ходов, развитие околоушно-височного гипергидроза.
Тяжелое осложнение гнойного паротита - острый медиастинит - воспаление средостения. Таяние стенок кровеносных сосудов, проходящих через толщину железы, вызывает эрозивное кровотечение. Из-за тромбоза яремных вен и венозных пазух развивается менингит. Поздние осложнения гнойного паротита: образование слюнных свищевых ходов, развитие околоушно-височного гипергидроза.
Diagnostics
Диагноз основывается на жалобах пациентов, данных клинического обследования и УЗИ. Из вспомогательных лабораторных методов показаны подробный анализ крови, цитологическое исследование секрета, вырабатываемого железой. Пациент осматривается челюстно-лицевым хирургом-стоматологом:
Выявлена асимметрия лица, наличие плотного подковообразного отека в ушной области. Наблюдается тризм - ограниченное открывание рта. Слизистая оболочка вокруг устья стенозного протока отечна и гиперемирована. Из-за высокого напряжения под фасцией, симптом флуктуации отрицательный. Во время массажа протока слюна не выделяется или выделяется капля гнойного экссудата.
• УЗИ слюнных желез. С помощью ультразвуковой диагностики определяется наличие единичных или множественных округлых образований, заполненных гнойным содержимым с зоной инфильтрации по периферии.
• Цитологическое исследование. Значительные скопления нейтрофилов, небольшое количество макрофагов, лимфоцитов и цилиндрических эпителиальных клеток обнаруживаются в секрете.
Кровь диагностируется с лейкоцитозом, сдвигом формулы лейкоцитов влево (увеличение количества колотых нейтрофилов и уменьшение сегментированных нейтрофилов), увеличением СОЭ.
Сиалография в гнойной фазе заболевания не показана. Гнойный паротит дифференцируется с острым вирусным паротитом, острым лимфаденитом, обострением паренхиматозного сиаладенита. Кроме того, следует исключить абсцессы и флегматическое воспаление тканей задней области жевания.
Выявлена асимметрия лица, наличие плотного подковообразного отека в ушной области. Наблюдается тризм - ограниченное открывание рта. Слизистая оболочка вокруг устья стенозного протока отечна и гиперемирована. Из-за высокого напряжения под фасцией, симптом флуктуации отрицательный. Во время массажа протока слюна не выделяется или выделяется капля гнойного экссудата.
• УЗИ слюнных желез. С помощью ультразвуковой диагностики определяется наличие единичных или множественных округлых образований, заполненных гнойным содержимым с зоной инфильтрации по периферии.
• Цитологическое исследование. Значительные скопления нейтрофилов, небольшое количество макрофагов, лимфоцитов и цилиндрических эпителиальных клеток обнаруживаются в секрете.
Кровь диагностируется с лейкоцитозом, сдвигом формулы лейкоцитов влево (увеличение количества колотых нейтрофилов и уменьшение сегментированных нейтрофилов), увеличением СОЭ.
Сиалография в гнойной фазе заболевания не показана. Гнойный паротит дифференцируется с острым вирусным паротитом, острым лимфаденитом, обострением паренхиматозного сиаладенита. Кроме того, следует исключить абсцессы и флегматическое воспаление тканей задней области жевания.
Classification
Лечение направлено на то, чтобы открыть все вспышки с созданием полного дренажа. Разрез производят в месте наибольшего размягчения с учетом направления ветвей лицевого нерва. После рассечения кожи и подкожного жира при разрезе капсулы тупым методом выявляется абсцесс. Гнойное содержимое, некротические ткани удаляются. Полученную полость промывают и осушают. После операции отечность уменьшается, температура снижается, состояние нормализуется.
Treatment
Из назначенных препаратов антибиотики широкого спектра действия, антигистаминные и детоксикационные препараты. В тяжелых ситуациях инфузионная терапия для ослабленных пациентов показана для восстановления объема и состава внеклеточной и внутриклеточной жидкости. Чтобы стимулировать поток слюны, предписывается диета слюны. Физиотерапевтические процедуры при гнойной форме паротита не проводятся. Самонагревание (компрессы, лосьоны) строго запрещено.
Forecast
Прогноз зависит от времени диагностики заболевания. При раннем лечении, хирургическом вскрытии гнойных очагов, рациональной антибактериальной терапии прогноз благоприятный. Улучшение наблюдается на следующий день после операции. Позднее лечение чревато развитием угрожающих жизни осложнений.
Prevention
Профилактика гнойного паротита заключается в санации полости рта с целью устранения одонтогенных очагов инфекции. Важно избегать обезвоживания при лечении критически больных пациентов. Чтобы улучшить слюноотделение и минимизировать застой, рекомендуется использовать продукты, стимулирующие слюноотделение.
References
1. Руководство по хирургической стоматологии и челюстно-лицевой хирургии/ Тимофеев А.А. 2004.
2. Руководство по общей хирургии/ Ефименко Н.А. 2006.
3. Хирургическая стоматология и челюстно-лицевая хирургия/ Кулакова А.А., Робустова Т.Г., Неробеева А.И. 2010.
2. Руководство по общей хирургии/ Ефименко Н.А. 2006.
3. Хирургическая стоматология и челюстно-лицевая хирургия/ Кулакова А.А., Робустова Т.Г., Неробеева А.И. 2010.