Другие названия и синонимы
Tumors of the diaphragm.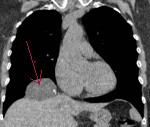
МКБ-10 коды
|
|
Описание
Это группа доброкачественных и злокачественных новообразований первичной или метастатической природы, расположенных в области абдоминального барьера. Небольшое новообразование скрыто. При больших опухолях наблюдаются признаки сдавления легких, смещения средостения, симптомы хронической гипоксии, боли в животе. Заболевание выявляется с помощью методов лучевой диагностики, характер новообразования подтверждается гистологическим исследованием хирургического материала. Новообразование удалено хирургическим путем. При необходимости производится последующий ремонт диафрагмы.
Дополнительные факты
Первичные опухоли диафрагмы являются очень редким состоянием. На сегодняшний день в медицинской литературе описано не более 200 случаев заболевания. У 50-60% пациентов неоплазия носит доброкачественный характер, чаще всего встречаются кисты или липомы. Злокачественные новообразования в основном представлены саркомами (рабдомиосаркома, фибросаркома). У пациентов наблюдается легкое преобладание женщин, возраст пациентов варьируется от 40 до 80 лет. Правый и левый купола диафрагмы также поражены. Примерно у 15% пациентов с доброкачественной патологией, у 11% пациентов со злокачественными опухолями клинические проявления отсутствуют. Метастатические поражения диафрагмы встречаются чаще, чем первичные.
Причины
Опухоли обструкции живота могут быть первичными и вторичными (метастатическими). Метастатические опухоли возникают в результате гематогенного, лимфогенного или контактного распространения онкологической патологии брюшной полости и грудной клетки, структура таких опухолей определяется особенностями первичного процесса. Чаще всего диафрагма разрастается или метастазирует в эту опухоль органы легких, плевры, ребер, грудной стенки, желудка. Иногда эндометриомы обнаруживаются в диафрагме.
Первичные опухоли развиваются непосредственно в брюшной стенке. Причина их появления до конца не выяснена. Ионизирующее излучение играет роль в процессе рака. В работе специалистов в области онкологии были описаны случаи рака диафрагмы у пациентов, проходящих лучевую терапию по другой причине в детстве. Другими условиями роста опухоли являются травмы, за которыми следует рубцевание соединительной ткани и воздействие некоторых химических веществ.
Первичные опухоли развиваются непосредственно в брюшной стенке. Причина их появления до конца не выяснена. Ионизирующее излучение играет роль в процессе рака. В работе специалистов в области онкологии были описаны случаи рака диафрагмы у пациентов, проходящих лучевую терапию по другой причине в детстве. Другими условиями роста опухоли являются травмы, за которыми следует рубцевание соединительной ткани и воздействие некоторых химических веществ.
Патогенез
Патогенез роста опухоли отражает стадии образования опухоли любого органа или ткани. Канцероген взаимодействует с генами, которые контролируют рост и деление клеток (протоонкогены). Произошло изменение в геноме клетки - она приобретает способность бесконечно делиться. Под влиянием канцерогена функции белков, которые ингибируют пролиферацию измененных клеток (онкосупрессоров), подавляются. Клетка теряет способность полностью созревать (дифференцироваться), активно и бесконтрольно делиться, и образуется раковый узел.
Степень злокачественности новообразования зависит от его зрелости. Злокачественные новообразования ведут себя более агрессивно. Они быстро растут, органы прорастают, разрушая нормальные окружающие ткани (инвазивный рост). Измененные клетки отделяются от основного узла опухоли и распространяются по организму с кровотоком или лимфатическим потоком (метастазирование). Имплантация бластомы распространяется на близлежащие органы. Доброкачественные опухоли представлены зрелыми и высокодифференцированными клетками, неспособными к инвазивному росту и метастазированию, и соседние органы могут сдавливаться по мере роста.
Степень злокачественности новообразования зависит от его зрелости. Злокачественные новообразования ведут себя более агрессивно. Они быстро растут, органы прорастают, разрушая нормальные окружающие ткани (инвазивный рост). Измененные клетки отделяются от основного узла опухоли и распространяются по организму с кровотоком или лимфатическим потоком (метастазирование). Имплантация бластомы распространяется на близлежащие органы. Доброкачественные опухоли представлены зрелыми и высокодифференцированными клетками, неспособными к инвазивному росту и метастазированию, и соседние органы могут сдавливаться по мере роста.
Классификация
Опухоли диафрагмы делятся на первичные и вторичные, доброкачественные и злокачественные. В зависимости от тканей, из которых они исходят, они различают мышечные, соединительные ткани, мезотелиальные, ангиогенные, нейрогенные и смешанные новообразования. Среди доброкачественных новообразований чаще выявляются липомы, фибромы и фибролипомы, реже лейомиомы, хондромы, лейомиофибромы, фибролимфангиомы, очень редко - диссембриомы. Наиболее распространенными злокачественными опухолями являются саркомы (миосаркома, хондросаркома, рабдомиосаркома, липосаркома).
Злокачественные новообразования систематизированы в соответствии со стандартной системой TNM, которая отражает распространенность процесса в органе (T), метастазы в регионарные лимфатические узлы (N) и отдаленные органы (M). Согласно этой системе опухоли диафрагмы классифицируются дважды. Первый раз, когда распространенность онкологической патологии оценивается по клиническим данным, второй - по гистологическому (система pTNM). По результатам патоморфологического исследования резецированного материала определяется степень злокачественности новообразования. На основании данных системы TNM установлены этапы онкологического процесса.
Злокачественные новообразования систематизированы в соответствии со стандартной системой TNM, которая отражает распространенность процесса в органе (T), метастазы в регионарные лимфатические узлы (N) и отдаленные органы (M). Согласно этой системе опухоли диафрагмы классифицируются дважды. Первый раз, когда распространенность онкологической патологии оценивается по клиническим данным, второй - по гистологическому (система pTNM). По результатам патоморфологического исследования резецированного материала определяется степень злокачественности новообразования. На основании данных системы TNM установлены этапы онкологического процесса.
Клиническая картина
Небольшие опухоли брюшной перегородки протекают бессимптомно. Появление клинических симптомов указывает на прорастание соседнего органа или его сдавление. Чаще всего больные жалуются на боли в груди или животе разной локализации и интенсивности, чувство тяжести в груди. При сжатии органов грудной полости у пациента развивается сухой непродуктивный кашель и одышка. Смещение средостения иногда сопровождается отеком лица, шеи и надключичных областей. Увеличенная подкожная вена с многочисленными коллатералями в области грудной клетки отчетливо видна на передней стенке грудной клетки - симптом «головы медузы».
При давней диафрагмальной опухоли, которая сдавливает легкие, появляются признаки хронического недостатка кислорода. Существует деформация концевых фаланг пальцев по типу «барабанных палочек», ногти принимают форму «стаканов часов». Гипертрофическая легочная остеоартропатия поражает суставы предплечья, ноги, запястья и голеностопного сустава. Пациенты жалуются на боли в конечностях. Вторичные изменения в бронхолегочной системе сопровождаются периодическим повышением температуры тела до субфебрильных и фебрильных значений.
При расположении опухоли в левом куполе диафрагмы появляются проявления диспепсии. Пациент обеспокоен выраженностью эпигастрия, ощущением сытости в желудке. После еды возникают мучительные боли в животе, изжога, тошнота и рвота. При сдавлении пищевода отмечаются нарушения глотания. Злокачественные поражения диафрагмы опухолевой природы характеризуются повышенной утомляемостью, снижением аппетита, прогрессирующей потерей веса и другими симптомами общей онкологической интоксикации.
Ассоциированные симптомы: Боль в грудной клетке. Изжога. Кашель. Одышка. Отсутствие аппетита. Пальцы - барабанные палочки. Рвота. Тошнота. Тяжесть в груди.
При давней диафрагмальной опухоли, которая сдавливает легкие, появляются признаки хронического недостатка кислорода. Существует деформация концевых фаланг пальцев по типу «барабанных палочек», ногти принимают форму «стаканов часов». Гипертрофическая легочная остеоартропатия поражает суставы предплечья, ноги, запястья и голеностопного сустава. Пациенты жалуются на боли в конечностях. Вторичные изменения в бронхолегочной системе сопровождаются периодическим повышением температуры тела до субфебрильных и фебрильных значений.
При расположении опухоли в левом куполе диафрагмы появляются проявления диспепсии. Пациент обеспокоен выраженностью эпигастрия, ощущением сытости в желудке. После еды возникают мучительные боли в животе, изжога, тошнота и рвота. При сдавлении пищевода отмечаются нарушения глотания. Злокачественные поражения диафрагмы опухолевой природы характеризуются повышенной утомляемостью, снижением аппетита, прогрессирующей потерей веса и другими симптомами общей онкологической интоксикации.
Ассоциированные симптомы: Боль в грудной клетке. Изжога. Кашель. Одышка. Отсутствие аппетита. Пальцы - барабанные палочки. Рвота. Тошнота. Тяжесть в груди.
Возможные осложнения
Увеличиваясь в размерах и метастазируя, злокачественные диафрагмальные опухоли повреждают органы грудной или брюшной полости. Прорастание плевры приводит к появлению «ненасытного», который быстро накапливается после каждой эвакуации неопластического плеврита. Наличие экссудата, сдавление легких и сердца провоцируют развитие тяжелой легочной болезни сердца. Паралич ямки живота, возникающий при повреждении диафрагмального нерва, усугубляет дисфункцию внутренних органов. На поздних стадиях заболевания наблюдается опухолевая интоксикация, развивается кахексия. Осложнения доброкачественных опухолей диафрагмы обусловлены сдавлением легких, смещением средостения.
|
|
Диагностика
Неоплазию диафрагмы трудно диагностировать. Симптомы опухоли часто скрывают под маской легочную, сердечную патологию, заболевания желудочно-кишечного тракта. Патогномоничные признаки новообразования отсутствуют. В диагностическом поиске принимают участие пульмонологи, кардиологи, гастроэнтерологи, окончательный диагноз ставит онколог. Применяются следующие методы:
• Физическое обследование. При обследовании больного с запущенной формой онкологического процесса можно обнаружить акроцианоз или диффузный цианоз кожи, расширение и чрезмерное ветвление подкожных вен грудной клетки. С прорастанием плевры наблюдается отставание половины грудной клетки в акте дыхания. Выявлены перкуссионные и аускультативные симптомы смещения средостения, тупость легочного звука, ослабление дыхания в нижних отделах на пораженной стороне. У пациентов с мелкими бластомами и доброкачественными процессами объективные изменения отсутствуют.
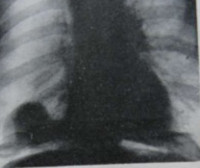
• Радиационные исследования. Они являются основными методами диагностики диафрагмальных опухолей. Рентгенография и КТ брюшной полости и грудной клетки выполняются. При необходимости применяется контраст. Методы позволяют визуализировать округлые или неправильные образования, связанные с контуром диафрагмы, определять их размер, предполагать доброкачественный или злокачественный характер процесса, определять признаки инвазии в соседние органы и наличие метастазов в лимфатических узлах.
• Гистологическое исследование. На основании изучения материала, полученного в ходе операции, устанавливается окончательный диагноз. При использовании этого метода указывается степень дифференцировки опухолевых клеток и происхождение опухоли. При необходимости дополнительно назначаются молекулярно-генетические и иммуногистохимические исследования новообразования.
• Методы функциональной диагностики. Они имеют второстепенное значение. На электрокардиограмме часто выявляется отклонение оси сердца, возникают аритмии и нарушения проводимости. При исследовании функции внешнего дыхания выявляются рестриктивные нарушения вентиляционной способности - снижение жизненной емкости легких. Наличие таких отклонений косвенно указывает на возможность опухолевого процесса, но они не позволяют подтвердить диагноз.
Диафрагмальные опухоли следует дифференцировать от опухолей забрюшинного пространства, органов грудной и брюшной полости. При дифференциальной диагностике используются специальные методы рентгенологического обследования (пневмомедиастинография, бронхография, ангиопульмонография, спленопортография, пиелография). Для исключения рака бронхов проводится бронхоскопия. В неясных случаях проводится торакоскопическое видеообследование.
• Физическое обследование. При обследовании больного с запущенной формой онкологического процесса можно обнаружить акроцианоз или диффузный цианоз кожи, расширение и чрезмерное ветвление подкожных вен грудной клетки. С прорастанием плевры наблюдается отставание половины грудной клетки в акте дыхания. Выявлены перкуссионные и аускультативные симптомы смещения средостения, тупость легочного звука, ослабление дыхания в нижних отделах на пораженной стороне. У пациентов с мелкими бластомами и доброкачественными процессами объективные изменения отсутствуют.
• Радиационные исследования. Они являются основными методами диагностики диафрагмальных опухолей. Рентгенография и КТ брюшной полости и грудной клетки выполняются. При необходимости применяется контраст. Методы позволяют визуализировать округлые или неправильные образования, связанные с контуром диафрагмы, определять их размер, предполагать доброкачественный или злокачественный характер процесса, определять признаки инвазии в соседние органы и наличие метастазов в лимфатических узлах.
• Гистологическое исследование. На основании изучения материала, полученного в ходе операции, устанавливается окончательный диагноз. При использовании этого метода указывается степень дифференцировки опухолевых клеток и происхождение опухоли. При необходимости дополнительно назначаются молекулярно-генетические и иммуногистохимические исследования новообразования.
• Методы функциональной диагностики. Они имеют второстепенное значение. На электрокардиограмме часто выявляется отклонение оси сердца, возникают аритмии и нарушения проводимости. При исследовании функции внешнего дыхания выявляются рестриктивные нарушения вентиляционной способности - снижение жизненной емкости легких. Наличие таких отклонений косвенно указывает на возможность опухолевого процесса, но они не позволяют подтвердить диагноз.
Диафрагмальные опухоли следует дифференцировать от опухолей забрюшинного пространства, органов грудной и брюшной полости. При дифференциальной диагностике используются специальные методы рентгенологического обследования (пневмомедиастинография, бронхография, ангиопульмонография, спленопортография, пиелография). Для исключения рака бронхов проводится бронхоскопия. В неясных случаях проводится торакоскопическое видеообследование.
Лечение
После установления диагноза операция проводится с трансторакальным доступом. Доброкачественные образования отслаиваются, полученный дефект зашивается. При злокачественном новообразовании опухоль резецируется в здоровых тканях. Чтобы устранить дефект, они прибегают к аллопластике диафрагмы с капроновыми или тефлоновыми лоскутами. После удаления опухоли из правого купола края отверстия иногда загнуты в печень. Вопрос о назначении лучевой или химиотерапии в послеоперационном периоде решается с учетом результатов патоморфологического исследования новообразования.
Список литературы
1. Лучевая диагностика поражений диафрагмы/ Линденбратен Л.Д. Радиология - Практика. 2001 - №2.
2. Рентгенодиагностика заболеваний и повреждений диафрагмы/ Рабкин И.Х., Акпербеков А.А. 1973.
3. Диагностика патологических состояний диафрагмы с помощью компьютерной томографии: Авторефрат диссертации/ Салим Ю. Т. 1990.
4. Хирургия диафрагмы/ Петровский Б., Каншин Н., Николаев Н. 1966.
2. Рентгенодиагностика заболеваний и повреждений диафрагмы/ Рабкин И.Х., Акпербеков А.А. 1973.
3. Диагностика патологических состояний диафрагмы с помощью компьютерной томографии: Авторефрат диссертации/ Салим Ю. Т. 1990.
4. Хирургия диафрагмы/ Петровский Б., Каншин Н., Николаев Н. 1966.