Другие названия и синонимы
Spinal meningioma.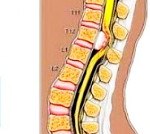
МКБ-10 коды
|
|
Описание
Менингиома позвоночника. Это неоплазия позвоночного канала, которая берет свое начало в спинных мембранах. Клинически это проявляется прогрессирующим корешковым синдромом с переходом на половину симптомов и полным повреждением диаметра спинного мозга на уровне опухоли. Менингиома позвоночника диагностируется в соответствии с неврологическим статусом, МРТ позвоночника и гистологическим анализом материала, полученного во время операции. Нейрохирургическое лечение: рекомендуется радикальное удаление, в зависимости от показаний возможна стереотаксическая операция. Злокачественная менингиома требует дополнительной пред- и / или послеоперационной лучевой терапии.
Дополнительные факты
Менингиома позвоночника встречается значительно реже, чем аналогичные новообразования головного мозга, и занимает 1,2% от общего числа менингиом. В структуре первичных опухолей спинного мозга менингиомы составляют 15-30%. В большинстве случаев спинальная менингиома является интрадуральной экстрамедуллярной опухолью. Согласно клиническим наблюдениям, специалисты в области неврологии и нейрохирургии описали индивидуальные экстрадуральные и экстра интрадуральные менингиомы. В 99% случаев спинальная менингиома является доброкачественным новообразованием. Наиболее распространенным местом опухоли (в 70% случаев) является грудной отдел позвоночника, обычно вентролатеральное положение новообразования по отношению к длине спинного мозга. Более половины случаев встречаются у пациентов старше 60 лет. Женщины заболевают в 6-10 раз чаще, чем мужчины.
Причины
Этиофакторы неоплазии до конца не изучены. Информация о них носит умозрительный характер. Скорее всего, это многофакторный механизм развития заболевания. Известные этиологические предпосылки можно разделить на 3 основные группы:
Они предполагают вредное воздействие нескольких неблагоприятных факторов окружающей среды: ионизирующего излучения, нитратов, потребляемых с пищей, канцерогенов, содержащихся в пище, вдыхаемого воздуха. Эти эффекты вызывают «повреждение» генетического аппарата клетки, что приводит к изменению его свойств.
Определенную роль играет снижение противоопухолевой защиты организма, что отчасти объясняется преимущественно пожилыми пациентами. Дисфункция противоопухолевого механизма, который обычно разрушает мутированные клетки, вызывает размножение атипичных клеточных элементов мозговых оболочек.
Повышенный риск менингиом у пациентов с нейрофиброматозом указывает на генетический детерминизм патологии. Расположение генетического дефекта предлагается на 22-й хромосоме.
Они предполагают вредное воздействие нескольких неблагоприятных факторов окружающей среды: ионизирующего излучения, нитратов, потребляемых с пищей, канцерогенов, содержащихся в пище, вдыхаемого воздуха. Эти эффекты вызывают «повреждение» генетического аппарата клетки, что приводит к изменению его свойств.
Определенную роль играет снижение противоопухолевой защиты организма, что отчасти объясняется преимущественно пожилыми пациентами. Дисфункция противоопухолевого механизма, который обычно разрушает мутированные клетки, вызывает размножение атипичных клеточных элементов мозговых оболочек.
Повышенный риск менингиом у пациентов с нейрофиброматозом указывает на генетический детерминизм патологии. Расположение генетического дефекта предлагается на 22-й хромосоме.
Патогенез
Воздействие вышеперечисленных этиофакторов приводит к изменению основных свойств отдельных клеток головного мозга. Измененные (нетипичные) клетки, которые не разрушаются противоопухолевой защитой, начинают интенсивно делиться, образуя новообразование. Опухолевые клетки имеют меньшую, чем обычно, дифференцировку. В подавляющем большинстве случаев менингиома доброкачественная. Редко он состоит из крайне низких и дифференцированных клеточных структур, которые определяют злокачественные свойства опухоли.
Морфологически спинальная менингиома представляет собой плотный узел, обычно с капсулой. Типичным является обширный экстрамедуллярный рост новообразования, распространяющийся на соседние ткани. Первичная клиническая симптоматика обусловлена сдавливанием корешков позвоночника. Спинной мозг поражен из-за ишемии, когда опухоль сдавливает сосуды, которые его питают, и в результате прямого сжатия растущим новообразованием. Сжатие путей вызывает неврологический дефицит ниже уровня локализации опухоли.
Морфологически спинальная менингиома представляет собой плотный узел, обычно с капсулой. Типичным является обширный экстрамедуллярный рост новообразования, распространяющийся на соседние ткани. Первичная клиническая симптоматика обусловлена сдавливанием корешков позвоночника. Спинной мозг поражен из-за ишемии, когда опухоль сдавливает сосуды, которые его питают, и в результате прямого сжатия растущим новообразованием. Сжатие путей вызывает неврологический дефицит ниже уровня локализации опухоли.
Классификация
По локализации спинальная менингиома бывает шейная, грудная, пояснично-крестцовая. Новообразования с обширным ростом и многоцентровым развитием отличаются от нескольких очагов опухоли. По гистологическому строению менингиома подразделяется на фибробластическую, менинготелиоматозную, псаммоматозную, смешанную, прозрачную клеточную, папиллярную, сосудистую, рабдоидную. В клинической практике наиболее распространена классификация, учитывающая характер роста, степень злокачественности и прогноз. На основании этих критериев можно выделить 3 основных варианта менингиомы позвоночника:
Медленно растущее доброкачественное новообразование. Дайте наименьшее количество рецидивов после нейрохирургического удаления. У них самый благоприятный прогноз. Эта группа включает 94,5% спинальных менингиом.
Атипичные опухоли, характеризующиеся быстрым ростом, высокой вероятностью рецидива. Из-за характера роста их называют «агрессивными». Предсказуемо менее благоприятный, чем неоплазия предыдущей группы. Наблюдается в 4,7% клинических случаев.
Злокачественные менингиомы с агрессивным инвазивным ростом, рецидив. Может создавать метастазы. У них неблагоприятный прогноз, они составляют 1%.
Медленно растущее доброкачественное новообразование. Дайте наименьшее количество рецидивов после нейрохирургического удаления. У них самый благоприятный прогноз. Эта группа включает 94,5% спинальных менингиом.
Атипичные опухоли, характеризующиеся быстрым ростом, высокой вероятностью рецидива. Из-за характера роста их называют «агрессивными». Предсказуемо менее благоприятный, чем неоплазия предыдущей группы. Наблюдается в 4,7% клинических случаев.
Злокачественные менингиомы с агрессивным инвазивным ростом, рецидив. Может создавать метастазы. У них неблагоприятный прогноз, они составляют 1%.
Клиническая картина
Характерно длительное субклиническое течение, обусловленное небольшим размером и медленным увеличением новообразования. Клинически болезнь дебютирует с симптомами классического корешкового синдрома. Во-первых, появляются симптомы раздражения спинного мозга (сильная лучевая боль, парестезия). Впоследствии интенсивность болевого синдрома уменьшается, появляется неврологический дефицит и усиливается (снижение чувствительности, мышечная слабость, гипорефлексия), связанные с потерей функции корня, подавленного опухолью. Эти клинические проявления локализуются в зоне иннервации пораженного корня.
Спинальная грудная неоплазия способна давать симптомы, имитирующие поражения соматических органов. Когда опухоль локализуется на уровне нижних грудных сегментов, появляются боли в эпигастрии, напоминающие проявления гастрита, боли в пояснице, характерные для острого панкреатита. При левостороннем расположении образования возникает кардиалгия, требующая дифференциации от стенокардии. Корневая стадия опухоли длится от нескольких месяцев до пяти лет.
По мере роста спинальная менингиома вызывает сдавление спинного мозга, что приводит к синдрому Брауна-Секара. Ниже уровня новообразования в ипсилатеральной половине тела наблюдаются центральный парез и потеря глубокой чувствительности, при контралатеральной - поверхностная гипестезия. Неврологический дефицит быстро растет, приобретая симметричный характер с симптомами полного повреждения диаметра позвоночника. Грубый центральный парез, тяжелая общая гипестезия, трофические расстройства выявляются ниже уровня повреждения; нарушение произвольного контроля функции органов малого таза.
Ассоциированные симптомы: Боль в шейном отделе позвоночника. Тетрапарез.
Спинальная грудная неоплазия способна давать симптомы, имитирующие поражения соматических органов. Когда опухоль локализуется на уровне нижних грудных сегментов, появляются боли в эпигастрии, напоминающие проявления гастрита, боли в пояснице, характерные для острого панкреатита. При левостороннем расположении образования возникает кардиалгия, требующая дифференциации от стенокардии. Корневая стадия опухоли длится от нескольких месяцев до пяти лет.
По мере роста спинальная менингиома вызывает сдавление спинного мозга, что приводит к синдрому Брауна-Секара. Ниже уровня новообразования в ипсилатеральной половине тела наблюдаются центральный парез и потеря глубокой чувствительности, при контралатеральной - поверхностная гипестезия. Неврологический дефицит быстро растет, приобретая симметричный характер с симптомами полного повреждения диаметра позвоночника. Грубый центральный парез, тяжелая общая гипестезия, трофические расстройства выявляются ниже уровня повреждения; нарушение произвольного контроля функции органов малого таза.
Ассоциированные симптомы: Боль в шейном отделе позвоночника. Тетрапарез.
Возможные осложнения
Со временем сдавление спинного мозга приводит к дегенерации и гибели его нейронов, к атрофии нервных волокон путей. В результате неврологический дефицит становится необратимым, и пациент остается инвалидом даже после удаления опухоли. Мышечная атрофия возникает на уровне поражения, меньшее спастическое повышение мышечного тонуса приводит к развитию суставных контрактур. Трофические нарушения в денервированных тканях сопровождаются снижением защитной функции кожи, что сопровождается легкой травмой и затруднением регенерации. Эти изменения способствуют инфицированию при попадании инфекционных агентов в кровоток, развитию сепсиса. Расстройства органов малого таза требуют постоянной катетеризации мочевого пузыря, что увеличивает риск инфекции при развитии уретрита, цистита и пиелонефрита. Наиболее опасным осложнением злокачественных менингиом является метастазирование.
|
|
Диагностика
Ранняя диагностика затруднена, поскольку спинальная менингиома начинается с симптомов радикулита, типичных для остеохондроза, а возраст большинства пациентов совпадает с периодом проявления дегенеративных изменений в позвоночнике. Можно заподозрить неоплазию у молодого пациента, частые рецидивы болевого синдрома, появление симптомов «потери» (неврологический дефицит), низкую эффективность стандартной терапии радикулита. Основными этапами диагностики являются:
В неврологическом состоянии в зависимости от стадии и локализации процесса определяются корневые нарушения центральной чувствительности, моно-, геми-, пара- или тетрапарез, диссоциация Брауна-Секара, полная потеря чувствительности Результаты неврологического обследования указывают на уровень и распространенность травмы.
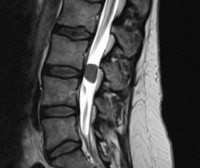
Это основной метод диагностики новообразований. Магнитно-резонансная томография позвоночника помогает определить размеры, точное местоположение, характер роста образования, степень компрессии позвоночника. При наличии противопоказаний для магнитно-резонансной томографии выполняется КТ-миелография.
• Гистологическое исследование. Гистология операционного материала проводится, в сомнительных случаях - интраоперационным исследованием. Микроскопический и гистохимический анализ делает возможным точную морфологическую верификацию опухоли, позволяет установить окончательный диагноз.
Опухоль позвоночника отличается от радикулита, межпозвонковой грыжи, невромы корешка позвоночника, гематомы, миелита, сирингомиелии. При расположении в грудном отделе необходимо исключить гастродуоденит, острый живот, ишемическую болезнь сердца. Во время магнитно-резонансной томографии менингиома требует дифференциации от других экстрамедуллярных опухолей позвоночника: нейрофибром, липом, гемангиом, хондром.
В неврологическом состоянии в зависимости от стадии и локализации процесса определяются корневые нарушения центральной чувствительности, моно-, геми-, пара- или тетрапарез, диссоциация Брауна-Секара, полная потеря чувствительности Результаты неврологического обследования указывают на уровень и распространенность травмы.
Это основной метод диагностики новообразований. Магнитно-резонансная томография позвоночника помогает определить размеры, точное местоположение, характер роста образования, степень компрессии позвоночника. При наличии противопоказаний для магнитно-резонансной томографии выполняется КТ-миелография.
• Гистологическое исследование. Гистология операционного материала проводится, в сомнительных случаях - интраоперационным исследованием. Микроскопический и гистохимический анализ делает возможным точную морфологическую верификацию опухоли, позволяет установить окончательный диагноз.
Опухоль позвоночника отличается от радикулита, межпозвонковой грыжи, невромы корешка позвоночника, гематомы, миелита, сирингомиелии. При расположении в грудном отделе необходимо исключить гастродуоденит, острый живот, ишемическую болезнь сердца. Во время магнитно-резонансной томографии менингиома требует дифференциации от других экстрамедуллярных опухолей позвоночника: нейрофибром, липом, гемангиом, хондром.
Лечение
Наиболее приемлемым методом лечения является радикальное удаление опухолевых образований. Выбор терапевтической тактики нейрохирургом делает в соответствии с расположением, характером и распространенностью процесса, общим соматическим состоянием пациента. Есть 3 основных лечения:
• Операция открытия. Удаление радикальной менингиомы проводится в микрохирургической технике. Доступ к опухоли - это ламинэктомия. Чтобы предотвратить рецидив, важно полностью удалить раковые ткани.
• Стереотаксическая хирургия. Менингиома подвергается удаленному, точно направленному воздействию ионизирующего излучения (гамма-нож) или рентгеновского излучения (кибернож). Стереотаксическое удаление является наиболее экономичным методом, который не требует разреза, сводя к минимуму воздействие на окружающие ткани. Его использование ограничено высоким процентом рецидивов.
• Противораковое лечение. Лучевая терапия назначается послеоперационно или паллиативно, если невозможно полностью удалить опухоль, злокачественный процесс. Дозиметрическое планирование выполняется индивидуально рентгенологом.
• Операция открытия. Удаление радикальной менингиомы проводится в микрохирургической технике. Доступ к опухоли - это ламинэктомия. Чтобы предотвратить рецидив, важно полностью удалить раковые ткани.
• Стереотаксическая хирургия. Менингиома подвергается удаленному, точно направленному воздействию ионизирующего излучения (гамма-нож) или рентгеновского излучения (кибернож). Стереотаксическое удаление является наиболее экономичным методом, который не требует разреза, сводя к минимуму воздействие на окружающие ткани. Его использование ограничено высоким процентом рецидивов.
• Противораковое лечение. Лучевая терапия назначается послеоперационно или паллиативно, если невозможно полностью удалить опухоль, злокачественный процесс. Дозиметрическое планирование выполняется индивидуально рентгенологом.
Список литературы
1. Патогенез менингиом (обзор литературы)/ Бекяшев А.Х. Опухоли головы и шеи. 2011.
2. Клиника, диагностика и хирургическое лечение спинальных менингиом: Автореферат диссертации/ Фомичев В.Г. 2005.
3. Результаты хирургического лечения спинальных менингиом/ Евзиков Г.Ю., Новиков В.А., Смирнов А.Ю., Буров С.А. Нейрохирургия. 2000. №3.
4. Менингиома вентральной локализации на уровне краниовертебрального перехода/ Ступак В.В., Рабинович С.С., Митюков А.Е., Пендюрин И.В., Шабанов С.В. Хирургия позвоночника. 2014.
2. Клиника, диагностика и хирургическое лечение спинальных менингиом: Автореферат диссертации/ Фомичев В.Г. 2005.
3. Результаты хирургического лечения спинальных менингиом/ Евзиков Г.Ю., Новиков В.А., Смирнов А.Ю., Буров С.А. Нейрохирургия. 2000. №3.
4. Менингиома вентральной локализации на уровне краниовертебрального перехода/ Ступак В.В., Рабинович С.С., Митюков А.Е., Пендюрин И.В., Шабанов С.В. Хирургия позвоночника. 2014.