Другие названия и синонимы
Placenta increment.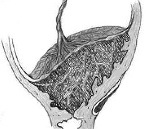
МКБ-10 коды
|
|
Описание
Приращение плаценты. Это аномалия врастания хориальных ворсинок с проникновением трофобластов в базальную падающую мембрану, миометрий, периметрию и окружающие органы. Это проявляется в отсутствии признаков отделения плаценты, обильном маточном кровотечении в последующий период, симптомах поражения соседних органов (боли в области таза, примесь крови в кале и моче, запоры ). Для диагностики используются УЗИ органов малого таза, сDC, МРТ-пельвиометрия и определение уровня АФП. Лечение включает ручное отделение плаценты, суправагинальную ампутацию матки, гистерэктомию, метропластику и нижнее кесарево сечение.
Дополнительные факты
Увеличение плаценты было впервые описано в 1836 году английским гинекологом Джеймсом Симпсоном, морфологическую основу расстройства в 1889 году определил немецкий патолог Фредерик Харт. За последние 50 лет частота патологий увеличилась более чем в десять раз: с 1: 30 000 беременных женщин в 1950-х и 60-х годах до 1: 2500 в 2007 году, что напрямую связано с быстрым увеличением числа Кесарево сечение Часто глубокая патологическая инвазия хориона связана с предлежанием плаценты. Согласно исследованиям, после первого оперативного родоразрешения риск увеличения ткани плаценты с ее проявлением увеличивается на 10%, а после 4-5-го - на 60% и более.
Причины
Патологическому росту ворсинок хориона в мембранах матки способствуют как локальные дистрофические изменения в эндометрии, так и нарушениями бластогенеза. Риск развития расстройства увеличивается с возрастом женщины и числом беременностей, которые она переносит. По мнению большинства специалистов в области акушерства, основными причинами увеличения плацентарной ткани являются:
• Рубцовые изменения в стенке матки. Предпосылками для возникновения локальной дистрофии эндометрия являются рубцы после операции, инвазивные процедуры - кесарево сечение, миомэктомия, аборт, диагностическое выскабливание. Дистрофические изменения вызваны нарушениями кровообращения и рубцовой дегенерацией эпителия.
• Заболевания матки. Нормальная архитектура эпителиальной мембраны может быть нарушена неспецифическим и специфическим эндометритом, вызванным возбудителями хламидий, гонореи, туберкулеза и других инфекционных заболеваний половых органов. Увеличение часто наблюдается при синдроме Ашермана, деформации полости матки при большой или множественной подводной миоме.
• Высокая протеолитическая активность хориона. В некоторых случаях аномалии бластогенеза проявляются не с измененным гаметогенезом и образованием пороков развития плода, а с большей инвазивной способностью хориона. Более глубокий имплантат наблюдается при нарушении баланса ферментов в системе гиалуронидаза - гиалуроновая кислота между бластоцистой и децидуальной мембраной.
Дополнительными факторами риска, способствующими аномальному росту ворсин хориона, являются низкое положение или предлежание плаценты, многоплодная беременность, послеродовая беременность, аномалии развития (матка с двумя рогами, наличие внутриматочной перегородки). Патология чаще всего выявляется у пациентов, страдающих хроническим гломерулонефритом, тяжелыми формами гестоза, при которых отмечаются нарушения микроциркуляции в различных органах, включая эндометрий и миометрий.
• Рубцовые изменения в стенке матки. Предпосылками для возникновения локальной дистрофии эндометрия являются рубцы после операции, инвазивные процедуры - кесарево сечение, миомэктомия, аборт, диагностическое выскабливание. Дистрофические изменения вызваны нарушениями кровообращения и рубцовой дегенерацией эпителия.
• Заболевания матки. Нормальная архитектура эпителиальной мембраны может быть нарушена неспецифическим и специфическим эндометритом, вызванным возбудителями хламидий, гонореи, туберкулеза и других инфекционных заболеваний половых органов. Увеличение часто наблюдается при синдроме Ашермана, деформации полости матки при большой или множественной подводной миоме.
• Высокая протеолитическая активность хориона. В некоторых случаях аномалии бластогенеза проявляются не с измененным гаметогенезом и образованием пороков развития плода, а с большей инвазивной способностью хориона. Более глубокий имплантат наблюдается при нарушении баланса ферментов в системе гиалуронидаза - гиалуроновая кислота между бластоцистой и децидуальной мембраной.
Дополнительными факторами риска, способствующими аномальному росту ворсин хориона, являются низкое положение или предлежание плаценты, многоплодная беременность, послеродовая беременность, аномалии развития (матка с двумя рогами, наличие внутриматочной перегородки). Патология чаще всего выявляется у пациентов, страдающих хроническим гломерулонефритом, тяжелыми формами гестоза, при которых отмечаются нарушения микроциркуляции в различных органах, включая эндометрий и миометрий.
Патогенез
Механизм прироста плаценты основан на несоответствии проникающей способности трофобласта толщине и структуре децидуальной оболочки. Недостаточная толщина эндометрия может быть связана с физиологической гипотрофией (функциональный слой слизистой оболочки обычно тоньше в нижнем сегменте матки) и патологическими процессами. Ситуация усугубляется увеличением протеолитической активности ферментов, которые способствуют включению бластоцисты в стенку матки. При наличии посттравматических, воспалительных, дистрофических изменений наблюдается рубцовая дегенерация губчатого слоя падающей плацентарной мембраны, вдоль которой она отклоняется на третьей стадии родов. Когда ворсинки плаценты врастают в уплотненную ткань, становится невозможным самопроизвольно отделить их от стенки матки.
Значительное истончение эпителия сопровождается частичным или полным отсутствием губчатого слоя. В результате ворсинки хориона отделяются от миометрия кластерами фибриноидов и, в более тяжелых случаях, вступают в прямой контакт с мышечными волокнами и даже растут в них на разных глубинах. Плацентарные перегородки частично сформированы из миоцитов, наблюдается обильная васкуляризация миометрия, который находится под участком плаценты. После рождения кавернозные мышечные ткани не могут сокращаться под воздействием окситоцина, что приводит к развитию массивного маточного кровотечения.
Значительное истончение эпителия сопровождается частичным или полным отсутствием губчатого слоя. В результате ворсинки хориона отделяются от миометрия кластерами фибриноидов и, в более тяжелых случаях, вступают в прямой контакт с мышечными волокнами и даже растут в них на разных глубинах. Плацентарные перегородки частично сформированы из миоцитов, наблюдается обильная васкуляризация миометрия, который находится под участком плаценты. После рождения кавернозные мышечные ткани не могут сокращаться под воздействием окситоцина, что приводит к развитию массивного маточного кровотечения.
Классификация
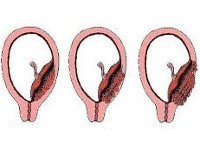
Критериями систематизации основных вариантов приращения плаценты являются зона аномального прикрепления плацентарной ткани и глубина ее роста в матке. Этот подход предлагает более точный прогноз осложнений и выбор оптимальной медицинской тактики. Приращение завершается с вовлечением всей плаценты и частично с наличием областей нормальной и патологической плаценты. В зависимости от глубины проникновения в мембрану матки различают следующие виды нарушений:
• Неверное приращение (плацента adhaerens). Имеет более благоприятный прогноз для сохранения матки. Это гораздо чаще, чем правда. Это происходит с рубцовой дегенерацией губчатого слоя. Хориальные ворсинки плотно врастают в децидуальную мембрану и достигают базальной мембраны, но не проникают в миометрий. Плацента не отделяется сама, используя специальные методы для ручного отделения плацентарной ткани и матки, вы можете обойтись без операции на полости.
• Инкремент истинно. Развивается на фоне атрофии губчатого слоя, что проявляется проникновением ворсин хориона в мышечные волокна (увеличенная плацента), в миометрий (культивируемая плацента) и за пределы матки (плацента). пророщенные). Ручное отделение плаценты невозможно. Зачастую единственным методом спасения жизни послеродового периода является хирургическое удаление матки. Частота увеличенной плаценты составляет примерно 78% от всех случаев истинного прироста, вросшего - 15%, проросшего - 7%.
• Неверное приращение (плацента adhaerens). Имеет более благоприятный прогноз для сохранения матки. Это гораздо чаще, чем правда. Это происходит с рубцовой дегенерацией губчатого слоя. Хориальные ворсинки плотно врастают в децидуальную мембрану и достигают базальной мембраны, но не проникают в миометрий. Плацента не отделяется сама, используя специальные методы для ручного отделения плацентарной ткани и матки, вы можете обойтись без операции на полости.
• Инкремент истинно. Развивается на фоне атрофии губчатого слоя, что проявляется проникновением ворсин хориона в мышечные волокна (увеличенная плацента), в миометрий (культивируемая плацента) и за пределы матки (плацента). пророщенные). Ручное отделение плаценты невозможно. Зачастую единственным методом спасения жизни послеродового периода является хирургическое удаление матки. Частота увеличенной плаценты составляет примерно 78% от всех случаев истинного прироста, вросшего - 15%, проросшего - 7%.
Клиническая картина
Клинических признаков расстройства во время беременности нет. Патология проявляется во время родов отсутствием внешних признаков отделения от места ребенка в течение получаса после изгнания ребенка: дно матки не поднимается выше от пупка плацента не выступает над симфизом, оставшийся конец пуповины не удлиняется, втягивается после воздействия на женщину и укорачивается при надавливании на живот. При ложном и истинном полном приращении послеродового кровотечения не происходит, с частичным приращением и при попытке вручную отделить культивируемую плаценту начинается обильное маточное кровотечение. На прорастание плаценты в брюшине и других органах указывают различные степени боли в области таза, трудности с дефекацией, смешивание крови в моче или кале.
Ассоциированные симптомы: Запор.
Ассоциированные симптомы: Запор.
Возможные осложнения
В случае повреждения бластогенеза, увеличение плаценты может сочетаться с пороками развития плода, хотя это не является непосредственной причиной. В предродовой фазе женщины с плацентарными нарушениями часто страдают от плацентарной недостаточности, гипоксии плода с задержкой развития и преждевременного старения плаценты. При рождении увеличение плацентарной ткани сдерживается маточным кровотечением, что может привести к значительной кровопотере, появлению геморрагического шока и смерти женщины без экстренной помощи. В редких случаях в послеродовых ложах развивается воздушная эмболия, респираторный дистресс-синдром и ДВС-синдром.
|
|
Диагностика
Для быстрого выявления патологии проводится скрининговый тест для всех беременных женщин из группы риска - многократных родов, женщин с патологией матки, низкой или нижней плацентой, пациентов, перенесших кесарево сечение, миомэктомию, повторные аборты. Наиболее информативными являются методы ультразвуковой диагностики роста плаценты:
Признаками возможного неправильного прикрепления плацентарной ткани по данным УЗИ матки и плода считается уменьшение расстояния между внеклапанными сосудами и периметром до 10 мм и менее, наличие кист в толще плаценты, гиперэхогенные включения. Вероятность роста увеличивается с обнаружением гипо- и безэховых участков с лакунарным кровотоком в стенке мышц матки.
• Цветовое доплеровское картирование (CDC). Метод считается золотым стандартом в пренатальной диагностике увеличения. Во время исследования местоположение аномальных сосудистых областей точно определяется. Патогномоничным признаком заболевания является расширение суб-плацентарного венозного комплекса. сDC также обеспечивает точную оценку глубины проникновения ворсин хориона в миометрий.
В последние годы в диагностических целях акушеры-гинекологи все чаще назначают МРТ-пельвиометрию, что позволяет в сомнительных случаях достоверно визуализировать неровности стенки матки, патологическую неоднородность структуры миометрий и плацентарные ткани. Косвенным лабораторным признаком расстройства является повышение уровня альфа-фетопротеина.
При выявлении патологии во время родов важно быстро поставить дифференциальный диагноз между ложными и истинными приращениями, используя ручное отделение плаценты. При прочной фиксации ткань плаценты может быть полностью отделена и, таким образом, остановить обильное кровотечение. На реальное увеличение указывает невозможность разделения плаценты на одну матрицу, разрывы тканей, отсутствие отдельных долей в матке. Заболевание отличается от других расстройств, сопровождающихся массивным маточным кровотечением: гипотензия матки, ИБС, коагулопатия, беременность с плацентой, обычно прикрепленной к трубному углу двойной или двойной матки, По показаниям пациентка консультируется урологом, проктологом, хирургом, анестезиологом-реаниматологом.
Признаками возможного неправильного прикрепления плацентарной ткани по данным УЗИ матки и плода считается уменьшение расстояния между внеклапанными сосудами и периметром до 10 мм и менее, наличие кист в толще плаценты, гиперэхогенные включения. Вероятность роста увеличивается с обнаружением гипо- и безэховых участков с лакунарным кровотоком в стенке мышц матки.
• Цветовое доплеровское картирование (CDC). Метод считается золотым стандартом в пренатальной диагностике увеличения. Во время исследования местоположение аномальных сосудистых областей точно определяется. Патогномоничным признаком заболевания является расширение суб-плацентарного венозного комплекса. сDC также обеспечивает точную оценку глубины проникновения ворсин хориона в миометрий.
В последние годы в диагностических целях акушеры-гинекологи все чаще назначают МРТ-пельвиометрию, что позволяет в сомнительных случаях достоверно визуализировать неровности стенки матки, патологическую неоднородность структуры миометрий и плацентарные ткани. Косвенным лабораторным признаком расстройства является повышение уровня альфа-фетопротеина.
При выявлении патологии во время родов важно быстро поставить дифференциальный диагноз между ложными и истинными приращениями, используя ручное отделение плаценты. При прочной фиксации ткань плаценты может быть полностью отделена и, таким образом, остановить обильное кровотечение. На реальное увеличение указывает невозможность разделения плаценты на одну матрицу, разрывы тканей, отсутствие отдельных долей в матке. Заболевание отличается от других расстройств, сопровождающихся массивным маточным кровотечением: гипотензия матки, ИБС, коагулопатия, беременность с плацентой, обычно прикрепленной к трубному углу двойной или двойной матки, По показаниям пациентка консультируется урологом, проктологом, хирургом, анестезиологом-реаниматологом.
Лечение
Идентификация патологии является показанием к операции. Во время пренатальной диагностики увеличения, естественные роды противопоказаны, операция выполняется, как ожидается, в 37-39 недель гестационного возраста в то же время, что и кесарево сечение, если обнаружено во время родов, это срочно по состоянию здоровья. Рекомендуемый объем операции определяется типом увеличения плаценты:
• Ручное разделение с упором. Акушерское пособие по извлечению плаценты, не отделенной от плодных оболочек, проводится под внутривенным наркозом с ложным увеличением. Во время операции акушер вручную отделяет и удаляет плотно прикрепленную плацентарную ткань.
При проникновении ворсин хориона в миометрий или их росте в гладкомышечных волокнах традиционно выполняется сувагинальная ампутация или гистерэктомия. Несмотря на травму, до недавнего времени подобные операции были единственным способом остановить кровотечение.
• Органосохраняющие вмешательства. Пренатальная диагностика с последующим кесаревым сечением или метропластикой позволяет сохранить матку с реальным приростом. Такие операции до сих пор проводились в России редко, но был накоплен положительный опыт внедрения за рубежом.
Когда стенки матки прорастают, рекомендуются комбинированные урогинекологические и проктогинекологические вмешательства, направленные на полное удаление плацентарной ткани. Экономичные хирургические методы часто дополняются эндоваскулярными методами профилактики или остановки маточного кровотечения (эмболизация маточных артерий, временное закрытие баллона). В неотложной хирургии показано, что женщина восстанавливает объем циркулирующей крови после рождения с помощью инфузионной терапии (переливание цельной крови, ее компонентов, коллоидных и кристаллоидных растворов). Симптоматическое лечение включает назначение утеротоников (при сохранении матки), гемостатов, лекарств для поддержания давления и сердечной деятельности.
• Ручное разделение с упором. Акушерское пособие по извлечению плаценты, не отделенной от плодных оболочек, проводится под внутривенным наркозом с ложным увеличением. Во время операции акушер вручную отделяет и удаляет плотно прикрепленную плацентарную ткань.
При проникновении ворсин хориона в миометрий или их росте в гладкомышечных волокнах традиционно выполняется сувагинальная ампутация или гистерэктомия. Несмотря на травму, до недавнего времени подобные операции были единственным способом остановить кровотечение.
• Органосохраняющие вмешательства. Пренатальная диагностика с последующим кесаревым сечением или метропластикой позволяет сохранить матку с реальным приростом. Такие операции до сих пор проводились в России редко, но был накоплен положительный опыт внедрения за рубежом.
Когда стенки матки прорастают, рекомендуются комбинированные урогинекологические и проктогинекологические вмешательства, направленные на полное удаление плацентарной ткани. Экономичные хирургические методы часто дополняются эндоваскулярными методами профилактики или остановки маточного кровотечения (эмболизация маточных артерий, временное закрытие баллона). В неотложной хирургии показано, что женщина восстанавливает объем циркулирующей крови после рождения с помощью инфузионной терапии (переливание цельной крови, ее компонентов, коллоидных и кристаллоидных растворов). Симптоматическое лечение включает назначение утеротоников (при сохранении матки), гемостатов, лекарств для поддержания давления и сердечной деятельности.
Список литературы
1. Врастание плаценты. Стратегия лечения. Реалии. Ближайшие перспективы/ Памфамиров Ю., Самойленко А.В. Современные инновации. 2017.
2. Диагностика, профилактика и органосохраняющие методы родоразрешения беременных с врастанием плаценты/ Хасанов А.А. Казанский медицинский журнал. 2016.
3. Лучевая диагностика и органосохраняющие операции при приращении плаценты/ Гаязов Д.Р., Терегулова Л.Е., Терегулов А.Ю., Юсупова А.Ф. Практическая медицина. 2017.
4. Органосохраняющее хирургическое лечение родильниц с патологией прикрепления плаценты: Автореферат диссертации/ Агрба И.Б. 2014.
2. Диагностика, профилактика и органосохраняющие методы родоразрешения беременных с врастанием плаценты/ Хасанов А.А. Казанский медицинский журнал. 2016.
3. Лучевая диагностика и органосохраняющие операции при приращении плаценты/ Гаязов Д.Р., Терегулова Л.Е., Терегулов А.Ю., Юсупова А.Ф. Практическая медицина. 2017.
4. Органосохраняющее хирургическое лечение родильниц с патологией прикрепления плаценты: Автореферат диссертации/ Агрба И.Б. 2014.