Другие названия и синонимы
Peptic anastomosis ulcer.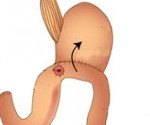
МКБ-10 коды
- МКБ-10
- K28 Гастроеюнальная язва
|
|
Описание
Язвенная анастомоз. Язвенный дефект после резекции желудка при желудочно-кишечных анастомозах. Это проявляется как боль в эпигастрии, пупочной или правой подреберье, диспепсия, потеря веса, астенический синдром. Поставлен диагноз: эзофагогастродуоденоскопия, рентгенография желудка, УЗИ брюшной полости, радионуклидная проба, гистаминовая проба, биохимический анализ крови. Антисекреторные препараты, цитопротекторы, антациды, антибактериальные средства и стимуляторы регенерации используются для лечения. При отсутствии эффекта, резекции, ваготомии, удалении желудка или его части выполняются операции на околощитовидных железах.
Дополнительные факты
В 1899 году немецкий хирург Г. Браун впервые сообщил о язве желудка, возникшей у пациента с гастроэнтеростомией. Подобный дефект изъязвления после гастрорекции был описан в 1929 году австрийским хирургом Г. Хаберером. Наблюдалось, что до 5-10% гастроэнтеростомий, 0,5-2% гастрэктомии, 0,5-1% ушных раковин антрального отдела желудка с пересечением блуждающего нерва и 5-15% дренажных вмешательств с ваготомией осложняют образование язвы анастомоза. В 90-98% случаев патология диагностируется у пациентов, перенесших операцию по поводу язв двенадцатиперстной кишки. Характерной особенностью рецидивирующей язвенной болезни желудка является более тяжелое течение с быстрым появлением опасных для жизни осложнений.
Причины
Дефект слизистой оболочки в области желудочно-тощей кишки анастомоза обычно образуется из-за технических ошибок и поддержания высокого уровня секреции пищеварительных компонентов желудочного сока после операции. По наблюдениям специалистов в области гастроэнтерологии, причинами образования язвенной болезни анастомоза являются:
• Неоправданно щадящая резекция. При удалении менее 2/3 желудка область, продуцирующая кислоту, часто сохраняется. Ситуация усугубляется отказом от пересечения блуждающего нерва или его ветвей, стимулирующего секрецию пептических факторов.
• Резекция технических ошибок в состоянии покоя. Во время операции по методу Бильрота II слизистая оболочка антрального отдела может частично оставаться на культи двенадцатиперстной кишки. Из-за прекращения кислотного тока этот участок производит избыток гастрина.
• Высокий тон блуждающего нерва. Парасимпатическая нервная система стимулирует выделение пептического сока. При вагусной гипертонии или сочетании экономичной гастрорезекции с неполной ваготомией основная причина язвенной болезни остается.
• Эндокринная патология. Рецидив возникает у 75% пациентов с синдромом Золлингера-Эллисона. Гиперсекреция желудочного сока с гиперпаратиреозом (синдром Вермера, Сиппла, Шимке) также способствует образованию язвы.
• Неоправданно щадящая резекция. При удалении менее 2/3 желудка область, продуцирующая кислоту, часто сохраняется. Ситуация усугубляется отказом от пересечения блуждающего нерва или его ветвей, стимулирующего секрецию пептических факторов.
• Резекция технических ошибок в состоянии покоя. Во время операции по методу Бильрота II слизистая оболочка антрального отдела может частично оставаться на культи двенадцатиперстной кишки. Из-за прекращения кислотного тока этот участок производит избыток гастрина.
• Высокий тон блуждающего нерва. Парасимпатическая нервная система стимулирует выделение пептического сока. При вагусной гипертонии или сочетании экономичной гастрорезекции с неполной ваготомией основная причина язвенной болезни остается.
• Эндокринная патология. Рецидив возникает у 75% пациентов с синдромом Золлингера-Эллисона. Гиперсекреция желудочного сока с гиперпаратиреозом (синдром Вермера, Сиппла, Шимке) также способствует образованию язвы.
Патогенез
Основой развития язвенного анастомоза является дисбаланс между высоким уровнем сохраняющейся продукции агрессивных компонентов желудочной секреции, оказывающих вредное воздействие на слизистую оболочку анастомоза, и уменьшением l защитных факторов. Особенности патогенеза заболевания зависят от причин рецидива язвенной болезни. При недостаточном удалении ацидогенной части желудка соляная кислота и пепсин образуются в количестве, практически сопоставимом с дооперационным периодом.
В других случаях выявляются условия, благоприятствующие гиперстимуляции теменных и главных клеток дна желудочных желез - вагусный эффект (с гипертонией или неполным пересечением блуждающего нерва), гастринемия (сохраняющая G-клетки пилорического отдела, Zollinger-). Эллисон), гиперкальциемия (при гиперпаратиреоидных состояниях)) В то же время в результате послеоперационного нарушения иннервации и кровоснабжения выработка слизи, простагландинов уменьшается в зоне анастомоза и эпителий восстанавливается медленнее. В результате действие агрессивных факторов недостаточно компенсируется защитными механизмами. В слизистой оболочке анастомоза постепенно образуется язвенный дефект.
В других случаях выявляются условия, благоприятствующие гиперстимуляции теменных и главных клеток дна желудочных желез - вагусный эффект (с гипертонией или неполным пересечением блуждающего нерва), гастринемия (сохраняющая G-клетки пилорического отдела, Zollinger-). Эллисон), гиперкальциемия (при гиперпаратиреоидных состояниях)) В то же время в результате послеоперационного нарушения иннервации и кровоснабжения выработка слизи, простагландинов уменьшается в зоне анастомоза и эпителий восстанавливается медленнее. В результате действие агрессивных факторов недостаточно компенсируется защитными механизмами. В слизистой оболочке анастомоза постепенно образуется язвенный дефект.
Клиническая картина
Заболевание развивается от 6 месяцев до 3 лет после операции. У пациентов развивается сильный «голод» и ночные боли, которые в зависимости от типа выполняемого анастомоза имеют различное расположение (пупочная область, эпигастрий, правое подреберье). Часто наблюдается иррадиация боли в левую лопатку, область сердца и поясничную область. Интенсивность болей уменьшается после приема внутрь, принимая препараты, содержащие атропин, бикарбонат натрия. Возникают диспепсические расстройства: тошнота, рвота, изжога, отрыжка кислым воздухом, метеоризм, диарея. При длительном течении язвенной болезни боль становится постоянной, ее появление теряет связь с приемом пищи или лекарств. Нарушение общего состояния пациента, в том числе ухудшение аппетита, снижение работоспособности и снижение веса. Возможна некачественная температура тела.
Ассоциированные симптомы: Гипопротеинемия. Изжога. Лейкоцитоз. Метеоризм. Отрыжка. Отсутствие аппетита. Понос (диарея). Потеря веса. Рвота. Тошнота.
Ассоциированные симптомы: Гипопротеинемия. Изжога. Лейкоцитоз. Метеоризм. Отрыжка. Отсутствие аппетита. Понос (диарея). Потеря веса. Рвота. Тошнота.
Возможные осложнения
У некоторых пациентов обнаруживается проникновение язв в соседние органы (поджелудочная железа, брыжейка) с изменением ритма и характера, типичным для боли. При формировании желудочно-кишечного свища часто наблюдается фекальная рвота. Распространенным осложнением язвенной болезни является перфорация, сопровождающаяся обильным кровотечением, которая требует немедленной медицинской помощи. Иногда происходит инвазия тощей кишки в желудок, проявляющаяся рвотой с кровью, сильной болью и появлением опухолеподобного образования в эпигастральной области. При хроническом течении заболевания может образоваться сужение анастомоза, что приводит к затруднениям при прохождении пищи. В редких случаях диагностируется язвенная злокачественность.
Диагностика
Диагноз язвенного анастомоза несложен при наличии характерной клинической картины и информации об операции. Диагностика заболевания направлена на определение местоположения и размера дефекта, выявление осложнений и сопутствующих патологий желудочно-кишечного тракта. Наиболее информативными являются:
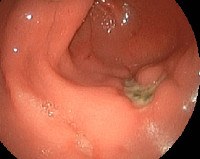
• Эзофагогастродуоденоскопия. Введение гибкого эндоскопа в пищевод и культи желудка позволяет оценить состояние анастомоза, выявить язвенную болезнь, выявить гиперемию и отек слизистой оболочки. Во время эндоскопии выполняется биопсия пораженного участка для последующего гистологического исследования.
• Рентген желудка. Контрастирование пищеварительного тракта с помощью перорального приема сульфата бария помогает обнаружить на рентгенограмме характерные признаки язвенной болезни - наличие «ниши», сближение складок слизистой оболочки. Метод также используется для оценки двигательной функции желудка.
• УЗИ брюшной полости. В ходе УЗИ можно изучить строение пищеварительного тракта и гепатобилиарной системы, жизнеспособность анастомоза. Методика дополняется дуплексным сканированием кровеносных сосудов для выявления патологии чревного ствола, брюшной аорты.
• Исследование радионуклидов. Внутривенное введение препарата, меченного радиоизотопом, проводится для определения секреторной функции культи желудка. При язвенной болезни отмечается чрезмерное накопление изотопа в области анастомоза, что указывает на левую область антрального отдела желудка.
• Тест на гистамин. Способ позволяет изучить базальную и стимулированную секрецию желудочных желез. Исследование является весьма информативным для диагностики синдрома Золлингера-Эллисона, при котором наблюдается высокая активность базальной секреции, слабый ответ на подкожное введение гистамина.
При клиническом анализе крови наблюдается умеренный лейкоцитоз, небольшое увеличение СОЭ, количество гемоглобина и эритроцитов может уменьшиться, что является признаком кровотечения из язвенной болезни. В биохимическом анализе крови определяются гипопротеинемия, увеличение содержания гастрина (при болезни Золлингера-Эллисона), повышение уровня кальция и гормона околощитовидной железы (при гиперпаратиреозе). Чтобы оценить качество выполненной ваготомии, проводится тест на инсулин, положительный результат которого указывает на безопасность блуждающих нервных волокон.
Дифференциальный диагноз ставится при других видах заболеваний оперированного желудка, злокачественной неоплазии желудка, первичной язве тонкой кишки, недостаточности анастомоза, остром аппендиците, панкреатите, холецистите. Помимо гастроэнтеролога, пациенту нужна консультация хирурга, онколога, гематолога, эндокринолога.
• Эзофагогастродуоденоскопия. Введение гибкого эндоскопа в пищевод и культи желудка позволяет оценить состояние анастомоза, выявить язвенную болезнь, выявить гиперемию и отек слизистой оболочки. Во время эндоскопии выполняется биопсия пораженного участка для последующего гистологического исследования.
• Рентген желудка. Контрастирование пищеварительного тракта с помощью перорального приема сульфата бария помогает обнаружить на рентгенограмме характерные признаки язвенной болезни - наличие «ниши», сближение складок слизистой оболочки. Метод также используется для оценки двигательной функции желудка.
• УЗИ брюшной полости. В ходе УЗИ можно изучить строение пищеварительного тракта и гепатобилиарной системы, жизнеспособность анастомоза. Методика дополняется дуплексным сканированием кровеносных сосудов для выявления патологии чревного ствола, брюшной аорты.
• Исследование радионуклидов. Внутривенное введение препарата, меченного радиоизотопом, проводится для определения секреторной функции культи желудка. При язвенной болезни отмечается чрезмерное накопление изотопа в области анастомоза, что указывает на левую область антрального отдела желудка.
• Тест на гистамин. Способ позволяет изучить базальную и стимулированную секрецию желудочных желез. Исследование является весьма информативным для диагностики синдрома Золлингера-Эллисона, при котором наблюдается высокая активность базальной секреции, слабый ответ на подкожное введение гистамина.
При клиническом анализе крови наблюдается умеренный лейкоцитоз, небольшое увеличение СОЭ, количество гемоглобина и эритроцитов может уменьшиться, что является признаком кровотечения из язвенной болезни. В биохимическом анализе крови определяются гипопротеинемия, увеличение содержания гастрина (при болезни Золлингера-Эллисона), повышение уровня кальция и гормона околощитовидной железы (при гиперпаратиреозе). Чтобы оценить качество выполненной ваготомии, проводится тест на инсулин, положительный результат которого указывает на безопасность блуждающих нервных волокон.
Дифференциальный диагноз ставится при других видах заболеваний оперированного желудка, злокачественной неоплазии желудка, первичной язве тонкой кишки, недостаточности анастомоза, остром аппендиците, панкреатите, холецистите. Помимо гастроэнтеролога, пациенту нужна консультация хирурга, онколога, гематолога, эндокринолога.
|
|
Лечение
В большинстве случаев эффективно принимать препараты, снижающие секреторную функцию желудка - ингибиторы М-холинергических рецепторов, блокаторы H2-гистамина, ингибиторы протонной помпы в сочетании с цитопротекторными, антацидными и регенеративными агентами. При возможном хеликобактериозе антибактериальная ликвидация возбудителя проводится с помощью β-лактамных пенициллинов, макролидов и других антибиотиков. Дополнением к фармакологической терапии является коррекция диеты. Хирургическое лечение рекомендуется пациентам с рефрактерной язвенной болезнью, гастриномой и осложненным заболеванием. Учитывая клиническую ситуацию, они выполняют:
• Корректирующее действие. Они устраняют механические или функциональные расстройства пищеварения. Создание условий для максимального физиологического переваривания пищи обеспечивается резекцией с образованием нового анастомоза, трансторакального или поддиафрагмального ствола, селективной проксимальной ваготомией, сочетанием этих операций.
• Удаление пораженной части или органа. При повторных язвах желудка пациенты с болезнью Золлингера-Эллисона показаны для удаления доброкачественной опухоли желудка (одиночная гастринома), для резекции желудка с ваготомией и для полной гастрэктомии. Для исправления гипертиреоза проводится промежуточное или полное удаление околощитовидных желез.
• Корректирующее действие. Они устраняют механические или функциональные расстройства пищеварения. Создание условий для максимального физиологического переваривания пищи обеспечивается резекцией с образованием нового анастомоза, трансторакального или поддиафрагмального ствола, селективной проксимальной ваготомией, сочетанием этих операций.
• Удаление пораженной части или органа. При повторных язвах желудка пациенты с болезнью Золлингера-Эллисона показаны для удаления доброкачественной опухоли желудка (одиночная гастринома), для резекции желудка с ваготомией и для полной гастрэктомии. Для исправления гипертиреоза проводится промежуточное или полное удаление околощитовидных желез.
Список литературы
1. Хирургия язвенной болезни желудка и дв嬬¬надцатиперстной кишки/ Черноусов А.Ф., Богопольский П.М., Курбанов Ф.С. 1996.
2. Пептическая язва анастомоза/ Быков А.Д., Быкова Ю.А., Белоусова С.А. Бюллетень ВСНЦ СО РАМН - 2010 - №3.
3. Пептическая язва гастроэнтероанастомоза: Диссертация/ Кириллов О. В. 2005.
2. Пептическая язва анастомоза/ Быков А.Д., Быкова Ю.А., Белоусова С.А. Бюллетень ВСНЦ СО РАМН - 2010 - №3.
3. Пептическая язва гастроэнтероанастомоза: Диссертация/ Кириллов О. В. 2005.