Другие названия и синонимы
Atherosclerosis of the abdominal aorta.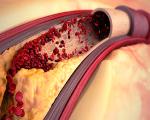
МКБ-10 коды
- МКБ-10
- I70.0 Атеросклероз аорты
|
|
Описание
Атеросклероз брюшной аорты. Это окклюзионное заболевание, сопровождающееся отложением липидов в стенке сосуда с первичным поражением нисходящей аорты брюшной полости. Основными симптомами являются тяжесть и боль в животе после еды, нарушения стула, прогрессирующая потеря веса. Для диагностики используются инструментальные исследования: УЗИ сосудов брюшной полости, КТ, аортография, ангиоскопия. Вспомогательные методы включают липидный профиль, коагулограмму. Консервативное лечение использует гиполипидемические препараты и антикоагулянты. В случае осложнений проводится эндоваскулярная и открытая операция.
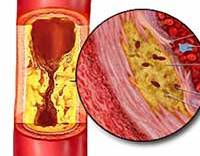
Дополнительные факты
Атеросклероз (от греческого слова «атера» - каша и «склероз» - закаливание) называется «болезнью цивилизации». В развитых странах он занимает первое место среди причин смерти (в России - 53-55% в структуре смертности). Атеросклероз брюшной аорты является наиболее распространенной и самой ранней патологией по сравнению с другими локализациями атеросклеротических поражений. Симптомы заболевания чаще встречаются у мужчин в возрасте от 40 до 70 лет. У женщин риск развития заболевания увеличивается после менопаузы.
Причины
Атеросклероз брюшной аорты является одним из вариантов системного атеросклероза и имеет одинаковую этиологию. Заболевание развивается с комбинированным воздействием нескольких факторов риска. Для появления атеросклероза аорты все предпосылки не обязательны, но сочетание нескольких из них связано с повышенной вероятностью патологических изменений. В современной кардиологии все причины делятся на неконтролируемые и контролируемые.
• Первым неконтролируемым фактором считается возраст - заболевание поражает около 30% людей старше 50 лет, а после 65-70 лет это число достигает 60%.
• Второй фактор называется пол - у мужчин до 55 лет аорта поражается в 3-4 раза чаще, и, как правило, симптомы атеросклероза появляются у них на 10 лет раньше, чем у женщин.
• Третий неконтролируемый фактор - наследственность. Риск патологии значительно выше у людей, имеющих близких родственников с ишемической болезнью сердца.
Есть больше факторов риска, управляемых. Они вызваны патологическими состояниями, неправильным образом жизни. Ученые полагают, что это предварительные условия, которые играют ключевую роль в нарушении липидного обмена и отложении холестериновых бляшек. Основными модифицируемыми факторами, приводящими к развитию атеросклероза брюшной аорты, являются:
Основной причиной атеросклеротических изменений является нарушение липидного обмена с повышением уровня холестерина. Дислипидемия встречается у каждого пятого взрослого, что способствует плохому питанию и отсутствию физических упражнений.
• Высокое кровяное давление. Гипертония, при которой не проводится адекватного лечения для контроля артериального давления, увеличивает в 3,2-4 раза вероятность повреждения различных частей брюшной аорты. Основную роль играет постоянное повреждающее воздействие на внутреннюю поверхность сосуда, нарушение выработки вазоконстрикторных веществ.
У курильщиков с длительным анамнезом симптомы атеросклероза встречаются в 2-3 раза чаще, чем у некурящих. Появление липидных бляшек связано с токсическим воздействием сигаретных смол на сосудистую стенку и с нарушением фибринолитической функции крови.
На развитие заболевания в основном влияет сахарный диабет 2 типа, лечение которого выбрано неправильно. При декомпенсации углеводного обмена частота атеросклероза аорты увеличивается у мужчин в 2-3 раза, у женщин в 3-7 раз.
• Хроническое воспаление. На сегодняшний день было получено много доказательств наличия воспалительного процесса в атеросклеротической бляшке. Установлено, что повышение уровня С-реактивного белка в крови и специфических цитокинов коррелирует с высоким риском развития атеросклероза брюшной аорты.
• Первым неконтролируемым фактором считается возраст - заболевание поражает около 30% людей старше 50 лет, а после 65-70 лет это число достигает 60%.
• Второй фактор называется пол - у мужчин до 55 лет аорта поражается в 3-4 раза чаще, и, как правило, симптомы атеросклероза появляются у них на 10 лет раньше, чем у женщин.
• Третий неконтролируемый фактор - наследственность. Риск патологии значительно выше у людей, имеющих близких родственников с ишемической болезнью сердца.
Есть больше факторов риска, управляемых. Они вызваны патологическими состояниями, неправильным образом жизни. Ученые полагают, что это предварительные условия, которые играют ключевую роль в нарушении липидного обмена и отложении холестериновых бляшек. Основными модифицируемыми факторами, приводящими к развитию атеросклероза брюшной аорты, являются:
Основной причиной атеросклеротических изменений является нарушение липидного обмена с повышением уровня холестерина. Дислипидемия встречается у каждого пятого взрослого, что способствует плохому питанию и отсутствию физических упражнений.
• Высокое кровяное давление. Гипертония, при которой не проводится адекватного лечения для контроля артериального давления, увеличивает в 3,2-4 раза вероятность повреждения различных частей брюшной аорты. Основную роль играет постоянное повреждающее воздействие на внутреннюю поверхность сосуда, нарушение выработки вазоконстрикторных веществ.
У курильщиков с длительным анамнезом симптомы атеросклероза встречаются в 2-3 раза чаще, чем у некурящих. Появление липидных бляшек связано с токсическим воздействием сигаретных смол на сосудистую стенку и с нарушением фибринолитической функции крови.
На развитие заболевания в основном влияет сахарный диабет 2 типа, лечение которого выбрано неправильно. При декомпенсации углеводного обмена частота атеросклероза аорты увеличивается у мужчин в 2-3 раза, у женщин в 3-7 раз.
• Хроническое воспаление. На сегодняшний день было получено много доказательств наличия воспалительного процесса в атеросклеротической бляшке. Установлено, что повышение уровня С-реактивного белка в крови и специфических цитокинов коррелирует с высоким риском развития атеросклероза брюшной аорты.
Патогенез
Согласно липидной гипотезе, образование бляшек связано с высоким содержанием циркулирующих триглицеридов, захваченных макрофагами. При длительном процессе эндотелий (внутренний слой сосудистой стенки) и макрофаги повреждаются, в результате чего липиды накапливаются в межклеточном пространстве. Дальнейшее прогрессирование атеросклероза сопровождается фиброзом и образованием специфической плотной бляшки.
Некоторые кардиологи называют воспалительное или токсическое эндотелиальное повреждение основным патогенным механизмом. Согласно этой теории, липидные отложения появляются вторично в местах хронического воспаления. Моноклональная теория патогенеза атеросклероза включает мутацию гена, который контролирует клеточный цикл. В результате происходит неконтролируемая пролиферация клеток в сосудистой стенке, которая запускает атеросклеротический процесс.
Некоторые кардиологи называют воспалительное или токсическое эндотелиальное повреждение основным патогенным механизмом. Согласно этой теории, липидные отложения появляются вторично в местах хронического воспаления. Моноклональная теория патогенеза атеросклероза включает мутацию гена, который контролирует клеточный цикл. В результате происходит неконтролируемая пролиферация клеток в сосудистой стенке, которая запускает атеросклеротический процесс.
Классификация
Атеросклеротические изменения брюшной аорты выделяются в одном эпизоде. Отдельно описан синдром Лериша - атеросклероз бифуркации аорты и начальных сегментов подвздошных артерий. На практике клиницисты используют классификацию изменений брюшной аорты в зависимости от высоты липидной пластинки. По классификации хирурга А.В. Покровский (1976), используемый в России, различает три типа окклюзии:
Атеросклеротическое повреждение определяется сразу после отъезда почечных артерий или на расстоянии 2 см от этого места.
Закупорка брюшной аорты липидным налетом происходит в месте секреции нижней брыжеечной артерии (до уровня 3 поясничного позвонка).
В этом клиническом варианте атеросклероза патологический процесс влияет на дистальный отдел нисходящей аорты, ее вилку.
Атеросклеротическое повреждение определяется сразу после отъезда почечных артерий или на расстоянии 2 см от этого места.
Закупорка брюшной аорты липидным налетом происходит в месте секреции нижней брыжеечной артерии (до уровня 3 поясничного позвонка).
В этом клиническом варианте атеросклероза патологический процесс влияет на дистальный отдел нисходящей аорты, ее вилку.
Клиническая картина
Около 10-15% атеросклеротических поражений нисходящей части аорты протекают бессимптомно. В других случаях развивается симптоматический комплекс ишемического живота («брюшная жаба»). Заболевание имеет хроническое течение. Первые симптомы включают в себя тяжесть в животе через 20-30 минут после еды, особенно жирную пищу. Ощущения сочетаются с тянущей болью в области пупка или эпигастральной области, которая исчезает через 2-3 часа.
Когда нарушения кровообращения ухудшаются, нарушается функция кишечника. Пациенты жалуются на частую диарею с выделением темного кала или запор, иногда эти симптомы чередуются. После тяжелой еды могут возникнуть сильные боли в животе, возможны тошнота и рвота. Диспепсические расстройства приводят к постепенному снижению аппетита и прогрессирующей потере веса. Часто такие пациенты проходят длительное лечение у гастроэнтеролога.
При синдроме Лериша боль ощущается в мышцах ягодиц, бедер и поясничной области. Тазовая ишемия проявляется импотенцией, обнаруженной у 50% мужчин с атеросклерозом дистальной аорты. При этом типе патологии часто прикрепляются облитерирующий атеросклероз артерий нижних конечностей, симптомы которого включают перемежающуюся хромоту и трофические изменения в конечностях.
Ассоциированные симптомы: Боль в области пупка. Гиперхолестеринемия. Онемение ноги. Тяжесть. Тяжесть в животе. Хромота.
Когда нарушения кровообращения ухудшаются, нарушается функция кишечника. Пациенты жалуются на частую диарею с выделением темного кала или запор, иногда эти симптомы чередуются. После тяжелой еды могут возникнуть сильные боли в животе, возможны тошнота и рвота. Диспепсические расстройства приводят к постепенному снижению аппетита и прогрессирующей потере веса. Часто такие пациенты проходят длительное лечение у гастроэнтеролога.
При синдроме Лериша боль ощущается в мышцах ягодиц, бедер и поясничной области. Тазовая ишемия проявляется импотенцией, обнаруженной у 50% мужчин с атеросклерозом дистальной аорты. При этом типе патологии часто прикрепляются облитерирующий атеросклероз артерий нижних конечностей, симптомы которого включают перемежающуюся хромоту и трофические изменения в конечностях.
Ассоциированные симптомы: Боль в области пупка. Гиперхолестеринемия. Онемение ноги. Тяжесть. Тяжесть в животе. Хромота.
|
|
Возможные осложнения
Наиболее распространенным осложнением атеросклероза брюшной аорты является ее аневризма. В этом состоянии патогномоничные клинические симптомы в течение длительного времени отсутствуют, развивается тяжелая кишечная ишемия. Если радикальное лечение не назначено, больные умирают в течение 2-3 лет. При аневризме существует риск ее самопроизвольного разрыва, который у 50% пациентов заканчивается смертью в первый день.
Образование крупных бляшек, которые могут оторваться и закупорить брыжеечные сосуды, чревато острой брыжеечной ишемией, при которой необходимо срочное хирургическое лечение. Клинически состояние проявляется синдромом «острого живота». При этом осложнении атеросклероза быстро развивается некроз кишечного тракта и перитонит. Брыжеечная ишемия особенно опасна для пожилых и старческих из-за высокого риска смерти.
Образование крупных бляшек, которые могут оторваться и закупорить брыжеечные сосуды, чревато острой брыжеечной ишемией, при которой необходимо срочное хирургическое лечение. Клинически состояние проявляется синдромом «острого живота». При этом осложнении атеросклероза быстро развивается некроз кишечного тракта и перитонит. Брыжеечная ишемия особенно опасна для пожилых и старческих из-за высокого риска смерти.
Диагностика
Обследование пациентов, у которых выявлены возможные симптомы атеросклероза брюшной части аорты, проводится терапевтом совместно с кардиологом. При физикальном осмотре аорты в области пупка нет, аускультация в эпигастрии слышна систолический шум. Для подтверждения диагноза назначается лабораторно-инструментальный комплекс, включающий такие методы, как:
• УЗИ аорты и ее ветвей. Дуплексное сканирование брюшных сосудов выявляет признаки атеросклероза в виде утолщения и уплотнения стенки аорты, бугристых контуров атеросклеротических бляшек, которые закрывают просвет сосудов. Ультразвук также позволяет измерять кровоток в пораженных сосудах.
• Рентгенологические исследования. КТ аорты проводится для детального изучения морфологических изменений в сосуде, определения их степени и локализации. Для лучшей визуализации введены парамагнитные контрастные вещества. Для уточнения диагноза используется МРТ сосудов.
Инвазивное исследование брюшной аорты дает наиболее достоверные результаты в отношении атеросклероза. На ангиограммах, стабильных или нестабильных бляшках, сужении кровеносных сосудов, распространяющихся на органы брюшной полости и таза, видны конечности. Альтернативой является ангиоскопия - эндоскопическое исследование внутренней поверхности сосуда.
• Лабораторные методы. Необходимо составить профиль липидов крови, по результатам которого выявляется повышение уровня общего холестерина и триглицеридов, снижение антиатеросклеротического индекса ЛПВП. Чтобы оценить риск тромбоза, исследуется коагулограмма.
• УЗИ аорты и ее ветвей. Дуплексное сканирование брюшных сосудов выявляет признаки атеросклероза в виде утолщения и уплотнения стенки аорты, бугристых контуров атеросклеротических бляшек, которые закрывают просвет сосудов. Ультразвук также позволяет измерять кровоток в пораженных сосудах.
• Рентгенологические исследования. КТ аорты проводится для детального изучения морфологических изменений в сосуде, определения их степени и локализации. Для лучшей визуализации введены парамагнитные контрастные вещества. Для уточнения диагноза используется МРТ сосудов.
Инвазивное исследование брюшной аорты дает наиболее достоверные результаты в отношении атеросклероза. На ангиограммах, стабильных или нестабильных бляшках, сужении кровеносных сосудов, распространяющихся на органы брюшной полости и таза, видны конечности. Альтернативой является ангиоскопия - эндоскопическое исследование внутренней поверхности сосуда.
• Лабораторные методы. Необходимо составить профиль липидов крови, по результатам которого выявляется повышение уровня общего холестерина и триглицеридов, снижение антиатеросклеротического индекса ЛПВП. Чтобы оценить риск тромбоза, исследуется коагулограмма.
Лечение
Лечение атеросклероза брюшной аорты уменьшает симптомы ишемии органа, восстанавливает основной кровоток. Лечение проводится амбулаторно, и госпитализация указывается по мере прогрессирования заболевания. Требуется щадящая диета с ограниченным количеством животных жиров, при остром развитии ишемии - парентеральное питание. Лечение наркомании предполагает прием таких препаратов, как:
• Липидопонижающие препараты. Основной класс препаратов, которые принимаются на всю жизнь и замедляют симптомы атеросклеротического прогрессирования. Лечение проводится статинами, фибратами и секвестрантами желчных кислот. Полиненасыщенные жирные кислоты используются с хорошими результатами.
Препараты улучшают реологические свойства крови и предотвращают образование тромбов, что значительно снижает риск сердечно-сосудистых осложнений. Больничное лечение включает введение низкомолекулярных гепаринов; Антиагрегантные препараты отбираются для длительного применения.
Препараты эффективно улучшают микроциркуляцию и вторичный кровоток. Лечение ангиопротекторами предотвращает воспаление и повреждение свободными радикалами сосудистого эндотелия.
Специализированные клиники практикуют лечение атеросклероза брюшной аорты. Для снижения уровня холестерина в плазме рекомендуется аферез ЛПНП. Метод показан для радикального лечения случаев лекарственно-устойчивых заболеваний. Чтобы снизить вероятность сердечно-сосудистых кризов, рекомендуется процедура иммуносорбции липопротеинов.
В кардиохирургии используются как открытые операции на аорте, так и минимально инвазивные эндоваскулярные процедуры. Стентирование сосудов выполняется для устранения ишемии нижней части тела и нормализации гемодинамических показателей. Операция обеспечивает радикальное лечение осложненного атеросклероза. Инструментально подтвержденные симптомы аневризмы брюшной аорты служат показанием для открытой резекции с другим протезированием.
• Липидопонижающие препараты. Основной класс препаратов, которые принимаются на всю жизнь и замедляют симптомы атеросклеротического прогрессирования. Лечение проводится статинами, фибратами и секвестрантами желчных кислот. Полиненасыщенные жирные кислоты используются с хорошими результатами.
Препараты улучшают реологические свойства крови и предотвращают образование тромбов, что значительно снижает риск сердечно-сосудистых осложнений. Больничное лечение включает введение низкомолекулярных гепаринов; Антиагрегантные препараты отбираются для длительного применения.
Препараты эффективно улучшают микроциркуляцию и вторичный кровоток. Лечение ангиопротекторами предотвращает воспаление и повреждение свободными радикалами сосудистого эндотелия.
Специализированные клиники практикуют лечение атеросклероза брюшной аорты. Для снижения уровня холестерина в плазме рекомендуется аферез ЛПНП. Метод показан для радикального лечения случаев лекарственно-устойчивых заболеваний. Чтобы снизить вероятность сердечно-сосудистых кризов, рекомендуется процедура иммуносорбции липопротеинов.
В кардиохирургии используются как открытые операции на аорте, так и минимально инвазивные эндоваскулярные процедуры. Стентирование сосудов выполняется для устранения ишемии нижней части тела и нормализации гемодинамических показателей. Операция обеспечивает радикальное лечение осложненного атеросклероза. Инструментально подтвержденные симптомы аневризмы брюшной аорты служат показанием для открытой резекции с другим протезированием.
Прогноз
Прогноз благоприятный в тех случаях, когда атеросклероз брюшной аорты выявляется на ранней стадии и выбирается комплексное и эффективное лечение. Чтобы снизить риск осложнений, пациенту назначают регулярные осмотры у кардиолога. При острой ишемии кишечника в результате атеросклероза сосудов, которые ее снабжают, прогноз зависит от пунктуальности медицинской помощи, поскольку в первые часы изменения носят обратимый характер.
Профилактика
Профилактика - это устранение управляемых факторов риска. Для нормализации липидного профиля крови назначают специальную диету, потерю веса и жизнеспособную физическую активность. Если симптомы атеросклероза и гипертонии сочетаются, антигипертензивные препараты используются для достижения целевого уровня артериального давления. Проводится лечение для коррекции гипергликемии и других симптомов метаболического синдрома.
Список литературы
1. Кардиология: Национальное руководство// под ред. Шляхто Е.В. 2019.
2. Атеросклероз брюшной аорты и артерий нижних конечностей: Клинические рекомендации. 2016.
3. Руководство по кардиологии/под ред. В. Н. Коваленко. 2008.
4. Клиническая кардиология/ Амосова М. 1997.
2. Атеросклероз брюшной аорты и артерий нижних конечностей: Клинические рекомендации. 2016.
3. Руководство по кардиологии/под ред. В. Н. Коваленко. 2008.
4. Клиническая кардиология/ Амосова М. 1997.
|
|