Другие названия и синонимы
Appendicitis during pregnancy.
МКБ-10 коды
- МКБ-10
- K35 Острый аппендицит
|
|
Описание
Аппендицит при беременности. Острое или хроническое воспаление червеобразного отростка, возникшее у женщины во время гестации, в родах или сразу после них. Проявляется внезапной постоянной или приступообразной болью разной интенсивности в правых отделах живота, повышением температуры, тошнотой, рвотой. Диагностируется с помощью физикального осмотра, трансабдоминального УЗИ, лабораторных исследований крови, экстренной диагностической лапароскопии. Лечение оперативное с удалением аппендикса и последующей терапией для предупреждения осложнений и возможного прерывания беременности.
Дополнительные факты
Острый аппендицит является наиболее распространённой абдоминальной хирургической патологией у беременных. Он выявляется у 0,05-0,12% женщин, вынашивающих ребёнка. Заболеваемость воспалением аппендикулярного отростка при беременности несколько выше, чем у небеременных. До 19-32% случаев острого аппендицита возникает в 1-м триместре, 44-66% - во 2-м, 15-16% - в 3-м, 6-8% - после окончания родов. Отмечаются спорадические случаи воспаления аппендикса в родах. Актуальность рассмотрения аппендицита при гестации как особой разновидности заболевания обусловлена стёртостью клинической картины и его выявлением на поздних деструктивных стадиях, когда прогноз для матери и ребёнка ухудшается. Так, у беременных гангренозная форма воспаления наблюдается в 5-6 раз, а перфоративная - в 4-5 раз чаще по сравнению с небеременными женщинами. Именно деструктивные варианты зачастую провоцируют прерывание гестации и гибель плода.
Причины
Воспаление аппендикулярного отростка в период гестации возникает за счёт патологической активации смешанной микрофлоры, которая обитает в просвете кишечника. Возбудителями заболевания обычно становятся анаэробные неспорообразующие бактерии (кокки, бактероиды), реже - стафилококки, энтерококки, кишечные палочки. При беременности существует ряд дополнительных факторов, способствующих развитию аппендицита:
• Смещение слепой кишки и аппендикса. Под давлением растущей матки начальные отделы толстого кишечника постепенно смещаются вверх и кнаружи. В результате червеобразный отросток может перегибаться, растягиваться, нарушается его опорожнение, ухудшается кровоснабжение. Подвижность и нетипичное размещение органа препятствуют защитному спаечному ограничению воспаления.
• Запоры. До двух третей беременных и каждая третья роженица испытывают затруднения с опорожнением кишечника. Это связано с ухудшением перистальтики из-за снижения чувствительности мышечной стенки к стимуляторам сокращений и угнетающим действием прогестерона. При запорах содержимое аппендикулярного отростка застаивается, а вирулентность кишечной флоры повышается.
• Снижение кислотности желудочного сока. Хотя для беременности более характерна повышенная кислотность, у части пациенток, страдающих хроническим гипоацидным гастритом, смещение внутренних органов приводит к обострению заболевания. Желудочный сок перестаёт выполнять защитную функцию, что приводит к активации микрофлоры желудочно-кишечного тракта.
• Нарушение иммунной реактивности. Относительный физиологический иммунодефицит является одним из механизмов защиты плода от отторжения организмом матери. Кроме того, при беременности происходит перераспределение антител для обеспечения гуморального иммунитета ребёнка. Дополнительным фактором становится компенсаторная перестройка лимфоидной ткани слепой кишки.
• Смещение слепой кишки и аппендикса. Под давлением растущей матки начальные отделы толстого кишечника постепенно смещаются вверх и кнаружи. В результате червеобразный отросток может перегибаться, растягиваться, нарушается его опорожнение, ухудшается кровоснабжение. Подвижность и нетипичное размещение органа препятствуют защитному спаечному ограничению воспаления.
• Запоры. До двух третей беременных и каждая третья роженица испытывают затруднения с опорожнением кишечника. Это связано с ухудшением перистальтики из-за снижения чувствительности мышечной стенки к стимуляторам сокращений и угнетающим действием прогестерона. При запорах содержимое аппендикулярного отростка застаивается, а вирулентность кишечной флоры повышается.
• Снижение кислотности желудочного сока. Хотя для беременности более характерна повышенная кислотность, у части пациенток, страдающих хроническим гипоацидным гастритом, смещение внутренних органов приводит к обострению заболевания. Желудочный сок перестаёт выполнять защитную функцию, что приводит к активации микрофлоры желудочно-кишечного тракта.
• Нарушение иммунной реактивности. Относительный физиологический иммунодефицит является одним из механизмов защиты плода от отторжения организмом матери. Кроме того, при беременности происходит перераспределение антител для обеспечения гуморального иммунитета ребёнка. Дополнительным фактором становится компенсаторная перестройка лимфоидной ткани слепой кишки.
Патогенез
В развитии аппендицита во время беременности играет роль сочетание окклюзивных и неокклюзивных механизмов. Почти в двух третях случаев заболевание начинается с нарушения оттока содержимого аппендикса из-за запоров, перегиба и гиперплазии лимфоидной ткани. У части беременных аппендицит становится результатом ишемии смещённого отростка. Постепенное растяжение стенок органа под давлением скапливающейся слизи, выпота и газов делает его уязвимым для повреждения микроорганизмами, обитающими в кишечнике. Ситуация усугубляется нарушениями кровоснабжения, возникшими в результате смещения и растяжения органа, а также изначально высокой вирулентностью флоры на фоне снижения иммунитета.
Под действием токсинов, массово производимых микроорганизмами, изъязвляется слизистая оболочка отростка (первичный аффект Ашоффа). В ответ на действие инфекционных агентов начинается локальная воспалительная реакция с выделением большого количества интерлейкинов и других медиаторов. Сначала процесс воспаления локализуется в червеобразном отростке, однако деструкция мускульного слоя приводит к разрыву органа и вовлечению брюшины. Особенностью аппендицита при беременности является более быстрая генерализация за счёт смещения аппендикса и иммунных нарушений.
Под действием токсинов, массово производимых микроорганизмами, изъязвляется слизистая оболочка отростка (первичный аффект Ашоффа). В ответ на действие инфекционных агентов начинается локальная воспалительная реакция с выделением большого количества интерлейкинов и других медиаторов. Сначала процесс воспаления локализуется в червеобразном отростке, однако деструкция мускульного слоя приводит к разрыву органа и вовлечению брюшины. Особенностью аппендицита при беременности является более быстрая генерализация за счёт смещения аппендикса и иммунных нарушений.
Классификация
Систематизация форм заболевания у беременных соответствует общеклинической классификации, используемой отечественными хирургами. В её основу положены критерии остроты патологии, наличия осложнений и особенностей морфологических процессов, происходящих в аппендикулярном отростке. По скорости развития, длительности и выраженности симптоматики различают острый и хронический (первичный или рецидивирующий) аппендицит. С клинической точки зрения важно учитывать морфологические формы заболевания, которые фактически являются стадиями его развития. Выделяют такие варианты воспаления, как:
• Катаральное. В воспалительный процесс вовлечены слизистая аппендикса и его подслизистый слой. Наиболее лёгкая форма заболевания, которая длится около 6 часов и диагностируется у 13-15% беременных.
• Флегмонозное. Воспаление распространяется на мышечный слой и серозную оболочку. Прогноз аппендицита становится более серьёзным. Флегмона аппендикса наблюдается в 70-72% случаев и продолжается от 6 до 24 часов.
• Гангренозное. Характеризуется частичной или полной деструкцией аппендикулярного отростка. Прогностически наиболее неблагоприятная форма заболевания. Выявляется у 12-17% пациенток через 24-72 часа от начала воспаления.
Сравнительное учащение деструктивных флегмонозной и гангренозной форм аппендицита в гестационном периоде по отношению к основной популяции связано с более поздним обращением за медицинской помощью при стёртой клинической симптоматике. Для более точного прогнозирования и выбора хирургической тактики при беременности обоснованным является выделение осложнённых вариантов воспаления, при которых формируются периаппендикулярный и другие абсцессы брюшной полости, развиваются перитонит, периаппендицит, пилефлебит, абдоминальный сепсис.
• Катаральное. В воспалительный процесс вовлечены слизистая аппендикса и его подслизистый слой. Наиболее лёгкая форма заболевания, которая длится около 6 часов и диагностируется у 13-15% беременных.
• Флегмонозное. Воспаление распространяется на мышечный слой и серозную оболочку. Прогноз аппендицита становится более серьёзным. Флегмона аппендикса наблюдается в 70-72% случаев и продолжается от 6 до 24 часов.
• Гангренозное. Характеризуется частичной или полной деструкцией аппендикулярного отростка. Прогностически наиболее неблагоприятная форма заболевания. Выявляется у 12-17% пациенток через 24-72 часа от начала воспаления.
Сравнительное учащение деструктивных флегмонозной и гангренозной форм аппендицита в гестационном периоде по отношению к основной популяции связано с более поздним обращением за медицинской помощью при стёртой клинической симптоматике. Для более точного прогнозирования и выбора хирургической тактики при беременности обоснованным является выделение осложнённых вариантов воспаления, при которых формируются периаппендикулярный и другие абсцессы брюшной полости, развиваются перитонит, периаппендицит, пилефлебит, абдоминальный сепсис.
Клиническая картина
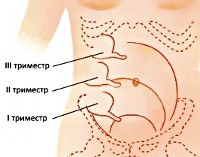
В I триместре признаки заболевания практически такие же, как и вне периода беременности. Пациентка обычно ощущает внезапную режущую боль справа в подвздошной области, которая носит постоянный или приступообразный характер, может иррадиировать в низ живота и поясницу. Иногда болевые ощущения сначала возникают в эпигастрии и лишь потом перемещаются в типичное место. Возможны тошнота, рвота, разовое расстройство стула, вздутие живота, гипертермия, напряжение брюшных мышц, ощущение нехватки воздуха. Позднее обращение к специалисту может быть обусловлено объяснением диспепсических расстройств ранним токсикозом, а тазовых болей - угрозой выкидыша.
Специфика проявлений заболевания во II-III триместрах связана со смещённым расположением аппендикса, менее выраженным болевым синдромом и растянутостью мышц передней стенки живота, усложняющей выявление симптомов раздражения брюшины. Болевой синдром чаще умеренный, большинство пациенток связывают его с развивающейся беременностью. Обычно боль локализована в правой части живота ближе к подреберной области. Наблюдается субфебрильная температура, иногда возникает тошнота и однократная рвота. Напряжение растянутых мышц улавливается с трудом. Из всех перитонеальных симптомов более выражены симптомы Образцова (усиление болезненности в правой подвздошной области при поднятии выпрямленной правой ноги) и Бартомье-Михельсона (усиление болевых ощущений при пальпации слепой кишки в положении беременной на левом боку). В целом, в отличие от аппендицита у небеременных, клиническая картина чаще бывает нетипичной, что осложняет диагностику.
Ассоциированные симптомы: Боль в кишечнике. Высокая температура тела. Запор. Лейкоцитоз. Нехватка воздуха. Рвота. Рвота беременных. Тошнота. Тошнота при беременности. Холодный пот.
Специфика проявлений заболевания во II-III триместрах связана со смещённым расположением аппендикса, менее выраженным болевым синдромом и растянутостью мышц передней стенки живота, усложняющей выявление симптомов раздражения брюшины. Болевой синдром чаще умеренный, большинство пациенток связывают его с развивающейся беременностью. Обычно боль локализована в правой части живота ближе к подреберной области. Наблюдается субфебрильная температура, иногда возникает тошнота и однократная рвота. Напряжение растянутых мышц улавливается с трудом. Из всех перитонеальных симптомов более выражены симптомы Образцова (усиление болезненности в правой подвздошной области при поднятии выпрямленной правой ноги) и Бартомье-Михельсона (усиление болевых ощущений при пальпации слепой кишки в положении беременной на левом боку). В целом, в отличие от аппендицита у небеременных, клиническая картина чаще бывает нетипичной, что осложняет диагностику.
Ассоциированные симптомы: Боль в кишечнике. Высокая температура тела. Запор. Лейкоцитоз. Нехватка воздуха. Рвота. Рвота беременных. Тошнота. Тошнота при беременности. Холодный пот.
|
|
Возможные осложнения
Несвоевременная диагностика острого аппендицита и промедление с удалением воспалённого аппендикса приводят к перфорации отростка и развитию осложнённых форм болезни - перитонита с тяжёлой интоксикацией, пилефлебита, абсцессов брюшной полости, септического шока. Раздражение беременной матки воспалительными метаболитами и образовавшимися спайками, лихорадочное состояние, повышение внутрибрюшного давления, инструментальные травмы, психоэмоциональный стресс в 2,7-3,2% случаев провоцируют выкидыш на ранних гестационных сроках и преждевременные роды - на поздних.
После аппендэктомии возрастает риск отслойки нормально расположенной плаценты, внутриутробного инфицирования плода, развития хориоамнионита, гипоксии плода, аномалий родовой деятельности, гипотонических кровотечений в родах и послеродовом периоде. Гибель ребёнка при неосложнённых формах аппендицита, по данным разных акушеров-гинекологов, наблюдается в 2-7% случаев, при разрыве отростка она увеличивается до 28-30%, а при перитоните достигает 90%. Материнская смертность при остром воспалении аппендикса составляет 1,1%, что в 4 раза больше, чем у пациенток без беременности.
После аппендэктомии возрастает риск отслойки нормально расположенной плаценты, внутриутробного инфицирования плода, развития хориоамнионита, гипоксии плода, аномалий родовой деятельности, гипотонических кровотечений в родах и послеродовом периоде. Гибель ребёнка при неосложнённых формах аппендицита, по данным разных акушеров-гинекологов, наблюдается в 2-7% случаев, при разрыве отростка она увеличивается до 28-30%, а при перитоните достигает 90%. Материнская смертность при остром воспалении аппендикса составляет 1,1%, что в 4 раза больше, чем у пациенток без беременности.
Диагностика
Правильный диагноз аппендицита на догоспитальном этапе устанавливается лишь в 42,9% случаях заболевания, у остальных больных предполагается угроза прерывания беременности. Поздняя диагностика и несвоевременное выполнение операции ухудшают прогноз воспаления. Физикальное обследование у беременных менее информативно. При использовании традиционных методов постановки диагноза у пациенток с возможным аппендицитом необходимо учитывать ряд особенностей, обусловленных спецификой гестационного периода:
• Общий анализ крови. Диагностическая ценность лабораторной диагностики аппендицита при беременности невысока. Характерные для заболевания повышение СОЭ и лейкоцитоз могут наблюдаться при физиологическом течении гестации. Полученные результаты рекомендуется оценивать в динамике. О вероятном воспалении аппендикса свидетельствует быстрое нарастание воспалительных изменений в крови.
• УЗИ брюшной полости. В норме червеобразный отросток не визуализируется. При аппендиците он определяется в виде гиперэхогенного неперестальтирующего образования диаметром от 6,0-10,0 мм с утолщённой стенкой, исходящего из слепой кишки. Чувствительность метода достигает 67-90%. При необходимости УЗИ дополняют допплерометрией, позволяющей обнаружить участок воспаления в брюшной полости.
• Диагностическая лапароскопия. Хотя с помощью эндоскопа червеобразный отросток можно полностью визуализировать в 93% случаев, существует ряд ограничений для использования метода. Обычно процедуру назначают при атипичном течении воспаления до 16-18 недели беременности, а также после родов. Во второй половине гестации эффективному осмотру червеобразного отростка и купола слепой кишки препятствует увеличенная матка.
С учётом клинических данных и результатов исследований острый аппендицит, возникший при беременности, удаётся вовремя выявить в 57,0-83,5% случаев. В зависимости от гестационных сроков дифференциальную диагностику аппендицита проводят с ранним токсикозом, угрозой выкидыша, внематочной беременностью, пиелитом беременных, перекрутом ножки кисты яичника, острым гастритом, прободением язвы желудка или двенадцатиперстной кишки, холециститом, панкреатитом, почечной коликой, пиелонефритом. К ведению беременной с подозрением на воспаление аппендикса обязательно подключают хирурга. По показаниям пациентку консультируют гастроэнтеролог, гепатолог, уролог, нефролог, анестезиолог-реаниматолог.
• Общий анализ крови. Диагностическая ценность лабораторной диагностики аппендицита при беременности невысока. Характерные для заболевания повышение СОЭ и лейкоцитоз могут наблюдаться при физиологическом течении гестации. Полученные результаты рекомендуется оценивать в динамике. О вероятном воспалении аппендикса свидетельствует быстрое нарастание воспалительных изменений в крови.
• УЗИ брюшной полости. В норме червеобразный отросток не визуализируется. При аппендиците он определяется в виде гиперэхогенного неперестальтирующего образования диаметром от 6,0-10,0 мм с утолщённой стенкой, исходящего из слепой кишки. Чувствительность метода достигает 67-90%. При необходимости УЗИ дополняют допплерометрией, позволяющей обнаружить участок воспаления в брюшной полости.
• Диагностическая лапароскопия. Хотя с помощью эндоскопа червеобразный отросток можно полностью визуализировать в 93% случаев, существует ряд ограничений для использования метода. Обычно процедуру назначают при атипичном течении воспаления до 16-18 недели беременности, а также после родов. Во второй половине гестации эффективному осмотру червеобразного отростка и купола слепой кишки препятствует увеличенная матка.
С учётом клинических данных и результатов исследований острый аппендицит, возникший при беременности, удаётся вовремя выявить в 57,0-83,5% случаев. В зависимости от гестационных сроков дифференциальную диагностику аппендицита проводят с ранним токсикозом, угрозой выкидыша, внематочной беременностью, пиелитом беременных, перекрутом ножки кисты яичника, острым гастритом, прободением язвы желудка или двенадцатиперстной кишки, холециститом, панкреатитом, почечной коликой, пиелонефритом. К ведению беременной с подозрением на воспаление аппендикса обязательно подключают хирурга. По показаниям пациентку консультируют гастроэнтеролог, гепатолог, уролог, нефролог, анестезиолог-реаниматолог.
Лечение
При выявлении у беременной признаков воспаления аппендикулярного отростка показана срочная госпитализация и выполнение аппендэктомии вне зависимости от гестационного срока. Длительность наблюдения за пациенткой не должна превышать 2 часов, за которые необходимо провести дифференциальную диагностику и определиться с объёмом оперативного вмешательства. Основными терапевтическими целями при аппендиците у беременной являются:
• Аппендэктомия. До 18-недельного срока и после родов предпочтительна лапароскопическая операция. В остальных случаях производится лапаротомия через нижнесрединный разрез или модифицированный доступ, соответствующий предположительному расположению смещённой слепой кишки с аппендикулярным отростком. При проведении операции необходимо создать условия для тщательной ревизии брюшной полости и её дренирования по показаниям. Если аппендицит диагностирован в родах, при нормальной родовой деятельности и катаральном или флегмонозном воспалении аппендикса вмешательство осуществляется по завершении родов с укорочением периода изгнания. Наличие клиники гангренозного или перфоративного процесса служит показанием для одновременного проведения кесарева сечения и удаления воспалённого аппендикса.
• Профилактика осложнений и прерывания беременности. Для ликвидации послеоперационного пареза кишечника беременным женщинам, перенесшим аппендэктомию, запрещено назначать прозерин, гипертонические клизмы, гиперосмотический раствор хлористого натрия, которые способны спровоцировать сокращения миометрия. Обычно для восстановления кишечной перистальтики на ранних сроках гестации применяют диатермию солнечного сплетения, а на поздних - поясничной области. В 1 триместре беременности с профилактической целью используют спазмолитические средства, при необходимости - прогестины, во 2-3 триместрах - токолитики. Для предупреждения инфекционно-воспалительных осложнений показаны антибактериальные препараты. Объём антибиотикотерапии после оперативного вмешательства определяется распространённостью процесса.
• Аппендэктомия. До 18-недельного срока и после родов предпочтительна лапароскопическая операция. В остальных случаях производится лапаротомия через нижнесрединный разрез или модифицированный доступ, соответствующий предположительному расположению смещённой слепой кишки с аппендикулярным отростком. При проведении операции необходимо создать условия для тщательной ревизии брюшной полости и её дренирования по показаниям. Если аппендицит диагностирован в родах, при нормальной родовой деятельности и катаральном или флегмонозном воспалении аппендикса вмешательство осуществляется по завершении родов с укорочением периода изгнания. Наличие клиники гангренозного или перфоративного процесса служит показанием для одновременного проведения кесарева сечения и удаления воспалённого аппендикса.
• Профилактика осложнений и прерывания беременности. Для ликвидации послеоперационного пареза кишечника беременным женщинам, перенесшим аппендэктомию, запрещено назначать прозерин, гипертонические клизмы, гиперосмотический раствор хлористого натрия, которые способны спровоцировать сокращения миометрия. Обычно для восстановления кишечной перистальтики на ранних сроках гестации применяют диатермию солнечного сплетения, а на поздних - поясничной области. В 1 триместре беременности с профилактической целью используют спазмолитические средства, при необходимости - прогестины, во 2-3 триместрах - токолитики. Для предупреждения инфекционно-воспалительных осложнений показаны антибактериальные препараты. Объём антибиотикотерапии после оперативного вмешательства определяется распространённостью процесса.
Прогноз
Прогноз заболевания зависит от времени его выявления, срока беременности, скорости принятия решения о проведении операции и правильности сопровождения беременности в послеоперационном периоде. Чем позже начато лечение, тем выше вероятность потери ребёнка и осложнённого течения аппендицита. При увеличении гестационного срока возрастает вероятность летального исхода у беременной, после 20 недели частота прерывания гестации повышается в 5 раз.
Профилактика
Хотя первичная профилактика аппендицита детально не разработана, в период беременности рекомендована коррекция диеты для обеспечения хорошего пищеварения и предупреждения возможных запоров, соблюдение режима питания с исключением перееданий, достаточная двигательная активность, своевременное лечение хронических заболеваний ЖКТ. При внезапном появлении любых необычных болевых ощущений в животе необходима срочная консультация акушера-гинеколога или хирурга для ранней диагностики заболевания и профилактики осложнений.
|
|