Другие названия и синонимы
Intrauterine pneumonia.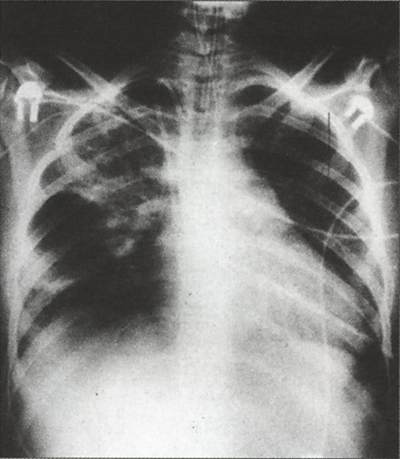
МКБ-10 коды
- МКБ-10
- P23 Врожденная пневмония
|
|
Описание
Внутриутробная пневмония - инфекционное заболевание легких, которое возникает при внутриутробном инфицировании плода и проявляется в первые часы и дни жизни новорожденного. Чаще наблюдается у недоношенных детей.
Клиническая картина
Симптомы заболевания появляются чаще всего при рождении или в течение 24-48 ч после него. Дети рождаются в тяжелом состоянии, вялые, бледные или синюшные. С первых часов после рождения наблюдаются резкое снижение рефлексов (включая сосание и глотание), мышечная гипотония. Физиологическая эритема выражена слабо или отсутствует, часто отмечаются сухость кожи, геморрагическая сыпь, пиодермия. На нижних конечностях и животе у многих детей образуются отеки подкожной основы, обусловленные нарушением обменных процессов, повышением проницаемости сосудистой стенки. Температура тела у доношенных детей повышается до 37-40 С, у недоношенных она снижена до 34-35 °С. Дыхание с момента его установления учащенное и поверхностное, иногда аритмичное, стонущее, одышка сопровождается западением податливых мест грудной клетки, приступами остановки дыхания. При перкуссии можно определить укорочение легочного звука, если пневмония сочетается с ателектазом. Также выслушиваются ослабленное, реже жесткое дыхание, а на 2-3-й день жизни - крепитирующие хрипы. Нередко у новорожденных наблюдаются срыгивания и рвота. Физиологическая убыль массы тела превышает 15-30 %. С нарастанием тяжести общего состояния усиливаются проявления дыхательной недостаточности. Дыхание становится поверхностным, аритмичным. Нередко учащенное дыхание сменяется приступами апноэ и асфиксии. Наряду с пневмоническими симптомами у новорожденных отмечаются признаки кардно-васкулярных расстройств. К прогностически неблагоприятным симптомам относится изменение границ сердца (сужение или расширение), появление систолического шума, приступов цианоза, признаков нарушения периферического кровообращения (бледность кожи, акроцианоз, мраморность, гипотермия конечностей).
У подавляющего большинства больных увеличена печень. В крови --лейкоцитоз или лейкопения, иногда моноцитоз.
При развитии пневмонии вследствие аспирации инфицированными околоплодными водами во время родов признаки заболевания появляются быстро. Отмечаются побледнение и цианоз кожи, одышка, приступы асфиксии, повышается температура тела. При аускультации вначале появляются сухие, рассеянные, влажные крупнопузырчатые, позднее преимущественно мелко- и среднепузырчатые хрипы. На рентгенограмме обнаруживают инфильтративные тени по ходу бронхиальных разветвлений. Для аспирационной пневмонии характерно скопление аспирирован-ных масс в дистальных отделах дыхательных путей, что рентгенологически определяется в виде множественных очаговых теней, нередко сливающихся в обширные пневмонические инфильтраты. Пневмония нередко сочетается с ателектатическими и отечно-геморрагическими изменениями в легких.
Течение пневмонии, вызванное стрептококками группы В, отличается некоторыми особенностями. Заражение происходит внутриутробно - в результате восходящей инфекции или же при контакте плода с инфицированными тканями родовых путей - во время родов. Заболевание обычно быстро прогрессирует, нередко заканчивается смертельным исходом через 1-2 дня.
Ассоциированные симптомы: Общая слабость. Метеоризм. Рвота. Тонические судороги.
У подавляющего большинства больных увеличена печень. В крови --лейкоцитоз или лейкопения, иногда моноцитоз.
При развитии пневмонии вследствие аспирации инфицированными околоплодными водами во время родов признаки заболевания появляются быстро. Отмечаются побледнение и цианоз кожи, одышка, приступы асфиксии, повышается температура тела. При аускультации вначале появляются сухие, рассеянные, влажные крупнопузырчатые, позднее преимущественно мелко- и среднепузырчатые хрипы. На рентгенограмме обнаруживают инфильтративные тени по ходу бронхиальных разветвлений. Для аспирационной пневмонии характерно скопление аспирирован-ных масс в дистальных отделах дыхательных путей, что рентгенологически определяется в виде множественных очаговых теней, нередко сливающихся в обширные пневмонические инфильтраты. Пневмония нередко сочетается с ателектатическими и отечно-геморрагическими изменениями в легких.
Течение пневмонии, вызванное стрептококками группы В, отличается некоторыми особенностями. Заражение происходит внутриутробно - в результате восходящей инфекции или же при контакте плода с инфицированными тканями родовых путей - во время родов. Заболевание обычно быстро прогрессирует, нередко заканчивается смертельным исходом через 1-2 дня.
Ассоциированные симптомы: Общая слабость. Метеоризм. Рвота. Тонические судороги.
Диагностика
Распознают на основании данных анамнеза о предрасполагающих к раннему инфицированию плода (острые и хронические инфекционные заболевания матери, маточные кровотечения во время беременности и ), факторах ранних клинических признаков заболевания, результатов рентгенологического, бактериологического, вирусологического исследований содержимого дыхательных путей, обнаружении патогенной флоры в околоплодной жидкости.
Причины
Возбудителями болезни чаще являются стрептококки группы В, вирусы гриппа, парагриппа, аденовирусы, респираторно-син-цитиальный вирус, микоплазма. Инфицирование плода происходит при заболевании беременных женщин респираторными вирусными заболеваниями в последние недели беременности и незадолго перед родами.
Патогенез. В основе внутриутробной пневмонии лежит трансплацентарное (гематогенное) заражение или аспирация околоплодных вод и слизи. Амниотическая жидкость инфицируется после проникновения бактерий через разрывы амниотической оболочки, но иногда возбудитель проникает в полость матки и при отсутствии повреждений ее. Внутриутробное инфицирование обычно связано с акушерскими осложнениями: раннее отхождение околоплодных вод, затяжные роды, острые и хронические инфекционные заболевания матери, кровотечения во время беременности, преждевременные неосложненные роды. Существует прямая зависимость между недоношенностью, частотой развития внутриутробной пневмонии и других инфекционных заболеваний новорожденных.
Патогенез. В основе внутриутробной пневмонии лежит трансплацентарное (гематогенное) заражение или аспирация околоплодных вод и слизи. Амниотическая жидкость инфицируется после проникновения бактерий через разрывы амниотической оболочки, но иногда возбудитель проникает в полость матки и при отсутствии повреждений ее. Внутриутробное инфицирование обычно связано с акушерскими осложнениями: раннее отхождение околоплодных вод, затяжные роды, острые и хронические инфекционные заболевания матери, кровотечения во время беременности, преждевременные неосложненные роды. Существует прямая зависимость между недоношенностью, частотой развития внутриутробной пневмонии и других инфекционных заболеваний новорожденных.
Лечение
Своевременно начатая антибиотико-терапия и рациональный подбор противобактериальных средств - важнейшие условия успешного и быстрого излечения ребенка. В практических условиях назначать антибиотики приходится при отсутствии сведений о возбудителе пневмонии и его чувствительности к препаратам. Прежде всего следует учесть ведущую роль в этиологии внутриутробной пневмонии грамотрицательных бактерий, в том числе условно-патогенной группы, тенденцию к увеличению роли стрептококков группы В в возникновении тяжелых молниеносных форм пневмонии. Нельзя не учитывать также, что возбудителем пневмонии в отдельных случаях бывают грамположительные бактерии, в том числе пневмококки. Поэтому в тяжелых случаях методом выбора является антибиотик или комплекс антибиотиков, одновременно действующих как на грамотрицательную, так и грамположительную флору.
В практических условиях наиболее доступен ампициллин. Он активен в отношении различных грамотрицательных и некоторых грамположительных микроорганизмов. Его используют в суточной дозе 100- 150 мг/кг, лучше одновременно с оксациллином в дозе 100 мг/кг; последний эффективно действует на грамположительные бактерии. Можно также применять ампиокс - комбинированный препарат оксациллина и ампициллина. Ценным противобактериальным препаратом в терапии инфекций у новорожденных является карбенициллин (300-400 мг/кг). Препарат губителен для синегнойных палочек, всех видов протея, некоторых бактероидов. На другие грамотрицательные микроорганизмы он действует так же, как ампициллин.
Важное место в терапии внутриутробной пневмонии у новорожденных продолжают занимать аминогликозиды: гентамицин (3-5 мг/кг), амикацин 7,5 мг/кг в сутки и Большая часть патогенных и условно-патогенных микробов, выделяемых от новорожденных, чувствительна к гентамицину и другим аминогликозидам. Однако следует помнить о возможном их ото- и нефротическом действии, не допуская повышения рекомендуемых дозировок, кратности и длительности введения (до 5-7 дней). Указанные антибиотики показаны больным тяжелой пневмонией, обусловленной грамотрицательными бактериями, особенно в ургентных случаях до получения результатов определения возбудителя и его чувствительности.
В последние годы арсенал противобактериальных средств обогатился новыми антибиотиками цефалоспоринового ряда 3-4-го поколения - они нетоксичны, обладают широким антибактериальным спектром действия, в ургентных ситуациях их можно вливать внутривенно. К ним относятся такие антибиотики, как цефуроксим (кетоцеф), цефотаксим (клафоран), цефмандол.
Важную роль в лечении внутриутробной пневмонии у новорожденных играет инфузионная терапия. При внутриутробной пневмонии ее следует проводить с определенной осторожностью, обязательно учитывая возраст, массу тела, АД, наличие обменных нарушений, показатели диуреза. Рациональная инфузионная терапия способствует дезинтоксикации, коррекции гемодинамических, обменных нарушений, газообмена.
В качестве инфузионных сред используют реополиглюкин, плазму, 10% раствор глюкозы (15- 20 мл/кг). Соотношение коллоидных и кристаллоидных растворов 1:2, 1:3. Одновременно с инфузионными средами внутривенно вводят кокарбоксилазу, антибиотики (цефуроксим, клафоран), аскорбиновую кислоту, 2,4% раствор эуфиллина. При одновременном наличии церебральных нарушений (отек мозга) и показаны маннитол и лазикс (оба - по 1 мг/кг). Упомянутые препараты вводят на заключительном этапе инфузионной терапии.
В связи с тем что пневмония у новорожденных часто сопровождается вздутием живота, следует вводить панангин или раствор хлорида калия, препараты кальция. Требуется известная осторожность (неоднократное определение кислотно-щелочного равновесия) при вливании 4-5% раствора гидрокарбоната.
После ослабления явлений интоксикации, некоторого улучшения состояния, особенно при быстром развитии анемии, показаны трансфузии крови (до 3 раз). Очень важны оптимальный температурный режим, адекватный уход, энтеральное вскармливание грудным молоком, а также быстрое включение массажа и гимнастики.
Новорожденный, больной пневмонией, нуждается в особо тщательном уходе. Кроватка ребенка должна быть размещена в светлой, просторной, хорошо аэрированной палате. В последние годы крупные отделения реанимации, патологии новорожденных стали оснащать мониторами, которые существенно облегчили контроль за уровнем газов крови, показателями пульса, дыхания, АД. За правильной работой мониторов, наложением электродов, а также за состоянием основных жизненно важных функций организма должны следить не только врач, но и средние медицинские работники.
Особое внимание необходимо уделять температурному режиму: не переохлаждать ребенка во время манипуляций и, напротив, не допускать перегревания, особенно если новорожденный находится в кувезе. При вздутии живота надо поставить газоотводную трубку, очистительную клизму. Кормить ребенка, больного пневмонией, особенно в первые дни, следует с осторожностью, лучше сцеженным грудным молоком через зонд, затем из соски и только при существенном улучшении состояния его можно постепенно прикладывать к груди. Во время кормления необходимо следить за реакцией ребенка.
Крайне важен уход за кожей и слизистыми оболочками. Надо обращать внимание на положение ребенка в кроватке. Частые перемены положения тела способствуют уменьшению нарушений гемо- и лимфодинамики легких, улучшают дренажную функцию бронхов. Кормящую мать необходимо обучить основным элементам ухода за малышом.
В практических условиях наиболее доступен ампициллин. Он активен в отношении различных грамотрицательных и некоторых грамположительных микроорганизмов. Его используют в суточной дозе 100- 150 мг/кг, лучше одновременно с оксациллином в дозе 100 мг/кг; последний эффективно действует на грамположительные бактерии. Можно также применять ампиокс - комбинированный препарат оксациллина и ампициллина. Ценным противобактериальным препаратом в терапии инфекций у новорожденных является карбенициллин (300-400 мг/кг). Препарат губителен для синегнойных палочек, всех видов протея, некоторых бактероидов. На другие грамотрицательные микроорганизмы он действует так же, как ампициллин.
Важное место в терапии внутриутробной пневмонии у новорожденных продолжают занимать аминогликозиды: гентамицин (3-5 мг/кг), амикацин 7,5 мг/кг в сутки и Большая часть патогенных и условно-патогенных микробов, выделяемых от новорожденных, чувствительна к гентамицину и другим аминогликозидам. Однако следует помнить о возможном их ото- и нефротическом действии, не допуская повышения рекомендуемых дозировок, кратности и длительности введения (до 5-7 дней). Указанные антибиотики показаны больным тяжелой пневмонией, обусловленной грамотрицательными бактериями, особенно в ургентных случаях до получения результатов определения возбудителя и его чувствительности.
В последние годы арсенал противобактериальных средств обогатился новыми антибиотиками цефалоспоринового ряда 3-4-го поколения - они нетоксичны, обладают широким антибактериальным спектром действия, в ургентных ситуациях их можно вливать внутривенно. К ним относятся такие антибиотики, как цефуроксим (кетоцеф), цефотаксим (клафоран), цефмандол.
Важную роль в лечении внутриутробной пневмонии у новорожденных играет инфузионная терапия. При внутриутробной пневмонии ее следует проводить с определенной осторожностью, обязательно учитывая возраст, массу тела, АД, наличие обменных нарушений, показатели диуреза. Рациональная инфузионная терапия способствует дезинтоксикации, коррекции гемодинамических, обменных нарушений, газообмена.
В качестве инфузионных сред используют реополиглюкин, плазму, 10% раствор глюкозы (15- 20 мл/кг). Соотношение коллоидных и кристаллоидных растворов 1:2, 1:3. Одновременно с инфузионными средами внутривенно вводят кокарбоксилазу, антибиотики (цефуроксим, клафоран), аскорбиновую кислоту, 2,4% раствор эуфиллина. При одновременном наличии церебральных нарушений (отек мозга) и показаны маннитол и лазикс (оба - по 1 мг/кг). Упомянутые препараты вводят на заключительном этапе инфузионной терапии.
В связи с тем что пневмония у новорожденных часто сопровождается вздутием живота, следует вводить панангин или раствор хлорида калия, препараты кальция. Требуется известная осторожность (неоднократное определение кислотно-щелочного равновесия) при вливании 4-5% раствора гидрокарбоната.
После ослабления явлений интоксикации, некоторого улучшения состояния, особенно при быстром развитии анемии, показаны трансфузии крови (до 3 раз). Очень важны оптимальный температурный режим, адекватный уход, энтеральное вскармливание грудным молоком, а также быстрое включение массажа и гимнастики.
Новорожденный, больной пневмонией, нуждается в особо тщательном уходе. Кроватка ребенка должна быть размещена в светлой, просторной, хорошо аэрированной палате. В последние годы крупные отделения реанимации, патологии новорожденных стали оснащать мониторами, которые существенно облегчили контроль за уровнем газов крови, показателями пульса, дыхания, АД. За правильной работой мониторов, наложением электродов, а также за состоянием основных жизненно важных функций организма должны следить не только врач, но и средние медицинские работники.
Особое внимание необходимо уделять температурному режиму: не переохлаждать ребенка во время манипуляций и, напротив, не допускать перегревания, особенно если новорожденный находится в кувезе. При вздутии живота надо поставить газоотводную трубку, очистительную клизму. Кормить ребенка, больного пневмонией, особенно в первые дни, следует с осторожностью, лучше сцеженным грудным молоком через зонд, затем из соски и только при существенном улучшении состояния его можно постепенно прикладывать к груди. Во время кормления необходимо следить за реакцией ребенка.
Крайне важен уход за кожей и слизистыми оболочками. Надо обращать внимание на положение ребенка в кроватке. Частые перемены положения тела способствуют уменьшению нарушений гемо- и лимфодинамики легких, улучшают дренажную функцию бронхов. Кормящую мать необходимо обучить основным элементам ухода за малышом.
|
|