Другие названия и синонимы
Adductor Loop syndrome, Пострезекционное дуоденобилиарное расстройство, Синдром желчной рвоты.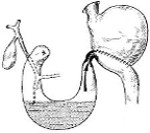
МКБ-10 коды
|
|
Описание
Синдром свинцовой петли. Постгастрорезекционное расстройство, представленное застоем содержимого в слепом отделе кишечника с последующим рефлюксом в желудок. Это проявляется рвотой после еды, болями в эпигастрии и справа в подреберье, диспепсическими симптомами, асимметрией живота. Поставлен диагноз: контрастная рентгенография, УЗИ органов брюшной полости, эзофагогастродуоденоскопия, копрограмма. Для лечения используются миотропные спазмолитики, панкреатические ферменты, эубиотики, инфузионная терапия. Хирургические методы представлены различными методами реконструкции анастомоза.
Дополнительные факты
Наличие пострезекционных дуоденобилиарных расстройств (афферентная завивка, синдром желчной рвоты), по наблюдениям в области гастроэнтерологии и общей хирургии, диагностируется у 0,8-14% пациентов, перенесших Гастрорезекция с использованием техники Бильрота II, в основном в модификации Хоффмайстера-Финстерера. Реже заболевание выявляется после ваготомии стержня с гастроэнтеростомией. Обычно расстройство связано с другими заболеваниями оперированного желудка: у 55,8% больных дуоденостаз выявляется одновременно с язвенной болезнью анастомоза, у 27,9% - с демпинг-синдромом. Варианты острой патологии обычно возникают в течение первой послеоперационной недели, варианты хронического развития развиваются постепенно в течение нескольких месяцев, даже лет после резекции.
Причины
Заболевание вызвано нарушением моторно-эвакуаторной функции кишечника, под воздействием механических и функциональных факторов. Непосредственной причиной синдрома является застой в петле аддуктора тощей двенадцатиперстной кишки и части химуса, выпавшей из желудка. У 95% пациентов предпосылки для дуоденобилиарного синдрома являются органическими:
• Технические ошибки во время работы. Опорожнение культи двенадцатиперстной кишки ухудшается с увеличением длины петли аддуктора, отсутствием броуновского анастомоза. Прохождение кишечного содержимого затруднено антиперистальтическим расположением кишечника для анастомоза, перегибом очень короткого участка кишечника, прикрепленного к небольшой кривизне желудка.
Патологические изменения в кишечнике и анастомозы. Застой в кишечном культе вызывает потерю его слизистой оболочки в просвете отводящей петли или в желудке, рубцовую деформацию, стенотическую язвенную болезнь анастомоза. Острый дуоденостаз возникает при продольном кручении, инверсии петли аддуктора, ее инвагинации при гастроэнтероанастомозе, межкишечном анастомозе и отведении кишечника.
• Сжатие, нарушение основного цикла. Наружное сжатие выхода культи двенадцатиперстной кишки наблюдается при спаечной болезни, брыжеечном лимфадените, объемных процессах в брюшной полости и забрюшинном пространстве - опухолях поджелудочной железы, почек, эхинококковых кистах и При наличии внутренних грыж основная петля содержится в брыжейке тонкой и толстой кишки.
Постгастрорезекционная дуоденобилиарная болезнь может иметь функциональное происхождение. У некоторых пациентов отмечается неорганический спазм петель аддукции и отведения, анастомоз. Дуоденостаз выявляется при первичной дискинезии двенадцатиперстной кишки, снижении тонуса и моторики кишечной стенки вследствие интраоперационного повреждения мышечной мембраны, волокон блуждающего нерва. Гипокинезия также формируется вследствие парасимпатической денервации во время ваготомии.
• Технические ошибки во время работы. Опорожнение культи двенадцатиперстной кишки ухудшается с увеличением длины петли аддуктора, отсутствием броуновского анастомоза. Прохождение кишечного содержимого затруднено антиперистальтическим расположением кишечника для анастомоза, перегибом очень короткого участка кишечника, прикрепленного к небольшой кривизне желудка.
Патологические изменения в кишечнике и анастомозы. Застой в кишечном культе вызывает потерю его слизистой оболочки в просвете отводящей петли или в желудке, рубцовую деформацию, стенотическую язвенную болезнь анастомоза. Острый дуоденостаз возникает при продольном кручении, инверсии петли аддуктора, ее инвагинации при гастроэнтероанастомозе, межкишечном анастомозе и отведении кишечника.
• Сжатие, нарушение основного цикла. Наружное сжатие выхода культи двенадцатиперстной кишки наблюдается при спаечной болезни, брыжеечном лимфадените, объемных процессах в брюшной полости и забрюшинном пространстве - опухолях поджелудочной железы, почек, эхинококковых кистах и При наличии внутренних грыж основная петля содержится в брыжейке тонкой и толстой кишки.
Постгастрорезекционная дуоденобилиарная болезнь может иметь функциональное происхождение. У некоторых пациентов отмечается неорганический спазм петель аддукции и отведения, анастомоз. Дуоденостаз выявляется при первичной дискинезии двенадцатиперстной кишки, снижении тонуса и моторики кишечной стенки вследствие интраоперационного повреждения мышечной мембраны, волокон блуждающего нерва. Гипокинезия также формируется вследствие парасимпатической денервации во время ваготомии.
Патогенез
Механизм развития синдрома афферентной петли связан с нарушением естественного прохождения содержимого слепой двенадцатиперстной кишки культи кишки и ее рефлюкса в резецированный желудок. Когда пища попадает в оставшуюся двенадцатиперстную кишку, высвобождается холецистокинин, который стимулирует образование до 1,5-2 литров пищеварительных соков в день - панкреатической и кишечной секреции, желчи. В случае неправильно сформированного анастомоза часть пищи из желудка застаивается в увеличенной петле аддукции. Появление механических или функциональных препятствий для потока содержимого культи в разгрузочную петлю приводит к дуоденостазу, который усугубляется желудочно-кишечным рефлюксом с появлением рвоты, щелочного гастрита и эзофагита. Из-за постоянной потери содержимого двенадцатиперстной кишки при рвоте болезнь афферентной петли осложняется вторичной панкреатической недостаточностью, дисбактериозом кишечника.
Классификация
Систематизация клинических форм синдрома проводится с учетом этиологического фактора, времени возникновения, динамики роста и выраженности клинических проявлений. В зависимости от причин, провоцирующих патологическое состояние, различают механические и функциональные варианты заболевания. Внезапный полный дуоденостаз, вызванный органическими изменениями и обнаруженный не более чем у 2% пациентов, считается острой формой дуоденобилиарного расстройства. При синдроме хронической билиарной регургитации, который диагностируется у большинства пациентов, нарушение эвакуации содержимого двенадцатиперстной кишки является частичным. Чтобы выбрать лечебную тактику, важно учитывать степень тяжести заболевания:
• I (легкая) степень. Рвота, рвота пищевыми массами с примесью желчи или без нее происходит не чаще 1-2 раз в месяц после употребления молочных продуктов. Диспепсия и боль слабо выражены, общее состояние удовлетворительное.
• II (средний) класс. Рвота смешанными желчными продуктами беспокоит больного 2-3 раза в неделю. Ему предшествует тяжесть в правом подреберье и эпигастрии. Объем рвоты до 300 мл. Потеря веса не поступало.
• III (тяжелая) степень. Рвота с выделением до 500 мл и более рвота наблюдается почти ежедневно. Пациент жалуется на переполнение в эпигастрии, правом подреберье. Усталость выражена, инвалидность снижена.
• I V (очень тяжелый) класс. Помимо диспепсического и болевого синдрома наблюдаются нарушения питания и обмена веществ. Характерным является быстрое истощение, развитие анемии, отечность без белков, дистрофия паренхимы.
• I (легкая) степень. Рвота, рвота пищевыми массами с примесью желчи или без нее происходит не чаще 1-2 раз в месяц после употребления молочных продуктов. Диспепсия и боль слабо выражены, общее состояние удовлетворительное.
• II (средний) класс. Рвота смешанными желчными продуктами беспокоит больного 2-3 раза в неделю. Ему предшествует тяжесть в правом подреберье и эпигастрии. Объем рвоты до 300 мл. Потеря веса не поступало.
• III (тяжелая) степень. Рвота с выделением до 500 мл и более рвота наблюдается почти ежедневно. Пациент жалуется на переполнение в эпигастрии, правом подреберье. Усталость выражена, инвалидность снижена.
• I V (очень тяжелый) класс. Помимо диспепсического и болевого синдрома наблюдаются нарушения питания и обмена веществ. Характерным является быстрое истощение, развитие анемии, отечность без белков, дистрофия паренхимы.
Клиническая картина
Острый дуоденостаз проявляется резкими болями в правом подреберье, эпигастральной области, тошнотой и рвотой без желчи. Общее состояние больного быстро ухудшается: интоксикация увеличивается, пульс увеличивается, артериальное давление падает. Возможно развитие механической желтухи. При хроническом течении клинические симптомы возникают в среднем через полчаса после еды. У больных постепенно усиливаются боли в правом подреберье и эпигастрии, диспепсический синдром, для которого характерны тошнота, отрыжка, изжога, неприятный запах изо рта. Наблюдается обильная рвота непереваренной пищей и желчью, после чего пациенты обычно чувствуют облегчение, и поэтому в тяжелых случаях расстройства сами вызывают регургитацию. Из-за значительного расширения петли аддуктора, живот становится асимметричным. При длительном течении заболевания возникает нарушение общего состояния: отмечается слабость, эмоциональная лабильность, уменьшается инвалидность, прогрессирует потеря веса.
Ассоциированные симптомы: Гипопротеинемия. Изжога. Изжога в горле. Лейкоцитоз. Отрыжка. Потеря веса. Рвота. Рвота пищей. Тошнота. Увеличение СОЭ. Эмоциональная лабильность.
Ассоциированные симптомы: Гипопротеинемия. Изжога. Изжога в горле. Лейкоцитоз. Отрыжка. Потеря веса. Рвота. Рвота пищей. Тошнота. Увеличение СОЭ. Эмоциональная лабильность.
|
|
Возможные осложнения
Из-за хронического застоя желчи и вторичной инфекции желчных протоков развивается синдром холестаза с пожелтением склеры и кожи, зудом, увеличением и болью в печени. Длительная гипертензия желчи может вызвать воспаление желчных путей, панкреатит. Длительный застой кишечного содержимого приводит к размножению патогенных микроорганизмов и формированию синдрома слепой петли, основными симптомами которого являются мальабсорбция, стеаторея, нарушение всасывания жирорастворимых витаминов. При сужении афферентной петли наблюдаются полиневропатия и снижение когнитивных функций вследствие дефицита витамина в12. Наиболее опасными осложнениями заболевания являются разрыв двенадцатиперстной кишки, анастомотическая недостаточность, ишемия, гангрена кишечника, которые вызывают попадание содержимого кишечника в брюшную полость и развитие перитонита.
Диагностика
Диагностика синдрома афферентной петли несложно при наличии типичной клинической картины и анамнестической информации о предшествующей резекции желудка. Диагностика включает в себя комплексное лабораторно-инструментальное обследование, которое проводится для определения степени тяжести заболевания и оценки состояния других органов пищеварительного тракта. Наиболее информативными являются:
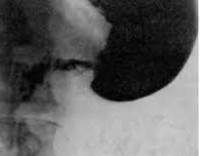
• Контрастная рентгенография брюшной полости. Выполнение серии рентгенограмм после перорального контрастирования подтверждает отливку и длительную задержку контрастного вещества в просвете петли аддуктора, рубцовую деформацию в анастомозе. Признаки атонии тонкой кишки могут быть определены.
• Эзофагогастродуоденоскопия. При эндоскопическом исследовании визуализируется расширенная петля кишечника, заполненная застойным содержимым, наблюдается деформация гастроэюноанастомоза. Есть признаки воспалительного процесса в культе желудка, тощей кишки, атрофии слизистой оболочки.
• УЗИ органов брюшной полости. Сонография проводится для оценки структурных изменений поджелудочной железы и органов гепатобилиарной системы. С помощью ультразвукового метода можно определить протяженность желчных путей, утолщение стенки желчного пузыря и неоднородность эхо-структуры печени.
Бактериоскопическое исследование проводится для проверки синдрома слепой кишки. В фекалиях определяется большое количество нейтральных жиров, непереваренных мышечных волокон и волокон. Недостаток стеркобилина указывает на добавление механической желтухи.
Изменения общего анализа крови (лейкоцитоз, повышение СОЭ) наблюдаются с добавлением вторичной инфекции, развитием воспалительных процессов афферентной петли. Биохимический анализ крови показывает, что могут возникнуть повышенные уровни ALT, AST, щелочной фосфатазы, прямого билирубина и изменения, характерные для синдрома мальабсорбции - гипопротеинемия, гипогликемия, гипокальциемия. Дифференциальная диагностика проводится при язвенной болезни желудка и культи желудка, демпинг-синдроме, злокачественных новообразованиях желудочно-кишечного тракта, паразитарных инвазиях, панкреатите, гепатите, холецистите. Помимо наблюдения за гастроэнтерологом, пациенту рекомендуется проконсультироваться с хирургом, онкологом, инфекционистом и гепатологом.
• Контрастная рентгенография брюшной полости. Выполнение серии рентгенограмм после перорального контрастирования подтверждает отливку и длительную задержку контрастного вещества в просвете петли аддуктора, рубцовую деформацию в анастомозе. Признаки атонии тонкой кишки могут быть определены.
• Эзофагогастродуоденоскопия. При эндоскопическом исследовании визуализируется расширенная петля кишечника, заполненная застойным содержимым, наблюдается деформация гастроэюноанастомоза. Есть признаки воспалительного процесса в культе желудка, тощей кишки, атрофии слизистой оболочки.
• УЗИ органов брюшной полости. Сонография проводится для оценки структурных изменений поджелудочной железы и органов гепатобилиарной системы. С помощью ультразвукового метода можно определить протяженность желчных путей, утолщение стенки желчного пузыря и неоднородность эхо-структуры печени.
Бактериоскопическое исследование проводится для проверки синдрома слепой кишки. В фекалиях определяется большое количество нейтральных жиров, непереваренных мышечных волокон и волокон. Недостаток стеркобилина указывает на добавление механической желтухи.
Изменения общего анализа крови (лейкоцитоз, повышение СОЭ) наблюдаются с добавлением вторичной инфекции, развитием воспалительных процессов афферентной петли. Биохимический анализ крови показывает, что могут возникнуть повышенные уровни ALT, AST, щелочной фосфатазы, прямого билирубина и изменения, характерные для синдрома мальабсорбции - гипопротеинемия, гипогликемия, гипокальциемия. Дифференциальная диагностика проводится при язвенной болезни желудка и культи желудка, демпинг-синдроме, злокачественных новообразованиях желудочно-кишечного тракта, паразитарных инвазиях, панкреатите, гепатите, холецистите. Помимо наблюдения за гастроэнтерологом, пациенту рекомендуется проконсультироваться с хирургом, онкологом, инфекционистом и гепатологом.
Лечение
Пациентам с хроническими нарушениями легкой и средней степени тяжести показана коррекция питания и консервативная терапия. Рекомендуется частая дробная диета, за исключением молочных продуктов, сладостей и других продуктов, которые вызывают повышенную секрецию дуоденального сока. Учитывая причины дуоденобилиарного синдрома с целью замены и коррекции, можно назначить следующее:
• Миотропные противосудорожные препараты. Эффективен в случае неисправностей. Благодаря устранению спазма облегчается отток секрета двенадцатиперстной кишки в обходной кишечник, устраняются предпосылки для эуногастрального рефлюкса и уменьшается выраженность болевого синдрома.
• Заместительная ферментная терапия. Чтобы компенсировать потерю секреции поджелудочной железы, показаны ферментные препараты, которые улучшают процессы пищеварения. Таблетированные ферменты компенсируют недостаток ферментов, которые расщепляют жиры, крахмалы и белки в кишечнике.
• Инфузионная терапия. При обезвоживании и недоедании рекомендуется введение глюкозно-солевых, коллоидных растворов, аминокислотных и белковых препаратов, витаминов. В более тяжелых случаях переливаются кровезаменители, компоненты крови.
Бактериальные антагонисты патогенных и условно-патогенных микроорганизмов используются для предотвращения или устранения дисбактериоза кишечника и восстановления нормальной микрофлоры кишечника. Косвенным эффектом пробиотиков является улучшение пищеварения.
Пациентам с острым дуоденостазом необходимо срочное хирургическое лечение: при релапаротомии устраняется желудочно-кишечная инвагинация, устраняется внутренняя грыжа, рассекаются спайки, применяется кишечный анастомоз и проводится резекция двенадцатиперстной кишки и тощей кишки выполняется для их некроза. В случае тяжелого хронического прогрессирования синдрома желчной регургитации операция проводится в соответствии с планом. Оптимальным решением для большинства пациентов является реконструктивная резекция по Бильроту I. Когда подкисляющая функция желудка полностью деактивирована, может быть создан U-образный анастомоз. Пациентам с сочетанием дуоденобилиарного синдрома и демпинга выполняют гастродуоденоскопию. Коричневое образование энтероанастомоза также эффективно.
• Миотропные противосудорожные препараты. Эффективен в случае неисправностей. Благодаря устранению спазма облегчается отток секрета двенадцатиперстной кишки в обходной кишечник, устраняются предпосылки для эуногастрального рефлюкса и уменьшается выраженность болевого синдрома.
• Заместительная ферментная терапия. Чтобы компенсировать потерю секреции поджелудочной железы, показаны ферментные препараты, которые улучшают процессы пищеварения. Таблетированные ферменты компенсируют недостаток ферментов, которые расщепляют жиры, крахмалы и белки в кишечнике.
• Инфузионная терапия. При обезвоживании и недоедании рекомендуется введение глюкозно-солевых, коллоидных растворов, аминокислотных и белковых препаратов, витаминов. В более тяжелых случаях переливаются кровезаменители, компоненты крови.
Бактериальные антагонисты патогенных и условно-патогенных микроорганизмов используются для предотвращения или устранения дисбактериоза кишечника и восстановления нормальной микрофлоры кишечника. Косвенным эффектом пробиотиков является улучшение пищеварения.
Пациентам с острым дуоденостазом необходимо срочное хирургическое лечение: при релапаротомии устраняется желудочно-кишечная инвагинация, устраняется внутренняя грыжа, рассекаются спайки, применяется кишечный анастомоз и проводится резекция двенадцатиперстной кишки и тощей кишки выполняется для их некроза. В случае тяжелого хронического прогрессирования синдрома желчной регургитации операция проводится в соответствии с планом. Оптимальным решением для большинства пациентов является реконструктивная резекция по Бильроту I. Когда подкисляющая функция желудка полностью деактивирована, может быть создан U-образный анастомоз. Пациентам с сочетанием дуоденобилиарного синдрома и демпинга выполняют гастродуоденоскопию. Коричневое образование энтероанастомоза также эффективно.
Список литературы
1. Хирургия язвенной болезни желудка и двенадцатиперстной кишки/ Черноусов А.Ф., Богопольский П.М., Курбанов Ф.С. 1996.
2. Болезни оперированного желудка/ Барановский А.Ю. 2010.
3. Профилактика и лечение осложнений при резекции желудка по поводу язвенной болезни желудка и двенадцатиперстной кишки: автореферат диссертации/ Коноваленко В.Г. 2004.
2. Болезни оперированного желудка/ Барановский А.Ю. 2010.
3. Профилактика и лечение осложнений при резекции желудка по поводу язвенной болезни желудка и двенадцатиперстной кишки: автореферат диссертации/ Коноваленко В.Г. 2004.
|
|