ICD-10 codes
- ICD-10
- I67.5 Moyamoya disease
Description
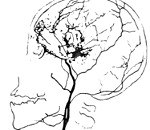
Болезнь мойя. Мойя - редкое сосудистое заболевание, представляющее собой медленно прогрессирующее стенозирование внутричерепных церебральных артерий, сопровождающееся развитием обходных коллатералей. Клинически проявляется симптомами хронической ишемии мозга, ТИА, субарахноидальными кровоизлияниями, ишемическими и геморрагическими инсультами. При постановке диагноза основными являются данные церебральной ангиографии. Дополнительно проводится ЭЭГ, МРТ/КТ головного мозга, офтальмоскопия. Лечение может быть консервативным, но наиболее эффективна операция по наложению экстракраниального микроанастамоза.
Additional facts
Болезнь мойя-мойя - редкая патология церебральных сосудов, подробно описанная японскими клиницистами Кудо и Такеучи. До 1962 г. считалась характерной исключительно для японцев, затем начали появляться сведения о повсеместной распространенности. Более часто болезнь мойя-мойя встречается у азиатов. Ее распространенность в Японии составляет 3,5 случая на 1 млн. населения, в США - не превышает 1 случай на 1 млн. В России всего описано около 30 случаев, однако не все они соответствуют критериям болезни мойя-мойя.
Свое запоминающееся название болезнь получила благодаря характерной ангиографической картине. В практическую неврологию термин был введен в 1967 г. Сузуки и Такаку. В переводе с японского он значит «подобное сигаретному дыму». Болезнь мойя-мойя может манифестировать в 2-х возрастных периодах: до 10-летнего возраста (в среднем в 5 лет) и в промежуток от 30 до 40 лет. Лица женского пола заболевают примерно в 1,5-2 раза чаше мужчин.
Свое запоминающееся название болезнь получила благодаря характерной ангиографической картине. В практическую неврологию термин был введен в 1967 г. Сузуки и Такаку. В переводе с японского он значит «подобное сигаретному дыму». Болезнь мойя-мойя может манифестировать в 2-х возрастных периодах: до 10-летнего возраста (в среднем в 5 лет) и в промежуток от 30 до 40 лет. Лица женского пола заболевают примерно в 1,5-2 раза чаше мужчин.
Symptoms
Ассоциированные симптомы: Асимметрия носогубных складок. Шум в ушах.
Reasons
Основу заболевания составляет постепенно нарастающее сужение просвета внутричерепной части внутренней сонной артерии, отдельных участков средней и передней мозговых артерий. Морфологические изменения, выявляемые в пораженных сегментах сонной артерии и артерий виллизиева круга, характеризуются фиброзом интимы и ее расширением, истончением среднего слоя сосудистой стенки. В результате формируется стеноз или сосудистая окклюзия. Процесс сопровождается развитием сети коллатеральных сосудистых анастомозов, обеспечивающих альтернативное кровоснабжение головного мозга. Со временем внутренние сонные артерии полностью окклюзируются, церебральное кровоснабжение происходит только благодаря коллатералям, развившимся из наружных сонных и позвоночных артерий.
Этиофакторы остаются неясны. Предполагают, что аномалии церебральных сосудов генетически детерминированы. В 1999г. был проведен ДНК-анализ 16 семей с данной патологией, который выявил наличие генной мутации в локусе 3р26-р24. 2. Однако на практике у большинства пациентов определен спорадический характер заболевания. С другой стороны, по данным ангиографии диагностировано большое количество семейных субклинических (латентных) форм.
Согласно другой гипотезе болезнь мойя-мойя представляет собой неспецифический артериит, возникший в результате аутоиммунных реакций и спровоцированный воспалительными процессами. По некоторым данным около 70% случаев заболевания имеют связь с перенесенным синуситом, хроническим тонзиллитом, отитом. Кроме того, в литературе описаны сочетания болезни мойя-мойя с другими различными заболеваниями: туберозным склерозом, нейрофиброматозом Реклингхаузена, серповидно-клеточной анемией, болезнью Гиршпрунга, лептоспирозом, синдромом Марфана, синдромом Апера, черепно-мозговой травмой.
Этиофакторы остаются неясны. Предполагают, что аномалии церебральных сосудов генетически детерминированы. В 1999г. был проведен ДНК-анализ 16 семей с данной патологией, который выявил наличие генной мутации в локусе 3р26-р24. 2. Однако на практике у большинства пациентов определен спорадический характер заболевания. С другой стороны, по данным ангиографии диагностировано большое количество семейных субклинических (латентных) форм.
Согласно другой гипотезе болезнь мойя-мойя представляет собой неспецифический артериит, возникший в результате аутоиммунных реакций и спровоцированный воспалительными процессами. По некоторым данным около 70% случаев заболевания имеют связь с перенесенным синуситом, хроническим тонзиллитом, отитом. Кроме того, в литературе описаны сочетания болезни мойя-мойя с другими различными заболеваниями: туберозным склерозом, нейрофиброматозом Реклингхаузена, серповидно-клеточной анемией, болезнью Гиршпрунга, лептоспирозом, синдромом Марфана, синдромом Апера, черепно-мозговой травмой.
Diagnostics
В анамнезе пациентов могут быть указания на имевшиеся в прошлом эпизоды ОНМК. Однако на основании анамнеза и клинической картины невролог не может установить диагноз. Необходимы дополнительные обследования и дифдиагностика с атеросклерозом сосудов головного мозга, васкулитами, артериовенозными мальформациями, тромбозом, мигренью с аурой, внутримозговой опухолью и тд патологией.
Проводится консультация офтальмолога с визиометрией, периметрией и осмотром глазного дна. Может быть диагностирована потеря остроты зрения, гемианопсия и пр. нарушения. На глазном дне при офтальмоскопии визуализируются ретиноваскулярные изменения и увеличение диска зрительного нерва. ЭЭГ регистрирует патогномоничные для болезни мойя-мойя изменения: после проведения гипервентиляции спустя 20-60 с фиксируется вторая фаза медленных высокоамплитудных волн (так называемый феномен re-build-up). Благодаря специфичности этого феномена ЭЭГ может быть использована как скрининговый способ диагностики.
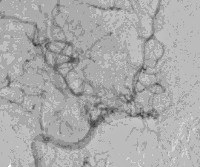
У многих пациентов КТ головного мозга визуализирует в церебральном веществе мелкие участки уменьшенной плотности. МРТ позволяет верифицировать их как очаговые инфаркты. РЭГ выявляет снижение церебрального кровотока. УЗДГ сосудов головы определяет окклюзию внутренней сонной артерии. Золотым стандартом в диагностике выступает ангиография. Подтверждением диагноза является наличие на основании мозга ангиографической картины «клубка дыма, выпущенного из сигареты». В соответствии с данными ангиографии выделяют 6 стадий болезни: от частичного сужения дистальной части внутренней сонной артерии до ее абсолютного исчезновения. В настоящее время альтернативой рентгенконтрастной церебральной ангиографии стали КТ сосудов и МРТ сосудов головного мозга. Эти методы более точны и менее инвазивны.
Проводится консультация офтальмолога с визиометрией, периметрией и осмотром глазного дна. Может быть диагностирована потеря остроты зрения, гемианопсия и пр. нарушения. На глазном дне при офтальмоскопии визуализируются ретиноваскулярные изменения и увеличение диска зрительного нерва. ЭЭГ регистрирует патогномоничные для болезни мойя-мойя изменения: после проведения гипервентиляции спустя 20-60 с фиксируется вторая фаза медленных высокоамплитудных волн (так называемый феномен re-build-up). Благодаря специфичности этого феномена ЭЭГ может быть использована как скрининговый способ диагностики.
У многих пациентов КТ головного мозга визуализирует в церебральном веществе мелкие участки уменьшенной плотности. МРТ позволяет верифицировать их как очаговые инфаркты. РЭГ выявляет снижение церебрального кровотока. УЗДГ сосудов головы определяет окклюзию внутренней сонной артерии. Золотым стандартом в диагностике выступает ангиография. Подтверждением диагноза является наличие на основании мозга ангиографической картины «клубка дыма, выпущенного из сигареты». В соответствии с данными ангиографии выделяют 6 стадий болезни: от частичного сужения дистальной части внутренней сонной артерии до ее абсолютного исчезновения. В настоящее время альтернативой рентгенконтрастной церебральной ангиографии стали КТ сосудов и МРТ сосудов головного мозга. Эти методы более точны и менее инвазивны.
Treatment
Консервативное лечение включает сосудистую (винпоцетин, ницерголин, нифедипин) и нейрометаболическую (гамма-аминомасляная кислота, пиритинол, пирацетам, гопантеновая кислота) терапию. Оно может улучшить клиническую ситуацию, но не способно остановить прогрессирование болезни. Более радикальным способом лечения является операция с формированием сосудистого шунта, несущего кровь в обход стенозированных артерий. Она может быть выполнена прямым способом с подшиванием шунта к сосудам и непрямым, при котором сосудистый шунт кладут на поверхность мозга. При прямом методе достаточный уровень кровоснабжения достигается сразу, при непрямом - на его развитие требуется от 6 мес. до года. Опыт показал значительно большую эффективность прямого шунтирования. Ишемические эпизоды после его выполнения встречаются лишь у 10% пациентов, в то время как после непрямого шунтирования они отмечаются в 56% случаев. Поэтому стандартом в лечении принята техника наложения экстраинтракраниального анастамоза.
Forecast
Прогноз при своевременном хирургическом лечении преимущественно благоприятный. Средняя эффективность операции оценивается на уровне 84%. Прослеживается прямая зависимость эффективности лечения от ангиографической стадии. В благоприятных случаях существенный регресс клинических проявлений наблюдается сразу после проведенного лечения. Без лечения нарастающее ухудшение церебральной гемодинамики приводит к прогрессирующему неврологическому дефициту, возникновению геморрагических и ишемических инсультов. Среди взрослых летальность составляет 10%, среди детей - 4,3%.