Description
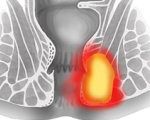
Подкожный парапроктит. Это острое или хроническое воспаление периректальной клетчатки, локализующееся под кожей перианальной области. Его причиной является инфицирование грамположительными или грамотрицательными микроорганизмами, проникающими контактным, лимфогенным и гематогенным путем. Патология проявляется колющими болями в перианальной области, нарушением дефекации и общеинфекционным синдромом. Диагностика подкожного парапроктита включает внешний осмотр, УЗИ, общеклинические и бактериологические исследования. Лечение проводят исключительно хирургическим путем, в послеоперационном периоде его дополняют медикаментозной терапией и физиотерапией.
Additional facts
Острый парапроктит - одно из наиболее частых хирургических заболеваний, встречающееся у 24-48% пациентов, обращающихся в проктологический стационар. У мужчин патология встречается в 2-3 раза чаще, чем у женщин. Подкожный периодонтит имеет большое значение для врачей-проктологов, так как составляет до 50% всех вариантов заболевания. При неправильном или преждевременном лечении заболевание переходит в хроническую свищевую форму, поэтому рациональный подбор терапии является первостепенной задачей специалистов.
Reasons
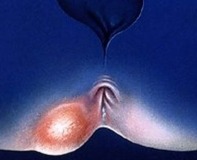
Заболевание возникает при попадании в подкожную клетчатку патогенной микрофлоры, вызывающей гнойное воспаление. В этиологической структуре парапроктита преобладающую роль играют полимикробные ассоциации, к которым относятся стафилококки, грамотрицательные и грамположительные палочки. Изредка ткани инфицируются анаэробными бактериями, вызывающими тяжелое течение болезни и образование мокроты.
Развитию подкожного парапроктита способствуют поражения слизистой прямой кишки инородными телами, плотным стулом, медицинскими инструментами при инвазивных манипуляциях. К факторам риска относятся геморрой, анальные трещины, ВЗК (язвенный колит, болезнь Крона). Среди больных туберкулезом и сифилисом возможны специфические вторичные формы парапроктита. Иммунодефицитные состояния являются самостоятельным фактором риска.
Развитию подкожного парапроктита способствуют поражения слизистой прямой кишки инородными телами, плотным стулом, медицинскими инструментами при инвазивных манипуляциях. К факторам риска относятся геморрой, анальные трещины, ВЗК (язвенный колит, болезнь Крона). Среди больных туберкулезом и сифилисом возможны специфические вторичные формы парапроктита. Иммунодефицитные состояния являются самостоятельным фактором риска.
Pathogenesis
Большинство случаев заболевания связано с проникновением патогенных микроорганизмов через анальные железы. Сначала воспалительный процесс развивается в одной или нескольких криптах, в результате закупорки ее протока в межсфинктерном пространстве скапливается гной, формируется абсцесс. Абсцесс прорастает в подкожные мягкие ткани перианальной области, образуя типичный очаг парапроктита.
Распространение бактериальной флоры происходит лимфогенным и гематогенным путями при наличии в организме очагов хронической инфекции. Вторичный подкожный парапроктит часто встречается у урологических больных. Они связаны с осложнениями воспалительных процессов уретры и предстательной железы у мужчин, женских мочеполовых органов. Изредка механизм развития заболевания обусловлен непосредственным проникновением бактерий вследствие поражения прямой кишки или перианальной области.
Подкожный парапроктит.
Распространение бактериальной флоры происходит лимфогенным и гематогенным путями при наличии в организме очагов хронической инфекции. Вторичный подкожный парапроктит часто встречается у урологических больных. Они связаны с осложнениями воспалительных процессов уретры и предстательной железы у мужчин, женских мочеполовых органов. Изредка механизм развития заболевания обусловлен непосредственным проникновением бактерий вследствие поражения прямой кишки или перианальной области.
Подкожный парапроктит.

Symptoms
При острой форме патологии проявления возникают на фоне полного здоровья и быстро прогрессируют. Больной испытывает интенсивные боли в прямой кишке и вокруг заднего прохода, которые усиливаются во время дефекации. Из-за боязни боли больной намеренно сдерживает позывы, что способствует длительным запорам и ухудшению общего состояния. По мере накопления гноя боль усиливается, становится пульсирующей или скручивающей.
Подкожный парапроктит сопровождается ухудшением самочувствия: полями головы, снижением аппетита, нарушениями сна. Большие язвы характеризуются лихорадкой, ознобом, выраженной слабостью. Более тяжело протекают анаэробные инфекции параректальной клетчатки, которые характеризуются выраженным интоксикационным синдромом и быстрым распространением гнойного очага в мягкие ткани.
Ассоциированные симптомы: Боль в заднем проходе. Высокая температура тела. Изменение аппетита. Недомогание. Озноб. Отсутствие аппетита. Общая слабость.
Подкожный парапроктит сопровождается ухудшением самочувствия: полями головы, снижением аппетита, нарушениями сна. Большие язвы характеризуются лихорадкой, ознобом, выраженной слабостью. Более тяжело протекают анаэробные инфекции параректальной клетчатки, которые характеризуются выраженным интоксикационным синдромом и быстрым распространением гнойного очага в мягкие ткани.
Ассоциированные симптомы: Боль в заднем проходе. Высокая температура тела. Изменение аппетита. Недомогание. Озноб. Отсутствие аппетита. Общая слабость.
Possible complications
При остром нелеченном процессе формируется свищ прямой кишки, который в медицинской терминологии называется хроническим парапроктитом. Наружное отверстие свищевого хода при подкожной форме заболевания открывается в промежности. При большом диаметре свища через него выходят каловые массы и газы, через узкие ходы выходит скудное гнойное отделяемое. При самопроизвольном закрытии свища в полости скапливается экссудат, обостряется подкожный парапроктит.
Опасным последствием заболевания является образование флегмон параректальной зоны, которое сопровождается выраженной интоксикацией, может перейти в полиорганную недостаточность и сепсис. Осложнение чаще встречается при анаэробной инфекции, которая плохо поддается лечению и быстро прогрессирует. Анатомическая близость брюшины несет в себе риск развития тазового перитонита и забрюшинных абсцессов.
Опасным последствием заболевания является образование флегмон параректальной зоны, которое сопровождается выраженной интоксикацией, может перейти в полиорганную недостаточность и сепсис. Осложнение чаще встречается при анаэробной инфекции, которая плохо поддается лечению и быстро прогрессирует. Анатомическая близость брюшины несет в себе риск развития тазового перитонита и забрюшинных абсцессов.
Diagnostics
Обследование и лечение больных подкожным парапроктитом входит в обязанности врача-проктолога. При внешнем осмотре выявляют гиперемию, припухлость и припухлость кожи на ограниченном участке возле заднего прохода. При больших размерах абсцесса можно определить симптом флюктуации. Пальцевое исследование прямой кишки без анестезии не проводят из-за значительного дискомфорта пациента. Программа расширенной диагностики включает следующие методы:
• УЗИ прямой кишки. Метод чрескожного УЗИ применяют для определения размеров и локализации абсцесса, выявления сопутствующих процессов, которые могли вызвать подкожный парапроктит. Исследование является неинвазивным и практически не причиняет пациенту дискомфорта, поэтому признано хорошей заменой аноскопии и других болезненных методов.
• Фистулография. При хроническом варианте заболевания показана рентгенологическая визуализация свищевого хода, в основе которой лежит введение внутрь контрастного вещества. По рентгенограммам определяют точное расположение, размеры и протяженность свища, наличие связи его с абсцессом или очагами деструкции.
• Микробиологическая диагностика. Бактериологический посев отделяемого свищевого хода или содержимого абсцесса необходим для определения вида возбудителя, подбора наиболее эффективных противомикробных препаратов. Для экспресс-диагностики этиологического фактора может быть использована бактериоскопия.
• Анализы крови. В результатах гемограммы наблюдают абсолютный лейкоцитоз, нейтрофилез, увеличение СОЭ - типичные признаки бактериального воспаления. Характерно повышение белков острой фазы, остальные показатели биохимического анализа при неосложненном подкожном парапроктите остаются в пределах нормы.
Острый парапроктит необходимо отличать от гнойных тератом параректальной клетчатки, абсцесса дугласова пространства, осложнений распадающихся опухолей прямой кишки. Ректальные свищи отличаются от эпителиальных копчикового хода, свищей при болезни Крона, остеомиелите крестцово-копчикового отдела позвоночника. В такой ситуации уточнить диагноз помогает рентген или КТ органов малого таза.
Вскрытие подкожного парапроктита.
• УЗИ прямой кишки. Метод чрескожного УЗИ применяют для определения размеров и локализации абсцесса, выявления сопутствующих процессов, которые могли вызвать подкожный парапроктит. Исследование является неинвазивным и практически не причиняет пациенту дискомфорта, поэтому признано хорошей заменой аноскопии и других болезненных методов.
• Фистулография. При хроническом варианте заболевания показана рентгенологическая визуализация свищевого хода, в основе которой лежит введение внутрь контрастного вещества. По рентгенограммам определяют точное расположение, размеры и протяженность свища, наличие связи его с абсцессом или очагами деструкции.
• Микробиологическая диагностика. Бактериологический посев отделяемого свищевого хода или содержимого абсцесса необходим для определения вида возбудителя, подбора наиболее эффективных противомикробных препаратов. Для экспресс-диагностики этиологического фактора может быть использована бактериоскопия.
• Анализы крови. В результатах гемограммы наблюдают абсолютный лейкоцитоз, нейтрофилез, увеличение СОЭ - типичные признаки бактериального воспаления. Характерно повышение белков острой фазы, остальные показатели биохимического анализа при неосложненном подкожном парапроктите остаются в пределах нормы.
Острый парапроктит необходимо отличать от гнойных тератом параректальной клетчатки, абсцесса дугласова пространства, осложнений распадающихся опухолей прямой кишки. Ректальные свищи отличаются от эпителиальных копчикового хода, свищей при болезни Крона, остеомиелите крестцово-копчикового отдела позвоночника. В такой ситуации уточнить диагноз помогает рентген или КТ органов малого таза.
Вскрытие подкожного парапроктита.
Treatment
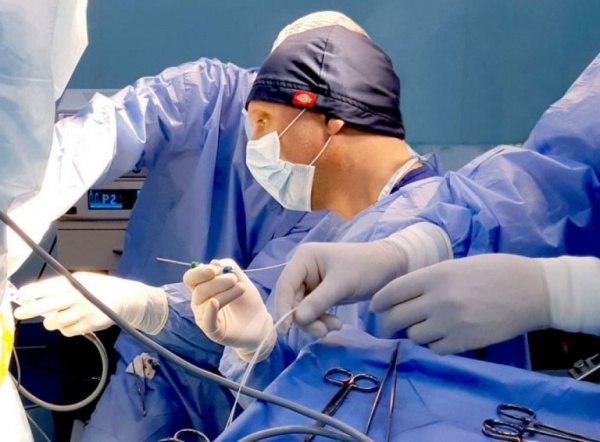
Всем больным с острой формой заболевания требуется помощь хирурга. Операция при подкожном парапроктите проводится под наркозом, включает вскрытие и дренирование абсцесса, ликвидацию входных ворот инфекции. В рутинной практике выполняют операцию Габриэля или другие хирургические варианты, которые подбираются индивидуально с учетом локализации и размеров абсцесса.
В современной проктологии многоэтапный подход считается наиболее целесообразным и оправданным методом лечения. Дальнейшее течение воспаления и вероятность осложнений зависят от последовательности и профессионализма медицинской помощи на первом этапе. Основные хирургические принципы: оперативное лечение как можно раньше, адекватное дренирование абсцесса, исключение травмы волокон анального сфинктера.
Лечение хронического парапроктита заключается в хирургическом иссечении свищевого хода, которое проводят после подготовительного консервативного этапа терапии. Поскольку свищ не представляет опасности для жизни и здоровья больного, дата вмешательства назначается в плановом порядке. В случае подострого течения патологии и наличия инфильтрата операцию следует проводить в течение 1-3 недель после установления диагноза.
В послеоперационном периоде при подкожном парапроктите назначают комплексную схему лечения. Ежедневные перевязки ран проводят антисептическими растворами на основе йода или спирта. Наружно применяют мази с регенерирующим, антимикробным и противовоспалительным действием, которые ускоряют заживление. По показаниям применяют физиотерапевтические методы: сеансы УФ-облучения, УВЧ и СВЧ-терапии.
В современной проктологии многоэтапный подход считается наиболее целесообразным и оправданным методом лечения. Дальнейшее течение воспаления и вероятность осложнений зависят от последовательности и профессионализма медицинской помощи на первом этапе. Основные хирургические принципы: оперативное лечение как можно раньше, адекватное дренирование абсцесса, исключение травмы волокон анального сфинктера.
Лечение хронического парапроктита заключается в хирургическом иссечении свищевого хода, которое проводят после подготовительного консервативного этапа терапии. Поскольку свищ не представляет опасности для жизни и здоровья больного, дата вмешательства назначается в плановом порядке. В случае подострого течения патологии и наличия инфильтрата операцию следует проводить в течение 1-3 недель после установления диагноза.
В послеоперационном периоде при подкожном парапроктите назначают комплексную схему лечения. Ежедневные перевязки ран проводят антисептическими растворами на основе йода или спирта. Наружно применяют мази с регенерирующим, антимикробным и противовоспалительным действием, которые ускоряют заживление. По показаниям применяют физиотерапевтические методы: сеансы УФ-облучения, УВЧ и СВЧ-терапии.
Forecast
Подкожный периодонтит является наиболее благоприятной формой заболевания, так как носит поверхностный характер и в большинстве случаев вовремя диагностируется. Правильно выполненная операция обеспечивает ликвидацию абсцесса и дренирование абсцесса, что способствует его быстрому заживлению. Хронические формы также успешно лечатся, но, учитывая травматичность вмешательства и деформации заднего прохода, прогноз менее благоприятный.
Специфических мер профилактики парапроктита не разработано. Профилактика основана на общеукрепляющих мероприятиях и устранении факторов риска. Рекомендуется повышение местного и общего иммунитета, своевременная диагностика и санация хронических инфекционных очагов, рациональное лечение заболеваний толстой кишки. Для предупреждения образования свищей необходимо своевременно вовремя провести острый проктит.
Специфических мер профилактики парапроктита не разработано. Профилактика основана на общеукрепляющих мероприятиях и устранении факторов риска. Рекомендуется повышение местного и общего иммунитета, своевременная диагностика и санация хронических инфекционных очагов, рациональное лечение заболеваний толстой кишки. Для предупреждения образования свищей необходимо своевременно вовремя провести острый проктит.
References
1. Хирургические болезни. Учебно-методическое пособие/ под ред. Чернядьева С.А. 2019.
2. Клинические рекомендации по диагностике и лечению взрослых пациентов c острым парапроктитом. 2013.
3. Колопроктология: учебное пособие/ Е.И. Семионкин. 2004.
4. Хирургические болезни: Учебник/ М. И. Кузин, О. С. Шкроб, Н. М. Кузин - 2002.
2. Клинические рекомендации по диагностике и лечению взрослых пациентов c острым парапроктитом. 2013.
3. Колопроктология: учебное пособие/ Е.И. Семионкин. 2004.
4. Хирургические болезни: Учебник/ М. И. Кузин, О. С. Шкроб, Н. М. Кузин - 2002.