ICD-10 codes
Description
Менингеальный синдром. Симптоматический комплекс, характерный для поражения оболочек головного мозга. Может иметь инфекционную, токсическую, гипертоническую, сосудистую, травматическую, карциноматозную этиологию спинномозговой жидкости. Проявляется головной болью, ригидностью мышц, рвотой, гиперестезией и болезненными явлениями. Клинические данные и результаты исследования спинномозговой жидкости составляют диагностическую основу. Лечение проводится по этиологии антибактериальными, противовирусными, противогрибковыми и противопротозойными средствами, включая симптоматическую терапию и снижение внутричерепного давления.
Additional facts
Менингеальный синдром (пилинг) - распространенная патология, с которой сталкиваются неврологи, инфекционисты, педиатры, терапевты, оториноларингологи и многие другие специалисты. Синдром был назван в честь латинского термина «менингеа», что означает оболочки головного мозга. В случаях, когда менингеальный синдром вызван раздражением оболочек головного мозга без их воспалительных изменений, в медицинской практике используется определение менингизма. Пик активного изучения патологии пришелся на конец 19 века, несколько авторов предложили многочисленные специфические симптомы болезни, которые используются до сих пор. Менингеальный синдром возникает в любом возрасте, независимо от пола. У пожилых пациентов клиническая картина не ясна.
Reasons
Этиологическими факторами являются многие внутричерепные и полисистемные патологические процессы. Чаще всего менингеальный синдром провоцирует воспаление мозговых оболочек (менингит), субарахноидальное кровоизлияние и черепно-мозговую травму. В соответствии с воздействием на мозговые оболочки этиологические причины делятся на две основные группы - воспалительные и невоспалительные поражения.
Воспалительные поражения:
• Бактериальный. Неспецифический - из-за менингококковой инфекции, Haemophilus influenzae, стрептококков, пневмококков, у новорожденных - сальмонеллы, кишечной палочки. Специфические - возникающие при проникновении в оболочки возбудителей туберкулеза, сифилиса.
• Вирусный. В 75% случаев их провоцируют энтеровирусы, реже - вирус Эпштейна-Барра, аренавирус, герпетическая инфекция, вирус клещевого энцефалита.
• Грибковые. Основные возбудители - криптококки, кандиды, аспергиллы, гистоплазма. Они вызывают серозное воспаление плодных оболочек с петехиальными кровоизлияниями.
• Простейшие. Наблюдается при токсоплазмозе, малярии.
Невоспалительные поражения:
• Кровоизлияние в слизистую оболочку головного мозга. Они могут возникнуть в результате острого нарушения мозгового кровообращения, тяжелой артериальной гипертензии, ЧМТ, церебрального васкулита.
• Внутричерепная гипертензия. Развивается вследствие гидроцефалии, новообразований (опухоль головного мозга, внутричерепная киста, абсцесс, внутримозговая гематома).
• Опьянение. Экзогенные - лакокрасочное производство, токсикомания, алкоголизм. Эндогенные - уремия, гипопаратиреоз.
• Нейротоксикоз при общеинфекционных заболеваниях (грипп, сыпной тиф, дизентерия, ОРВИ).
• Карциноматоз. Инфильтрация мозговых оболочек опухолевыми клетками при различных онкологических процессах, в том числе лейкоцитарная инфильтрация при нейролейкозе.
Воспалительные поражения:
• Бактериальный. Неспецифический - из-за менингококковой инфекции, Haemophilus influenzae, стрептококков, пневмококков, у новорожденных - сальмонеллы, кишечной палочки. Специфические - возникающие при проникновении в оболочки возбудителей туберкулеза, сифилиса.
• Вирусный. В 75% случаев их провоцируют энтеровирусы, реже - вирус Эпштейна-Барра, аренавирус, герпетическая инфекция, вирус клещевого энцефалита.
• Грибковые. Основные возбудители - криптококки, кандиды, аспергиллы, гистоплазма. Они вызывают серозное воспаление плодных оболочек с петехиальными кровоизлияниями.
• Простейшие. Наблюдается при токсоплазмозе, малярии.
Невоспалительные поражения:
• Кровоизлияние в слизистую оболочку головного мозга. Они могут возникнуть в результате острого нарушения мозгового кровообращения, тяжелой артериальной гипертензии, ЧМТ, церебрального васкулита.
• Внутричерепная гипертензия. Развивается вследствие гидроцефалии, новообразований (опухоль головного мозга, внутричерепная киста, абсцесс, внутримозговая гематома).
• Опьянение. Экзогенные - лакокрасочное производство, токсикомания, алкоголизм. Эндогенные - уремия, гипопаратиреоз.
• Нейротоксикоз при общеинфекционных заболеваниях (грипп, сыпной тиф, дизентерия, ОРВИ).
• Карциноматоз. Инфильтрация мозговых оболочек опухолевыми клетками при различных онкологических процессах, в том числе лейкоцитарная инфильтрация при нейролейкозе.
Pathogenesis
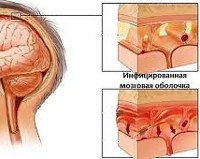
Менингеальный синдром имеет два механизма развития. Первый - воспалительный процесс - реализуется в ответ на проникновение инфекционных агентов. Заражение оболочек головного мозга происходит контактным (при открытой черепно-мозговой травме, остеомиелите костей черепа) лимфогенным, периневральным, гематогенным путем. Дрейф возбудителей с током крови чаще наблюдается при наличии очагов гнойной инфекции (гайморит, гнойный средний отит, мастоидит). При энцефалите воспаление в веществе головного мозга распространяется на ткани оболочек с развитием менингоэнцефалита. Второй патогенетический механизм - раздражение мозговых оболочек. Раздражающее действие оказывают скопления крови при субарахноидальном кровоизлиянии, повышении внутричерепного давления, токсические вещества, поступающие в организм извне или образующиеся в результате дисметаболических процессов, жизнедеятельности болезнетворных микроорганизмов, распада тканей при онкологических заболеваниях.
Symptoms
Комплекс менингеальных симптомов состоит из общих мозговых проявлений и реальных менингеальных симптомов. Типичными являются сильная диффузная головная боль (головная боль), рвота без предшествующей тошноты. Рвота не сопровождается улучшением общего состояния больного. В тяжелых случаях наблюдается возбуждение, переходящее в апатию, возможны эпилептические судороги, галлюцинации, угнетение сознания до ступора, комы. Патогномоничная симптоматика, характеризующая менингеальный синдром, включает три группы симптомов: признаки гиперестезии, мышечно-тонические проявления, болезненные явления.
Гиперестезия проявляется в повышенной восприимчивости к шуму (гиперакузия), свету (светобоязнь) и прикосновениям. Наиболее частым симптомом, укрепляющим мышцы, является жесткость (гипертонус) затылочных мышц, которая отмечается при пассивном сгибании головы пациента. Повышение мышечного тонуса определяет типичное положение: лежа на боку с выгнутой спиной, голова запрокинута назад, конечности согнуты и сведены к телу («поза полицейской собаки»). Реактивные аллергические симптомы включают боль в глазах при движении и надавливании на веки, боль в триггерных точках тройничного нерва, точках Керера на затылке и в скулах.
Ассоциированные симптомы: Боль во всей голове. Галлюцинации. Головная боль. Рвота. Светобоязнь. Тошнота. Эмоциональная лабильность.
Гиперестезия проявляется в повышенной восприимчивости к шуму (гиперакузия), свету (светобоязнь) и прикосновениям. Наиболее частым симптомом, укрепляющим мышцы, является жесткость (гипертонус) затылочных мышц, которая отмечается при пассивном сгибании головы пациента. Повышение мышечного тонуса определяет типичное положение: лежа на боку с выгнутой спиной, голова запрокинута назад, конечности согнуты и сведены к телу («поза полицейской собаки»). Реактивные аллергические симптомы включают боль в глазах при движении и надавливании на веки, боль в триггерных точках тройничного нерва, точках Керера на затылке и в скулах.
Ассоциированные симптомы: Боль во всей голове. Галлюцинации. Головная боль. Рвота. Светобоязнь. Тошнота. Эмоциональная лабильность.
Diagnostics
Менингеальный синдром диагностируют специалисты в области инфекционных болезней, педиатрии, неврологии и терапии. При обследовании обращают внимание на наличие менингеальной осанки, гиперестезии, болевых и тонизирующих явлений. Гипертонус генеза мозговых оболочек отличается от мышечного напряжения, которое сопровождает воспаление мышц и нервных корешков. В неврологическом состоянии определяются характерные изменения рефлекторной сферы: оживление рефлексов, а затем их неравномерное ослабление. Если менингеальный синдром связан с поражением вещества мозга, выявляется соответствующий очаговый неврологический дефицит (пирамидная недостаточность, афазия, мозжечковая атаксия, парез лицевого нерва). Существует более 30 клинических признаков, которые помогают диагностировать синдром оболочки. Наиболее часто неврологами и терапевтами используются:
• Симптом Кернига. В положении пациента лежа на спине нижняя конечность пассивно сгибается в тазобедренных и коленных суставах. Последующие попытки врача растянуть ногу в колене оказались невозможными из-за тонического сокращения мышц, сгибающих ногу.
• Брудзинские симптомы. В положении лежа на спине возникает непроизвольное тянущее усилие от нижних конечностей к животу, когда голова пациента наклонена (вверх), давление на лобок (посередине) и симптом Кернига (вниз) проверяется.
• Симптом Эдельмана. Разгибание большого пальца при исследовании по методу Кернига.
• Симптом Неттера. В положении сидя, вытянув ноги на кровати, надавливание на колено одной ноги заставляет другое колено сгибаться.
• Симптом Холоденко. Сгибайте колени, когда врач пытается поднять пациента за плечи.
• Симптом Гийена. В положении пациента на спине с вытянутыми ногами сжатие мышц передней поверхности одного бедра приводит к сгибанию другой ноги.
• Симптом старения. Когда вы держите ребенка в воздухе в вертикальном положении за подмышки, ноги подтягиваются к животу. Типично для маленьких детей.
Важнейшую роль в диагностике менингеального синдрома играет люмбальная пункция. Противопоказан при тяжелой внутричерепной гипертензии, опасности масс-эффекта, проводится после исключения этих состояний по данным офтальмоскопии и эхоэнцефалографии. Исследование спинномозговой жидкости помогает установить этиологию синдрома. Мутная спинномозговая жидкость с преобладанием нейтрофилов свидетельствует о гнойной, опалесцирующей с повышенным содержанием лимфоцитов - серозном характере воспаления. Примесь крови наблюдается при субарахноидальном кровоизлиянии, раковые клетки - при онкологических поражениях.
Менингеальный синдром различают по этиологии. Верификация окончательного диагноза проводится с помощью бактериологического и вирусологического исследований спинномозговой жидкости, посева крови, ПЦР-исследований, электроэнцефалографии и МРТ головного мозга.
• Симптом Кернига. В положении пациента лежа на спине нижняя конечность пассивно сгибается в тазобедренных и коленных суставах. Последующие попытки врача растянуть ногу в колене оказались невозможными из-за тонического сокращения мышц, сгибающих ногу.
• Брудзинские симптомы. В положении лежа на спине возникает непроизвольное тянущее усилие от нижних конечностей к животу, когда голова пациента наклонена (вверх), давление на лобок (посередине) и симптом Кернига (вниз) проверяется.
• Симптом Эдельмана. Разгибание большого пальца при исследовании по методу Кернига.
• Симптом Неттера. В положении сидя, вытянув ноги на кровати, надавливание на колено одной ноги заставляет другое колено сгибаться.
• Симптом Холоденко. Сгибайте колени, когда врач пытается поднять пациента за плечи.
• Симптом Гийена. В положении пациента на спине с вытянутыми ногами сжатие мышц передней поверхности одного бедра приводит к сгибанию другой ноги.
• Симптом старения. Когда вы держите ребенка в воздухе в вертикальном положении за подмышки, ноги подтягиваются к животу. Типично для маленьких детей.
Важнейшую роль в диагностике менингеального синдрома играет люмбальная пункция. Противопоказан при тяжелой внутричерепной гипертензии, опасности масс-эффекта, проводится после исключения этих состояний по данным офтальмоскопии и эхоэнцефалографии. Исследование спинномозговой жидкости помогает установить этиологию синдрома. Мутная спинномозговая жидкость с преобладанием нейтрофилов свидетельствует о гнойной, опалесцирующей с повышенным содержанием лимфоцитов - серозном характере воспаления. Примесь крови наблюдается при субарахноидальном кровоизлиянии, раковые клетки - при онкологических поражениях.
Менингеальный синдром различают по этиологии. Верификация окончательного диагноза проводится с помощью бактериологического и вирусологического исследований спинномозговой жидкости, посева крови, ПЦР-исследований, электроэнцефалографии и МРТ головного мозга.
Treatment
Расширенный комплекс менингеальных симптомов требует лечения в условиях стационара. Терапия проводится дифференцированно, с учетом этиологии и клинических проявлений, включает следующие направления:
• Этиотропное лечение. При бактериальной этиологии антибактериальную терапию назначают препаратами широкого спектра, вирусную - противовирусными, грибковую - противогрибковыми. Проводится детоксикация, лечение основного заболевания. Перед установлением возбудителя этиотропная терапия проводится эмпирически, после уточнения диагноза, в соответствии с этиологией.
• Противоотечная терапия. Он необходим для профилактики отека головного мозга и направлен на снижение внутричерепного давления. Его проводят с диуретиками, глюкокортикостероидами.
• Симптоматическая терапия. Он направлен на облегчение возникающих симптомов. Гипертермия является показанием к применению жаропонижающих средств, артериальная гипертензия - гипотензивными средствами, повторная рвота - противорвотными средствами. Психомоторное возбуждение купируется психотропными препаратами, эпилептический пароксизм - противосудорожными средствами.
• Этиотропное лечение. При бактериальной этиологии антибактериальную терапию назначают препаратами широкого спектра, вирусную - противовирусными, грибковую - противогрибковыми. Проводится детоксикация, лечение основного заболевания. Перед установлением возбудителя этиотропная терапия проводится эмпирически, после уточнения диагноза, в соответствии с этиологией.
• Противоотечная терапия. Он необходим для профилактики отека головного мозга и направлен на снижение внутричерепного давления. Его проводят с диуретиками, глюкокортикостероидами.
• Симптоматическая терапия. Он направлен на облегчение возникающих симптомов. Гипертермия является показанием к применению жаропонижающих средств, артериальная гипертензия - гипотензивными средствами, повторная рвота - противорвотными средствами. Психомоторное возбуждение купируется психотропными препаратами, эпилептический пароксизм - противосудорожными средствами.