ICD-10 codes
- ICD-10
- K51.5 Left sided colitis
Description
Это пост-облученное и пост-химиотерапевтическое эрозивное или язвенное некротическое поражение слизистой оболочки желудочно-кишечного тракта, которое в основном локализуется в полости рта и горла. Он проявляется в гиперемии, отечности слизистой желудочно-кишечного тракта, зуд, жжение, образование изъязвлений и белых пятен с вовлечением других органов желудочно-кишечного тракта - диффузные боли в животе и диспепсия. Диагноз основывается на бактериальной культуре, гистологическом исследовании биопсии стада, эзофагогастродуоденоскопии. Для лечения используются цитопротекторы, противовоспалительные, анальгетические, антисептические, антибактериальные и противогрибковые лекарственные средства, а также растительные иммуномодуляторы.
Additional facts
Мукозит является одним из наиболее распространенных осложнений лечения рака, выявленных у 40% пациентов, получающих химиотерапевтические препараты в стандартных дозах, у 75% пациентов, перенесших трансплантацию стволовых клеток костного мозга, в 90% случаев комбинированного облучения и химиотерапии. Хотя воспалительный процесс может поражать слизистую оболочку любой части желудочно-кишечного тракта, в большинстве случаев диагностируется оральный или фарингит. Заболевание более восприимчиво к детям и пожилым людям. Важность профилактики, своевременного выявления и эффективного лечения заболевания связана с риском смерти от тяжелого дефицита питательных веществ или сепсиса.
Reasons
Мукозит затрудняет проведение противоопухолевой терапии рака. Грамположительные микроорганизмы, живущие во рту, грамотрицательная и анаэробная кишечная микрофлора, герпес-вирусы, кандида становятся прямыми возбудителями агранулоцитарных инфекционных и воспалительных поражений эпителиальной мембраны. Предпосылками для вторичной инфекции слизистой являются:
• Цитотоксический эффект противоопухолевой терапии. Антрациклины, антиметаболиты, таксаны и другие цитостатические и иммунодепрессанты оказывают наиболее вредное воздействие на эпителиальные клетки желудочно-кишечного тракта, особенно в сочетании с препаратами платины. Пролиферация эпителия также прерывается радиационными нагрузками на область ротоглотки.
• Местный иммуновоспалительный процесс. Согласно результатам исследований, разрушение эпителия под действием цитостатиков, иммунодепрессантов и ионизирующего излучения сопровождается массивным выделением поврежденных компонентов клетки. В результате местная воспалительная реакция усугубляется аутоиммунным компонентом.
• Снижение общего и местного иммунитета. Побочными эффектами противоракового лечения являются потеря защитных свойств слюны и постцитостатическая нейтропения. Результатом иммунодефицита является активация бактериальных, грибковых и вирусных агентов, которые сеют поврежденную слизистую оболочку полости рта.
Факторы риска.
Вероятность воспаления слизистой оболочки полости рта возрастает при врожденных дефектах ферментов, участвующих в биотрансформации цитостатиков, нарушении репарации ДНК, замедлении выделения химиотерапевтических препаратов почками или их выведения печенью. К факторам риска относятся дефицит цианокобаламина и фолиевой кислоты, перитонеальный или плевральный выпот пациента, ксеростомия и недостаточная гигиена полости рта.
• Цитотоксический эффект противоопухолевой терапии. Антрациклины, антиметаболиты, таксаны и другие цитостатические и иммунодепрессанты оказывают наиболее вредное воздействие на эпителиальные клетки желудочно-кишечного тракта, особенно в сочетании с препаратами платины. Пролиферация эпителия также прерывается радиационными нагрузками на область ротоглотки.
• Местный иммуновоспалительный процесс. Согласно результатам исследований, разрушение эпителия под действием цитостатиков, иммунодепрессантов и ионизирующего излучения сопровождается массивным выделением поврежденных компонентов клетки. В результате местная воспалительная реакция усугубляется аутоиммунным компонентом.
• Снижение общего и местного иммунитета. Побочными эффектами противоракового лечения являются потеря защитных свойств слюны и постцитостатическая нейтропения. Результатом иммунодефицита является активация бактериальных, грибковых и вирусных агентов, которые сеют поврежденную слизистую оболочку полости рта.
Факторы риска.
Вероятность воспаления слизистой оболочки полости рта возрастает при врожденных дефектах ферментов, участвующих в биотрансформации цитостатиков, нарушении репарации ДНК, замедлении выделения химиотерапевтических препаратов почками или их выведения печенью. К факторам риска относятся дефицит цианокобаламина и фолиевой кислоты, перитонеальный или плевральный выпот пациента, ксеростомия и недостаточная гигиена полости рта.
Pathogenesis
Основанием для возникновения мукозита является нарушение естественного обновления эпителия, формирование вторичного иммунодефицита вследствие индукции процессов апоптоза на фоне продолжающейся противоопухолевой терапии. Патологический процесс представлен несколькими взаимосвязанными фазами (стадиями) воспалительной реакции. Первоначально, в результате повреждения, интерлейкины, простагландины и другие медиаторы воспаления высвобождаются из эпителиальных клеток, эндотелиоцитов и клеток соединительной ткани, которые усиливают разрушение тканей и увеличивают проницаемость сосудистой стенки. На 4-5 день от начала терапии начинается эпителиальная фаза мукозита, что проявляется в подавлении пролиферации эпителиальных клеток.
Дисбаланс в процессах распада и восстановления эпителия, достигающий максимума на 7-й день лечения, приводит к нарушению целостности слизистой оболочки с образованием псевдомембранозной бляшки (фаза изъязвления). Поврежденные участки активно заселяются условно-патогенными грибами и флорой, что улучшает воспалительный компонент заболевания. При своевременной коррекции продолжительность бактериальной фазы составляет 6-12 дней, без лечения она длится дольше. В фазе восстановления скорость пролиферации и дифференцировки эпителиальных клеток восстанавливается, нормализуется состав микрофлоры полости рта и увеличивается количество нейтрофилов в крови. При простом курсе заживление происходит без образования дефектов.
Дисбаланс в процессах распада и восстановления эпителия, достигающий максимума на 7-й день лечения, приводит к нарушению целостности слизистой оболочки с образованием псевдомембранозной бляшки (фаза изъязвления). Поврежденные участки активно заселяются условно-патогенными грибами и флорой, что улучшает воспалительный компонент заболевания. При своевременной коррекции продолжительность бактериальной фазы составляет 6-12 дней, без лечения она длится дольше. В фазе восстановления скорость пролиферации и дифференцировки эпителиальных клеток восстанавливается, нормализуется состав микрофлоры полости рта и увеличивается количество нейтрофилов в крови. При простом курсе заживление происходит без образования дефектов.
Symptoms
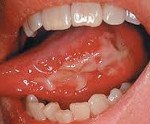
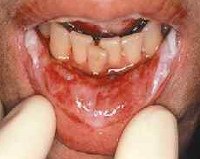
Начальными признаками являются покраснение и отечность слизистой оболочки мягкого неба, языка, губ и щек, которые появляются через 5-10 дней после начала мукотоксической терапии. Поражение эпителиального слоя сопровождается зудом, жжением и субъективным дискомфортом при употреблении острой пищи. По мере прогрессирования заболевания очаги гиперемии сменяются беловатыми, приподнятыми образованиями над слизистой оболочкой, и начинается образование язв. Пациент не может есть твердую пищу из-за сильной боли. Тяжелый мукозит характеризуется обширными глубокими язвами, при которых пациент не может есть даже жидкую пищу. При поражении других отделов желудочно-кишечного тракта возникают диффузные боли в животе, диспепсические расстройства: диарея, метеоризм, недержание кала.
Ассоциированные симптомы: Боль по всему животу. Лейкопения. Метеоризм. Нейтропения. Понос (диарея).
Ассоциированные симптомы: Боль по всему животу. Лейкопения. Метеоризм. Нейтропения. Понос (диарея).
Possible complications
При недостаточной гигиене полости рта у пациентов с мукозитом наблюдается прикрепление вторичной бактериальной инфекции, что клинически проявляется нагноением язв, усилением синдрома интоксикации. У людей с тяжелым иммунодефицитом отмечается генерализация инфекционного процесса с развитием сепсиса. Ограничение перорального питания при мукозите приводит к прогрессивному снижению массы тела вплоть до кахексии, что сопровождается образованием необратимых дегенеративных изменений во внутренних органах. При обширном некрозе слизистой оболочки и подлежащих тканей может возникнуть сильное кровотечение, которое опасно для жизни пациентов. Наиболее серьезным отдаленным последствием орального мукозита является ксеростомия.
Diagnostics
Диагноз мукозита ставится с учетом клинических данных и не представляет трудностей в случае появления патологических изменений, типичных для слизистой оболочки ротоглотки, в контексте противоопухолевого лечения. Диагностическое исследование направлено на исключение других возможных причин поражения слизистой оболочки. Сложности могут возникнуть при желудочно-кишечной форме заболевания, которая не проявляет патогномоничных симптомов. Наиболее информативными являются:
• Бактериологическая культура. Для исследования материал удаляют с поверхности язв и высевают на специальные питательные среды, что позволяет подтвердить или исключить наличие инфекционного агента (вирус герпеса, грибы сandida). На поздних стадиях мукозита обнаруживается бактериальная флора, что свидетельствует о развитии осложнений.
• Биопсия патологических очагов. Исследование используется в случае нетипичной клинической картины или при отсутствии ответа на стандартное лечение. Исследование небольшого участка эпителиальной мембраны язвенной болезни под микроскопом направлено на выявление глубокой формы грибковой инфекции или специфических признаков инфекции цитомегаловирусом.
• Эндоскопическое обследование. Эзофагогастродуоденоскопия показана при подозрении на желудочно-кишечный мукозит у онкологических больных. Используя гибкий эндоскоп, можно оценить состояние слизистой оболочки пищевода, желудка и начальной части двенадцатиперстной кишки 12, а также выполнить биопсию. Способ позволяет исключить еще одну органическую патологию пищеварительного тракта.
При клиническом анализе крови с мукозитом наблюдается резкое снижение уровня лейкоцитов из-за основного заболевания. Значительная лейкопения с нейтропенией является неблагоприятным прогностическим признаком. Иммунограмма может быть выполнена для оценки общей реакции организма. Дифференциальный диагноз ставится при афтозном стоматите, плоском лишайнике, инфекционных поражениях слизистой оболочки полости рта (кандидоз полости рта, гангренозный стоматит, острый некротический стоматит), хронической травме эпителия при ношении зубных протезов. В дополнение к осмотру гастроэнтеролога и стоматолога пациенту рекомендуется проконсультироваться с онкологом, иммунологом.
• Бактериологическая культура. Для исследования материал удаляют с поверхности язв и высевают на специальные питательные среды, что позволяет подтвердить или исключить наличие инфекционного агента (вирус герпеса, грибы сandida). На поздних стадиях мукозита обнаруживается бактериальная флора, что свидетельствует о развитии осложнений.
• Биопсия патологических очагов. Исследование используется в случае нетипичной клинической картины или при отсутствии ответа на стандартное лечение. Исследование небольшого участка эпителиальной мембраны язвенной болезни под микроскопом направлено на выявление глубокой формы грибковой инфекции или специфических признаков инфекции цитомегаловирусом.
• Эндоскопическое обследование. Эзофагогастродуоденоскопия показана при подозрении на желудочно-кишечный мукозит у онкологических больных. Используя гибкий эндоскоп, можно оценить состояние слизистой оболочки пищевода, желудка и начальной части двенадцатиперстной кишки 12, а также выполнить биопсию. Способ позволяет исключить еще одну органическую патологию пищеварительного тракта.
При клиническом анализе крови с мукозитом наблюдается резкое снижение уровня лейкоцитов из-за основного заболевания. Значительная лейкопения с нейтропенией является неблагоприятным прогностическим признаком. Иммунограмма может быть выполнена для оценки общей реакции организма. Дифференциальный диагноз ставится при афтозном стоматите, плоском лишайнике, инфекционных поражениях слизистой оболочки полости рта (кандидоз полости рта, гангренозный стоматит, острый некротический стоматит), хронической травме эпителия при ношении зубных протезов. В дополнение к осмотру гастроэнтеролога и стоматолога пациенту рекомендуется проконсультироваться с онкологом, иммунологом.
Treatment
Терапевтическая тактика зависит от стадии заболевания, призвана минимизировать дополнительные вредные воздействия, обеспечить профилактику инфекции путем тщательного ухода за полостью рта и коррекции симптомов. Пациентам с тяжелыми язвенно-некротическими поражениями слизистой оболочки может потребоваться снижение дозы или временное прекращение химиотерапии. Чтобы исключить раздражение эпителия, показана высококалорийная белковая диета, исключающая употребление острой, горячей, твердой и грубой пищи, холодных и кислых напитков. Во время орального лечения использование жидкостей, содержащих алкоголь, запрещено. Учитывая симптомы, схема лечения мукозита может включать:
Благодаря нейтрализации окислителей и свободных радикалов антоцианозиды и проантоцианидины снижают степень выраженности местного воспалительного процесса, снижают риск необратимого разрушения эпителия. Для достижения максимальных терапевтических результатов рекомендуется сочетать пероральное и местное употребление наркотиков.
• Противовоспалительные препараты. Эффективные гели с дезинатами и лидокаином, которые также оказывают обезболивающее и регенерирующее стимулирующее действие, представляют собой НПВП на основе пропионовой кислоты. Для уменьшения воспаления и улучшения местного иммунитета используются природные средства, содержащие дитерпеновые и сесквитерпеновые лактоны.
• Антисептики, антибиотики, противогрибковые препараты. При выборе препаратов, подавляющих микробную флору, учитывается чувствительность микроорганизмов. Производные имидазола обычно назначают для лечения кандидозных инфекций. В антисептических целях используется бензидамин, который обладает противовоспалительным действием.
Лечение мукозита часто дополняют травяными иммуномодулирующими препаратами на основе цинтоксила или эхинацеи, при сильных болях - наркотическими анальгетиками. Из физиотерапевтических методов наиболее эффективной является фототерапия с помощью лазеров низкой интенсивности, которая обладает антиоксидантным, регенерирующим и обезболивающим действием. В тяжелых случаях язвенных поражений, когда трудно есть в одиночку, оказывается питательная поддержка в виде зондирующего или парентерального питания.
Благодаря нейтрализации окислителей и свободных радикалов антоцианозиды и проантоцианидины снижают степень выраженности местного воспалительного процесса, снижают риск необратимого разрушения эпителия. Для достижения максимальных терапевтических результатов рекомендуется сочетать пероральное и местное употребление наркотиков.
• Противовоспалительные препараты. Эффективные гели с дезинатами и лидокаином, которые также оказывают обезболивающее и регенерирующее стимулирующее действие, представляют собой НПВП на основе пропионовой кислоты. Для уменьшения воспаления и улучшения местного иммунитета используются природные средства, содержащие дитерпеновые и сесквитерпеновые лактоны.
• Антисептики, антибиотики, противогрибковые препараты. При выборе препаратов, подавляющих микробную флору, учитывается чувствительность микроорганизмов. Производные имидазола обычно назначают для лечения кандидозных инфекций. В антисептических целях используется бензидамин, который обладает противовоспалительным действием.
Лечение мукозита часто дополняют травяными иммуномодулирующими препаратами на основе цинтоксила или эхинацеи, при сильных болях - наркотическими анальгетиками. Из физиотерапевтических методов наиболее эффективной является фототерапия с помощью лазеров низкой интенсивности, которая обладает антиоксидантным, регенерирующим и обезболивающим действием. В тяжелых случаях язвенных поражений, когда трудно есть в одиночку, оказывается питательная поддержка в виде зондирующего или парентерального питания.
References
1. Злокачественные новообразования в России в 2009 году (заболеваемость и смертность) / Чиссов В.И., Старинский В.В., Петрова Г.В. 2011.
2. Химиотерапевтический оральный мукозит: современное состояние проблемы / Попруженко Т.В., Углова Т.А., Борис С.П. Современная стоматология - 2011 - №2.
3. Алиментарные мукозиты онкологических больных: новые пути нутритивной поддержки / Полевиченко Е.В. Лечащий врач - 2009 - № 08/09.
2. Химиотерапевтический оральный мукозит: современное состояние проблемы / Попруженко Т.В., Углова Т.А., Борис С.П. Современная стоматология - 2011 - №2.
3. Алиментарные мукозиты онкологических больных: новые пути нутритивной поддержки / Полевиченко Е.В. Лечащий врач - 2009 - № 08/09.