Другие названия и синонимы
Pancuronium bromide.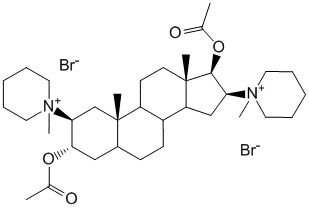
Фармакологическая группа
|
|
Латинское название
Pancuronii bromidum ( Pancuronii bromidi).
Химическое название
1,1 -[(2бета,3aльфа,5aльфа,16бета, 17бета)-3,17-бис(Ацетилокси)андростан-2,16-диил]бис[1-метилпиперидиния] дибромид.
Используется в лечении
Код CAS
15500-66-0.
Фармакологическое действие
Миорелаксирующее, н-холинолитическое, недеполяризующее.
Характеристика вещества
Недеполяризующий миорелаксант. Синтетическое бисчетвертичное стероидное соединение.
Кристаллический порошок почти белого цвета. Растворим в воде и спирте. Водный раствор - бесцветная, прозрачная жидкость.
Кристаллический порошок почти белого цвета. Растворим в воде и спирте. Водный раствор - бесцветная, прозрачная жидкость.
Фармакодинамика
Конкурирует с ацетилхолином за н-холинорецепторы концевых пластинок, вызывая блокаду нервно-мышечной передачи. Паралич мышц развивается постепенно в следующей последовательности: поднимающие веко мышцы, жевательные мышцы, мышцы конечностей, мышцы живота, мышцы голосовой щели, межреберные мышцы и диафрагма. Не вызывает мышечных подергиваний.
Средняя эффективная доза, вызывающая миорелаксацию на 95%, составляет 0,05 мг/кг на фоне сбалансированной анестезии и 0,03 мг/кг при применении галотана. После однократного в/в введения 0,08 мг/кг миорелаксация наступает через 45 с, максимальный эффект развивается через 90-120 с, средняя продолжительность действия - 60 мин. Обладает слабыми м-холиноблокирующими свойствами, увеличивает ЧСС на 20% и АД на 10-20%. Практически не влияет на высвобождение гистамина, не вызывает бронхоспазм и другие аллергические реакции. Специфическими антагонистами являются антихолинэстеразные средства.
Объем распределения - 241-280 мл/кг, сl - 1,1-1,9 мл/кг/мин, Т1/2 - 89-161 мин. Небольшая часть подвергается биотрансформации в печени с образованием метаболитов - 3-гидрокси-метаболита (активность в 2 раза ниже чем у исходного вещества), 17-гидрокси и 3,17-дигидрокси метаболитов (активность в 50 раз ниже, чем у исходного вещества). Экскретируется почками (40% в неизмененном виде, 25% - в виде 3-гидрокси метаболита, менее 5% - в виде двух других метаболитов), 11% выводится с желчью. У больных с нарушением функции печени увеличивается объем распределения (на 50% по сравнению с исходным), уменьшается клиренс (на 22%) и в 2 раза увеличивается Т1/2. У пациентов с почечной недостаточностью вдвое увеличивается Т1/2 и снижается сl на 60%.
Средняя эффективная доза, вызывающая миорелаксацию на 95%, составляет 0,05 мг/кг на фоне сбалансированной анестезии и 0,03 мг/кг при применении галотана. После однократного в/в введения 0,08 мг/кг миорелаксация наступает через 45 с, максимальный эффект развивается через 90-120 с, средняя продолжительность действия - 60 мин. Обладает слабыми м-холиноблокирующими свойствами, увеличивает ЧСС на 20% и АД на 10-20%. Практически не влияет на высвобождение гистамина, не вызывает бронхоспазм и другие аллергические реакции. Специфическими антагонистами являются антихолинэстеразные средства.
Объем распределения - 241-280 мл/кг, сl - 1,1-1,9 мл/кг/мин, Т1/2 - 89-161 мин. Небольшая часть подвергается биотрансформации в печени с образованием метаболитов - 3-гидрокси-метаболита (активность в 2 раза ниже чем у исходного вещества), 17-гидрокси и 3,17-дигидрокси метаболитов (активность в 50 раз ниже, чем у исходного вещества). Экскретируется почками (40% в неизмененном виде, 25% - в виде 3-гидрокси метаболита, менее 5% - в виде двух других метаболитов), 11% выводится с желчью. У больных с нарушением функции печени увеличивается объем распределения (на 50% по сравнению с исходным), уменьшается клиренс (на 22%) и в 2 раза увеличивается Т1/2. У пациентов с почечной недостаточностью вдвое увеличивается Т1/2 и снижается сl на 60%.
Показания к применению
Необходимость миорелаксации при проведении различного рода оперативных вмешательств (в тч при кесаревом сечении) с использованием ИВЛ.
Противопоказания
Гиперчувствительность.
Ограничения к использованию
Рак бронхов, нарушение функции дыхательной системы (в тч угнетение дыхания), тахикардия, дегидратация, нарушение кислотно-основного и электролитного баланса, печеночная и/или почечная недостаточность, гипо- или гипертермия, нервно-мышечные заболевания (остаточные явления после полиомиелита, миастения gravis), сердечная недостаточность, ИБС, дети в возрасте до 1 года (обладают повышенной чувствительностью).
При беременности и кормлении грудью
При беременности возможно, если ожидаемый эффект превышает потенциальный риск для плода. Применяется в оперативном акушерстве (кесарево сечение).
Категория действия на плод по FDA. с.
Категория действия на плод по FDA. с.
Побочные эффекты
Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): повышение АД или снижение АД с развитием коллапса, тахикардия, аритмия (в тч брадикардия).
Аллергические реакции. Кожные высыпания, зуд; редко - реакции гиперчувствительности (бронхоспазм, гиперемия кожного покрова, отек).
Прочие. Местные реакции (покраснение и болезненность в месте введения).
Аллергические реакции. Кожные высыпания, зуд; редко - реакции гиперчувствительности (бронхоспазм, гиперемия кожного покрова, отек).
Прочие. Местные реакции (покраснение и болезненность в месте введения).
Взаимодействие
Усиливают эффект и продолжительность действия: средства для наркоза (галотан, диэтиловый эфир, Циклопропан, метоксифлуран, кетамин), другие недеполяризующие миорелаксанты, сукцинилхолин, аминогликозиды, полимиксины, тетрациклины, бацитрацин, линкомицин, бета-адреноблокаторы, альфа-адреноблокаторы, ингибиторы МАО, протамин, фенитоин, имидазолы, метронидазол, нитроглицерин, диазепам, магния сульфат, опиоидные анальгетики, хинидин. Последующее введение деполяризующих миорелаксантов может как потенцировать, так и ослаблять эффект. Недеполяризующие миорелаксанты повышают устойчивость к блокирующему действию деполяризующих миорелаксантов. Нейтрализует чрезмерную брадикардию, вызванную нейролептанальгезией, и некоторые холинергические эффекты морфина. Антидепрессанты, а также ингаляционные наркозные средства повышают риск нарушений ритма сердца. Усиливает риск развития побочных эффектов сердечных гликозидов и солей лития. Снижает эффективность бета-адреноблокаторов.
Передозировка
Симптомы. Слабость скелетной мускулатуры, гипопноэ, апноэ.
Лечение. ИВЛ; неостигмина метилсульфат в сочетании с атропином; для подтверждения восстановления нервно-мышечной передачи проводится периферическая нейростимуляция.
Лечение. ИВЛ; неостигмина метилсульфат в сочетании с атропином; для подтверждения восстановления нервно-мышечной передачи проводится периферическая нейростимуляция.
Способ применения и дозы
В/в, дозу подбирают c учетом вида общей анестезии, предполагаемой длительности операции, одновременного использования других ЛС для анестезии. Взрослым и детям старше 1 мес: начальная доза для интубации - 0,04-0,1 мг/кг; поддерживающие дозы вводят каждые 20-60 мин из расчета 0,01-0,02 мг/кг. Детям до 1 мес: начинают с в/в введения тест-дозы из расчета 0,01-0,02 мг/кг.
При почечной недостаточности дозы уменьшают.
При почечной недостаточности дозы уменьшают.
Меры предосторожности применения
Введение в виде в/в инфузии не рекомендовано. На фоне применения обязательно проведение ИВЛ. После прекращения наркоза необходим контроль за глубиной и ритмом самостоятельного дыхания.
Эффект усиливается при гипокалиемии (при тяжелой рвоте, диарее, лечении диуретиками), гипермагниемии, гипокальциемии (вследствие массивных трансфузий), гипопротеинемии, дегидратации, ацидозе, гиперкапнии, кахексии. Перед применением необходима коррекция водно-электролитного и кислотно-щелочного баланса.
Эффект усиливается при гипокалиемии (при тяжелой рвоте, диарее, лечении диуретиками), гипермагниемии, гипокальциемии (вследствие массивных трансфузий), гипопротеинемии, дегидратации, ацидозе, гиперкапнии, кахексии. Перед применением необходима коррекция водно-электролитного и кислотно-щелочного баланса.