МКБ-10 коды
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: I36.0, I07.0.
Год утверждения (частота пересмотра): 2018 (не реже 1 раза в 3 года).
Возрастная категория: Взрослые.
Год окончания действия: NaN.
ID: 91.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
Год утверждения (частота пересмотра): 2018 (не реже 1 раза в 3 года).
Возрастная категория: Взрослые.
Год окончания действия: NaN.
ID: 91.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
|
|
 Список сокращений
Список сокращений
ВПС - врожденный порок сердца.
ИЭ - инфекционный эндокардит.
КТ - компьютерная томография.
ЛЖ - левый желудочек.
МНО - международное нормализованное отношение.
МОК - минутный объём крови.
МРТ - магнито-резонансная томография.
ННСТ - наследственные нарушения соединительной ткани.
НПВ - нижняя полая вена.
НТК - недостаточность трикуспидального клапана.
ОЦК - объём циркулирующей крови.
ПЖ - правый желудочек.
ПП - правое предсердие.
СН - сердечная недостаточность.
СтТК - стеноз трикуспидального клапана.
ТН - трикуспидальная недостаточность.
ТР - трикуспидальная регургитация.
ТС - трикуспидальный стеноз.
ТЭЛА - тромбоэмболия легочной артерии.
ФВ - фракция выброса.
ФК - фиброзное кольцо.
ХПН - хроническая почечная недостаточность.
ЭКГ - электрокардиография.
ЭКС - электрокардиостимулятор.
Эхо-КГ - эхокардиография.
NYHA - New York Heart Association (Нью-Йоркская ассоциация сердца).
ИЭ - инфекционный эндокардит.
КТ - компьютерная томография.
ЛЖ - левый желудочек.
МНО - международное нормализованное отношение.
МОК - минутный объём крови.
МРТ - магнито-резонансная томография.
ННСТ - наследственные нарушения соединительной ткани.
НПВ - нижняя полая вена.
НТК - недостаточность трикуспидального клапана.
ОЦК - объём циркулирующей крови.
ПЖ - правый желудочек.
ПП - правое предсердие.
СН - сердечная недостаточность.
СтТК - стеноз трикуспидального клапана.
ТН - трикуспидальная недостаточность.
ТР - трикуспидальная регургитация.
ТС - трикуспидальный стеноз.
ТЭЛА - тромбоэмболия легочной артерии.
ФВ - фракция выброса.
ФК - фиброзное кольцо.
ХПН - хроническая почечная недостаточность.
ЭКГ - электрокардиография.
ЭКС - электрокардиостимулятор.
Эхо-КГ - эхокардиография.
NYHA - New York Heart Association (Нью-Йоркская ассоциация сердца).
Термины и определения
Пороки клапанов сердца. Морфологические и/или функциональные изменения в структуре одного или нескольких клапанов, приводящие к нарушению насосной функции сердца. Изменения работы клапанов проявляются в виде стеноза или недостаточности, могут встречаться сочетанные и комбинированные поражения клапанов.
Трикуспидальный клапан (правый атриовентрикулярный клапан). Единый анатомический и функциональный комплекс структур правых отделов сердца, обеспечивающий достаточный однонаправленный ток крови из правого предсердия в правый желудочек.
Трикуспидальный клапан (правый атриовентрикулярный клапан). Единый анатомический и функциональный комплекс структур правых отделов сердца, обеспечивающий достаточный однонаправленный ток крови из правого предсердия в правый желудочек.
Описание
Недостаточность трехстворчатого клапана (НТК). Порок, характеризующийся обратным током крови через правое атриовентрикулярное отверстие во время систолы правого желудочка (ПЖ), обусловленный нарушением структурной и/или функциональной целостности аппарата трикуспидального клапана.
Синонимы. Трикуспидальная недостаточность, трикуспидальная регургитация, недостаточность правого атриовентрикулярного отверстия, недостаточность правого предсердно-желудочкового отверстия.
Стеноз трехстворчатого клапана (СтТК). Порок, характеризующийся нарушением структуры и/или функции аппарата трикуспидального, приводящей к уменьшению размера правого атриовентрикулярного отверстия и как следствие недостаточному заполнению кровью правого желудочка (ПЖ) во время его диастолы.
Синонимы. Трикуспидальный стеноз, стеноз правого атриовентрикулярного отверстия, стеноз правого предсердно-желудочкового отверстия.
Синонимы. Трикуспидальная недостаточность, трикуспидальная регургитация, недостаточность правого атриовентрикулярного отверстия, недостаточность правого предсердно-желудочкового отверстия.
Стеноз трехстворчатого клапана (СтТК). Порок, характеризующийся нарушением структуры и/или функции аппарата трикуспидального, приводящей к уменьшению размера правого атриовентрикулярного отверстия и как следствие недостаточному заполнению кровью правого желудочка (ПЖ) во время его диастолы.
Синонимы. Трикуспидальный стеноз, стеноз правого атриовентрикулярного отверстия, стеноз правого предсердно-желудочкового отверстия.
Причины
Недостаточность ТК.
Незначительная НТК часто обнаруживается у здоровых людей при эхокардиографческом скрининге, как правило клинические проявления минимальны или отсутствуют полностью.
В зависимости от этиологического фактора выделяют первичную и вторичную НТК. Первичная НТК связана с повреждением аппарата трикуспидального клапана, вторичная развивается вследствие перегрузок правых отделов сердца или как следствие воздействия других патологических процессов.
Большее распространение имеет вторичная НТК - на её долю приходится до 80% случаев регургитации. Основной причиной вторичной НТК является аннулодилатация, возникшая как следствие повышения пост нагрузки на правый желудочек и/или имеющаяся перегрузка объёмом.
Перегрузка давлением чаще всего обусловлено легочной гипертензией, возникшей как следствие заболевания левых отделов сердца с развитием легочного сердца, или идиопатической и других причин развития легочной гипертензии. Перегрузка объемом ПЖ может возникать при септальных дефектах и аномалиях развития сосудистого русла, как следствие истинного увеличения ОЦК или МОК (ХПН, беременность, анемия ).
Развитие первичной НТК обусловлено нарушением функции аппарата трехстворчатого клапана, среди которых можно выделить: ревматическую болезнь, пролапс (ННСТ), врожденные пороки сердца и их декомпенсацией (аномалия Эбштейна), инфекционный эндокардит, воздействие радиации, карциноид, тупую травму грудной клетки, травму, связанную с биопсией миокарда правого желудочка, наличие правожелудочкового электрода при имплантации ЭКС или электродов имплантируемого кардиовертера-дефибриллятора.
Кольцо трехстворчатого клапана представляет собой эллипсоид сложной трехмерной формы, который становится плоским и округлым при дилатации, происходящей преимущественно за счет расширения фиброзного кольца в основании передней и задней створок. Длительность и интенсивность перегрузки приводят к тому, что ФК не возвращается к нормальному размеру и конфигурации даже при устранении этиологического фактора, приведшего к развитию МН. Тяжелая НТК ассоциируется с плохим прогнозом независимо от возраста, функции ЛЖ, функции и размера ПЖ.
Стеноз ТК.
Стеноз трехстворчатого клапана может быть обусловлен поражением аппарата органической или функциональной обструкцией правого атриовентрикулярного отверстия. ВПС характеризующиеся увеличенным возвратом крови в ПП, заболевания, обусловленные увеличением ОЦК, объёмное образование или инородное тело обтурирующие правого атриовентрикулярного отверстия).
В этиологии органического стеноза ТК ведущая роль отводится ревматизму. При ревматическом поражение трехстворчатого клапана отмечается склерозирование створок клапана, фиброзного кольца, сухожильных хорд и папиллярных мышц, сращение комиссур. Реже трикуспидальный стеноз встречается у пациентов после перенесенного (пролеченного) ИЭ ТК в стадии рубцевания или бывает обусловлен субэндокардиальным фиброэластозом, болезнью Уиппла, болезнью Андерсона-Фабри, карциноидным синдромом, системной красной волчанкой.
Развитие функционального трикуспидального стеноза обычно связано с повышенным минутным объемом кровотока в малом круге кровообращения. Причинами механической обструкции правого атриовентрикулярного отверстия могут выступать первичные опухоли сердца, метастатические опухоли (нефробластома, меланома, семинома, рак печени и рак щитовидной железы), тромб правого предсердия и эмболии различной природы (инородное тело).
Незначительная НТК часто обнаруживается у здоровых людей при эхокардиографческом скрининге, как правило клинические проявления минимальны или отсутствуют полностью.
В зависимости от этиологического фактора выделяют первичную и вторичную НТК. Первичная НТК связана с повреждением аппарата трикуспидального клапана, вторичная развивается вследствие перегрузок правых отделов сердца или как следствие воздействия других патологических процессов.
Большее распространение имеет вторичная НТК - на её долю приходится до 80% случаев регургитации. Основной причиной вторичной НТК является аннулодилатация, возникшая как следствие повышения пост нагрузки на правый желудочек и/или имеющаяся перегрузка объёмом.
Перегрузка давлением чаще всего обусловлено легочной гипертензией, возникшей как следствие заболевания левых отделов сердца с развитием легочного сердца, или идиопатической и других причин развития легочной гипертензии. Перегрузка объемом ПЖ может возникать при септальных дефектах и аномалиях развития сосудистого русла, как следствие истинного увеличения ОЦК или МОК (ХПН, беременность, анемия ).
Развитие первичной НТК обусловлено нарушением функции аппарата трехстворчатого клапана, среди которых можно выделить: ревматическую болезнь, пролапс (ННСТ), врожденные пороки сердца и их декомпенсацией (аномалия Эбштейна), инфекционный эндокардит, воздействие радиации, карциноид, тупую травму грудной клетки, травму, связанную с биопсией миокарда правого желудочка, наличие правожелудочкового электрода при имплантации ЭКС или электродов имплантируемого кардиовертера-дефибриллятора.
Кольцо трехстворчатого клапана представляет собой эллипсоид сложной трехмерной формы, который становится плоским и округлым при дилатации, происходящей преимущественно за счет расширения фиброзного кольца в основании передней и задней створок. Длительность и интенсивность перегрузки приводят к тому, что ФК не возвращается к нормальному размеру и конфигурации даже при устранении этиологического фактора, приведшего к развитию МН. Тяжелая НТК ассоциируется с плохим прогнозом независимо от возраста, функции ЛЖ, функции и размера ПЖ.
Стеноз ТК.
Стеноз трехстворчатого клапана может быть обусловлен поражением аппарата органической или функциональной обструкцией правого атриовентрикулярного отверстия. ВПС характеризующиеся увеличенным возвратом крови в ПП, заболевания, обусловленные увеличением ОЦК, объёмное образование или инородное тело обтурирующие правого атриовентрикулярного отверстия).
В этиологии органического стеноза ТК ведущая роль отводится ревматизму. При ревматическом поражение трехстворчатого клапана отмечается склерозирование створок клапана, фиброзного кольца, сухожильных хорд и папиллярных мышц, сращение комиссур. Реже трикуспидальный стеноз встречается у пациентов после перенесенного (пролеченного) ИЭ ТК в стадии рубцевания или бывает обусловлен субэндокардиальным фиброэластозом, болезнью Уиппла, болезнью Андерсона-Фабри, карциноидным синдромом, системной красной волчанкой.
Развитие функционального трикуспидального стеноза обычно связано с повышенным минутным объемом кровотока в малом круге кровообращения. Причинами механической обструкции правого атриовентрикулярного отверстия могут выступать первичные опухоли сердца, метастатические опухоли (нефробластома, меланома, семинома, рак печени и рак щитовидной железы), тромб правого предсердия и эмболии различной природы (инородное тело).
Эпидемиология
По мнению многих специалистов, в мире не существует полноценных сведений о распространенности трикуспидальных пороков сердца [1].
Классификация
1. Для определения степень и тяжесть порока а также показаний к оперативному лечению предлагается следующая классификация (Таблица 1) [1]:
Таблица 1. Степени и стадии трикуспидальной недостаточности.
2. С учетом выраженности регургитации, определяемой при ЭхоКГ, принято различать 4 степени трикуспидальной недостаточности:
I - минимальный обратный ток крови, не вызывающий нарушения гемодинамики;
II - обратная струя крови на расстоянии 2 см от трехстворчатого клапана;
III - поток регургитации на расстоянии более 2 см от трехстворчатого клапана;
IV - выраженная регургитация на значительном протяжении полости правого предсердия.
3. Площадь отверстия трехстворчатого клапана в норме равняется 3,5-4 см2. В зависимости от уменьшения площади правого атриовентрикулярного отверстия различают три степени трикуспидального стеноза:
I (легкий стеноз) - размеры отверстия уменьшаются до 3 см2;
II (умеренный стеноз) - размеры отверстия составляют 1,6-3 см2;
III (тяжелый стеноз) - размеры отверстия составляют менее 1,5 см2.
1 .6 Клиническая картина.
Определяется скоростью развития порока и тяжестью поражения трехстворчатого клапана. Хроническая патология ТК даже тяжелой степени может длительное время протекать бессимптомно.
Клиническими проявлениями острой патологии ТК является острая правожелудочковая сердечная недостаточность с застоем крови по большому кругу кровообращения. Она может быть следствием ТЭЛА, деструкции ТК при инфекционном процессе или обструкции правого атриовентрикулярного отверстия (инородным телом, объёмным образованием). Хроническая патология ТК на ранних стадиях протекает бессимптомно. Среди жалоб можно выделить: слабость, быструю утомляемость, одышку при физической нагрузке, затем и в покое, сердцебиение, тяжесть в правом подреберье, диспепсические нарушения (тошноту, рвоту, метеоризм), периферические отеки, увеличение живота, желудочно-кишечные кровотечения. Необходимо обратить внимание на наличие гепатомегалии, гидроторакса, асцита.
Таблица 1. Степени и стадии трикуспидальной недостаточности.
| Стадия | Описание | Этиологический фактор | Морфологический субстрат | Изменения в работе клапана | Ремоделирование сердца под действием порока | Симптомы |
| А | Риск развития недостаточности ТК | 1. Незначительные ревматические изменения 2. Незначительный пролапс 3. Эндокардиальный электрод проведеннный через правое атриовентрикулярное отверстие 4. Другие факторы (ИЭ, карциноид) | Функция неизменна или имеются начальные признаки аннулодилятация | Нет изменений в работе клапана или имеется минимальная недостаточность | Нет | Специфические симптомы отсутствуют или имеются симптомы патологии левых отделов сердца или легких |
| Б 1 | Легкая недостаточность ТК | Продолжающаяся деградация или разрушение створок ТК Умеренный или выраженный пролапс створок Ограниченный отрыв хорд | Начальная аннулодилятация Умеренный пролапс створок | Б 1. Начальная недостаточность ТК 1. Площадь центральной струи <5,0 см2 2. Ширина Vena contracta минимальна, измерить невозможно 3. Движение крови в печеночной вене преимущественно систолическое | Б 1. Начальная недостаточность ТК Размеры ПП, ПЖ НПВ в пределах нормы | Специфические симптомы отсутствуют или имеются симптомы патологии левых отделов сердца или легких |
| Б 2 | Умеренная недостаточность ТК | Продолжающаяся деградация или разрушение створок ТК Умеренный или выраженный пролапс створок Ограниченный отрыв хорд | Начальная аннулодилятация Умеренный пролапс створок | Б2. Умеренная недостаточность ТК 1. Площадь центральной струи 5,0-10,0 см2 2. Ширина Vena contracta минимальна, <0,70 см 3. Движение крови в печеночной вене ослабленный систолический | Б2. Умеренная недостаточность ТК 1. Размеры ПП в пределах нормы или немного увеличены 2. Размеры ПЖ в пределах нормы 3. Размеры НПВ в пределах нормы или немного увеличены, сохраняется физиологическое изменение размера НПВ при акте дыхания 4. Давление в ПЖ нормальное | Специфические симптомы отсутствуют или имеются симптомы патологии левых отделов сердца или легких |
| В | Выраженная недостаточность без клинической картины отсутствует | Выраженный пролапс створок Молотящие движение створок | Выраженная аннулодилятация (> 40 мм или 21 мм / м2) Выраженный пролапс створок | 1. Площадь центральной струи> 10,0 см2 2. Ширина Vena contracta better 0,70 см 3.Ретроградное движение крови в печеночной вене вовремя систолы | 1. Размеры ПП увеличены 2. Размеры ПЖ увеличены 3. Размеры НПВ увеличены, снижено физиологическое изменение размера НПВ при акте дыхания 4.Повышение давления в ПЖ 5.Диастолическое сглаживание МЖП | Специфические симптомы отсутствуют или имеются симптомы патологии левых отделов сердца или легких |
| Г | Выраженная недостаточность развернутая клиническая картина | Выраженный пролапс створок Молотящие движение створок | Выраженная аннулодилятация (> 40 мм или >21 мм / м2) Выраженный пролапс створок | 1. Площадь центральной струи> 10,0 см2 2. Ширина Vena contracta better 0,70 см 3. Ретроградное движение крови в печеночной вене вовремя систолы 3. Движение крови в печеночной вене ослабленный систолический | 1. Размеры ПП увеличены 2. Размеры ПЖ увеличены 3. Размеры НПВ увеличены, снижено физиологическое изменение размера НПВ при акте дыхания 4.Повышение давления в ПЖ 5.Диастолическое сглаживание МЖП 6.Снижение сократимости ПЖ | Усталость, учащенное сердцебиение, одышка, брюшной вздутие живота, анорексия, отек |
2. С учетом выраженности регургитации, определяемой при ЭхоКГ, принято различать 4 степени трикуспидальной недостаточности:
I - минимальный обратный ток крови, не вызывающий нарушения гемодинамики;
II - обратная струя крови на расстоянии 2 см от трехстворчатого клапана;
III - поток регургитации на расстоянии более 2 см от трехстворчатого клапана;
IV - выраженная регургитация на значительном протяжении полости правого предсердия.
3. Площадь отверстия трехстворчатого клапана в норме равняется 3,5-4 см2. В зависимости от уменьшения площади правого атриовентрикулярного отверстия различают три степени трикуспидального стеноза:
I (легкий стеноз) - размеры отверстия уменьшаются до 3 см2;
II (умеренный стеноз) - размеры отверстия составляют 1,6-3 см2;
III (тяжелый стеноз) - размеры отверстия составляют менее 1,5 см2.
1 .6 Клиническая картина.
Определяется скоростью развития порока и тяжестью поражения трехстворчатого клапана. Хроническая патология ТК даже тяжелой степени может длительное время протекать бессимптомно.
Клиническими проявлениями острой патологии ТК является острая правожелудочковая сердечная недостаточность с застоем крови по большому кругу кровообращения. Она может быть следствием ТЭЛА, деструкции ТК при инфекционном процессе или обструкции правого атриовентрикулярного отверстия (инородным телом, объёмным образованием). Хроническая патология ТК на ранних стадиях протекает бессимптомно. Среди жалоб можно выделить: слабость, быструю утомляемость, одышку при физической нагрузке, затем и в покое, сердцебиение, тяжесть в правом подреберье, диспепсические нарушения (тошноту, рвоту, метеоризм), периферические отеки, увеличение живота, желудочно-кишечные кровотечения. Необходимо обратить внимание на наличие гепатомегалии, гидроторакса, асцита.
|
|
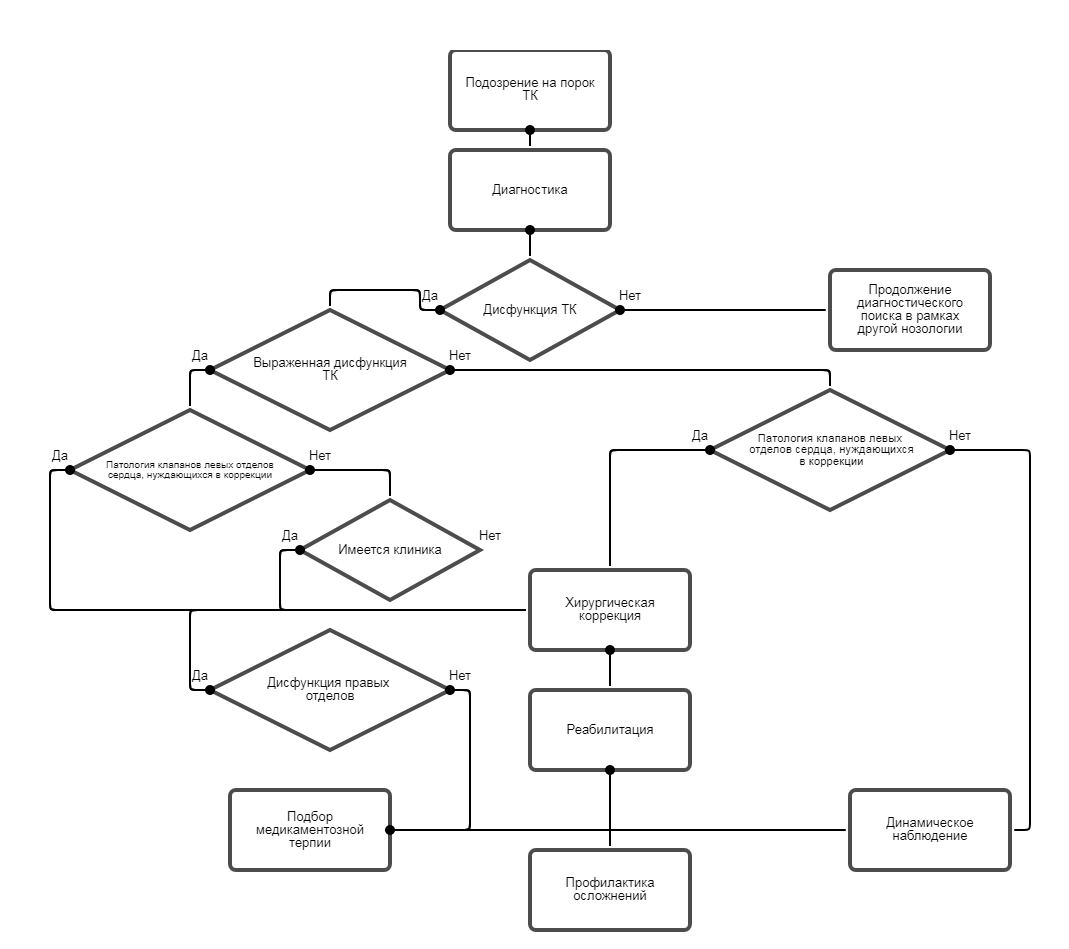
Диагностика
2,1 Жалобы и анамнез.
• Всем пациентам рекомендуется сбор анамнеза и жалоб для выявления характерной клинической картины дисфункции ТК [2,3].У ровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. Выявление характерной клинической картины для патологии ТК является показанием для проведения Эхо-КГ исследования.
2,2 Физикальное обследование.
• Всем пациентам рекомендуется провести полное физикальное обследование для выявления этиологического фактора и осложнений [3,4].Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. Одутловатость лица, синюшно-желтушная окраска кожи, пульсация и повышенное наполнение вен шеи, а также наличие гидроторакса, асцита, гепатомегалии говорит об осложненном течении порока.
2,3 Лабораторная диагностика.
Специфическая лабораторная диагностика не требуется.• Для выбора тактики лечения у пациентов с выраженной СН и высоким риском (см Раздел 6) оперативного лечения рекомендуется определение уровня вNP или pro-BNP [1-4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. Высокий уровень вNP или pro-BNP говорит об очень высоком уровне риска оперативного лечения порока сердца, показано проведение медикаментозной терапии - в случае отсутствия эффекта от проводимой терапии проведение хирургического лечения не целесообразно.
2,4 Инструментальная диагностика.
• Пациентам с клинической картиной или наличием осложнений характерным для трикуспидального порока рекомендуется проведение ЭХО-КГ для верификации диагноза, оценки функции клапанов левых отделов сердца и степени ремоделирования ПЖ [3,4].Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. ЭХО-КГ является ключевым методом диагностики для подтверждения диагноза, оценки тяжести порока трикуспидального клапана, а также для определения показаний к оперативному лечению и прогноза заболевания в целом.
Наличие признаков ремоделирования ПЖ в случаях отсутствия клапанной патологии сердца требует динамического наблюдения.
• КТ или МРТ грудной клетки рекомендуется пациентам с пороком ТК для верификации диагноза, оценки функции клапанов левых отделов сердца и степени ремоделирования ПЖ, если визуализация при ЭХО-КГ неудовлетворительная [5,6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
• Нагрузочные тесты при выраженной ТР рекомендуются для оценки функциональных возможностей и выявления симптомов у пациентов с бессимптомным течением порока [1,4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. Плохая толерантность функциональных проб служит показанием к коррекции порока. Нагрузочные тесты могут быть как с физической нагрузкой, так и с фармакологическими препаратами, результаты теста оцениваются на ЭКГ или при помощи Эхо-КГ (может быть проведена сцинтиграфия, тредмил-тест, велоэргометрия) .
• Всем пациентам с пороком ТК рекомендуется проведение рентгенографии органов грудной клетки для оценки изменения тени сердца, наличия жидкости в плевральных полостях [1,4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
• Всем пациентам рекомендуется ЭКГ для выявления нарушений ритма, проводимости и гипертрофии у пациентов с трикуспидальным пороком [1,5,6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. В случае выявления патологических изменений на ЭКГ у пациента с сердечным шумом, таких как гипертрофия ЛЖ или нарушения ритма сердца и проводимости, должно проводиться более тщательное обследование, в том числе Эхо-КГ.
• Пациентам с давлением в ЛА превышающим расчетное давления более чем на 50% от системного рекомендуется зондирование сердца с измерением давления в ПЖ и ЛА для оценки степени легочной гипертензии (по данным ЭХО-КГ) [1,5,6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. Измерение давления рекомендуется дополнять функциональными пробами, высокое давление в легочных артериях является важным фактором риска оперативного лечения.
• Всем пациентам с пороком готовящимся к оперативному лечению порока, рекомендуется коронарная ангиография с оценкой тяжести поражения коронарных артерий [1,5,6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. У пациентов с наличием признаков ИБС, факторов риска и предрасполагающим факторам, а также всем мужчинам с 45 лет, и женщинам старше 50 лет.
Лечение
3,1 Консервативное лечение.
Медикаментозная терапия должна быть направлена на коррекцию сердечной недостаточности, коррекцию нарушений ритма, лечение первичного заболевания, в том числе легочной гипертензии (в случаях вторичного поражения трикуспидального клапана).• Пациентам с поражением ТК не требующим хирургической коррекции или готовящиеся к оперативному лечению рекомендуется консервативная терапия СН [8,9].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. Диуретики могут быть полезны для пациентов с признаками сердечной недостаточности. Петлевые диуретики обычно помогают уменьшить признаки застоя крови по большому кругу кровообращения, но их использование может быть ограничено из-за развития гиповолемии. Антагонисты альдостерона могут быть полезными, особенно при наличии признаков застоя в печени, что может способствовать вторичному гиперальдостеронизму.
• Пациентам с легочной гипертензией рекомендуется проведение медикаментозной терапии для профилактики развития вторичной ЛГ и оценки влияния повышенного легочного давления на значимость дисфункции ТК [8,9].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb).
Комментарии. Снижение давления в легочной артерии и легочного сосудистого сопротивления с помощью специфических легочных вазодилататоров (бозентан**, силденафил), может быть полезно для снижения постнагрузки на ПЖ и уменьшения функциональной ТР у пациентов с легочной гипертензией.
3,2 Хирургическое лечение.
Хирургическая тактика и выбор методики коррекции порока ТК определяется множеством факторов: характером и тяжестью поражения, а также распространенностью процесса. Коррекция трехстворчатого клапана не влияет на общий риск хирургического вмешательства и может быть выполнена без клинически значимого увеличения времени ишемии, в связи с чем число вмешательств на трикуспидальном клапане значительно возросло за последнее десятилетие. Пластика трехстворчатого клапана предпочтительнее протезирования. Когда протезирование необходимо при первичной, некоррегируемой патологии трикуспидального клапана, к выбору протеза подходят индивидуально, отдавая предпочтение или механическому протезу с постоянной антикоагулянтной терапией или биологическому протезу с ограниченным сроком службы. Риски и преимущества операции на трехстворчатом клапане должны быть тщательно рассмотрены при наличии тяжёлой систолической дисфункции ПЖ или необратимой легочной гипертензии, из-за возможности развития в раннем послеоперационном периоде тяжелой правожелудочковой сердечной недостаточности. Наличие тяжелой и неподдающейся медикаментозному лечению легочной гипертензии, либо значимой дисфункции ПЖ или ЛЖ являются относительными противопоказаниями к операции.Хирургическая коррекция стеноза трикуспидального клапана.
• Хирургическое вмешательство рекомендуется пациентам с выраженной симптоматикой, тяжелой степенью стеноза трикуспидального клапана [1,10-28].
У ровень убедительности рекомендаций В (уровень достоверности доказательств IIa).
• Хирургическое вмешательство рекомендуется пациентам с тяжелой симптомной и умеренной ТС, которым планируется вмешательство на клапане левых отделов сердца, с целью устранения стеноза трикуспидального клапана [1,10-28].
Уровень убедительности рекомендаций В (уровень достоверности доказательств IIa).
• Чрескожная баллонная трикуспидальная комиссуротомия рекомендуется пациентам с изолированным тяжелым симптоматичным ТС, с целью устранения стеноза трикуспидального клапана у пациентов высокого риска [1,10-28].
Уровень убедительности рекомендаций В (уровень достоверности доказательств IIa).
Хирургическая коррекция недостаточности трикуспидального клапана.
• Хирургическое вмешательство рекомендуется у пациентов с умеренной и тяжелой ТР, без симптомов, с дисфункцией и умеренной дисфункцией ПЖ, подвергающихся оперативному вмешательству на клапане левых отделов сердца, с целью устранения регургитации на трикуспидальном клапане [1,10-29].
Уровень убедительности рекомендаций В (уровень достоверности доказательств IIa).
• Хирургическое вмешательство рекомендуется у пациентов с тяжелой ТР, у которых есть симптоматика ТР, не отвечающим на медикаментозную терапию [1,10-28].
У ровень убедительности рекомендаций В (уровень достоверности доказательств IIa).
• После оперативного вмешательства на клапане левых отделов, операция рекомендуется пациентам с тяжелой ТР у которых есть симптоматика или имеют прогрессирующую дисфункцию правого желудочка, с целью устранения регургитации на трикуспидальном клапане [13-29].
Уровень убедительности рекомендаций В (уровень достоверности доказательств IIa).
3,3 Консервативное лечение после хирургического лечения порока ТК.
• Пациентам, которым имплантирован механический клапан, рекомендуется прием варфарина** пожизненно под контролем международного нормализованного отношения (МНО) для профилактики тромбоэмболических осложнений [1,28-29].
Уровень убедительности рекомендаций В (уровень достоверности доказательств II а).
Комментарии. Дозировки подбираются индивидуально под показателям МНО. МНО поддерживается на уровне 2,5 у пациентов, не имеющих факторов риска тромбоэмболических осложнений и 3,0 при наличии одного и более фактора.Факторами риска тромбоэмболических осложнений являются. Тромбоэмболии в анамнезе, фибрилляция предсердий, гиперкоагуляция, венозный тромбоз, выраженная дисфункция ЛЖ (ФВ ЛЖ менее 35%).
• Рекомендуется прием варфарина** в течение 3 месяцев после протезирования ТК биологическим протезом при отсутствии противопоказаний [1,32,33].
Уровень убедительности рекомендаций В (уровень достоверности доказательств IIa).
Комментарии. Дозировки подбираются индивидуально под показателям МНО. МНО поддерживается на уровне 2,5 у пациентов, не имеющих факторов риска тромбоэмболических осложнений и 3,0 при наличии одного и более фактора.Факторами риска тромбоэмболических осложнений являются. Тромбоэмболии в анамнезе, фибрилляция предсердий, гиперкоагуляция, венозный тромбоз, выраженная дисфункция ЛЖ (ФВ ЛЖ менее 35%).
3,3 Иное лечение.
Обезболивающая терапия у взрослых.• Рекомендуется пациентам для премедикации с целью седации и обеспечения эмоциональной стабильности вечером накануне операции с целью уменьшения эмоционального стресса назначить транквилизаторы и нейролептики. Для премедикации перед подачей пациента в операционную с целью седации и обеспечения эмоциональной стабильности применяются опиаты и/или бензодиазепины [31,32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
Комментарии. Вечером накануне операции - бензодиазепины (бромдигидрохлорфенилбензодиазепин**, лоразепам), атипичные нейролептики (тиоридазин**, сульпирид**) в индивидуальных дозировках. Перед подачей в операционную в/м тримепередин** и/или диазепам**/мидазолам**.
• Рекомендуется пациентам для индукции в наркоз использовать. Фентанил**, пропофол**, бензодиазепины, для поддержания анестезии - фентанил**, пропофол**, бензодиазепины, фторсодержащие газовые анестетики. Предпочтение необходимо отдавать проведению комбинированной анестезии с применением галогенсодержащих газовых анестетиков на всех этапах хирургического вмешательства, включая искусственное кровообращение [31,32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
Комментарии. Препараты, используемые для индукции и поддержания анестезии:
Индукция: мидазолам**/диазепам**/пропофол** и фентанил** в/в в расчетных дозировках.
Поддержание анестезии: мидазолам**/диазепам**/пропофол** и фентанил** - в/в в расчетных дозировках. Возможно применение галогенсодержащих газовых анестетиков в комбинации с фентанилом**. При превышении дозировок (применении дозировок, превышающих указанные в инструкции к препарату) необходимо решение врачебной комиссии.
• Рекомендуется пациентам для обезболивания в раннем послеоперационном периоде использовать опиаты и НПВП в возрастных дозировках [31,32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
Комментарии. Препараты, используемые для обезболивания в послеоперационном периоде:
Первые сутки после операции - тримепередин**, либо морфин** в/м каждые 4-8 часов, далее НПВП. При наличии специальных дозаторов эффективно применение пациент-контролируемой анальгезии фентанилом**. При сохранении выраженного болевого синдрома тримепередин**/морфин**/фентанил** по показаниям.
|
|
Реабилитация и амбулаторное лечение
• Всем пациентам после коррекции трикуспидального порока рекомендуется первое обследование у кардиолога не позже, чем через 2-4 недели после операции, далее повторно через 6 и 12 месяцев (1 год наблюдения) с целью ранней диагностики дисфункции клапана и своевременного лечения СН [1-5,13,14].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
• Всем пациентам после коррекции порока ТК рекомендуется проведение курса реабилитации после операции, для улучшения исхода лечения и ускорения восстановления [13,14,30-33].
Уровень убедительности рекомендаций В (уровень достоверности доказательств IIa).
Комментарии. Курс реабилитации проходят в санатории кардиологического профиля или реабилитационном центре. Период реабилитационного восстановления, с возможностью возобновления трудовой деятельности составляет минимум 3 месяца.
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
• Всем пациентам после коррекции порока ТК рекомендуется проведение курса реабилитации после операции, для улучшения исхода лечения и ускорения восстановления [13,14,30-33].
Уровень убедительности рекомендаций В (уровень достоверности доказательств IIa).
Комментарии. Курс реабилитации проходят в санатории кардиологического профиля или реабилитационном центре. Период реабилитационного восстановления, с возможностью возобновления трудовой деятельности составляет минимум 3 месяца.
Профилактика
5,1 Диспансерное наблюдение.
• Всем пациентам после коррекции трикуспидального порока рекомендуется пожизненное наблюдение у врача-кардиолога (не реже 1 раза в год при неосложненном течении) с целью диагностики дисфункции клапана и своевременного лечения СН [1-5,13,14].Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
Комментарии. Обследование должно включать:
• Эхокардиография - не позже, чем через 2 и 4 недели после выписки из стационара, через 6 и 12 месяцев после операции, затем не реже одного раза в год при неосложненном клиническом течении.
• Электрокардиограмма - не позже, чем через 2 и 4 недели после выписки из стационара, через 6 и 12 месяцев после операции, затем не реже одного раза в год при неосложненном клиническом течении.
• Рентгенография - не позже, чем через 2 недели после выписки из стационара, через 6 и 12 месяцев после операции, затем не реже одного раза в два года при неосложненном клиническом течении.
• Клинический анализ крови - не позже, чем через 2 недели после выписки из стационара, через 6 и 12 месяцев после операции, затем не реже одного раза в год при неосложненном клиническом течении.
• Биохимический анализ крови- не позже, чем через 2 недели после выписки из стационара, через 6 и 12 месяцев после операции, затем не реже одного раза в год при неосложненном клиническом течении.
• Определение МНО- не реже одного раза в три дня при нестабильных показателях и не реже одного раза в три недели, в зависимости от клинического состояния.
• Пациентам с бессимптомной или слегка симптоматической, с тяжелой изолированной первичной ТР и без прогрессирующей дилатацией правого желудочка или ухудшением функции правого желудочка, рекомендуется проводить ЭХО-КГ с целью диагностики дисфункции клапана и своевременного лечения СН [1-5,13,14].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
Комментарии. Проводится динамическая оценка размеров и функции ПЖ. Периодичность обследования определяется скоростью дилатации и дисфункции ПЖ и семейным анамнезом.
• Пациентам с бессимптомной или слегка симптоматической, с тяжелой изолированной первичной ТР и без прогрессирующей дилатацией правого желудочка или ухудшением функции правого желудочка, рекомендуется проводить КТ или МРТ грудной клетки при недостаточной информативности ЭХО-КГ с целью диагностики дисфункции клапана и своевременного лечения СН [1-5,13,14].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
Комментарии. Проводится динамическая оценка размеров и функции ПЖ. Периодичность обследования определяется скоростью дилатации и дисфункции ПЖ и семейным анамнезом.
Специфических мер направленных на профилактику развития патологии ТК нет. Однако всем пациентам с наличием предрасполагающих факторов и рекомендовано этиопатогенетическое лечение основного заболевания.
• Пациентам с ревматическим поражением ТК рекомендуется антибактериальная терапия для профилактики обострения ревматической лихорадки [1-5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
Комментарии. Профилактически назначаются антибиотики пенициллинового ряда в течение 10 лет после последнего обострения ревматической лихорадки или до достижения 40 лет. Пожизненная профилактика показана пациентам с ТС высокого риска (носительство стрептококка группы А), дозировка и кратность приема определяется ревматологом.
• Рекомендуется всем пациентам после операции на ТК антибактериальная терапия для профилактики инфекционного эндокардита (ИЭ) перед стоматологическим вмешательством, хирургическими манипуляциями и инвазивными методами исследованиями [1-5,13,14].
Уровень убедительности рекомендаций С (уровень достоверности доказательств IIb ).
Комментарии. С целью профилактически назначаются антибиотики широкого спектра в возрастных дозировках, например, амоксициллин клавулановую кислоту**, прием антибиотиков должен продолжаться в течении всего периода выполнения инвазивного вмешательства.
Дополнительно
Для выбора хирургической тактики и оптимизации лечения важнейшей задачей является выявление факторов риска и прогнозирование исхода операции. Операционный риск может быть оценен достаточно быстро - формулы для оценки риска летального исхода представлены на сайтах Society of Thoracic Surgeons (www.sts.org) и European System for сardiac Operative Risk Evaluation (www.euroscore.org). Логистический Euroscore ≥ 20% или уровень оперативного риска ≥ 10%, по данным шкалы STS, предложены как критерии высокого риска.
Показания для плановой госпитализации служат следующие категории пациентов:
С симптомами тяжелой ТС, ТР, если есть симптоматика или имеется прогрессирующая дисфункция правого желудочка, с дисфункцией ПЖ, подвергавшихся оперативному вмешательству на клапане левых отделов сердца.
Показания для экстренной госпитализации.
Экстренная госпитализация показана всем пациентам с дисфункцией протеза с целью хирургического лечения.
Показания к выписке пациента из стационара.
Показаниями к выписке пациента из стационара являются:
• Достижение хирургического результата коррекции порока.
• Гемодинамически стабильное состояние пациента не требующие кардиотонической поддержки.
• Достижение целевых значений МНО, по показаниям.
• Отсутствие признаков инфекционного эндокардита.
• Необходимость проведения высокоспециализированной помощи по сопутствующей нозологии.
7 Организация медицинской помощи.
Показания для плановой госпитализации.Показания для плановой госпитализации служат следующие категории пациентов:
С симптомами тяжелой ТС, ТР, если есть симптоматика или имеется прогрессирующая дисфункция правого желудочка, с дисфункцией ПЖ, подвергавшихся оперативному вмешательству на клапане левых отделов сердца.
Показания для экстренной госпитализации.
Экстренная госпитализация показана всем пациентам с дисфункцией протеза с целью хирургического лечения.
Показания к выписке пациента из стационара.
Показаниями к выписке пациента из стационара являются:
• Достижение хирургического результата коррекции порока.
• Гемодинамически стабильное состояние пациента не требующие кардиотонической поддержки.
• Достижение целевых значений МНО, по показаниям.
• Отсутствие признаков инфекционного эндокардита.
• Необходимость проведения высокоспециализированной помощи по сопутствующей нозологии.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень убедительности рекомендаций | Уровень достоверности доказательств |
| 1 | Выполнен осмотр врачом-кардиологом | С | IIb |
| 2 | Выполнена эхокардиография | С | IIb |
| 3 | Выполнена коронароангиография | С | IIb |
| 4 | Выполнена магнитно-резонансная томография или компьютерная томография грудной клетки | С | IIb |
| 5 | Выполнены нагрузочные тесты (сцинтиграфия или тредмил тест или велоэргометрия) | С | IIb |
| 6 | Выполнено зондирование сердца | С | IIb |
| 7 | Выполнено протезирование трикуспидального клапана или реконструкцию клапана (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) | в | IIa |
| 8 | Выполнен осмотр врача- кардиолога не позже, чем через 2-4 недели после выписки из стационара, 6, 12 месяцев после операции, затем 1 раз в год | С | IIb |
| 9 | Выполнена эхокардиография не позже, чем через 2 и 4 недели после выписки из стационара, через 6 и 12 месяцев после операции, затем не реже одного раза в год при неосложненном клиническом течении | С | IIb |
| 10 | Выполнена ЭКГ не позже, чем через 2 и 4 недели после выписки из стационара, через 6 и 12 месяцев после операции, затем не реже одного раза в год при неосложненном клиническом течении | С | IIb |
| 11 | Выполнено определение уровня международного нормализованного соотношения (МНО) | в | IIa |
| 12 | Выполнена рентгенография не позже, чем через 2 недели после выписки из стационара, через 6 и 12 месяцев после операции, затем не реже одного раза в два года при неосложненном клиническом течении. | С | IIb |
|
|
Список литературы
• Helmut вaumgartner Volkmar Falk Jeroen J вax Michele De вonis сhristian Hamm Per Johan Holm вernard Iung Patrizio Lancellotti Emmanuel Lansac Daniel Rodriguez Muñoz Raphael Rosenhek Johan Sjögren Pilar Tornos Mas Alec Vahanian Thomas Walther Olaf Wendler Stephan Windecker Jose Luis Zamorano ESC Scientific Document Group 2017 ESC/EACTS Guidelines for the management of valvular heart disease European Heart Journal, Volume 38, Issue 36, 21 September 2017, Pages 2739-2791.
• Zoghbi WA, Enriquez-Sarano M, Foster E, et al. Recommendations for evaluation of the severity of native valvular regurgitation with two-dimensional and Doppler echocardiography. J Am Soc Echocardiogr 2003;16:777-802.
• Habib G, Hoen в, Tornos P, et al. Guidelines on the prevention, diagnosis, and treatment of infective endocarditis (new version 2009): the Task Force on the Prevention, Diagnosis, and Treatment of Infective Endocarditis of the European Society of сardiology (ESC). Eur Heart J 2009;30:2369-413.
• Rogers JH, вolling SF. The tricuspid valve: current perspective and evolving management of tricuspid regurgitation. сirculation 2009;119:2718-25.
• ACCF/AHA Task Force on Practice Guidelines. Methodology Manual and Policies From the ACCF/AHA Task Force on Practice Guidelines. American сollege of сardiology Foundation and American Heart Association, Inc. cardiosource.org. 2010. Available at: http://assets.cardiosource.com/Methodology_Manual_for_ACC_AHA_Writing_Committees.pdf and http://my.americanheart.org/idc/groups/ahamah-public/@wcm/@sop/documents/downloadable/ ucm_319826.pdf. Accessed February 19, 2014.
• вaumgartner H, вonhoeffer P, De Groot NM, de Haan F, Deanfield JE, Galie N, Gatzoulis MA, Gohlke-Baerwolf с, Kaemmerer H, Kilner P, Meijboom F, Mulder вJ, Oechslin E, Oliver JM, Serraf A, Szatmari A, Thaulow E, Vouhe PR, Walma E, Task Force on the Management of Grown-up сongenital Heart Disease of the European Society of сardiology (ESC), Association for European Paediatric сardiology (AEPC), ESC сommittee for Practice Guidelines (CPG). ESC Guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J 2010;31:2915-2957.
• сurrie PJ, Seward JB, сhan KL, et al. сontinuous wave Doppler determination of right ventricular pressure: a simultaneous Doppler-catheterization study in 127 patients. J Am сoll сardiol 1985;6:750-6.
• Lancellotti P, Moura L, Pierard LA, et al. European Association of Echocardiography recommendations for the assessment of valvular regurgitation. Part 2: mitral and tricuspid regurgitation (native valve disease). Eur J Echocardiogr 2010;11:307-32.
• Lancellotti P, Tribouilloy с, Hagendorff A, et al. European Association of Echocardiography recommendations for the assessment of valvular regurgitation. Part 1: aortic and pulmonary regurgitation (native valve disease). Eur J Echocardiogr 2010;11:223-44.
• Speiser U, Hirschberger M, Pilz G, et al. Tricuspid annular plane systolic excursion assessed using MRI for semi-quantification of right ventricular ejection fraction. вr J Radiol 2012;85:e716-21.
• Whitlock RP, Sun JC, Fremes SE, et al. Antithrombotic and thrombolytic therapy for valvular disease: antithrombotic therapy and prevention of thrombosis, 9th ed: American сollege of сhest Physicians Evidence-Based сlinical Practice Guidelines. сhest 2012;141:e576S-600S.
• Warnes сA, Williams RG, вashore TM, et al. ACC/AHA 2008 guidelines for the management of adults with congenital heart disease: a report of the American сollege of сardiology/American Heart Association Task Force on Practice Guidelines (Writing сommittee to Develop Guidelines on the Management of Adults With сongenital Heart Disease). J Am сoll сardiol 2008;52:e143-263.
• вonow RO, сarabello вA, сhatterjee K, et al. 2008 focused update incorporated into the ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American сollege of сardiology/American Heart Association Task Force on Practice Guidelines (Writing сommittee to revise the 1998 guidelines for the management of patients with valvular heart disease). J Am сoll сardiol 2008;52:e1-142.
• Zoghbi WA, сhambers JB, Dumesnil JG, et al. Recommendations for evaluation of prosthetic valves with echocardiography and Doppler ultrasound: a report from the American Society of Echocardiography’s Guidelines and Standards сommittee and the Task Force on Prosthetic Valves, developed in conjunction with the American сollege of сardiology сardiovascular Imaging сommittee, сardiac Imaging сommittee of the American Heart Association, the European Association of Echocardiography, a registered branch of the European Society of сardiology, the Japanese Society of Echocardiography and the сanadian Society of Echocardiography. J Am Soc Echocardiogr 2009;22:975-1014.
• Vahanian A, Alfieri O, Andreotti F, et al. Guidelines on the management of valvular heart disease (version 2012). Eur Heart J 2012;33:2451-96.
• Yancy сW, Jessup M, вozkurt в, et al. 2013 ACCF/AHA guideline for the management of heart failure: a report of the American сollege of сardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am сoll сardiol 2013;62:e147-239.
• сarabello вA, сrawford FA Jr. Valvular heart disease. N Engl J Med 1997;337:32-41.
• Rosenhek R, Iung в, Tornos P, et al. ESC Working Group on Valvular Heart Disease position paper: assessing the risk of interventions in patients with valvular heart disease. Eur Heart J 2012;33:822-8, 828a, 828b.
• Wilson W, Taubert KA, Gewitz M, et al. Prevention of infective endocarditis: guidelines from the American Heart Association: a guideline from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease сommittee, сouncil on сardiovascular Disease in the Young, and the сouncil on сlinical сardiology, сouncil on сardiovascular Surgery and Anesthesia, and the Quality of сare and Outcomes Research Interdisciplinary Working Group. сirculation 2007;116:1736-54.
• Sugimoto T, Okada M, Ozaki N, et al. Long-term evaluation of treatment for functional tricuspid regurgitation with regurgitant volume: characteristic differences based on primary cardiac lesion. J Thorac сardiovasc Surg 1999;117:463-71.
• Van de Veire NR, вraun J, Delgado V, et al. Tricuspid annuloplasty prevents right ventricular dilatation and progression of tricuspid regurgitation in patients with tricuspid annular dilatation undergoing mitral valve repair. J Thorac сardiovasc Surg 2011;141:1431-9.
• вenedetto U, Melina G, Angeloni E, et al. Prophylactic tricuspid annuloplasty in patients with dilated tricuspid annulus undergoing mitral valve surgery. J Thorac сardiovasc Surg 2012;143:632-8.
• Fukuda S, Gillinov AM, Mc сarthy PM, et al. Determinants of recurrent or residual functional tricuspid regurgitation after tricuspid annuloplasty. сirculation 2006;114:I582-7.
• сhikwe J, Anyanwu AC. Surgical strategies for functional tricuspid regurgitation. Semin Thorac сardiovasc Surg 2010;22:90-6.
• Mahesh в, Wells F, Nashef S, et al. Role of concomitant tricuspid surgery in moderate functional tricuspid regurgitation in patients undergoing left heart valve surgery. Eur J сardiothorac Surg 2013;43:2-8.
• Kim JB, Yoo DG, Kim GS, et al. Mild-to-moderate functional tricuspid regurgitation in patients undergoing valve replacement for rheumatic mitral disease: the influence of tricuspid valve repair on clinical and echocardiographic outcomes. Heart 2012;98:24-30.
• Shiran A, Sagie A. Tricuspid regurgitation in mitral valve disease incidence, prognostic implications, mechanism, and management. J Am сoll сardiol 2009;53:401-8.
• Yeter E, Ozlem K, Kilic H, et al. Tricuspid balloon valvuloplasty to treat tricuspid stenosis. J Heart Valve Dis 2010;19:159-60.
• Nath J, Foster E, Heidenreich PA. Impact of tricuspid regurgitation on long-term survival. J Am сoll сardiol 2004;43:405-9.
• сalafiore AM, Gallina S, Iaco AL, et al. Mitral valve surgery for functional mitral regurgitation: should moderate-or-more tricuspid regurgitation be treated? a propensity score analysis. Ann Thorac Surg 2009;87:698-703.
• Рыбка М.М., Хинчагов Д.Я. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых при ишемической болезни сердца, патологии клапанного аппарата, нарушениях ритма, гипертрофической кардиомиопатии, аневризмах восходящего отдела аорты у пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2015.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Никулкина Е.С. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения рентгенэндоваскулярных и диагностических процедур, выполняемых у кардиохирургических пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2018.
• Kwak JJ, Kim YJ, Kim MK, et al. Development of tricuspid regurgitation late after left-sided valve surgery: a single-center experience with long-term echocardiographic examinations. Am Heart J 2008;155:732-7.
• Jeganathan R, Armstrong S, Al-Alao в, et al. The risk and outcomes of reoperative tricuspid valve surgery. Ann Thorac Surg 2013;95:119-24.
• Zoghbi WA, Enriquez-Sarano M, Foster E, et al. Recommendations for evaluation of the severity of native valvular regurgitation with two-dimensional and Doppler echocardiography. J Am Soc Echocardiogr 2003;16:777-802.
• Habib G, Hoen в, Tornos P, et al. Guidelines on the prevention, diagnosis, and treatment of infective endocarditis (new version 2009): the Task Force on the Prevention, Diagnosis, and Treatment of Infective Endocarditis of the European Society of сardiology (ESC). Eur Heart J 2009;30:2369-413.
• Rogers JH, вolling SF. The tricuspid valve: current perspective and evolving management of tricuspid regurgitation. сirculation 2009;119:2718-25.
• ACCF/AHA Task Force on Practice Guidelines. Methodology Manual and Policies From the ACCF/AHA Task Force on Practice Guidelines. American сollege of сardiology Foundation and American Heart Association, Inc. cardiosource.org. 2010. Available at: http://assets.cardiosource.com/Methodology_Manual_for_ACC_AHA_Writing_Committees.pdf and http://my.americanheart.org/idc/groups/ahamah-public/@wcm/@sop/documents/downloadable/ ucm_319826.pdf. Accessed February 19, 2014.
• вaumgartner H, вonhoeffer P, De Groot NM, de Haan F, Deanfield JE, Galie N, Gatzoulis MA, Gohlke-Baerwolf с, Kaemmerer H, Kilner P, Meijboom F, Mulder вJ, Oechslin E, Oliver JM, Serraf A, Szatmari A, Thaulow E, Vouhe PR, Walma E, Task Force on the Management of Grown-up сongenital Heart Disease of the European Society of сardiology (ESC), Association for European Paediatric сardiology (AEPC), ESC сommittee for Practice Guidelines (CPG). ESC Guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J 2010;31:2915-2957.
• сurrie PJ, Seward JB, сhan KL, et al. сontinuous wave Doppler determination of right ventricular pressure: a simultaneous Doppler-catheterization study in 127 patients. J Am сoll сardiol 1985;6:750-6.
• Lancellotti P, Moura L, Pierard LA, et al. European Association of Echocardiography recommendations for the assessment of valvular regurgitation. Part 2: mitral and tricuspid regurgitation (native valve disease). Eur J Echocardiogr 2010;11:307-32.
• Lancellotti P, Tribouilloy с, Hagendorff A, et al. European Association of Echocardiography recommendations for the assessment of valvular regurgitation. Part 1: aortic and pulmonary regurgitation (native valve disease). Eur J Echocardiogr 2010;11:223-44.
• Speiser U, Hirschberger M, Pilz G, et al. Tricuspid annular plane systolic excursion assessed using MRI for semi-quantification of right ventricular ejection fraction. вr J Radiol 2012;85:e716-21.
• Whitlock RP, Sun JC, Fremes SE, et al. Antithrombotic and thrombolytic therapy for valvular disease: antithrombotic therapy and prevention of thrombosis, 9th ed: American сollege of сhest Physicians Evidence-Based сlinical Practice Guidelines. сhest 2012;141:e576S-600S.
• Warnes сA, Williams RG, вashore TM, et al. ACC/AHA 2008 guidelines for the management of adults with congenital heart disease: a report of the American сollege of сardiology/American Heart Association Task Force on Practice Guidelines (Writing сommittee to Develop Guidelines on the Management of Adults With сongenital Heart Disease). J Am сoll сardiol 2008;52:e143-263.
• вonow RO, сarabello вA, сhatterjee K, et al. 2008 focused update incorporated into the ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American сollege of сardiology/American Heart Association Task Force on Practice Guidelines (Writing сommittee to revise the 1998 guidelines for the management of patients with valvular heart disease). J Am сoll сardiol 2008;52:e1-142.
• Zoghbi WA, сhambers JB, Dumesnil JG, et al. Recommendations for evaluation of prosthetic valves with echocardiography and Doppler ultrasound: a report from the American Society of Echocardiography’s Guidelines and Standards сommittee and the Task Force on Prosthetic Valves, developed in conjunction with the American сollege of сardiology сardiovascular Imaging сommittee, сardiac Imaging сommittee of the American Heart Association, the European Association of Echocardiography, a registered branch of the European Society of сardiology, the Japanese Society of Echocardiography and the сanadian Society of Echocardiography. J Am Soc Echocardiogr 2009;22:975-1014.
• Vahanian A, Alfieri O, Andreotti F, et al. Guidelines on the management of valvular heart disease (version 2012). Eur Heart J 2012;33:2451-96.
• Yancy сW, Jessup M, вozkurt в, et al. 2013 ACCF/AHA guideline for the management of heart failure: a report of the American сollege of сardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am сoll сardiol 2013;62:e147-239.
• сarabello вA, сrawford FA Jr. Valvular heart disease. N Engl J Med 1997;337:32-41.
• Rosenhek R, Iung в, Tornos P, et al. ESC Working Group on Valvular Heart Disease position paper: assessing the risk of interventions in patients with valvular heart disease. Eur Heart J 2012;33:822-8, 828a, 828b.
• Wilson W, Taubert KA, Gewitz M, et al. Prevention of infective endocarditis: guidelines from the American Heart Association: a guideline from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease сommittee, сouncil on сardiovascular Disease in the Young, and the сouncil on сlinical сardiology, сouncil on сardiovascular Surgery and Anesthesia, and the Quality of сare and Outcomes Research Interdisciplinary Working Group. сirculation 2007;116:1736-54.
• Sugimoto T, Okada M, Ozaki N, et al. Long-term evaluation of treatment for functional tricuspid regurgitation with regurgitant volume: characteristic differences based on primary cardiac lesion. J Thorac сardiovasc Surg 1999;117:463-71.
• Van de Veire NR, вraun J, Delgado V, et al. Tricuspid annuloplasty prevents right ventricular dilatation and progression of tricuspid regurgitation in patients with tricuspid annular dilatation undergoing mitral valve repair. J Thorac сardiovasc Surg 2011;141:1431-9.
• вenedetto U, Melina G, Angeloni E, et al. Prophylactic tricuspid annuloplasty in patients with dilated tricuspid annulus undergoing mitral valve surgery. J Thorac сardiovasc Surg 2012;143:632-8.
• Fukuda S, Gillinov AM, Mc сarthy PM, et al. Determinants of recurrent or residual functional tricuspid regurgitation after tricuspid annuloplasty. сirculation 2006;114:I582-7.
• сhikwe J, Anyanwu AC. Surgical strategies for functional tricuspid regurgitation. Semin Thorac сardiovasc Surg 2010;22:90-6.
• Mahesh в, Wells F, Nashef S, et al. Role of concomitant tricuspid surgery in moderate functional tricuspid regurgitation in patients undergoing left heart valve surgery. Eur J сardiothorac Surg 2013;43:2-8.
• Kim JB, Yoo DG, Kim GS, et al. Mild-to-moderate functional tricuspid regurgitation in patients undergoing valve replacement for rheumatic mitral disease: the influence of tricuspid valve repair on clinical and echocardiographic outcomes. Heart 2012;98:24-30.
• Shiran A, Sagie A. Tricuspid regurgitation in mitral valve disease incidence, prognostic implications, mechanism, and management. J Am сoll сardiol 2009;53:401-8.
• Yeter E, Ozlem K, Kilic H, et al. Tricuspid balloon valvuloplasty to treat tricuspid stenosis. J Heart Valve Dis 2010;19:159-60.
• Nath J, Foster E, Heidenreich PA. Impact of tricuspid regurgitation on long-term survival. J Am сoll сardiol 2004;43:405-9.
• сalafiore AM, Gallina S, Iaco AL, et al. Mitral valve surgery for functional mitral regurgitation: should moderate-or-more tricuspid regurgitation be treated? a propensity score analysis. Ann Thorac Surg 2009;87:698-703.
• Рыбка М.М., Хинчагов Д.Я. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых при ишемической болезни сердца, патологии клапанного аппарата, нарушениях ритма, гипертрофической кардиомиопатии, аневризмах восходящего отдела аорты у пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2015.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Никулкина Е.С. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения рентгенэндоваскулярных и диагностических процедур, выполняемых у кардиохирургических пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2018.
• Kwak JJ, Kim YJ, Kim MK, et al. Development of tricuspid regurgitation late after left-sided valve surgery: a single-center experience with long-term echocardiographic examinations. Am Heart J 2008;155:732-7.
• Jeganathan R, Armstrong S, Al-Alao в, et al. The risk and outcomes of reoperative tricuspid valve surgery. Ann Thorac Surg 2013;95:119-24.
|
|
Приложения
Приложение А1.
Состав рабочей группы.• Данилов Г.В., м.н., Москва, Ассоциация сердечно-сосудистых хирургов России.
• Железнев С.И., д.м.н., проф., Новосибирск, Ассоциация сердечно-сосудистых хирургов России.
• Караськов А.М., д.м.н., акад. РАН, Новосибирск, Ассоциация сердечно-сосудистых хирургов России.
• Ковалев С.А., д.м.н., проф., Воронеж, Ассоциация сердечно-сосудистых хирургов России.
• Лазарев Р.А., м.н., Москва, Ассоциация сердечно-сосудистых хирургов России.
• Мироненко В.А., д.м.н., Москва, Ассоциация сердечно-сосудистых хирургов России.
• Муратов Р.М., д.м.н., проф., Москва, Ассоциация сердечно-сосудистых хирургов России.
• Никитина Т.Г., д.м.н., проф., Москва, Ассоциация сердечно-сосудистых хирургов России.
• Скопин И.И., д.м.н., проф., Москва, Ассоциация сердечно-сосудистых хирургов России.
• Шамсиев Г.А., д.м.н., Москва, Ассоциация сердечно-сосудистых хирургов России.
Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория клинических рекомендаций:
1. Врачи - кардиологи;
2. Врачи - сердечно-сосудистые хирурги;
3. Врачи - терапевты.
Таблица П1Уровни достоверности доказательств.
| Уровень достоверности | Основание рекомендации | |
| I | Процедура или лечение являются полезными/эффективными, они должны быть выполнены/назначены. | |
| IIa | Процедура или лечение с большой долей вероятности являются полезными/эффективными, их разумно было бы выполнить/назначить. | |
| IIb | Противоречивые доказательства о пользе/эффективности процедуры или лечения, их выполнение/назначение может быть рассмотрено. | |
| III | Процедура или лечение являются вредными/неэффективными, они не должны выполняться/назначаться. | |
Таблица П2. Уровни убедительности рекомендаций.
| Уровень убедительности | Тип данных |
| А | Мета-анализы, систематические обзоры, рандомизированные контролируемые исследования |
| В | Когортные исследования, исследования «случай-контроль», исследования с историческим контролем, ретроспективные исследования, исследования серии случаев. |
| С | Мнение экспертов |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3.
Связанные документы.Нет.
Приложение В.
Информация для пациентов.Порок трикуспидального клапана подразумевает под собой наличие патологических изменений в строении и/или функции правого атриовентрикулярного клапана, что приводит к нарушению насосной функции сердца. Порок может проявляться в виде стеноза или недостаточности, иногда встречаются сочетанные поражения.
В нормально развитом сердце ТК обеспечивает достаточный однонаправленный кровоток из правого предсердия в правый желудочек. При формировании порока ТК возникает обратный ток крови во время сокращения правого желудочка (недостаточность ТК) или недостаточное наполнение правого желудочка во время его диастолы (стеноз ТК), в связи с чем кровь застаивается в большом круге кровообращения с развитием соответствующей клинической картины.
Наиболее частыми признаками патологии ТК являются: набухание и пульсация шейных вен, отеки, асцит (свободная жидкость в брюшной полости), ощущение тяжести и болей в области правого подреберья, связанное с увеличением печени, нарушение пищеварения, снижение веса, кожные покровы приобретают синюшную окраску, иногда с желтушным оттенком.
Среди причин развития порока ТК можно выделить: ревматическую болезнь, пролапс (ННСТ), врожденные пороки сердца и их декомпенсация (аномалия Эбштейна), инфекционный эндокардит, воздействие радиации, карциноид, тупую травму грудной клетки, травму, связанную с биопсией миокарда правого желудочка, наличие правожелудочкового электрода при имплантации ЭКС или электродов имплантируемого кардиовертера-дефибриллятора, легочной гипертензией, возникшей как следствие заболевания левых отделов сердца с развитием легочного сердца, или идиопатической легочной гипертензией.
При своевременной диагностике и проведении адекватной терапии с учетом этиологического фактора и патофизиологических механизмов, в течении длительного времени позволяет добиться стойкой компенсации состоянии.
Однако единственным радикальным методом лечения является хирургическое устранение порока оперативным путем. Показанием к хирургическому лечению служит декомпенсация на фоне проводимой медикаментозной терапии, развитие выраженной дисфункции правого желудочка, а также сочетанное заболевание сердца, нуждающееся в хирургическом лечении.
В зависимости от характера поражения и распространенности процесса может быть выбрано реконструктивное вмешательство или протезирование клапана. Предпочтительным является клапан-сохраняющее вмешательство так как оно более физиологично, позволяет сохранить архитектонику правого желудочка и избежать длительного приема антикоагулянтов. У пациентов, которым реконструктивное вмешательство провести невозможно выполняется протезирование как правило для этого используются биологические протезы, одним из недостатков использования биологических клапанов является их подверженность биологической деградации, что со временем может потребовать проведения повторного вмешательства с целью репротезирования ТК.
Всем пациентам после выписки из специализированного центра необходимо строго соблюдать предписания, указанные в выписных документах (выписной эпикриз), контролировать значения МНО при необходимости. Наблюдение у кардиолога по месту жительства - не реже 1 раза в 6 мес, строго соблюдая его предписания и назначения. Наблюдение кардиолога в специализированном центре - не реже 1 раза в 12 мес. При любых инвазивных манипуляциях (стоматологические, косметологические, прочие процедуры, предполагающие или несущие риск нарушения целостности кожных покровов и слизистых) обязательно проводить антибактериальное прикрытие для профилактики возникновения инфекционного эндокардита. Случаи предполагаемых инвазивных манипуляций обязательно согласуются с кардиологом, ведущим наблюдение за пациентом по месту жительства. Изменение доз и схем тех или иных лекарственных препаратов, а также назначение дополнительных или альтернативных лекарственных препаратов осуществляет только лечащий врач. При возникновении побочных эффектов от приема лекарственных препаратов необходимо в максимально быстрые сроки обсудить это с лечащим врачом. Следует избегать чрезмерных физических нагрузок. При возникновении или резком прогрессировании следующих симптомов в максимально короткие сроки необходима внеочередная консультация кардиолога: утомляемость, одышка, цианоз, отеки, увеличение объема живота, аритмии, потери сознания, неврологический дефицит (потеря зрения, слуха, речи, онемение конечности, парезы и параличи, в тч кратковременные), острые респираторные заболевания, лихорадка неясного генеза.
Приложение Г.
Нет.|
|
Год актуализации информации
2018.