ICD-10 codes
Introduction
Не классифицированные в других рубриках.
МКБ 10:
M96.0, M96.1, M96.3, M96.6.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР513.
URL:
Профессиональные ассоциации:
• Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
Утверждены.
На заседании Президиума АТОР XX.XX.2016 г. г. Москва __ __________201_ г. Поражения костно-мышечной системы после медицинских процедур, не классифицированные в других рубриках.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
МКБ 10:
M96.0, M96.1, M96.3, M96.6.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР513.
URL:
Профессиональные ассоциации:
• Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
Утверждены.
На заседании Президиума АТОР XX.XX.2016 г. г. Москва __ __________201_ г. Поражения костно-мышечной системы после медицинских процедур, не классифицированные в других рубриках.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
Professional associations
• Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
 List of abbreviations
List of abbreviations
КТ - компьютерная томография.
МРТ - магнитно-резонанасная томография.
ASIA шкала (ASIA/ISCSC) - American Spine Injury Assosiation/ International Standards for Neurological and Functional сlassification of Spinal сord Injury - шкала для оценки повреждения спинного мозга на основании клинических проявлений.
VAS - визуальная аналоговая шкала боли для самооценки выраженности болевого синдрома в баллах.
ПДС - позвоночно-двигательный сегмент.
УЗИ - ультразвуковое исследование.
ЭНМГ - электронейромиография.
FBSS - Failure вack Surgery Syndrome.
SPO - Smith-Peterson osteotomy.
PSO - Pedicle Subtraction Osteotomy - остеотомия через корень дуги позвонка.
VCR - Vertebral сolumn Resection - резекция позвоночного столба.
COWO - сlosing-Opening Wedge Osteotomy - закрыто-открытая клиновидная остеотомия[U1].
МРТ - магнитно-резонанасная томография.
ASIA шкала (ASIA/ISCSC) - American Spine Injury Assosiation/ International Standards for Neurological and Functional сlassification of Spinal сord Injury - шкала для оценки повреждения спинного мозга на основании клинических проявлений.
VAS - визуальная аналоговая шкала боли для самооценки выраженности болевого синдрома в баллах.
ПДС - позвоночно-двигательный сегмент.
УЗИ - ультразвуковое исследование.
ЭНМГ - электронейромиография.
FBSS - Failure вack Surgery Syndrome.
SPO - Smith-Peterson osteotomy.
PSO - Pedicle Subtraction Osteotomy - остеотомия через корень дуги позвонка.
VCR - Vertebral сolumn Resection - резекция позвоночного столба.
COWO - сlosing-Opening Wedge Osteotomy - закрыто-открытая клиновидная остеотомия[U1].
Terms and definitions
Синдром оперированного позвоночника. Failed вack Surgery Syndrome (FBSS) - клиническое состояние, при котором у пациента, перенесшего одно или несколько оперативных вмешательств на позвоночнике, наблюдаются персистирующие или рецидивирующие радикулярные синдромы (боль, онемение, слабость в ноге) и различные варианты люмбалгии (болей в спине), с различной степенью функциональной недостаточности, что снижает качество жизни и трудовую активность пациента.
Нестабильность позвоночно-двигательного сегмента (по White A., Panjabi M., 1990) - потеря способности позвоночника при физиологических нагрузках ограничивать свои смещения так, чтобы избегать повреждения или раздражения спинного мозга и его корешков, а также предупреждать развитие деформации и/или боли.
Травматическая болезнь спинного мозга. Комплекс обратимых или необратимых изменений, наступающих после острого повреждения вещества спинного мозга или сосудов, оболочек и корешков, что сопровождается реологическими и ликвородинамическими расстройствами и приводит к частичному или полному нарушению проводимости по спинному мозгу и его корешкам.
Декомпрессия спинного мозга и (или) дурального мешка. Устранение механического субстрата, оказывающего сдавление.
Декомпрессивно-стабилизирующее вмешательство. Хирургическое вмешательство, в ходе которого устраняется сдавление спинного мозга и выполняется стабилизация позвоночника фиксирующими устройствами.
Нестабильность позвоночно-двигательного сегмента (по White A., Panjabi M., 1990) - потеря способности позвоночника при физиологических нагрузках ограничивать свои смещения так, чтобы избегать повреждения или раздражения спинного мозга и его корешков, а также предупреждать развитие деформации и/или боли.
Травматическая болезнь спинного мозга. Комплекс обратимых или необратимых изменений, наступающих после острого повреждения вещества спинного мозга или сосудов, оболочек и корешков, что сопровождается реологическими и ликвородинамическими расстройствами и приводит к частичному или полному нарушению проводимости по спинному мозгу и его корешкам.
Декомпрессия спинного мозга и (или) дурального мешка. Устранение механического субстрата, оказывающего сдавление.
Декомпрессивно-стабилизирующее вмешательство. Хирургическое вмешательство, в ходе которого устраняется сдавление спинного мозга и выполняется стабилизация позвоночника фиксирующими устройствами.
Description
Псевдартроз (M96,0) - стойкий дефект костной ткани, вызывающий ненормальную (патологическую) подвижность.
Постламинэктомический синдром (M96,1) - синдром неудачных операций на сегментах позвоночника, сопровождающийся механической и(или) динамической нестабильностью в ПДС и стойким болевым синдромом.
Постламинэктомический кифоз (M96,3) - прогрессирующий кифоз, возникающий в ПДС на уровне ляминэктомии.
Постламинэктомический синдром (M96,1) - синдром неудачных операций на сегментах позвоночника, сопровождающийся механической и(или) динамической нестабильностью в ПДС и стойким болевым синдромом.
Постламинэктомический кифоз (M96,3) - прогрессирующий кифоз, возникающий в ПДС на уровне ляминэктомии.
Reasons
Основными клиническими синдромами всех групп больных являются деформации и признаки механической нестабильности, а также возможны неврологические проявления [1].
Наиболее частым компонентом деформации является кифоз или кифосколиоз, вершина которого может быть пологой или островершинной, располагаться практически на любом уровне и часто (до 70% случаев) имеет сколиотический компонент. Деформации, как правило, ригидные, в большинстве случаев сопровождаются неврологической симптоматикой различной степени выраженности.
Нестабильность позвоночника проявляется прогрессированием деформации. Механическая нестабильность чаще развивается на уровне 1-2 позвоночно-двигательных сегментов. Данный механизм нестабильности характерен для позвоночно-спинномозговой травмы и ее последствий, псевдартрозов, для «синдрома смежного сегмента»- «adjacent syndrom» при протяженной задней инструментальной фиксации позвоночника (тяжелый системный или посттравматический кифоз с локальным углом деформации более 30°), постляминэктомических кифозов, а также для первично нестабильных пороков позвоночника (агенезия тела позвонка) и при нарушении сегментации позвонков, как правило, в контактных с пороком областях или в переходных зонах. Ярким примером такой нестабильности является гиперподвижность нормально развитого позвоночно-двигательного сегмента между парциально блокированными сегментами позвоночника при синдроме Клиппеля - Фейля.
Понятие «динамической нестабильности» равноценно «потенциальной нестабильности» по F. Denis или «угрожающей нестабильности» по А. Дулаеву [2, 3] ( 1). Подобный тип прогрессирования (нестабильности) наблюдается также при системных деформациях (например, при нейрофиброматозе, спондилоэпифозарной дисплазии, мукополисахаридозах, наследственных деформациях при синдроме Марфана или Эйлерса-Данло).
1. Наблюдаемая и потенциальная нестабильность позвоночника (из статьи J. Dubosse [4]): А - реальная нестабильность, наблюдается на динамических рентгенограммах; В - потенциальная нестабильность, на динамических рентгенограммах выглядит безопасной, но допускающей вероятность минимальных травм.
Неврологические проявления могут варьировать от преходящих нарушений чувствительности и движений до плегии, но важной особенностью является нарастающий характер неврологического дефицита.
Причинами указанных патологических состояний являются недооценка биомеханических компенсаторных возможностей позвоночника или его сегментов, в виде отсутствия адекватного, достаточного по протяженности и стабильного спондилодеза, недооценка возможностей костного спондилодеза в условиях нестабильности, недооценка механических возможностей металлоконструкции и опорности костной ткани. Так с биомеханической точки зрения доказана необходимость задней фиксации позвоночника после резекции задней колонны позвоночника [5].
Поэтому главный вывод можно сделать о необходимости профилактики данных осложнения с 5 позиций:
• Оценка стабильности сегмента (-ов);
• Оценка состояния костной ткани;
• Биомеханически адекватная инструментация;
• Наблюдение в послеоперационном периоде;
• Профилактика развития послеоперационных патологических состояний.
Подчеркну, что при формировании деформации позвоночника или патологического состояния его сегментов не существует единого подхода и методики лечения.
Наиболее частым компонентом деформации является кифоз или кифосколиоз, вершина которого может быть пологой или островершинной, располагаться практически на любом уровне и часто (до 70% случаев) имеет сколиотический компонент. Деформации, как правило, ригидные, в большинстве случаев сопровождаются неврологической симптоматикой различной степени выраженности.
Нестабильность позвоночника проявляется прогрессированием деформации. Механическая нестабильность чаще развивается на уровне 1-2 позвоночно-двигательных сегментов. Данный механизм нестабильности характерен для позвоночно-спинномозговой травмы и ее последствий, псевдартрозов, для «синдрома смежного сегмента»- «adjacent syndrom» при протяженной задней инструментальной фиксации позвоночника (тяжелый системный или посттравматический кифоз с локальным углом деформации более 30°), постляминэктомических кифозов, а также для первично нестабильных пороков позвоночника (агенезия тела позвонка) и при нарушении сегментации позвонков, как правило, в контактных с пороком областях или в переходных зонах. Ярким примером такой нестабильности является гиперподвижность нормально развитого позвоночно-двигательного сегмента между парциально блокированными сегментами позвоночника при синдроме Клиппеля - Фейля.
Понятие «динамической нестабильности» равноценно «потенциальной нестабильности» по F. Denis или «угрожающей нестабильности» по А. Дулаеву [2, 3] ( 1). Подобный тип прогрессирования (нестабильности) наблюдается также при системных деформациях (например, при нейрофиброматозе, спондилоэпифозарной дисплазии, мукополисахаридозах, наследственных деформациях при синдроме Марфана или Эйлерса-Данло).
1. Наблюдаемая и потенциальная нестабильность позвоночника (из статьи J. Dubosse [4]): А - реальная нестабильность, наблюдается на динамических рентгенограммах; В - потенциальная нестабильность, на динамических рентгенограммах выглядит безопасной, но допускающей вероятность минимальных травм.
Неврологические проявления могут варьировать от преходящих нарушений чувствительности и движений до плегии, но важной особенностью является нарастающий характер неврологического дефицита.
Причинами указанных патологических состояний являются недооценка биомеханических компенсаторных возможностей позвоночника или его сегментов, в виде отсутствия адекватного, достаточного по протяженности и стабильного спондилодеза, недооценка возможностей костного спондилодеза в условиях нестабильности, недооценка механических возможностей металлоконструкции и опорности костной ткани. Так с биомеханической точки зрения доказана необходимость задней фиксации позвоночника после резекции задней колонны позвоночника [5].
Поэтому главный вывод можно сделать о необходимости профилактики данных осложнения с 5 позиций:
• Оценка стабильности сегмента (-ов);
• Оценка состояния костной ткани;
• Биомеханически адекватная инструментация;
• Наблюдение в послеоперационном периоде;
• Профилактика развития послеоперационных патологических состояний.
Подчеркну, что при формировании деформации позвоночника или патологического состояния его сегментов не существует единого подхода и методики лечения.
Epidemiology
Только в США ежегодно более чем 1 миллиону пациентов делается операция на позвоночнике. К сожалению, 40% из них не достигает желаемого результата, а после операции испытывает хроническую боль. Некоторым из этих пациентов ставится диагноз Синдром оперированного позвоночника (FBSS), для них характерна боль в ногах, ягодицах или в пояснице. Название этого синдрома по-английски звучит как Failed вack Surgery Syndrome, что по-русски можно дословно перевести как «Синдром неудавшейся операции», так вот это не совсем так: операция может пройти успешно при исправлении патологий позвоночника, в то время как при помощи этой операции не удается достичь долгосрочного противоболевого эффекта. Пациенты с хронической болью, возникшей после множественных спинальных операции, часто страдают от депрессий, ухудшения функциональных возможностей, потери рабочего места, нарушений сна, и многих других сопутствующих расстройств. Среди источников возникновения боли FBSS называют рецидив грыжи межпозвонкового диска, арахноидит, эпидуральный фиброз, и различные радикулопатии.
Classification
В настоящее время отсутствует единая классификация.
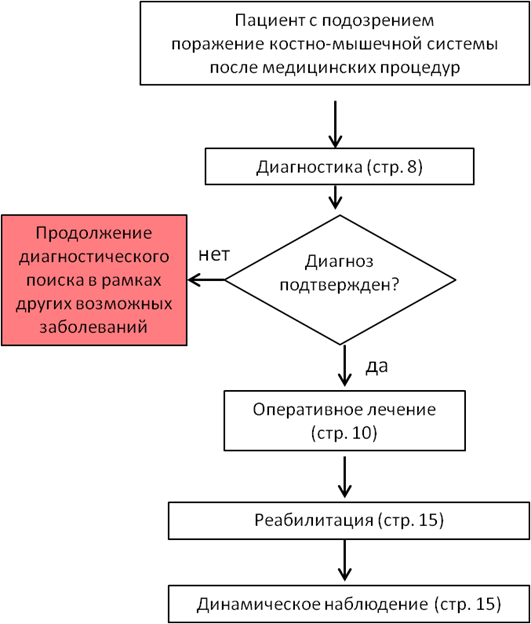
Diagnostics
2,1 Жалобы и анамнез.
• При сборе жалоб рекомендовано уточнить развитие симптомов боли и их динамику [6].Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2b).
• При сборе анамнез рекомендовано уточнить характер и сроки выполнения оперативных вмешательств [6].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 3).
2,2 Физикальное обследование.
• Рекомендовано оценить наличие деформации позвоночника, сагиттального и фронтального баланса, позиции таза в сагиттальной и фронтальной плоскостях, клинической картины: неврологический статус с оценкой силы мышц [6].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
• Рекомендована оценка по шкале ASIA (ASIA/ISCSCI - American Spine Injury Assosiation/ International Standards for Neurological and Functional сlassification of Spinal сord Injury) [7, 8].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
• Рекомендована оценка болевого синдрома по шкале VAS [9].
Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
2,3 Лабораторная диагностика.
Лабораторные методы исследования.• Рекомендовано выполнять клинический анализ крови и мочи, биохимический анализ крови с изучением показателей - общего белка, глюкозы, АЛТ, АСТ, билирубина, креатинина и мочевины входят в стандарт оценки состояния пациента. Дополнительные исследования и показатели исследуются индивидуально, в зависимости от характера и тяжести сочетанной травмы, а также состояния пациента [2, 10, 11, 12].
Уровень убедительности рекомендаций (уровень достоверности доказательств - 4).
2,4 Инструментальная диагностика.
• Рекомендована рентгенография позвоночника [2, 10, 11, 12].Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a).
• Рентгенография позвоночника выполняется в обязательном порядке в двух взаимно перпендикулярных проекциях (переднезадней и боковой), по показаниям - косые 3/4 проекциях, функциональные исследования. Наибольшую информативность в определении тяжести повреждения позвоночного столба представляют рентгенограммы, выполненные в боковой проекции, по которым определяют кифотическую деформацию позвоночника и сагиттальный дисбаланс. Величина деформации позвоночного столба (кифоз и сколиоз) измеряется по методу Соbb. Определяется тип нарушение сагиттального баланса: тип 1 - локальный, тип 2 - глобальный, тип 3 - смешанный дисбаланс.
• Рекомендована компьютерная томография [2, 10, 11, 12, 13].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a).
• Компьютерная томография дает сведения о повреждениях костной структуры позвонков, дает возможность оценить форму и размер позвоночного канала, что особенно важно при планировании оперативных вмешательств. Большое внимание уделяют диагностике повреждений не только передних, но и задних структур позвоночника (дуг, суставных отростков и связок), которые, как известно, определяют характер повреждения (стабильные или нестабильные), а также тактику хирургического вмешательства.
• Рекомендована магнитно-резонансная томография [2, 10, 11, 12, 13].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a).
• Магнитно-резонансная томография дает точные сведения о состоянии спинного мозга. Достаточно четко определяется патоморфология повреждений, взаимоотношение костных структур со спинного мозга. Это позволяет уточнить диагноз, идентифицировать разрушения костно-связочных структур и неврологическую симптоматику.
• Для уточнения вида, уровня и степени функциональной недостаточности рекомендована ЭНМГ (электронейромиография) [2, 10, 11, 12, 13].
Уровень убедительности рекомендаций A (уровень достоверности доказательств - 1a).
Treatment
3,1 Консервативное лечение.
• Достоверных признаков эффективности консервативного лечения нет.Уровень убедительности рекомендаций с (уровень достоверности доказательств - 4).
3,2 Хирургическое лечение.
• Рекомендована инструментальная коррекция и фиксация при мобильных деформациях и нестабильности конструкции [14-18].Уровень убедительности рекомендаций А (уровень достоверности доказательств -1а).
Комментарии. Противопоказания к использованию:
Абсолютные:
Крайне тяжелое соматическое состояние, угрожающее жизни.
Относительные:
Субкомпенсированные показатели соматического статуса.
Для выполнения реклинирующего маневра необходимо вовлечения переходного отдела в зону фиксации. При формировании кифоза, осложненного неврологическим дефицитом, особенно в шейном отделе применяетcя методика предоперационной halo-тракции с последующей дорсальной коррекцией и фиксацией деформации ( 2). В грудном и поясничном отделах при необходимости для усиления жесткости в маргинальные сегменты транспедикулярные винты усиливают с педикулярными крюками на 1-2 уровнях. Из мобилизирующих методик «золотым стандартом» в мире признаны методика PCO и остеотомия по Smith-Peterson.
А б.
В г.
2. Данные лучевых методов исследования пациента, 14 лет с постламинэктомическим кифозом на уровне с5-C7 с нестабильностью ПДС с5-C6 и с6-C7, осложнившийся прогрессирующим парезом рук. Рентгенография и МРТ при поступлении (а). Скелетное вытяжение в течение 4 недель (б) с последующей инструментальной фиксацией (в, г). Регресс неврологической симптоматики.
Методика педикулярной субтракционной вертебротомии (Pedicle subtraction osteotomy - PSO), предложенная K.H. вridwell с соавторами в 2003 году, заключается в резекции задней колонны с корнями дуг и закрытой клиновидной вертебротомии передней и средней колонн через основание дуги с углом, открытым к дорсальной поверхности ( 3).
3. Схема Pedicle subtraction osteotomy (PSO) (объяснения в тексте).
Выполнен анализ предполагаемой величины коррекции при мобилизирующих методиках оперативной коррекции из вентрального доступа и дорзального по типу педикулярной вертебротомии и выведены следующие формулы.
При последовательной мобилизации позвоночника и коррекции кифотической деформации (по типу открывающей угол остеотомии) происходит увеличение длины передней опорной колонны позвоночника в соответствии с правилом: А = В х tgα, где А - величина, на которую увеличивается длина передней опорной колонны; В - длина тела позвонка по верхней замыкательной пластинке; α - угол коррекции. В среднем коррекции в 1° соответствует увеличение длины передней опорной колонны на 0,5.
При выполнении коррекции кифотической деформации методом клиновидной педикулярной остеотомии позвоночника (закрывающая угол остеотомия) величина коррекции определяется численным выражением: α= 90° - arctg (B/A) х 57,2958 (1 радиан = 57,2958°), где α - угол коррекции; В - величина резекции тела позвонка; А - длина тела позвонка ( 4, 5). Резекция задних отделов позвоночника на уровне дуги прямо пропорциональна объему резекции заднего отдела тела позвонка. Коэффициент пропорциональности должен быть не ниже К ≥ 1,75 (для практического использования К = 1,75-2,00). Предложенный метод применим для расчета величины коррекции в зависимости от объема клиновидной остеотомии для любого отдела позвоночника.
| В |
| А |
| α |
А б.
4. Коррекция кифотической деформации методом клиновидной педикулярной остеотомии позвоночника: а - до операции; б - после операции.
А б в.
5. Данные пациента, 22 лет. Посттравматическая кифотическая деформация позвоночника. Несостоятельность металлоконструкции. Механическая нестабильность. Нижняя вялая параплегия. Нарушение функции тазовых органов: а - внешний вид сагиттального профиля спины; б, в - спондилограммы на момент поступления.
Принцип методики Smith-Petersen osteotomy (SPO) [16] заключается в резекции задней опорной колонны с созданием необходимого дефекта с последующей компрессией по задней колонне. При этом средняя колонна играет роль опоры рычага и при компрессии задней колонны открывается передняя колонна ( 5).
5. Схема Smith-Peterson osteotomy (SPO).
Возможные осложнения и способы их устранения.
Мальпозиция винтов может протекать как бессимптомно, так и с клиникой очагового неврологического дефицита и болевым синдромом. В послеоперационном периоде необходим КТ контроль зоны инструментации. При подтверждении вмещения винта необходимо оценить локализацию и степень смещения согласно критериям Lenke: допустимым считается бессимптомное смещение в позвоночный канал не более 4 мм в грудном отделе позвоночника и не более 5 мм - в поясничном.
При недопустимом смещении показана реоперация с перепроведением транспедикулярных винтов.
Сохраняющаяся компрессия дурального мешка и спинного мозга. Также требует реоперации и устранения компрессии.
Неврологический дефицит. При развитии неврологических осложнений требуется КТ-контроль и экстренная медикаментозная терапия по утвержденным схемам с позиции доказательной медицины. При выявлении стеноза позвоночного канала элементами конструкции или костными фрагментами показана реоперация. При отсутствии признаков компрессии - продолжение медикаментозной нейротрофической терапии. Возможно раннее применение временной или постоянной электростимуляции (в зависимости от тяжести неврологического дефицита).
Rehabilitation and outpatient treatment
• Рекомендовано включить в план реабилитационных мероприятий на всем протяжении лечения оказание медико-социальной помощи пациенту, а также социально-психологическую поддержку семьи [19-22].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2а).
Комментарии. При своевременном хирургическом лечении - анатомические и функциональные показатели хорошие. При выраженных кифозах и кифосколиозах, сопровождающихся неврологическими расстройствами, порой неизбежна инвалидизация.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2а).
Комментарии. При своевременном хирургическом лечении - анатомические и функциональные показатели хорошие. При выраженных кифозах и кифосколиозах, сопровождающихся неврологическими расстройствами, порой неизбежна инвалидизация.
Prevention
• Рекомендовано динамическое наблюдение травматолога-ортопеда в течение первого года 1 раз в 3 месяца, затем 1 раз в год [19-22].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2a).
Комментарии. Обследование на 1 году диспансерного наблюдения:
• Рентгенография грудного отдела позвоночника;
• КТ грудного отдела позвоночника;
• Неврологический осмотр;
• ЭНМГ.
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2a).
Комментарии. Обследование на 1 году диспансерного наблюдения:
• Рентгенография грудного отдела позвоночника;
• КТ грудного отдела позвоночника;
• Неврологический осмотр;
• ЭНМГ.
Additional information
Условия оказания медицинских услуг.
Проведения диагностических и лечебных мероприятий осуществляется в стационарных условиях. Проведение реабилитационного лечения и динамического наблюдения возможно как в стационарных, так и в амбулаторных условиях.
Проведения диагностических и лечебных мероприятий осуществляется в стационарных условиях. Проведение реабилитационного лечения и динамического наблюдения возможно как в стационарных, так и в амбулаторных условиях.
Criteria for assessing the quality of medical care
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| Этап постановки диагноза | |||
| 1 | Проведено физикальное обследование | 1b | A |
| 3 | Проведена инструментальная диагностика[EMM2] ( рентгенография позвоночника, КТ, МРТ, ЭНМГ, УЗИ по показаниям) | 1а | А |
| Этап хирургического лечения | |||
| 1 | Проведено хирургическое лечение с использованием остеосинтеза | 1а | А |
| Этап послеоперационного лечения | |||
| 1 | Проведена реабилитация | 2a | в |
| 3 | Проведено диспансерное наблюдение | 2a | В |
References
• Михайловский М.В., Фомичёв Н.Г. Хирургия деформаций позвоночника. Новосибирск, 2002.
• Гринберг М.С. Гринберг М.С. Нейрохирургия /Марк С. Гринберг; пер. с англ. М. МЕДпресс-информ, 2010. 1008с.
• Дулаев А. Шаповалов В. М., Гайдар Б. В. Закрытые повреждения позвоночника грудной и поясничной локализации. СПб., 2000. 144 с.
• Ж. Дюбоссе «Биомеханические и клинические аспекты переднего доступа при хирургическом лечении кифозов и кифосколиозов у детей и подростков»// Хирургия позвоночника 1/2010 С. 18-28.
• White A.A., Panjabi M.M. сlinical biomechanics of the spine. Philadelphia : Lippincott, 1978. P. 383-395.
• Скоромец А.А., Скоромец А.П., Скоромец Т.А. Топическая диагностика заболеваний нервной системы. СПб. Политехника, 2007. 399 с.
• http://asia-spinalinjury.org/learning.
• Maynard F.M. et al. International standards for neurological and functional classification of spinal cord injury // Spinal cord. 1997. Т. 35. 5. С. 266-274.
• Sadovsky R. сlinically Important сhanges in Pain Severity on VAS // American Family Physician. 2002. Т. 65. 9. С. 1916-1921.
• Крылов В.В., Гринь А.Л. Травматическая болезнь спинного мозга. Этиология и патогенез, клиническая картина повреждения спинного мозга. Хирургическое лечение повреждений позвоночника и спинного мозга // Реабилитация больных с травматической болезнью спинного мозга. М., 2010. С. 14-19.
• Green в.A., Klose K.J., Eismont F.J. et al. Immediate management of the spinal cord injured patient. In Lee в.Y., Ostrander L., сochran V.B., Shaw W.W. eds. The Spinal сord Injured Patient: сomprehensive Management. Philadelphia, W. в. Saunders, 1991, P. 24-33.
• Hurlbert R.J. Strategies of Medical Intervention in the Management of Acute Spinal сord Injury // SPINE 2006 Volume 31, Number 11 Suppl, pp S16-S21.
• Vaccaro A.R. et al. AOSpine thoracolumbar spine injury classification system: fracture description, neurological status, and key modifiers // Spine. 2013. Т. 38. 23. С. 2028-2037.
• White A.A., Panjabi M.M. сlinical biomechanics of the spine. Philadelphia : Lippincott, 1978. P. 383-395.
• вridwell K.H., Lewis S.J., Lenke L. Pedicle subtraction osteotomy for the treatment of fixed sagittal imbalance // вone Joint Surg. Am. 2003. Vol. 85-А, Suppl. 3. P. 454-463.
• Smith-Petersen M.N., Larson с.B., Aufranc O.E. Osteotomy of the spine for correction of flexion deformity in rheumatoid arthritis. J вone Joint Surg Am 1945; 27:1-11.
• Results of lumbar pedicle subtraction osteotomies for fixed sagittal imbalance a minimum 5-year follow-up study / Y.J. Kim [et al. Spine. 2007. Vol. 32, No 20. P. 2189-2197.
• Song KS, сhang вS, Yeom JS, et al. Surgical treatment of severe angular kyphosis with myelopathy: anterior and posterior approach with pedicle screw instrumentation. Spine (Phila Pa 1976) 2008 ; 33 : 1229 - 35.
• Ваккаро А.Р., Барон И.М. Хирургия позвоночника. Оперативная техника // Перевод с английского под редакцией Ю.А. Щербука - Издательство Панфилова - 2015 г. 440 с.
• Повреждения позвоночника и спинного мозга / Под ред. Н.Е. Полищука, Н. А. Коржа, В. Я. Фищенко. Киев: КНИГА плюс , 2001.
• Vaccaro A.R., вaron E.M., Sanfilippo J. et al. Reliability of a novel classification system for thoracolumbar injuries: the thoracolumbar injury severity score . Spine 2006 ; 31 : S62 - 9 .
• Verlaan J.J., Diekerhof с.H., вuskens E. et al. Surgical treatment of traumatic fractures of the thoracic and lumbar spine: a systematic review of the literature on techniques, complications, and outcome. Spine 2004;29: 803-14.
• Гринберг М.С. Гринберг М.С. Нейрохирургия /Марк С. Гринберг; пер. с англ. М. МЕДпресс-информ, 2010. 1008с.
• Дулаев А. Шаповалов В. М., Гайдар Б. В. Закрытые повреждения позвоночника грудной и поясничной локализации. СПб., 2000. 144 с.
• Ж. Дюбоссе «Биомеханические и клинические аспекты переднего доступа при хирургическом лечении кифозов и кифосколиозов у детей и подростков»// Хирургия позвоночника 1/2010 С. 18-28.
• White A.A., Panjabi M.M. сlinical biomechanics of the spine. Philadelphia : Lippincott, 1978. P. 383-395.
• Скоромец А.А., Скоромец А.П., Скоромец Т.А. Топическая диагностика заболеваний нервной системы. СПб. Политехника, 2007. 399 с.
• http://asia-spinalinjury.org/learning.
• Maynard F.M. et al. International standards for neurological and functional classification of spinal cord injury // Spinal cord. 1997. Т. 35. 5. С. 266-274.
• Sadovsky R. сlinically Important сhanges in Pain Severity on VAS // American Family Physician. 2002. Т. 65. 9. С. 1916-1921.
• Крылов В.В., Гринь А.Л. Травматическая болезнь спинного мозга. Этиология и патогенез, клиническая картина повреждения спинного мозга. Хирургическое лечение повреждений позвоночника и спинного мозга // Реабилитация больных с травматической болезнью спинного мозга. М., 2010. С. 14-19.
• Green в.A., Klose K.J., Eismont F.J. et al. Immediate management of the spinal cord injured patient. In Lee в.Y., Ostrander L., сochran V.B., Shaw W.W. eds. The Spinal сord Injured Patient: сomprehensive Management. Philadelphia, W. в. Saunders, 1991, P. 24-33.
• Hurlbert R.J. Strategies of Medical Intervention in the Management of Acute Spinal сord Injury // SPINE 2006 Volume 31, Number 11 Suppl, pp S16-S21.
• Vaccaro A.R. et al. AOSpine thoracolumbar spine injury classification system: fracture description, neurological status, and key modifiers // Spine. 2013. Т. 38. 23. С. 2028-2037.
• White A.A., Panjabi M.M. сlinical biomechanics of the spine. Philadelphia : Lippincott, 1978. P. 383-395.
• вridwell K.H., Lewis S.J., Lenke L. Pedicle subtraction osteotomy for the treatment of fixed sagittal imbalance // вone Joint Surg. Am. 2003. Vol. 85-А, Suppl. 3. P. 454-463.
• Smith-Petersen M.N., Larson с.B., Aufranc O.E. Osteotomy of the spine for correction of flexion deformity in rheumatoid arthritis. J вone Joint Surg Am 1945; 27:1-11.
• Results of lumbar pedicle subtraction osteotomies for fixed sagittal imbalance a minimum 5-year follow-up study / Y.J. Kim [et al. Spine. 2007. Vol. 32, No 20. P. 2189-2197.
• Song KS, сhang вS, Yeom JS, et al. Surgical treatment of severe angular kyphosis with myelopathy: anterior and posterior approach with pedicle screw instrumentation. Spine (Phila Pa 1976) 2008 ; 33 : 1229 - 35.
• Ваккаро А.Р., Барон И.М. Хирургия позвоночника. Оперативная техника // Перевод с английского под редакцией Ю.А. Щербука - Издательство Панфилова - 2015 г. 440 с.
• Повреждения позвоночника и спинного мозга / Под ред. Н.Е. Полищука, Н. А. Коржа, В. Я. Фищенко. Киев: КНИГА плюс , 2001.
• Vaccaro A.R., вaron E.M., Sanfilippo J. et al. Reliability of a novel classification system for thoracolumbar injuries: the thoracolumbar injury severity score . Spine 2006 ; 31 : S62 - 9 .
• Verlaan J.J., Diekerhof с.H., вuskens E. et al. Surgical treatment of traumatic fractures of the thoracic and lumbar spine: a systematic review of the literature on techniques, complications, and outcome. Spine 2004;29: 803-14.
Appendices
Приложение А1.
Состав рабочей группы.Авторы:
Рябых Сергей Олегович. Д.м.н., травматолог-ортопед высшей категории, Руководитель Клиники патологии позвоночника и редких заболеваний, директор по образованию в направлении «ортопедия» ассоциации спинальных хирургов АОSpine RF, член ассоциации по изучению метода Илизарова ASAMI Россия, член всероссийского общества травматологов-ортопедов.
Прудникова Оксана Германовна. Д.м.н., врач-нейрохирург высшей категории, травматолог-ортопед, член международной ассоциации спинальных хирургов АОSpine, член ассоциации по изучению метода Илизарова ASAMI Россия, член всероссийского общества травматологов-ортопедов.
Бурцев Александр Владимирович. м.н., травматолог-ортопед, член международной ассоциации спинальных хирургов АОSpine, член всероссийского общества травматологов-ортопедов.
Конфликт интересов отсутствует.
Приложение А2.
Методология разработки клинических рекомендаций.Описание методов, используемых для сбора доказательств.
Поиск тематических источников проводился в базах данных PubMed (NCBI), сochrane Library, The сochrane Database of Systematic Reviews, eLIBRARY.
Целевая аудитория клинических рекомендаций:
• Врачи ортопеды-травматологи, нейрохирурги, прошедшие специализацию по вертебрологии с опытом работы более 5 лет или хирурги-вертебрологи.
• Студенты медицинских ВУЗов, ординаторы, аспиранты.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица П1. Уровни достоверности доказательности.
| Уровень достоверности | Тип данных |
| 1а | Мета анализ рандомизированных контролируемых исследований (РКИ) |
| 1b | Хотя бы одно РКИ |
| 2а | Хотя бы одно хорошо выполненное контролируемое исследование без рандомизации |
| 2b | Хотя бы одно хорошо выполненное квазиэкспериментальное исследование |
| 3 | Хорошо выполненные не экспериментальные исследования: сравнительные, корреляционные или «случай-контроль» |
| 4 | Экспертное консенсусное мнение либо клинический опыт признанного авторитета |
Таблица П1. Уровни убедительности рекомендаций.
| Уровень убедительности | Основание рекомендации |
| А | Основана на клинических исследованиях хорошего качества, по своей тематике непосредственно применимых к данной специфической рекомендации, включающих по меньшей мере одно РКИ |
| В | Основана на результатах клинических исследований хорошего дизайна, но без рандомизации |
| С | Составлена при отсутствии клинических исследований хорошего качества, непосредственно применимых к данной рекомендации |
Порядок обновления клинических рекомендаций.
Клинические рекомендации обновляются каждые 3 года.
Приложение А3.
Связанные документы.Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
• Федеральный закон от 21 ноября 2011г. 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации».
• Приказ Минздрава России от 7 июля 2015 г. N 422ан Об утверждении критериев оценки качества медицинской помощи .
• Постановлением Правительства Российской Федерации «О порядке и условиях признания лица инвалидом» от 20 февраля 2006гю №95 (в ред. Постановлений Правительства РФ от 07,04,2008 № 247, от 30,12,2009 № 1121, от 06,02,2012 №89, от 16,04,2012 № 318, от 04,09,2012 № 882). Изменения, которые вносятся в Правила признания лица инвалидом, утвержденные Постановлением Правительства Российской Федерации от 7 апреля 2008г. 24.
• Приказ Министерства Здравоохранения и Социального развития Российской Федерации от 17 декабря 2015 г. 1024н «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы».
Приложение В.
Информация для пациентов.Процесс реабилитации занимает от 3 месяцев до 1 года и более после операции в зависимости от ее сложности. После 6 месяцев пациентам рекомендуется продолжать занятия на реабилитационном оборудовании под контролем врача ЛФК или инструктора с целью профилактики рецидива грыжи межпозвонкового диска, для чего индивидуально подбирается комплекс упражнений для создания мышечного корсета и улучшения кровообращения в проблемных зонах.
Восстановительный период проходит под наблюдением врача невролога, который назначает курс медикаментозной терапии, рекомендует консультации других специалистов для более эффективного лечения.
Ранний реабилитационный период (от 1 до 3 месяцев).
Рекомендации:
• Носить фиксирующий корсет в вертикальном положении.
• Не сидеть в течение 3-6 недель после операции (в зависимости от тяжести операции).
• Не делать резких и глубоких движений в позвоночнике, наклоны вперёд, в стороны, скручивающие движения в поясничном отделе позвоночника в течение 1-2 месяцев после операции.
• Не садиться за руль и не ездить в транспорте в положении сидя в течение 2-3 месяцев после операции (можно ездить в качестве пассажира полулежа, разложив сиденье).
• Не поднимать более 3-5 килограмм в течение 3 месяцев.
• В течение 3 месяцев после операции не следуют ездить на велосипеде, заниматься игровыми видами спорта (футбол, волейбол, баскетбол, теннис ).
• Периодически разгружать позвоночник (отдых в положении лежа по 20-30 минут в течение дня).
• Желательно не курить и не употреблять алкоголь в течение всего срока реабилитации. Интимная жизнь не противопоказана.
Реабилитация:
Как только пациенту разрешено ходить, он должен проконсультироваться с врачом ЛФК относительно сроков назначения и комплекса лечебной физкультуры, которые зависят от объёма и характера оперативного вмешательства, а также послеоперационных осложнений.
Через месяц после неосложненной операции показаны занятия в гимнастическом зале (не в тренажёрном!) под контролем врача ЛФК, без становых нагрузок. Полезно плавание на животе.
Через месяц после операции в неосложненных случаях можно приступать к работе (вопрос о сроках и конкретно выполняемой работе решается в каждом случае индивидуально с лечащим врачом).
Поздний реабилитационный период (3-6 месяцев).
Рекомендации:
• Не рекомендуется поднимать более 5-8 килограмм, особенно без разминки и разогрева мышц спины, прыжки с высоты, длительные поездки на автомобиле.
• При выходе на улицу в непогоду: ветер, дождь, низкая температура, желательно надеть на область поясницы утепляющий пояс.
• Ношение корсета, особенно длительное, не рекомендуется во избежание атрофии длинных мышц спины.
Приложение Г.
Критерии оценки качества оказания медицинской помощи по группам заболеваний или состояний.Бальная оценка силы мышц (Скоромец А.А., Скромец Т.А., 2002).
• - отсутствие активных движений.
• - сохранность шевеления (с едва заметным сокращением мышц) - глубокий парез.
• - возможность движения в полном объеме только после устранения силы тяжести - глубокий парез.
• - умеренное снижение силы мышц (активные движения в полном объеме при действии силы тяжести на конечность) - умеренный парез.
• - легкое снижение силы (уступчивость) - легкий парез.
• - мышечная сила в полном объеме.
Шкала ASIA.
(ASIA/ISCSCI - American Spine Injury Assosiation/ International Standards for Neurological and Functional сlassification of Spinal сord Injury).
В качестве критериев использованы мышечная сила, тактильная и болевая чувствительность.
По степени повреждения спинного мозга всех больных разделяются на 5 групп:
А - полное повреждение: ни двигательные, ни чувствительные функции не выявляются, в S4-S5 сегментах отсутствуют признаки анальной чувствительности;
В - неполное повреждение: двигательные функции отсутствуют ниже уровня повреждения, но сохранены элементы чувствительности в сегментах S4-S5;
С - неполное повреждение: двигательные функции сохранены ниже уровня повреждения и в большинстве контрольных групп сила менее 3 баллов;
D - неполное повреждение: двигательные функции сохранены ниже уровня повреждения, и в большинстве контрольных групп сила равна 3 баллам и более;
Е - норма: двигательные и чувствительные функции не нарушены.
Числовая рейтинговая шкала боли для определения интенсивности боли в баллах (описание степени боли с помощью слов), степени ее переносимости и эмоционального отношения к боли (шкала лиц Вонга - Бэкера, 2011).
Критерии оценки качества медицинской помощи больным с деформациями и повреждениями позвоночника после оперативного вмешательства.
• Событийные критерии оценки качества.
| Выполнялась ли оценка стабильности сегмента (-ов) по данным лучевых методов | да или нет |
| Оценка состояния костной ткани перед вмешательством | да или нет |
| Оценка фронтального и сагиттального баланса для планирования биомеханически адекватной инструментации | да или нет |
| Профилактика развития послеоперационных патологических состояний | да или нет |
• Временные критерии оценки качества.
| Проводились ли контрольная гемограмма, коагулограмма, контрольное рентгенографическое обследование отделов позвоночника в стандартных проекциях и КТ зоны вмешательства не позже 10-14 дней после операции | да или нет |
| Проводилось ли контрольное рентгенографическое обследование отделов позвоночника в стандартных проекциях не позже 6 месяцев после операции | да или нет |
| Проводилось ли контрольное рентгенографическое обследование отделов позвоночника в стандартных проекциях и КТ зоны вмешательства не позже 1 года после операции | да или нет |
| Проводилось ли контрольное рентгенографическое обследование отделов позвоночника в стандартных проекциях не позже 2 лет после операции | да или нет |
• Результативные критерии оценки качества.
| По данным рентгенографического обследования позвоночника в стандартных проекциях оценка: • угла деформации по сobb • положения крестца: PI (pelvic incidence) в ___ º • отклонения туловища от линии сSVL (center sacral vertical line) справо ___ влево ___ см • отклонения туловища от линии PSVL (posterior sacral vertical line) кпереди ___ кзади ___ см | да или нет |
| Проводилось ли контрольная гемограмма, коагулограмма | да или нет |
| Проводилось ли анкетирование пациента по шкалам объективизации боли (VAS, опросник Oswestry, DN4), качества жизни (SRS-24, FIM) | да или нет |
Минздрав России 2016.
Related diseases
Related clinical guidelines
Related standards of medical care
- Стандарт первичной медико-санитарной помощи при механических осложнениях, связанных с имплантатом (кроме тазобедренного сустава)
- Стандарт первичной медико-санитарной помощи при осложнениях, связанных с внутренними ортопедическими протезными устройствами, имплантами и трансплантатами тазобедренного сустава
- Стандарт первичной медико-санитарной помощи после перенесенных операций на костях и суставах