МКБ-10 коды
- МКБ-10
- S13.4 Растяжение и перенапряжение связочного аппарата шейного отдела позвоночника
- S13.1 Вывих шейного позвонка
- S12.2 Перелом других уточненных шейных позвонков
- S12.7 Множественные переломы шейных позвонков
- S13.0 Травматический разрыв межпозвоночного диска на уровне шеи
- S13.3 Множественные вывихи на уровне шеи
|
|
Вступление
МКБ 10:
S12.2, S12.7, S13.0, S13.1, S13.3, S13.4.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР444.
URL:
Профессиональные ассоциации:
• Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
Утверждены.
на заседании Президиума АТОР XX.XX.2016 г. г. Москва .
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
S12.2, S12.7, S13.0, S13.1, S13.3, S13.4.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР444.
URL:
Профессиональные ассоциации:
• Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
Утверждены.
на заседании Президиума АТОР XX.XX.2016 г. г. Москва .
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
Профессиональные ассоциации
• Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).

 Список сокращений
Список сокращений
КТ - компьютерная томография.
ЛФК - лечебная физкультура.
МРТ - магниторезонансная томография.
МСКТ - мультиспиральная компьютерная томография.
НШОП - нижнешейный отдел позвоночника.
ПДС - позвоночно-двигательный сегмент.
ПСМТ - позвоночно-спинномозговая травма.
ТМО - твердая мозговая оболочка.
ШОП - шейный отдел позвоночника.
AOSpine - Ассоциация остеосинтеза позвоночника.
ЛФК - лечебная физкультура.
МРТ - магниторезонансная томография.
МСКТ - мультиспиральная компьютерная томография.
НШОП - нижнешейный отдел позвоночника.
ПДС - позвоночно-двигательный сегмент.
ПСМТ - позвоночно-спинномозговая травма.
ТМО - твердая мозговая оболочка.
ШОП - шейный отдел позвоночника.
AOSpine - Ассоциация остеосинтеза позвоночника.
Термины и определения
Позвоночно-двигательный сегмент (ПДС). Функциональная единица позвоночника, состоящая из двух смежных позвонков и межпозвоночного диска с соответствующим суставным, связочным аппаратом.
Нестабильность сегментарная. Ненормальная подвижность в позвоночном двигательном сегменте, выявляемая при физиологических движениях туловища.
Вывих (подвывих) позвонка. Нарушение взаимоотношения суставных поверхностей под действием механических сил, сопровождающееся нарушением целостности суставной капсулы.
Скелетное вытяжение за теменные бугры. Операция, заключающаяся в фиксации к голове пациента металлической скобы (Базилевской, Гарднера-Велса, Крючфильда) для осуществления маневра закрытого или отрытого вправления вывиха (подвывиха) позвонка.
Закрытое вправление вывиха позвонка. Манипуляция, сопровождающася направленными действиями, в процессе которой, управляя скобой Базилевской осуществляется восстановление взаимоотношений между суставными поверхностями.
Ретролистез. Заднее смещение позвонка.
Антелистез (трансляция). Переднее смешение позвонка.
Нестабильность сегментарная. Ненормальная подвижность в позвоночном двигательном сегменте, выявляемая при физиологических движениях туловища.
Вывих (подвывих) позвонка. Нарушение взаимоотношения суставных поверхностей под действием механических сил, сопровождающееся нарушением целостности суставной капсулы.
Скелетное вытяжение за теменные бугры. Операция, заключающаяся в фиксации к голове пациента металлической скобы (Базилевской, Гарднера-Велса, Крючфильда) для осуществления маневра закрытого или отрытого вправления вывиха (подвывиха) позвонка.
Закрытое вправление вывиха позвонка. Манипуляция, сопровождающася направленными действиями, в процессе которой, управляя скобой Базилевской осуществляется восстановление взаимоотношений между суставными поверхностями.
Ретролистез. Заднее смещение позвонка.
Антелистез (трансляция). Переднее смешение позвонка.
Описание
Под неосложненной травмой шейного отдела позвоночника понимают механическое повреждение костных и/или мягкотканных структур без повреждения содержимого позвоночного канала (спинного мозга, его оболочек и сосудов, спинномозговых нервов).
Причины
Частота и тяжесть повреждений шейного отдела позвоночника обусловлена, прежде всего, его анатомо-функциональными особенностями Анатомия шейного подаксиального отдела позвоночника, в частности строение и расположение фасеток дугоотростчатых суставов, предопределяет достаточно большую амплитуду движений в четырёх направлениях: флексии, экстензии, ротации и боковой флексии. Внезапное одностороннее или комбинированное воздействие большой силовой нагрузки приводит к чрезмерному движению за границы допустимого в позвоночном сегменте, вызывая в соответствии.с механизмом и величиной насилия определённые повреждения.
В основе механизма повреждения, как при вывихах, так и при переломах нижнешейного отдела позвоночника, лежит экстензионно-флексионный механизм травмы с участием нефиксированной в пространстве головы (до 10% всех повреждений нижнешейного отдела позвоночника) [1,2,3]. Продолжающееся воздействие чрезмерного флексионного насилия приводит к разрыву комплекса дорсальных связочных структур, включая желтую связку и суставные капсулы, а избыточное экстензионное усилие обычно ведет к разрыву передней продольной связки. Имеют значение также действия ротационных сил, которые тоже способны приводить к травме нижне-шейного отдела позвоночника [4,5].
В основе механизма повреждения, как при вывихах, так и при переломах нижнешейного отдела позвоночника, лежит экстензионно-флексионный механизм травмы с участием нефиксированной в пространстве головы (до 10% всех повреждений нижнешейного отдела позвоночника) [1,2,3]. Продолжающееся воздействие чрезмерного флексионного насилия приводит к разрыву комплекса дорсальных связочных структур, включая желтую связку и суставные капсулы, а избыточное экстензионное усилие обычно ведет к разрыву передней продольной связки. Имеют значение также действия ротационных сил, которые тоже способны приводить к травме нижне-шейного отдела позвоночника [4,5].
Эпидемиология
Повреждения шейного отдела позвоночника являются наиболее тяжелыми вариантами травмы и характеризуются разнообразием, высоким риском развития тяжелых неврологических осложнений и высокой частотой летальности [1]. В структуре пациентов с политравмой эти повреждения составляют от 2,0 до 10,0 % [1], с автодорожной травмой - до 10,5 % [1]. Среди закрытых повреждений травма шейного отдела позвоночника встречается в 0,9-4,6 % случаев [1]. По данным ряда авторов, повреждения шейного отдела составляют от 20-40 % [1,2,3] до 50-80 % [4,6,7] всех травм позвоночника. На долю травмы С3-С7 позвонков приходится около 75 % всех повреждений шейных позвонков [1,2,4].
Классификация
В настоящее время не существует единой и общепринятой классификации субаксиальных повреждений шейного отдела позвоночника [1,3], что зачастую затрудняет понимание тяжести повреждений, стабильности (как механической, так и неврологической) и, как следствие, негативно сказывается на тактике лечения.
Наиболее полной и известной классификацией повреждений нижнего шейного отдела, от С3 до С7 позвонков, является классификация Allen и Ferguson [4,7], согласно которой повреждения в субаксиальном отделе разделены на шесть категорий, причем каждая категория, в зависимости от приложенной силы, включает в себя стадии (фазы):
1) компрессионно-сгибательные повреждения (5 фаз);
2) вертикально-компрессионные (3 фазы);
3) дистракционно-сгибательные (4 фазы);
4) компрессионно-разгибательные (5 фаз);
5) дистракционно-разгибательные (2 фазы);
6) латерально-флексионные (2 фазы).
Увеличение фазы (стадии) соответствует увеличению тяжести повреждений, а также выраженности неврологической симптоматики. В 2007 г. Ассоциацией остеосинтеза позвоночника (AOSpine) для субаксиального отдела разработана и предложена классификация, согласно которой субаксиальные повреждения шейного отдела разделены на три группы:
A - компрессионные;
B - дистракционные (передней или задней колонны);
C - ротационные.
В свою очередь, в каждой группе выделено по три типа повреждений [6]. Приведенные системы классификаций базируются на данных рентгенографии и не учитывают диагностических возможностей продвинутых методов диагностики (СКТ, МРТ) [6]. Также в 2007 г. была утверждена новая классификация субаксиальных повреждений шейного отдела SLIC, согласно которой выделяют шесть клинических критериев: уровень повреждения позвоночника; морфология повреждений; костные повреждения; повреждения дисколигаментарного комплекса; неврологический статус; сопутствующая патология (например, диффузный гиперостоз, остеопороз, позвоночный стеноз, предшествующие операции). Наиболее значимыми в определении шейной стабильности и принятии хирургического решения являются морфология раны, повреждения дисколигаментарного комплекса и неврологический (табл. 1).
Таблица 1.
Данная классификация предусматривает суммарную балльную оценку повреждений. Разработан лечебно-тактический алгоритм, базирующийся на наличии и характере компрессии (передней, задней, комбинированной) спинного мозга и степени его повреждения и, соответственно, сумме баллов. Так, при менее 4 баллах показано консервативное лечение, при 4 и более - оперативное (декомпрессия и стабилизация) [4,5,6,9]. Группой ученых из Висконсина для субаксиальных повреждений предложена классификация по оценке ущерба сSISS, согласно которой шейный отдел позвоночника разделен на четыре колонны (производные от трех колонн по Louis): передняя - передняя и задняя продольные связки, тело позвонка, межпозвонковый диск, крючковидные отростки и поперечные отростки; задняя - две дуги, остистый отросток, желтая связка, межостистые связки, выйная связка; правая и левая - ножки, боковые массы, суставные поверхности и их капсулы. Оценку повреждений проводят по 5-балльной шкале, оценивают как костные, так и связочные повреждения по каждой колонне. Максимальная оценка может составлять 20 баллов ( 1). При многоуровневых повреждениях оценку производят по наиболее поврежденному позвонку. При сумме баллов 7 и более следует использовать оперативную стабилизацию [7].
1. Шкала сSISS.
Наиболее полной и известной классификацией повреждений нижнего шейного отдела, от С3 до С7 позвонков, является классификация Allen и Ferguson [4,7], согласно которой повреждения в субаксиальном отделе разделены на шесть категорий, причем каждая категория, в зависимости от приложенной силы, включает в себя стадии (фазы):
1) компрессионно-сгибательные повреждения (5 фаз);
2) вертикально-компрессионные (3 фазы);
3) дистракционно-сгибательные (4 фазы);
4) компрессионно-разгибательные (5 фаз);
5) дистракционно-разгибательные (2 фазы);
6) латерально-флексионные (2 фазы).
Увеличение фазы (стадии) соответствует увеличению тяжести повреждений, а также выраженности неврологической симптоматики. В 2007 г. Ассоциацией остеосинтеза позвоночника (AOSpine) для субаксиального отдела разработана и предложена классификация, согласно которой субаксиальные повреждения шейного отдела разделены на три группы:
A - компрессионные;
B - дистракционные (передней или задней колонны);
C - ротационные.
В свою очередь, в каждой группе выделено по три типа повреждений [6]. Приведенные системы классификаций базируются на данных рентгенографии и не учитывают диагностических возможностей продвинутых методов диагностики (СКТ, МРТ) [6]. Также в 2007 г. была утверждена новая классификация субаксиальных повреждений шейного отдела SLIC, согласно которой выделяют шесть клинических критериев: уровень повреждения позвоночника; морфология повреждений; костные повреждения; повреждения дисколигаментарного комплекса; неврологический статус; сопутствующая патология (например, диффузный гиперостоз, остеопороз, позвоночный стеноз, предшествующие операции). Наиболее значимыми в определении шейной стабильности и принятии хирургического решения являются морфология раны, повреждения дисколигаментарного комплекса и неврологический (табл. 1).
Таблица 1.
| Балльная оценка повреждений по шкале SLIC | |
| Критерий | Баллы |
| Морфология | |
| нет патологии | 0 |
| компрессионный перелом | 1 |
| взрывной перелом | 2 |
| дистракционное повреждение | 3 |
| ротационное / сдвиговое повреждение | 4 |
| Дисколигаментарный комплекс | 0 |
| здоровый | 1 |
| неопределенное (неясное) повреждение | 2 |
| повреждение (разрушение) | |
| Неврологический статус | |
| здоровый | 0 |
| повреждение корешка | 1 |
| неполное повреждение спинного мозга | 2 |
| полное повреждение спинного мозга | 3 |
| продолженная компрессия с неврологическим дефицитом | 4 |
Данная классификация предусматривает суммарную балльную оценку повреждений. Разработан лечебно-тактический алгоритм, базирующийся на наличии и характере компрессии (передней, задней, комбинированной) спинного мозга и степени его повреждения и, соответственно, сумме баллов. Так, при менее 4 баллах показано консервативное лечение, при 4 и более - оперативное (декомпрессия и стабилизация) [4,5,6,9]. Группой ученых из Висконсина для субаксиальных повреждений предложена классификация по оценке ущерба сSISS, согласно которой шейный отдел позвоночника разделен на четыре колонны (производные от трех колонн по Louis): передняя - передняя и задняя продольные связки, тело позвонка, межпозвонковый диск, крючковидные отростки и поперечные отростки; задняя - две дуги, остистый отросток, желтая связка, межостистые связки, выйная связка; правая и левая - ножки, боковые массы, суставные поверхности и их капсулы. Оценку повреждений проводят по 5-балльной шкале, оценивают как костные, так и связочные повреждения по каждой колонне. Максимальная оценка может составлять 20 баллов ( 1). При многоуровневых повреждениях оценку производят по наиболее поврежденному позвонку. При сумме баллов 7 и более следует использовать оперативную стабилизацию [7].
1. Шкала сSISS.
|
|
Диагностика
2,1 Жалобы и анамнез.
• Рекомендовано оценивать [3]:- время появления, локализацию боли, двигательных и чувствительных расстройств;
- механизм и время травмы;
- историю транспортировки и предшествовавшего лечения;
- наличие сопутствующей патологии, аллергии, лекарственной непереносимости.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2+).
Комментарии. При наличии множественной и сочетанной травмы указаний на болезненность в позвоночнике может и не быть из-за доминирования боли в других поврежденных частях тела.
2,2 Физикальное обследование.
• Рекомендовано провести общее клиническое обследование пациента с оценкой ортопедического статуса и состояния кожных покровов, исключить признаки инфекционных очагов [3, 4].Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2+).
Комментарии. Осмотр позволяет выявить локализацию следов травмы, видимых деформаций, определить объем обязательного рентгенологического обследования для исключения сочетанных повреждений. Пальпацию позвоночника следует проводить очень осторожно, чтоб не нанести пострадавшему дополнительную травму. Врач должен проводить пальпацию и осмотр всего больного, а не только «профильных органов», что позволит свести к минимуму диагностические ошибки. При тяжелой сочетанной травме обследование больных необходимо проводить одновременно с неотложными противошоковыми мероприятиями.
Клиническая симптоматика повреждений шейного подаксиального отдела позвоночника многообразна, она зависит от уровня, характера травмы, поражения спинного мозга и его корешков. Если пострадавший в сознании, важно выяснить обстоятельства травмы, наиболее вероятный механизм. Ранение лица, лба обычно указывает на экстензионный механизм травмы. При падении на теменную, теменно-затылочную область головы характерны аксиальный и флексионно-аксиальный механизмы, нередко в сочетании с ротацией.
При осмотре и обследовании в зависимости от тяжести и вида травмы выявляют вынужденное положение головы, её неустойчивость, деформацию шеи, припухлость мягких тканей в определённой части шеи, боли, напряжение отдельных групп мышц, ограничение и болезненность движений в шейном отделе позвоночника. При пальпации определяют локальную болезненность на уровне повреждённого позвоночного сегмента, выявляют деформацию линии остистых отростков, расхождение межостистого промежутка при повреждении заднего связочного комплекса. При флексионно-дистракционной травме отмечают дислокацию остистого отростка вывихнутого позвонка. При одностороннем вывихе смещение остистого отростка происходит в сторону вывиха, при опрокидывающемся двустороннем вывихе - краниально и кпереди, при скользящем двустороннем вывихе, чаще переломовывихе позвонка, - кпереди с образованием штыкообразной деформации.
• Рекомендовано исключить неврологическую симптоматику, привлечь к совместному ведению пациента врачей других специальностей при наличии неврологического дефицита, нарушениях функции тазовых органов и прочей сопутствующей патологии [3, 4].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2+).
2,3 Лабораторная диагностика.
• Рекомендовано при проведении амбулаторного и стационарного консервативного лечения назначать клинические, биохимические и иные исследования в соответствии с имеющимися клиническими проявлениями вертебральной и вневертебральной патологии [3].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2+).
• Рекомендовано при подготовке и проведении хирургического лечения выполнять лабораторные тесты, включающие общие анализы крови и мочи, биохимические показатели крови (общий белок, альбумин, мочевина, креатинин, аланинаминотрансфераза, аспартатаминотрансфераза, электролиты, свертывающая система), тесты на сифилис, вирусы гепатитов и иммунодефицита человека, определение группы крови и резус-фактора [3].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2+).
• Рекомендовано при наличии показаний (по дополнительным рекомендациям иммунолога, эндокринолога, невролога, терапевта, анестезиолога-реаниматолога или других врачей-специалистов) расширять объем лабораторной диагностики [3].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2+).
Комментарии. Лабораторная диагностика не имеет самостоятельного значения в диагностике посттравматических деформаций. Лабораторные данные используют в комплексе для определения толерантности пациента к хирургическому лечению с точки зрения соматического состояния.
2,4 Инструментальная диагностика.
• Рекомендовано на всех этапах наблюдения пациента проводить визуализацию патологии позвоночника (спондилография, компьютерная томография, магнитно-резонансная томография) [3].Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2++).
Комментарии. При наличии клинико-морфологического несоответствия возникает необходимость в наиболее полном и детальном обследовании больного с использованием всех доступных методов.
Отдельно взятый метод диагностики, даже из высокоинформативных, не всегда является достаточным для хирургов-вертебрологов, что заставляет использовать их комбинацию.
• Рекомендовано проведение спондилографии в следующих проекциях: в прямой, боковой, 3/4 проекциях, проекция через рот с выведением С1-С2 [4].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2++).
Комментарии. В случае возможности проведения МСКТ, рентгенография не обязательна [4].
Спондилография является доступным и обязательным методом исследования в диагностике повреждений позвоночника при отсутствии возможности выполнения МСКТ; позволяет выявить изменения оси позвоночника, нарушение контуров и деформацию тел и других элементов позвонков, смещение и вывихи позвонков, величину кифоза и сдвиговой деформации позвоночника. На стандарных рентгенограммах возможно измерение размеров между различными костными структурами позвоночника, что дает представление о характере травмы.
Рентгенография позвоночника в ряде случаев не в состоянии выявить все необходимые сведения о переломе позвонка или его дужки, величине деформации позвоночника на уровне бывшего повреждения.
• Рекомендовано проведение компьютерной томографии поврежденных отделов позвоночника для выявления и детализации повреждений костных структур [4,6].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2++).
Комментарии. Компьютерное томографическое исследование (КТ) или лучше мультисрезовая компьютерная томография (МСКТ) обязательна при диагностике повреждений позвоночника с большей, чем спондилография, точностью характеризует морфологию повреждения позвоночника. Очень важным является возможность выявить и определить степень посттравматического стеноза позвоночного канала. При его наличии величину смещения измеряют как процентное отношение переднезаднего размера позвоночного канала к полусумме размера на смежных уровнях. МСКТ также позволяет провести расчеты необходимой коррекции деформации позвоночника до сегментарной нормы и выбрать необходимые размеры имплантатов.
• Рекомендовано проведение магнитно-резонансной томографии для детализации мягкотканных структур [4,6].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2++).
Комментарии. Магнитно-резонансная томография (МРТ) позволяет визуализировать мягкотканные структуры позвоночника - связки, межпозвонковые диски, оболочки спинного мозга и сам спинной мозг с имеющимися в нем вторичными посттравматическими изменениями, а также изменения в телах позвонков. При наличии неврологического дефицита по данным МРТ исследования оценивается состояние спинного мозга и его корешков.
• Рекомендовано проведение денситометрии [4,6].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2++).
Комментарии. Денситометрия позвоночника проводится для исключения локальных или системных проявлений остопороза при выборе технологии хирургического лечения.
• Рекомендовано в стандартном плане предоперационного обследования обязательно проводить рентгенографию грудной клетки, электрокардиографию, эхокардиографию, нейрофизиологические исследования, ультразвуковое исследование сосудов нижних конечностей органов брюшной полости, почек и мочевого пузыря, спирографию, фиброэзофагогастродуоденоскопию [3].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2++).
• Рекомендуется при наличии показаний проводить нейрофизиологические исследования [6].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2+).
|
|
Лечение
3,1 Консервативное лечение.
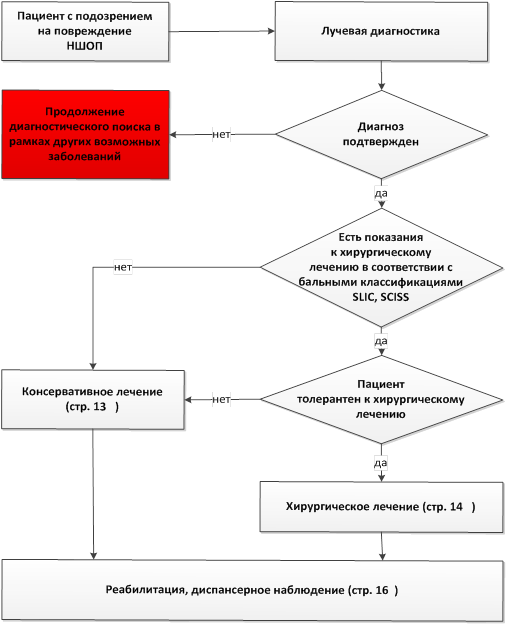
• Консервативное лечение рекомендовано:- при стабильных повреждениях (с суммой баллов менее 4 по шкале SLIC и менее 7 баллов по шкале сSISS), когда не требуется хирургического лечения;
- пациентам, не толерантным к хирургии [6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2-).
Комментарии. Нехирургическое лечение представлено созданием условий для сращения тканей, консолидации перелома, симптоматическими и поддерживающими видами лечения (внешняя иммобилизация гипсовой либо полимерной повязкой типа «Минерва» на период консолидации и заживления, соблюдение ортопедического режима, обезболивание, седативная, противовоспалительная и другая симптоматическая медикаментозная терапия, физиотерапия, лечебная физкультура) [3]. Для части пациентов консервативное лечение - это мероприятия по предоперационной подготовке (санация очагов инфекции, компенсация соматической патологии и так далее).
• Рекомендуется. На д огоспитальном этапе при подозрении на повреждение шейного отдела позвоночника [4] :
• Предотвратить дополнительные повреждения позвоночника, жестко фиксировав на месте получения травмы шейный отдел ортезом или подручными средствами;
• Транспортировать в положении лежа на жестких или вакуумных носилках.
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2++).
Комментарии. Шейный отдел позвоночника в нейтральном положении жёстко фиксируют шиной типа ЦИТО, Filadelphia или воротником Шанца. Если у пострадавшего в анамнезе есть указание на фиксированную деформацию позвоночника, анкилозирующий спондилоартрит, то не следует исправлять деформацию, придавать шейному отделу нейтральное положение, из-за возможности усугубить имеющееся повреждение травмированного позвоночного сегмента.
3,2 Хирургическое лечение.
• Рекомендовано:- в ходе предоперационного планирования четко определять показания, а также абсолютные и относительные противопоказания к проведению хирургического лечения;
- применять разрешенные в Российской Федерации металлоконструкции;
- делать выбор в пользу специализированного травматолого-ортопедического либо нейрохирургического отделения, имеющего необходимые кадровые и материально-технические ресурсы, опыт применения хирургических технологий, в том числе малоинвазивных для уменьшения хирургической агрессии [1, 2, 3, 6].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2++).
Комментарии. Абсолютным противопоказанием к плановому хирургическому лечению является тяжелое общее состояние пациента, обусловленное нарушением функции жизненно-важных органов и систем (декомпенсация сердечнососудистой и дыхательной систем).
Относительными противопоказаниями к хирургическому лечению являются:
- острые, в том числе инфекционные заболевания;
- обострения или декомпенсации хронических процессов, либо грубые изменения внутренних органов, требующие предварительной хирургической коррекции или проведения медикаментозной терапии;
- злокачественные новообразования;
- психические заболевания, исключающие контакт с пациентом;
- острые заболевания сосудов нижних конечностей;
- остеопороз;
- ожирение 3 степени;
- поливалентная аллергия;
- инфекционные осложнения в области ранее проведенной операции на позвоночнике.
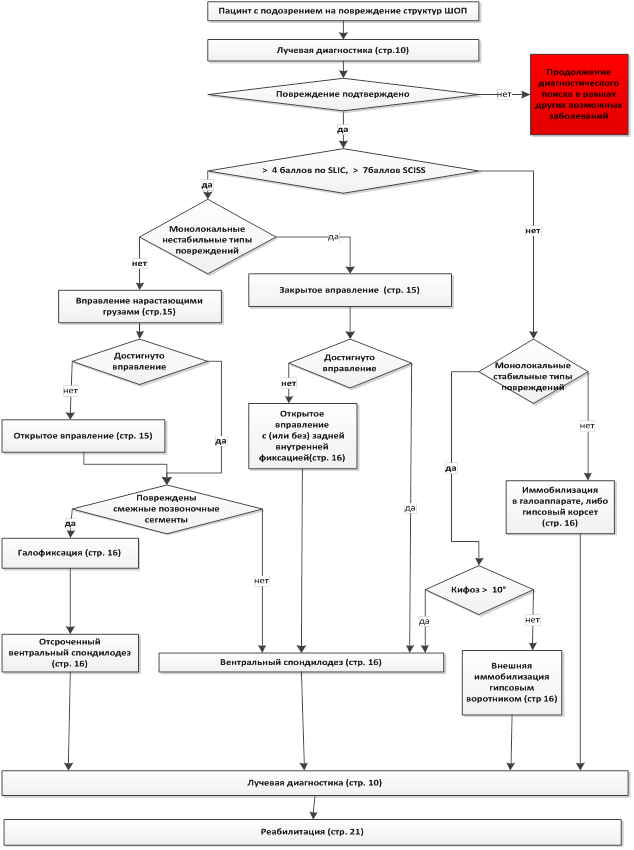
• Рекомендовано дифференцированно подходить к выбору метода хирургического лечения на основе морфологии повреждения по классификации SLIC (CSISS) для устранения дислокации либо коррекции деформации, восстановления опороспособность поврежденных сегментов позвоночника [1, 2, 3, 6].
Уровень убедительности рекомендаций в (уровень достоверности доказательств - 2++).
Комментарии. Вид и объем хирургического лечения планируются на базе точной диагностики вида повреждений.
При выявлении дислокации на нижнешейном уровне при неосложненном повреждении требуется устранение всех видов смещения (сдвигового или углового) любым из существующих способов закрытого, а в случае невозможности - путем открытого вправления. Закрытое вправление целесообразно проводить всем пациентам с давностью травмы до трех недель [6].
Повреждение субаксиального уровня считается нестабильным и требует хиургического лечения при сумме баллов по шкале SLIC более 4.
При сумме баллов ровно 4 оперативное лечение проводится по усмотрению хирурга [5].
Согласно шкале сSISS показанием к хирургическому лечению является сумма баллов более 7 [7].
Основные задачи хирургического лечения:
- устранение углового, сдвигового, латерального смещения на поврежденном ПДС;
- стабилизация позвоночника путем фиксации поврежденного ПДС в положении коррекции;
- предотвращение посттравматической деформации, и как следствие - усиления болевого синдрома и неврологической симптоматики;
- ранняя мобилизация пациента.
• Рекомендовано проведение вентрального бисегментарного спондилодеза при разрушении тела позвонка на весь вертикальный размер [6].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2++).
• Рекомендовано проведение вентрального межтелового спондилодеза при разрушении межпозвонкового диска и сохранных телах позвонков смежных позвонков на уровне дислокации, определенного по данным компьютерной томографии и [6].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2++).
• Рекомендовано проведение открытого вправления из заднего доступа в случае невозможности осуществления закрытого вправления в сроки до 3 недель либо при давности травмы более 3 недель [3].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2++).
• Рекомендовано проводить заднюю внутреннюю фиксацию: винтовую (транспедикулярную или через суставные массы) либо крючковую (ламинарную) для стабилизации позвоночника путем формирования надежного костно-металлического блока [6].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2++).
Реабилитация и амбулаторное лечение
• Рекомендовано осуществлять внешнюю иммобилизацию туловища ортопедическими изделиями до формирования костного блока [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано в раннем послеоперационном периоде исключать нагрузки на позвоночник (исключить движения в шейном отделе позвоночника, занятия активными видами спорта) [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Комментарии. Пациенты активизируются через 1-2 дня после операции, занимаются лечебной физкультурой (ЛФК) со второго дня. В ряде случаев используется иммобилизация воротником Филадельфия. Соблюдается ортопедический режим до 3 месяцев после операции.
Восстановление двигательной активности начинается с первого дня с помощью дыхательной гимнастики, пассивной гимнастики в постели. Используются индивидуальное занятие лечебной физкультурой (ЛФК) - статические и динамические дыхательные упражнения, упражнения для мелких и средних мышечных групп верхних и нижних конечностей № 10-15. Лечебная гимнастика проводится в положении лежа на спине с приподнятым головным концом кровати. Используются упражнения для дистальных отделов конечности, затем активные движения для ног в облегченных условиях. Кроме того, применяются упражнения для статического напряжения мышц спины. С 14 дня используется упражнения с исходным положением на животе.
Для ускорения восстановления назначают массаж нижних конечностей, точечный массаж № 10-15.
• Рекомендовано в послеоперационном периоде использовать реабилитационные мероприятия, способствующие своевременному заживлению операционной раны и препятствующие развитию инфекционных осложнений [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Комментарии. В ранний послеоперационный период (7-14 дней после радикальных вмешательств на позвоночнике) для купирования болевого синдрома и стимуляции репаративных процессов в области раневого дефекта, для противоотечного воздействия на область раны с первого дня после операции назначается криотерапия, осцилляторный массаж. Со 2-го дня после полной остановки кровотечения возможно назначение низкоинтенсивной лазеротерапии, низкочастотной магнитотерапии на грудной и поясничный отдел позвоночника № 10-20, электрофореза с кальцием продольно на позвоночник № 10-15. При выраженном болевом синдроме применяется транскраниальная электроанальгезия, импульсные токи (чрезкожная электронейростимуляция, диадинамические и синусоидальные модулированные токи), электрофорез ненаркотических анальгетиков, рефлексотерапия.
• Рекомендовано при наличии сопутствующей патологии проводить своевременные консультации специалистов и отслеживать выполнение их назначений [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано в послеоперационном периоде проводить адекватное обезболивание, профилактическую противоязвенную и антитромботическую терапию [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано на всех этапах лечащему врачу контролировать соблюдение комплекса ортопедических назначений и немедикаментозного лечения для поддержания в оптимальном состоянии мышечного корсета [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано пациентам с неврологическим дефицитом проводить лечение под наблюдением невролога до излечения или постоянно [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано в течение года после операции пройти 2-4 курса восстановительного лечения; первый курс через 1-2 месяца после операции [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Комментарии. Пациент наблюдается в течение года, курсы восстановительного лечения рекомендовано проходить 2-4 раза за год. Первый курс через 1-2 месяца после травмы. В реабилитационном комплексе используются методики:
- низкочастотная магнитотерапия продольно по позвоночнику № 10;
- многоканальная электростимуляция мышц спины и пресса №10-20;
- общее УФО (субэритемные дозы) ежедневно №10.
- импульсные токи с противоболевыми препаратами (при наличии болевого синдрома вид токов выбирается в зависимости от его выраженности) № 7-10;
- коротковолновая терапия (КВЧ) или рефлексотерапия (как общеукрепляющая, трофическая и психосоматическая терапия);
- индивидуальные занятие ЛФК, направленные на укрепление мышц спины, брюшного пресса, плечевого и тазового пояса, верхних и нижних конечностей, № 10-20;
- занятия на специализированных тренажерах № 10-20;
- массаж мышц спины и плечевого пояса № 10-15 на курс.
• Рекомендовано в отдаленном послеоперационном периоде избегать значительных нагрузок на позвоночник и регулярно заниматься ЛФК [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано в раннем послеоперационном периоде исключать нагрузки на позвоночник (исключить движения в шейном отделе позвоночника, занятия активными видами спорта) [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Комментарии. Пациенты активизируются через 1-2 дня после операции, занимаются лечебной физкультурой (ЛФК) со второго дня. В ряде случаев используется иммобилизация воротником Филадельфия. Соблюдается ортопедический режим до 3 месяцев после операции.
Восстановление двигательной активности начинается с первого дня с помощью дыхательной гимнастики, пассивной гимнастики в постели. Используются индивидуальное занятие лечебной физкультурой (ЛФК) - статические и динамические дыхательные упражнения, упражнения для мелких и средних мышечных групп верхних и нижних конечностей № 10-15. Лечебная гимнастика проводится в положении лежа на спине с приподнятым головным концом кровати. Используются упражнения для дистальных отделов конечности, затем активные движения для ног в облегченных условиях. Кроме того, применяются упражнения для статического напряжения мышц спины. С 14 дня используется упражнения с исходным положением на животе.
Для ускорения восстановления назначают массаж нижних конечностей, точечный массаж № 10-15.
• Рекомендовано в послеоперационном периоде использовать реабилитационные мероприятия, способствующие своевременному заживлению операционной раны и препятствующие развитию инфекционных осложнений [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Комментарии. В ранний послеоперационный период (7-14 дней после радикальных вмешательств на позвоночнике) для купирования болевого синдрома и стимуляции репаративных процессов в области раневого дефекта, для противоотечного воздействия на область раны с первого дня после операции назначается криотерапия, осцилляторный массаж. Со 2-го дня после полной остановки кровотечения возможно назначение низкоинтенсивной лазеротерапии, низкочастотной магнитотерапии на грудной и поясничный отдел позвоночника № 10-20, электрофореза с кальцием продольно на позвоночник № 10-15. При выраженном болевом синдроме применяется транскраниальная электроанальгезия, импульсные токи (чрезкожная электронейростимуляция, диадинамические и синусоидальные модулированные токи), электрофорез ненаркотических анальгетиков, рефлексотерапия.
• Рекомендовано при наличии сопутствующей патологии проводить своевременные консультации специалистов и отслеживать выполнение их назначений [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано в послеоперационном периоде проводить адекватное обезболивание, профилактическую противоязвенную и антитромботическую терапию [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано на всех этапах лечащему врачу контролировать соблюдение комплекса ортопедических назначений и немедикаментозного лечения для поддержания в оптимальном состоянии мышечного корсета [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано пациентам с неврологическим дефицитом проводить лечение под наблюдением невролога до излечения или постоянно [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
• Рекомендовано в течение года после операции пройти 2-4 курса восстановительного лечения; первый курс через 1-2 месяца после операции [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Комментарии. Пациент наблюдается в течение года, курсы восстановительного лечения рекомендовано проходить 2-4 раза за год. Первый курс через 1-2 месяца после травмы. В реабилитационном комплексе используются методики:
- низкочастотная магнитотерапия продольно по позвоночнику № 10;
- многоканальная электростимуляция мышц спины и пресса №10-20;
- общее УФО (субэритемные дозы) ежедневно №10.
- импульсные токи с противоболевыми препаратами (при наличии болевого синдрома вид токов выбирается в зависимости от его выраженности) № 7-10;
- коротковолновая терапия (КВЧ) или рефлексотерапия (как общеукрепляющая, трофическая и психосоматическая терапия);
- индивидуальные занятие ЛФК, направленные на укрепление мышц спины, брюшного пресса, плечевого и тазового пояса, верхних и нижних конечностей, № 10-20;
- занятия на специализированных тренажерах № 10-20;
- массаж мышц спины и плечевого пояса № 10-15 на курс.
• Рекомендовано в отдаленном послеоперационном периоде избегать значительных нагрузок на позвоночник и регулярно заниматься ЛФК [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
|
|
Профилактика
• Рекомендуется провести по месту проведения лечения контрольный осмотр с обязательной спондилографией и анкетированием [1, 6]:
- через 3, 6, 12 месяцев после хирургического лечения;
- через 8 недель после травмы в случае консервативного лечения.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Комментарии. Основой профилактики возникновения посттравматических деформаций шейного отдела позвоночника являются своевременная диагностика повреждений позвоночника, адекватно примененные при лечении острой травмы позвоночника консервативные и хирургические методы лечения.
• Рекомендуется при плановом контроле назначать при показаниях другие дополнительные методы инструментальной диагностики [1, 6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
- через 3, 6, 12 месяцев после хирургического лечения;
- через 8 недель после травмы в случае консервативного лечения.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Комментарии. Основой профилактики возникновения посттравматических деформаций шейного отдела позвоночника являются своевременная диагностика повреждений позвоночника, адекватно примененные при лечении острой травмы позвоночника консервативные и хирургические методы лечения.
• Рекомендуется при плановом контроле назначать при показаниях другие дополнительные методы инструментальной диагностики [1, 6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 2+).
Дополнительно
• Рекомендовано:
- для профилактики осложнений учитывать топографо-анатомические особенности пораженного сегмента, корректно подбирать инструментарий и имплантаты, соблюдать правила асептики и антисептики на всех этапах лечения;
- провести при подозрении на инфекцию в области хирургического вмешательства лабораторные исследования крови, ультразвуковое исследование раны, МРТ в области хирургического вмешательства, посевы раневого отделяемого;
- провести при подозрении на возникновение неврологического дефицита МСКТ и МРТ области хирургического вмешательства, электронейромиографию и исследование соматосенсорных вызванных потенциалов, консультацию невролога [6,3].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2+).
Комментарии. Осложнения, возникшие у оперированных больных, могут подразумевать проведение повторного оперативного вмешательства и чаще всего можно предвидеть следующие из них:
• Инфекционные осложнения. При наличии признаков нагноения послеоперационной раны необходимо широкое раскрытие и тщательная санация. Металлоимплантаты и костные аутотрансплантаты не удаляются. Рана закрывается и ведется в условиях постоянного отрицательного давления. Проводится направленная антибиотикотерапия.
• Механические осложнения могут возникнуть при нарушении технологии установки инструментария и имплантатов. Сюда относятся переломы стержней, мальпозиция транспедикулярных винтов, переломы опорных костных структур позвоночника и смещение вентральных имплантатов. Такие осложнения требуют повторного вмешательства с целью восстановления системы стабилизации. Требуется проведение реоперации и переустановки имплантатов и элементов задней внутренней фиксации. При несостоятельности дорзальных металлоконструкций требуется их перемонтаж с обязательным расширением уровня фиксации.
• Неврологические осложнения. Легкие осложнения (плекситы, невриты ) требуют консервативного лечения. При наличии тяжелых осложнений (парезы, параличи) в ближайшие часы после операции требуется экстренноем МСКТ, МРТ исследование области хирургического вмешатльства. Если выявлено сдавление дурального мешка имплантатом или интраканальной гематомой, оно устраняется в ходе неотложного вмешательства.
• Кровотечения. Кровотечение из костной раны тела позвонка устраняется затиранием костной раны медицинским воском, применением гемостатической губки. Кровотечение из межсегментарных и других сосудов устранятся хирургическим путем.
• Реакция организма на костный цемент со стороны сердечнососудистой системы; предупреждается кардиотропной терапией перед началом введения его в костную ткань. Способ устранения - медикаментозная терапия в соответствии с общепринятыми алгоритмами.
• Повреждение твёрдой мозговой оболочки, послеоперационная ликворея. Методом профилактики послеоперационной ликвореи является тщательная герметизация твердой мозговой оболочки на заключительном этапе операции. В случае возникновения ликвореи в ближайшем послеоперационном периоде накладываются поздние швы на кожу, снятие их откладывается до формирования состоятельного рубца. При неэффективности указанных мероприятий, производится реоперация с целью тщательной герметизации ликворных пространств.
- для профилактики осложнений учитывать топографо-анатомические особенности пораженного сегмента, корректно подбирать инструментарий и имплантаты, соблюдать правила асептики и антисептики на всех этапах лечения;
- провести при подозрении на инфекцию в области хирургического вмешательства лабораторные исследования крови, ультразвуковое исследование раны, МРТ в области хирургического вмешательства, посевы раневого отделяемого;
- провести при подозрении на возникновение неврологического дефицита МСКТ и МРТ области хирургического вмешательства, электронейромиографию и исследование соматосенсорных вызванных потенциалов, консультацию невролога [6,3].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2+).
Комментарии. Осложнения, возникшие у оперированных больных, могут подразумевать проведение повторного оперативного вмешательства и чаще всего можно предвидеть следующие из них:
• Инфекционные осложнения. При наличии признаков нагноения послеоперационной раны необходимо широкое раскрытие и тщательная санация. Металлоимплантаты и костные аутотрансплантаты не удаляются. Рана закрывается и ведется в условиях постоянного отрицательного давления. Проводится направленная антибиотикотерапия.
• Механические осложнения могут возникнуть при нарушении технологии установки инструментария и имплантатов. Сюда относятся переломы стержней, мальпозиция транспедикулярных винтов, переломы опорных костных структур позвоночника и смещение вентральных имплантатов. Такие осложнения требуют повторного вмешательства с целью восстановления системы стабилизации. Требуется проведение реоперации и переустановки имплантатов и элементов задней внутренней фиксации. При несостоятельности дорзальных металлоконструкций требуется их перемонтаж с обязательным расширением уровня фиксации.
• Неврологические осложнения. Легкие осложнения (плекситы, невриты ) требуют консервативного лечения. При наличии тяжелых осложнений (парезы, параличи) в ближайшие часы после операции требуется экстренноем МСКТ, МРТ исследование области хирургического вмешатльства. Если выявлено сдавление дурального мешка имплантатом или интраканальной гематомой, оно устраняется в ходе неотложного вмешательства.
• Кровотечения. Кровотечение из костной раны тела позвонка устраняется затиранием костной раны медицинским воском, применением гемостатической губки. Кровотечение из межсегментарных и других сосудов устранятся хирургическим путем.
• Реакция организма на костный цемент со стороны сердечнососудистой системы; предупреждается кардиотропной терапией перед началом введения его в костную ткань. Способ устранения - медикаментозная терапия в соответствии с общепринятыми алгоритмами.
• Повреждение твёрдой мозговой оболочки, послеоперационная ликворея. Методом профилактики послеоперационной ликвореи является тщательная герметизация твердой мозговой оболочки на заключительном этапе операции. В случае возникновения ликвореи в ближайшем послеоперационном периоде накладываются поздние швы на кожу, снятие их откладывается до формирования состоятельного рубца. При неэффективности указанных мероприятий, производится реоперация с целью тщательной герметизации ликворных пространств.
Критерии оценки качества медицинской помощи
Критерии качества (табл. 2) применяются в целях оценки своевременности ее оказания, правильности выбора методов профилактики, диагностики, лечения и реабилитации, степени достижения запланированного результата.
Критерии оценки качества медицинской помощи.
Критерии оценки качества медицинской помощи.
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1 | Выполнено соблюдение правил иммобилизации и транспортировки на догоспитальном этапе | А | 1+ |
| 2 | Проведена ранняя диагностика поражения спинного мозга и корешков спинного мозга | А | 1++ |
| 3 | Проведена необходимая медикаментозная поддержка/обезболивание | А | 1++ |
| 4 | Выполнена рентгенография, МСКТ, МРТ, ЭМГ (каждый вид - при наличии показаний) на предоперационном этапе | А | 2+ |
| 5 | Выполнена рентгенография, МСКТ, МРТ, ЭМГ (каждый вид - при наличии показаний) на послеоперационном этапе | А | 2+ |
| 6 | Выполнено определение в течение 4 часов показаний/ противопоказаний для хирургического лечения при экстренной госпитализации | А | 2+ |
| 7 | Выполнено определение в течение 3 суток показаний/ противопоказаний для хирургического лечения при плановой госпитализации | А | 2+ |
| 8 | Выполнено составление программы медицинской реабилитации при выписке из стационара | С | 2+ |
Список литературы
• Крылов В.В., Гринь A.A. Травма позвоночника и спинного мозга» - Москва, 2014. С.43-119.
• Рерих В.В. Хирургическая тактика и организация специализированной помощи при неосложненных повреждениях позвоночника. автореферат диссертации на соискание ученой степени доктора медицинских наук / Новосибирский научно-исследовательский институт травматологии и ортопедии. Новосибирск, 2009.
• Травматология: национальное руководство / под ред. Г.П. Котельникова, СП. Миронова. М. ГЭОТАР-Медиа, 2008. - с. 539-561.
• Hadley MN et. al. Guidelines for the Management of Acute сervical Spine and Spinal сord Injuries. Neurosurgery. March 2013 - Volume 72 - supplement 2. S1-S259.
• Vaccaro AR, Fehlings MG, Dvorak MF. Spine and Spinal сord Trauma: Evidence-Based Management. Thieme 2010, p.427-432.
• вenzel s Spine Surgery: Techniques, сomplication Avoidance, and Management 4th ed (2017) Edward с. вenzel, Michael P. Steinmetz.
• сervical spine injury severity score. Assessment of reliability / P.A. Anderson, T.A. Moore, K.W. Davis, R.W. Molinari, D.K. Resnick, A.R. Vaccaro, с.M. вono, J.R. Dimar 2nd, в. Aarabi, G. Leverson; Spinal Trauma Study Group // J. вone Joint Surg. Am. 2007. Vol. 89, No 5. Р.1057-1065.
• Вентральный спондилодез при повреждениях нижнешейного отдела позвоночника: мед. технология /В.В. Рерих, С.В. Жеребцов, А.Д. Ластевский- Новосибирск: ФГУ ННИИТО Росмедтехнологий , 2008- 15 с.
• Patel AA, Hurlbert RJ, вono сM, вessey JT, Yang N, Vaccaro AR. сlassification and surgical decision making in acute subaxial cervical spine trauma. Spine (Phila Pa 1976). 2010; 35(21 suppl):S228-S234.
• Song KJ, Lee KB. Anterior versus combined anterior and posterior fixation/fusion in the treatment of distraction-flexion injury in the lower cervical spine. J сlin Neurosci. 2008; 15(1):36-42.
• Рерих В.В. Хирургическая тактика и организация специализированной помощи при неосложненных повреждениях позвоночника. автореферат диссертации на соискание ученой степени доктора медицинских наук / Новосибирский научно-исследовательский институт травматологии и ортопедии. Новосибирск, 2009.
• Травматология: национальное руководство / под ред. Г.П. Котельникова, СП. Миронова. М. ГЭОТАР-Медиа, 2008. - с. 539-561.
• Hadley MN et. al. Guidelines for the Management of Acute сervical Spine and Spinal сord Injuries. Neurosurgery. March 2013 - Volume 72 - supplement 2. S1-S259.
• Vaccaro AR, Fehlings MG, Dvorak MF. Spine and Spinal сord Trauma: Evidence-Based Management. Thieme 2010, p.427-432.
• вenzel s Spine Surgery: Techniques, сomplication Avoidance, and Management 4th ed (2017) Edward с. вenzel, Michael P. Steinmetz.
• сervical spine injury severity score. Assessment of reliability / P.A. Anderson, T.A. Moore, K.W. Davis, R.W. Molinari, D.K. Resnick, A.R. Vaccaro, с.M. вono, J.R. Dimar 2nd, в. Aarabi, G. Leverson; Spinal Trauma Study Group // J. вone Joint Surg. Am. 2007. Vol. 89, No 5. Р.1057-1065.
• Вентральный спондилодез при повреждениях нижнешейного отдела позвоночника: мед. технология /В.В. Рерих, С.В. Жеребцов, А.Д. Ластевский- Новосибирск: ФГУ ННИИТО Росмедтехнологий , 2008- 15 с.
• Patel AA, Hurlbert RJ, вono сM, вessey JT, Yang N, Vaccaro AR. сlassification and surgical decision making in acute subaxial cervical spine trauma. Spine (Phila Pa 1976). 2010; 35(21 suppl):S228-S234.
• Song KJ, Lee KB. Anterior versus combined anterior and posterior fixation/fusion in the treatment of distraction-flexion injury in the lower cervical spine. J сlin Neurosci. 2008; 15(1):36-42.
|
|
Приложения
Приложение А1.
Состав рабочей группы.Рерих Виктор Викторович. Заведующий травматолого-ортопедическим отделением № 1 ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, доктор медицинских наук, член Межрегиональной общественной организации «Ассоциация хирургов-вертебрологов»;
Аветисян Арташес Робертович. Врач-травматолог ортопед травматолого-ортопедического отделения № 1 ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, кандидат медицинских наук, член Межрегиональной общественной организации.
«Ассоциация хирургов-вертебрологов»;
Ластевский Алексей Дмитриевич. Врач-травматолог ортопед травматолого-ортопедического отделения № 1 ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, кандидат медицинских наук, член Межрегиональной общественной организации.
«Ассоциация хирургов-вертебрологов»;
Шелякина Оксана Викторовна. Заведующая физиотерапевтическим отделением ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, кандидат медицинских наук, член ООР «Союз реабилитологов России».
Конфликт интересов отсутствует.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
• Врачи-неврологи;
• Врачи-нейрохирурги;
• Врачи скорой медицинской помощи;
• Врачи-травматологи-ортопеды.
Для сбора/селекции доказательств использовались поиск в электронных базах данных, библиотечных ресурсах. Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрайновскую библиотеку, базы данных EMBASE и MEDLINE, а также статьи в ведущих специализированных рецензируемых отечественных медицинских журналах по данной тематике. Глубина поиска составляла 10 лет.
Для оценки качества и силы доказательств использовались оценка значимости в соответствии с рейтинговой схемой и консенсус экспертов. Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Уровни достоверности доказательств (Приложение 1) и уровни убедительности рекомендаций (Приложение 2) приводятся при изложении текста рекомендаций.
Приложение 1.
| Уровни достоверности доказательств (УДД) по классификации SIGN - Шотландской межколлегиальной организации по разработке клинических рекомендаций/ SCOTTISH INTERCOLLEGIATE GUIDELINES NETWORK | |
| Итоговая оценка | Характеристика |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай- контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования «случай-контроль» или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной |
| 3 | Не аналитические исследования (например, описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Приложение 2.
| Уровни убедительности рекомендаций (УУР) по классификации SIGN | |
| Итоговая оценка | Характеристика |
| А | По меньшей мере, один мета-анализ, систематический обзор, или РКИ, оцененные, как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные, как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные, как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных, как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные, как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных, как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных, как 2+ |
При упоминании в тексте медикаментов знак обозначает, что показания не входят в инструкцию по применению лекарственного препарата.
Порядок обновления рекомендаций.
Клинические рекомендации редактируются не реже одного раза в пять лет в соответствии с регламентом Министерства здравоохранения Российской Федерации.
Приложение А3.
Связанные документы.• Приказ Минздрава России от 12,11,2012 N 901н «Об утверждении Порядка оказания медицинской помощи населению по профилю «травматология и ортопедия»;
• Приказ МЗ РФ от 15,11,2012 № 926н «Об утверждении порядка оказания медицинской помощи взрослому населению при заболеваниях нервной системы»;
• Приказ МЗ РФ от 15,11,2012 № 931н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «нейрохирургия»;
• Приказ Минздрава России от 07,11,2012 N 639н «Об утверждении стандарта специализированной медицинской помощи при травме позвоночника, спинного мозга и нервов спинного мозга»;
• Приказ Минздрава России от 20,12,2012 N 1264н «Об утверждении стандарта специализированной медицинской помощи при последствиях позвоночно-спинномозговой травмы на шейном, грудном, поясничном уровнях;
• Приказ Минздрава России от 24,12,2012 N 1394н «Об утверждении стандарта скорой медицинской помощи при сочетанной травме»;
• Приказ Минздрава России от 24,12,2012 N 1457н «Об утверждении стандарта скорой медицинской помощи при травме позвоночника».
Приложение В.
Информация для пациентов.Целью консервативного и хирургического лечения повреждений структур позвоночника является создание условий для сращения костных переломов в максимально функционально выгодном положении, заживления поврежденных мышечно-связочных структур, для чего существуют определенные временные параметры (Приложение 3):
Приложение 3.
| 1 | Среднее время заживления поврежденных мышечно-связочных структур | 3-4 недели |
| 2 | Среднее время консолидации перелома позвоночника | 6-8 недель |
| 3 | Ориентировочная продолжительность внешней иммобилизации (ортез или гипсовая повязка) | На период консолидации и заживления |
| 4 | Средняя продолжительность нахождения в стационаре, в том числе для прооперированных пациентов | 7-10 дней |
| 5 | Ориентировочная продолжительность временной нетрудоспособности | От 3 недель при дисторсиях до 9 недель при компрессионных переломах |
| 6 | Рентгенконтроль при консервативном лечении | Через 8 недель |
| 7 | Рентгенконтроль и посещение травматолога-ортопеда (нейрохирурга) после операции на шейном отделе позвоночника | Через 3, 6, 12 месяцев после операции 1 год |
При наличии признаков неблагополучия у пациента в виде нарушения целостности гипсовой повязки, появлении отделяемого из раны, появления деформаций и/или боли следует экстренно обратиться в приемное отделение специализированной медицинской организации.
Процесс реабилитации занимает от 3 до 6 месяцев после операции в зависимости от ее сложности. Первые три месяца после операции исключаются тяжелый физический труд и занятия спортом, следует избегать статических и динамических перегрузок, исключить упражнения на гибкость и с большой амплитудой движения в позвоночнике. Спустя три месяца после операции рекомендуются регулярные занятия плаванием, Массаж мышц головы, шеи, воротниковой зоны курсами по 10-15 сеансов ежеквартально.
Возвращение к трудовой деятельности, несвязанной с физическим трудом, возможно спустя 1-1,5 месяца после операции. В случае физической трудовой деятельности возвращение к труду рекомендуется не ранее, чем через 6-12 месяцев. Реабилитационные мероприятия в течение года рекомендуется проводить под контролем невролога, врача ЛФК и физиотерапевта. Упражнения ЛФК следует выполнять 3-4 раза в сутки.
При благоприятном течении послеоперационного периода через 5 месяцев рекомендуется санаторно-курортное лечение в санаториях ортопедического профиля кроме грязелечения.
После завершения восстановительного периода следует избегать ударных и вертикальных нагрузок, падений на голову и шею, ежедневно заниматься ЛФК.
Приложение Г.
При оценке неврологического статуса у спинальных больных целесообразно использовать шкалу международной системы неврологической классификации повреждений спинного мозга ASIA, имеющую цифровое выражение для оценки неврологических нарушений. В качестве критериев состояния спинного мозга использованы мышечная сила, тактильная и болевая чувствительность, рефлекторная активность в аногенитальной зоне.Приложение 4. Схема оценки неврологических нарушений.
Двигательные функции оценивают проверкой силы 10 контрольных групп мышц, соотнесенных с сегментами спинного мозга. Выбрано 5 сегментов для верхних (С5-Т1) и 5 сегментов для нижних (L2-S1) конечностей (приложение 2). В качестве критериев состояния спинного мозга использованы мышечная сила, тактильная и болевая чувствительность, рефлекторная активность в аногенитальной зоне. Двигательные функции оценивают проверкой силы 10 контрольных групп мышц, соотнесенных с сегментами спинного мозга. Выбрано 5 сегментов для верхних и 5 сегментов для нижних конечностей.
Мышечную силу оценивают следующим образом:
0 - плегия;
1 - пальпируемые или видимые сокращения отдельных мышечных групп;
2 - активные движения в облегченном положении;
3 - активные движения в обычном положении (преодоление гравитационной тяги);
4 - активные движения с преодолением некоторого сопротивления;
5 - активные движения против полного сопротивления.
Силу мышц оценивают с 2 сторон и баллы, набранные в каждом сегменте, суммируют. Результаты вносят в карту осмотра. Если силу мышц по каким-то причинам проверить не удается (например, конечность в гипсе), то ставят значок НТ - не тестирована. Максимальная сумма баллов для 10 сегментов каждой стороны равна 50. В карте осмотра отмечают наличие или отсутствие произвольного сокращения наружного анального сфинктера, которое проверяют пальцевым исследованием прямой кишки. Даже при отсутствии активных движений в конечностях, но при наличии произвольного сокращения сфинктера, поражение спинного мозга считается неполным. Это определяет прогноз и тактику лечения. Необязательной, но желательной является оценка функции диафрагмы, дельтовидных мышц, мышц живота, разгибателей бедра и сгибателей голени, приводящих мышц бедра.
Чувствительность проверяют в 28 сегментах с 2 сторон. Для определения чувствительности во всем сегменте достаточно проверить её в одной контрольной точке, привязанной к четкому анатомическому ориентиру. С2 - затылочный бугор, Сз - надключичная ямка, С4 - вершина акромиально-ключичного сустава, Сз - латеральная сторона локтевой ямки, С6 - большой палец, С7 - средний палец, Сз - мизинец, Т1 - медиальная сторона локтевой ямки, Т2 - вершина подмышечной впадины, Тз -третий межреберный промежуток, Т4 - уровень сосков, Т6-Т9 - соответствующие межреберные промежутки, Т10 - уровень пупка, Т11 - одиннадцатый межреберный промежуток, Т12 - паховая складка, L1 - половина расстояния между Т12 и L2, L3 - середина передней поверхности бедра, Lз - медиальный мыщелок бедра, L4 - медиальная лодыжка, L5 - тыльная поверхность стопы на уровне третьего плюснефалангового сустава, L1 - латеральная поверхность пятки, L2 - подколенная ямка по средней линии, Lз - седалищный бугор, L4,5 - перианальная зона.
Чувствительность оценивают по следующей шкале:
0 - отсутствие чувствительности;
1 - нарушенная чувствительность;
2 - нормальная чувствительность.
Если чувствительность не проверялась, то в соответствующей ячейке карты осмотра проставляют НТ. Невозможность отличить острый укол иглой от тупого прикосновения оценивают как отсутствие болевой чувствительности. Тактильную чувствительность определяют касанием ваткой или волосками Фрея. Результаты исследования вносят в карту. При проверке чувствительности в 28 сегментах с 2 сторон максимальное число баллов 56. Дополнительно определяют анальную чувствительность для определения степени повреждения - полное или нет. При оценке чувствительности предполагается определение положения конечностей и ощущения глубокого давления, которые оценивают как отсутствующие, нарушенные и нормальные. Для оценки мышечно-суставного чувства предлагают тестировать пассивные движения в указательных пальцах кистей и больших пальцах стоп. Эти данные не вносят в карту, но дают дополнительную информацию о степени повреждения. Для более полной характеристики неврологического статуса определяют также:
А) Наиболее каудальный уровень с нормальными двигательными и чувствительными функциями (уровень с неизмененной чувствительностью и силой мышц не менее 3 баллов).
Б) Двигательный уровень - наиболее каудальный сегмент спинного мозга с нормальной двигательной функцией. Большинство мышц иннервируются более чем одним корешком, обычно корешками двух сегментов. Поэтому отношение одной мышцы или одной мышечной группы к единственному сегменту является упрощением. Иннервация мышцы одним сегментом при отсутствии иннервации другим - приведет к слабости. Двигательный уровень определяют как наиболее низкий сегмент с силой мышц не менее 3 баллов при условии, что мышцы вышерасположенного сегмента имеют нормальную силу - 5 баллов.
В) Чувствительный уровень - наиболее каудальный сегмент спинного мозга с нормальной чувствительнойфункцией.
Г) Зону частичного поражения - дерматомы и миотомы каудальней неврологического уровня, имеющие частичную иннервацию. Необходимо указывать точное число сегментов с нарушенной двигательной или чувствительной функцией с двух сторон - зона частичного поражения. Под дерматомом понимают область кожи, иннервируемая чувствительными аксонами одного нервного корешка, а под миотомом - мышечные волокна, иннервируемые двигательными аксонами одного корешка.
В классификации AIS/ASIA выделяют следующие типы тяжести повреждения спинного мозга:
Тип А - полное повреждение; ни двигательные, ни чувствительные функции не выявляются; в S4-S5 сегментах отсутствуют признаки анальной чувствительности;
Тип В - неполное повреждение; двигательные функции отсутствуют ниже уровня повреждения, но сохранены элементы чувствительности в сегментах S4-S5;
Тип С - неполное повреждение: двигательные функции сохранены ниже уровня повреждения и в большинстве контрольных групп сила менее 3 баллов;
Тип D - неполное повреждение: двигательные функции сохранены ниже уровня повреждения и в большинстве контрольных групп сила равна 3 баллам и более;
Тип Е - норма; двигательные и чувствительные функции не нарушены.
Представленная классификация позволяет снизить субъективность оценки неврологического статуса и делает результаты осмотра более достоверными. Контрольные группы мышц и точки проверки чувствительности выбраны так, что осмотр может быть проведен в положении больного на спине. Удается получить цифровую характеристику двигательных и чувствительных нарушений и четко определить уровень и степень поражения спинного мозга, что является принципиальным для определения тактики лечения и оценки эффективности лечения в динамике. Повреждение на уровне С1-C4 сегментов спинного мозга (краниоспинальный переход) провоцирует «высокую» тетраплегию, проявляющуюся не только двигательными нарушениями в нижних и верхних конечностях, тазовыми и чувствительными расстройствами, но и нарушением дыхания вследствие денервации диафрагмы, абдоминальных и межреберных мышц, которую в литературе обозначают как «пентаплегия». Поражение С1 и С2 сегментов наряду с тетраплегией характеризуются полным нарушением всех видов чувствительности, С3 - с зоной гипералгезии на уровне С2 сегмента. Выжившие больные с такой травмой выше уровня С4 лишены малейшей возможности самообслуживания и как правило при тяжелом повреждении спинного мозга нуждаются в искусственной вентиляции.
Приложение Г2Комбинированная шкала NDI оценки интенсивности боли.
Этот опросник создан для того, чтобы помочь доктору понять, насколько боль в шее снижает вашу ежедневную активность. Пожалуйста, отметьте в каждом разделе утверждение, наиболее близко соответствующее вашему состоянию (обведите одну букву в каждом разделе утверждений).
I. Интенсивность болей:
A. У меня нет сейчас болей в шее.
B. У меня есть легкие боли в шее.
C. Боли непостоянны и умеренны.
D. Боли умеренные, постоянные.
E. Боли сильные, непостоянные.
F. Боли сильные и постоянные.
II. Самообслуживание:
A. Я могу обслуживать себя без появления дополнительных болей.
B. Я могу обслуживать себя нормально, но это вызывает появление болей.
C. Самообслуживание болезненно и мне приходится быть медлительным и осторожным.
D. Я нуждаюсь в некоторой помощи для того, чтобы справиться с самообслуживанием.
E. Я нуждаюсь в каждодневной помощи по большинству вопросов, связанных с самообслуживанием.
F. Я не могу одеваться, умываюсь с трудом и нахожусь в постели.
III. Поднятие тяжестей:
A. Я могу поднимать тяжести без появления дополнительных болей.
B. Я могу поднимать тяжести, но это вызывает появление болей.
C. Боли не дают мне поднимать тяжелые предметы с пола, но я могу сделать это, опираясь на стол ().
D. Боли не дают мне поднимать предметы с пола, но я легко могу сделать это с предметами среднего веса, если они удобно расположены.
E. Я могу поднимать только легкие предметы.
F. Я не могу поднимать или переносить предметы.
IV. Чтение:
A. Я могу читать столько, сколько захочу.
B. Я могу читать столько, сколько захочу с легкой болью в шее.
C. Я могу читать столько, сколько захочу с умеренной болью в шее.
D. Я не могу читать столько, сколько захочу из-за умеренной боли в шее.
E. Я не могу читать столько, сколько захочу из-за сильной боли в шее.
F. Я не могу читать совсем.
V. Головная боль:
A. У меня нет головных болей.
B. У меня нечасто бывают слабые головные боли.
C. У меня бывают нечастые умеренные головные боли.
D. У меня часто бывают умеренные головные боли.
E. У меня часто бывают сильные головные боли.
F. Голова болит постоянно.
VI. Концентрация внимания:
A. Я могу полностью сосредотачиваться на чем-либо без особых трудностей.
B. Я могу полностью сосредотачиваться на чем-либо с некоторыми трудностями.
С У меня есть умеренные трудности в сосредоточении на том, что я хочу.
D. У меня есть значительные трудности в сосредоточении на том, что я хочу.
E. У меня есть очень большие трудности в сосредоточении на том, что я хочу.
F. Я вообще не могу сконцентрироваться.
VII. Работа:
A. Я могу работать столько, сколько мне нужно.
B. Я могу делать только свою обычную работу, не более.
C. Я могу делать большую часть своей обычной работы, не более.
D. Я не могу делать свою обычную работу.
E. Я с трудом делаю какую-либо работу.
F. Я не могу работать совсем.
VIII. Вождение:
A. Я занимаюсь вождением автомобиля без болей в шее.
B. Я могу водить машину столько, сколько мне нужно со слабой болью в шее.
C. Я могу водить машину столько, сколько мне нужно с умеренной болью в шее.
D. Я не могу водить машину столько, сколько мне нужно из-за умеренной боли в шее.
E. Я с трудом могу водить машину из-за сильной боли в шее.
F. Я не могу водить машину совсем.
IX. Сон:
A. Я сплю хорошо.
B. Мой сон слегка нарушен (менее, чем один час бессоницы).
C. Мой сон немного нарушен (менее, чем два часа бессоницы).
D. Мой сон умеренно нарушен (2-3 часа бессоницы).
E. Мой сон сильно нарушен (3-5 часов бессоницы).
F. Мой сон полностью нарушен (5-7 часов бессоницы).
X. Отдых:
A. Я могу отдыхать и развлекаться без боли в шее.
B. Я могу отдыхать и развлекаться с некоторой болью в шее.
C. Я могу отдыхать и развлекаться из-за болей в шее с небольшими ограничениями.
D. Я могу отдыхать и развлекаться с большими ограничениями из-за болей в шее.
E. Я с большим трудом делаю что-то для своего отдыха и развлечения из-за болей в шее.
F. Я не могу отдыхать и развлекаться совсем.
ФИО дата.
Длительность жалоб:_______________ лет _______ месяцев_____ ____ недель.
На представленной диаграмме отметьте, пожалуйста, на что вы предъявляете жалобы в настоящий момент: A = боль; P = покалывание; в = жжение; S = резь; N= снижена чувствительность; O = другое. Заполните с обеих сторон макета человеческого тела.
Приложение Г3Комбинированная шкала оценки интенсивности боли( VAS / 10).
Спина. Нет боли Слабая боль Умеренная боль Сильная боль Невыносимая боль.
________________________________________________________________________.
0………1………2………3…..….4…..….5…..….6…..….7…..….8….…..9………10 см→.
Нижние конечности. __________________________________________________________________________.
0………1………2………3………4……...5………6………7………8………9………10 см→.
Дата______________________.
Ф.И.О. пациента___________________________________________________________.
Приложение Г4Виды хирургических технологий.
При подготовке и в ходе операции обязателен мониторинг сердечной и дыхательной деятельности. Лечебный процесс у пациентов с переломами с3-C7 позвонков строится в соответствии с алгоритмом (Приложение Б).
При вывихах нижнешейных позвонков в максимально ранние сроки проводится устранение дислокации позвонка по Рише-Гютеру, при неудачной попытке вправления или при значительном смещении поврежденных задних структур позвоночника проводится открытое вправление дислоцированного позвонка и удаление смещенных фрагментов позвонка с проведением последующего вентрального спондилодеза.
При переломах задних отделов позвонков с внедрением костных отломков в просвет позвоночного канала показано удаление внедрившегося отломка из позвоночного канала, так как дальнейшая дислокация может привести к компрессии спинного мозга. Только при нестабильном характере повреждения показан задний спондилодез с использованием систем на основе ламинарной, транспедикулярной фиксации или фиксации через боковые массы позвонков.
Во всех остальных случаях проводится вентральный спондилодез современными имплантатами, с использованием вентральных пластин, при этом устраняется стеноз позвоночного канала, при необходимости осуществляется передняя декомпрессия спинного мозга.
Скелетное вытяжение за теменные бугры.
Скелетное вытяжение выполняется после верификации нестабильности на уровне поврежденных позвоночных сегментов. Осуществляется закрытое вправление вывихов и подвывихов с использованием методики Рише-Гютера. Затем проводится основной этап хирургического лечения.
Внеочаговй спондилосинтез.
Несмотря на более сложное достижение результата по сравнению с открытым устранением дислокаций внеочаговый спондилосинтез применяется при определенных показаниях:
- множественные повреждения шейного отдела позвоночника;
- переломы шейных позвонков анкилозированного или деформированного позвоночника;
- патологические переломы шейных позвонков.
Предоперационная подготовка включает в себя бритье головы. Установку гало-кольца проводят в условиях операционной. Операция проводится под местной анестезией. Положение пациента может быть как лежа на спине с подставкой под затылок, так и в положении сидя.
Важной задачей является определение мест введения шпилек. Это места, где кости черепа утолщены. Кроме того, необходимо, чтобы при закручивании шпилька была установлена под прямым углом к кортикальной пластинке. Места введения находятся на «экваторе» черепа. Экватор» - это условная линия, проходящая по наибольшему диаметру черепа. Чаще всего фиксация гало-кольца к черепу осуществляется четырьмя шпильками (2 передние и 2 задние). Дополнительные шпильки не обеспечивают большей стабильности, но могут быть потенциальным источником воспаления.
Точки расположения передних шпилек определяются на пересечении двух линий. Горизонтальная линия выше бровей на 1-1,5 вертикальная - по границе наружной и средней трети брови. При медиализации шпильки велика вероятность повреждения надглазничного нерва или проникновения в лобную пазуху. При латеральной установке шпилька «соскальзывает» в височную ямку или проходит через височную мышцу, которая будет травмироваться при жевании. Установка шпильки выше приводит к смещению гало-кольца кверху, особенно у пациентов с покатым лбом. Задние шпильки устанавливаются напротив передних с таким расчетом, чтобы быть на 1 см выше выйной линии и в стороне от большого затылочного нерва.
Для предотвращения соскальзывания гало-кольца направление шпильки должно быть перпендикулярно кортикальной пластинке кости черепа. Поэтому необходимо учитывать форму черепа. При «покатом» лбе заднюю часть кольца устанавливают ниже «экватора» черепа, наклоном кольца регулируется положение шпильки. В горизонтальной плоскости шпильку смещают по пазу до тех пор, пока она также не расположится перпендикулярно черепу.
После местной анестезии и позиционирования кольца вкручиваются шпильки в кости черепа по диагонали: после установки передней правой устанавливают заднюю левую шпильку и далее. После вкручивания всех шпилек их стабилизируют стопорными гайками. Кожные покровы вокруг мест введения шпилек обрабатывают растворами антисептиков и укрывают стерильными салфетками.
На туловище надевают пластиковый жилет, который прочно захватывает грудную клетку и надплечья. При отсутствии жилета необходимого размера можно закрепить гало-конструкцию на гипсовом корсете, в который вмонтированы элементы крепления. Элементы крепления и гало-кольцо будут жестко соединены штангами (стойками).
Монтаж начинают с основания системы. Для проведения репозиции подвижные узлы, на которых крепятся вертикальные стойки, фиксирующие гало-кольцо, необходимо располагать как можно ближе к уровню повреждения и с учетом направления необходимых в последующем манипуляций. Кроме того, чтобы репозиция была управляема, горизонтальные части основания системы устанавливаются симметрично. Для возможности рентгенологического контроля эти узлы устанавливают на уровне наружного слухового прохода. Вертикальные стойки устанавливаются параллельно оси зуба аксиса.
Выбор последовательности манипуляций при переломах связан, прежде всего, с созданием преднапряжения костно-связочного аппарата шейного отдела позвоночника путем тракции по вертикальным стержням в нейтральном положении головы. После достижения напряжения и рентгенконтроля (обязательно в двух проекциях), при отсутствии репозиции продолжается тракция до вправления. Возможен вариант ручного вправления с последующим соединением установленного галокольца с корсетом посредством штанг. Степень достигнутой репозиции контролируется рентгенографией либо компьютерной томографией.
Вентральная стабилизация при повреждениях нижнешейного отдела позвоночника.
После интубации трахеи и введения в общую анестезию пациента укладывают на спину, под межлопаточную область подкладывают небольшой валик. При нестабильных повреждениях, применяются скелетное вытяжение за теменные бугры. По наружным анатомическим ориентирам определяют места операционного разреза (приложение 5).
Приложение 5.
| Анатомические ориентиры для разреза в зависимости от уровня поврежденного позвонка | |
| Уровень поврежденного позвонка | Анатомическая структура (ориентир для разреза) |
| С3 | Подъязычная кость |
| С4-С5 | Щитовидный хрящ |
| С6 | Перстневидный хрящ |
| с7-T1 | Надключичный уровень |
Хирург находится на стороне разреза. Разрезают кожу с подкожной клетчаткой. Затем рассекают платизму. Обнажают внутренний край m.sternodeidomastoideus. Фасцию, окружающую кивательную мышцу, рассекают по переднему краю. Под m.sternodeidomastoideus располагается верхнее брюшко т. omohyoideus, идущее в косом направлении сверху вниз и изнутри кнаружи. Мышцу отводят вверх или вниз. М.omohyoideus прилежит к фасции, окружающей сосудисто-нервный пучок, состоящий из медиально лежащей общей сонной артерии, яремной вены и блуждающего нерва. Пучок отводят латерально, пальцем нащупывают переднюю поверхность тел позвонков. При этом необходимо всегда ориентироваться, где находится сонная артерия. На уровне С4 позвонка и выше, С6 позвонка и ниже могут встретиться соответственно верхняя и нижняя щитовидные артерии. Их аккуратно выделяют вместе с сопровождающими их венами и, если они мешают доступу, перевязывают и пересекают.
После этого фасцию раздвигают в продольном направлении. Становится видна передняя поверхность тел позвонков, межпозвонковые диски. Над ними находится превертебральная фасция, которую рассекают; при необходимости коагулируют имеющиеся в ней мелкие сосуды. Количество обнажаемых позвоночных сегментов зависит от объема планируемого вмешательства. Возможен вариант и латерального подхода к передней поверхности передней позвоночной колонны, который является более травматичным и применяется реже.
После определения поврежденного уровня, в зависимости от поставленной задачи, осуществляют открытое вправление вывиха, дискэктомию, переднюю декомпрессию спинного мозга путем суб- или тотальной резекции поврежденного тела позвонка. После формирования декомпрессивного окна осуществляют коррекцию деформации путем тракции и экстензии. В полученный межтеловой промежуток с учетом его высоты в положении коррекции деформации внедряется имплантат.
Наибольшая стабильность сегментов обеспечивается в случаях использования пористых имплантататов с костными трансплантатами. Пористый материал, плотно прилегая к телам смежных позвонков, обеспечивает благоприятные условия для регенерации и раннего костного сращения тел позвонков. Необходимым условием сохранения достигнутой коррекции является использование современных передних шейных пластин.
Задняя стабилизация С2-С7 позвонков.
Задняя внутренняя фиксация позволяет выполнить из заднего доступа жесткую посегментарную первично стабильную фиксацию и трехплоскостное моделирование позвоночника, создать окципитоспондилодез или задний спондилодез.
Современные методы задней стабилизации субаксиального уровня шейного отдела позвоночника представлены следующими способами:
- транспедикулярная винтовая фиксация на уровне С2-D1 и ниже;
- винтовая фиксация через суставные массы на уровне С3-С6;
- крючковая ламинарная фиксация на любом уровне.
Универсальная стержневая система задней стабилизации шейного отдела позвоночника применяется от затылочной кости до грудного отдела позвоночника, с возможностью перехода на грудной отдел при помощи специальной муфты, позволяет проводить не только фиксацию, но и коррекцию с восстановлением анатомо-биомеханических нарушений. Наиболее сложным технически является установление винтов.
Положение пациента лицом вниз на рентген-прозрачном столе. Шейный отдел позвоночника фиксирован в головодержателе Мейфилда либо на скелетном вытяжении за теменные бугры скобой Базилевской. Ингаляционная анестезия. Доступ задний, срединный. Разрез кожи срединный, продольный в проекции остистых отростков на один уровень выше и ниже предполагаемой зоны установки металлоконструкции.
После рассечения подкожной клетчатки, собственной фасции, проводится тщательное скелетирование задних элементов позвонков: остистых отростков, дугоотросчатых суставов, дуг до основания поперечных отростков. Гемостаз при помощи коагуляции и плотного тампонирования с 3% раствором водорода пероксида. Накладываются ранорасширители.
После выполнения основного этапа операции (вправление вывиха, декомпрессивная ламинэктомии, резекция суставных отростков ) устанавливаются ламинарные крючки или мультиаксиальные винты через суставные массы на уровне С3-С6. В случае, если позволяет анатомия педикул на уровне С3-С6, возможно проведение транспедикулярной фиксации. Установка элементов металлоконструкции производится специальным инструментарием по анатомическим ориентирам.
При планировании операции следует учесть анатомические особенности, чтобы избежать повреждения сосудисто-нервных образований и опорных структур позвонка, необходимых для фиксации.
Планируемая протяженность стабилизации может быть ограничена 1-2 сегментами, но нередко зафиксированными могут быть и более 3 сегментов.
При фиксации нескольких сегментов задача подбора стержней усложняется как из-за длины стержня, так и из-за формы, которую придется им придать - изгибы должны соответствовать отделу позвоночника больного. Завершается установка конструкции монтажом поперечных стабилизаторов, необходимых для предотвращения бокового смещения конструкции. При протяженных фиксациях устанавливаются дополнительные поперечные элементы.
Зафиксированы коннекторами к штангам должны быть все позвонки, расположенные на протяжении конструкции, что абсолютно подразумевается в случае моносегментарной фиксации. При протяженной фиксации в зоне, захвата конструкцией, могут оказаться позвонки, на которых нельзя будет установить ни винт, ни крюк с одной или обеих сторон.
Уже интраоперационно может встать вопрос о продлении фиксации из-за выявившихся особенностей позвонка или случившихся технических (ятрогенных) осложнений.
Визуальный контроль на всех этапах введения винтов производится при помощи электронно-оптического преобразователя.
Минздрав России 2016.
|
|
Связанные заболевания
Связанные клинические рекомендации
Связанные стандарты мед. помощи
- Стандарт медицинской помощи больным с переломом шейного отдела позвоночника, растяжением и повреждением капсульно-связочного аппарата на уровне шеи, травматическим разрывом межпозвоночного диска в шейном отделе (при оказании специализированной помощи)
- Стандарт специализированной медицинской помощи при травме позвоночника, спинного мозга и нервов спинного мозга
- Стандарт санаторно-курортной помощи больным с заболеваниями и последствиями травм спинного и головного мозга
- Стандарт скорой медицинской помощи при травме позвоночника