Другие названия и синонимы
Volyn fever, Болезнь Гиса-Вернера, Окопная лихорадка, Пятидневная лихорадка, Траншейная лихорадка.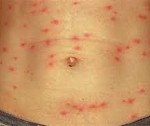
МКБ-10 коды
- МКБ-10
- A79.0 Окопная лихорадка
|
|
Описание
Волынская лихорадка. Это острая трансмиссивная бактериальная инфекция. Патогномоничными признаками патологии являются сильная боль в суставах, мышцах и сыпь на теле. Заболевание сопровождается пароксизмальной лихорадкой, выраженными симптомами общей интоксикации. Диагностика заболевания включает выделение патогена путем размещения на питательных средах и молекулярно-генетических методов; обнаружить антитела к нему. Этиотропное лечение включает в себя прием антибактериальных средств, поскольку используются симптоматическая терапия, анальгетики, жаропонижающие средства, детоксикация и другие препараты.
Дополнительные факты
Волынская лихорадка (болезнь Хис-Вернера, раскопки, раскопки, пятидневная лихорадка) - это инфекционная патология, передающаяся переносчиками. Это было особенно важно в практической инфектологии со времен Первой мировой войны, аналогичные симптомы были упомянуты в его работах Гиппократа. Одно из первых заболеваний было описано немецкими учеными Гисом и Вернером, возбудитель был обнаружен в 1917 году, природа риккетсии была подтверждена работами советского исследователя Моссинга (1948). Назология распространена во всем мире, за исключением Австралии и Антарктиды. Сезонность зима-весна, гендерные и возрастные различия не описаны.
Причины
Возбудителем волынской лихорадки является бактерия вartonella quintana, ранее классифицированная как риккетсия, но с 1993 года. Она была определена как отдельный род вartonella из-за ее способности расти на искусственных средах. Источником инфекции является больной человек, который выделяет микроорганизмы через год после выздоровления, пациенты с хроническими формами. Основным методом заражения является переносимость, доказана возможность заражения при переливании крови, внутривенном употреблении наркотиков, крови больных на поврежденную кожу, слизистые оболочки и конъюнктиву.
Считается, что кошки, грызуны и, возможно, домашние животные могут быть естественными резервуарами для бартонеллы. Курьер - это вошь человеческого организма, в пищеварительном тракте бактерии размножаются в течение 5-9 дней. После укуса инфекционное насекомое, которое качает кровь, массово испражняется в рану на коже. Бартонелла выделяется вшами в течение примерно 60 дней; остается жизнеспособным в экскрементах в течение примерно 4 месяцев. Зуд заставляет человека прочесать место контакта с вшей, механически втирая содержимое кишечника насекомого в кровь.
Основными факторами риска возникновения волынской лихорадки являются неудовлетворительные санитарно-гигиенические условия жизни, хроническое недоедание. Такие обстоятельства сопровождают войны, стихийные бедствия, катаклизмы, вызывают массовое распространение вшей и, следовательно, повышают риск заболеваний. Такие состояния, как ВИЧ-инфекция, алкоголизм и наркомания, которые способствуют снижению иммунной резистентности организма, позволяют вartonella вызывать заболевания с тяжелым течением и возможным летальным исходом.
Считается, что кошки, грызуны и, возможно, домашние животные могут быть естественными резервуарами для бартонеллы. Курьер - это вошь человеческого организма, в пищеварительном тракте бактерии размножаются в течение 5-9 дней. После укуса инфекционное насекомое, которое качает кровь, массово испражняется в рану на коже. Бартонелла выделяется вшами в течение примерно 60 дней; остается жизнеспособным в экскрементах в течение примерно 4 месяцев. Зуд заставляет человека прочесать место контакта с вшей, механически втирая содержимое кишечника насекомого в кровь.
Основными факторами риска возникновения волынской лихорадки являются неудовлетворительные санитарно-гигиенические условия жизни, хроническое недоедание. Такие обстоятельства сопровождают войны, стихийные бедствия, катаклизмы, вызывают массовое распространение вшей и, следовательно, повышают риск заболеваний. Такие состояния, как ВИЧ-инфекция, алкоголизм и наркомания, которые способствуют снижению иммунной резистентности организма, позволяют вartonella вызывать заболевания с тяжелым течением и возможным летальным исходом.
Патогенез
Из-за доброкачественного течения, патогенез не очень известен. На месте укуса вошь первичного эффекта не возникает. Патологические процессы начинаются с момента, когда бартонелла попадает в кровоток, откуда бактерии проникают в мышцы и паренхиматозные органы. Возбудители имеют тропизм в костном мозге и сердечных клапанах, чуть меньше эндотелия сосудов, эритроцитов. Внеклеточно размножаясь, микроб, вместе с его продуктами метаболизма и токсинами, периодически попадает в кровоток, поражая новые органы и вызывая фебрильные реакции.
Бартонелла подавляет апоптоз, увеличивает выработку противовоспалительных цитокинов, что снижает эффективность иммунного ответа, способствует длительной стойкости бактерий в организме и хронической инфекции. Нозология характеризуется стойкой бактериемией, максимальной во время первого приступа заболевания. В межприступном периоде вartonella также может находиться в кровотоке, хотя он размножается в основном в костном мозге. Патологические изменения в сосудах обусловлены появлением неспецифических периваскулярных инфильтратов.
Бартонелла подавляет апоптоз, увеличивает выработку противовоспалительных цитокинов, что снижает эффективность иммунного ответа, способствует длительной стойкости бактерий в организме и хронической инфекции. Нозология характеризуется стойкой бактериемией, максимальной во время первого приступа заболевания. В межприступном периоде вartonella также может находиться в кровотоке, хотя он размножается в основном в костном мозге. Патологические изменения в сосудах обусловлены появлением неспецифических периваскулярных инфильтратов.
Клиническая картина
Инкубационный период составляет примерно 7-17 дней. Болезнь начинается резко, внезапно, на фоне полного самочувствия, с огромным ознобом, резкой болью при движении глазных яблок и сильной слабостью. Температура тела поднимается выше 39 ° с, больные отмечают сонливость, сильную головную боль, боли в мышцах и суставах, особенно в крестце и нижних конечностях. Часто бывает желтая склера, тошнота, многократная рвота, обильные и частые приступы стула. Наблюдается снижение артериального давления, учащенное сердцебиение, одышка.
Ухудшение происходит вечером и ночью, иногда пациенты не могут двигаться, делать произвольные движения, самостоятельно вставать и сидеть на кровати. Особенно часто больные волынкой лихорадкой жалуются на боли внутри большеберцовой кости. Инфекция протекает приступообразно, но преимущественно с приступом приступа. После 3-5 дней лихорадки период нормализации температуры или субфебрильных условий в течение недели достигает 38,5 ° С, затем снова отмечается гиперпирексия.
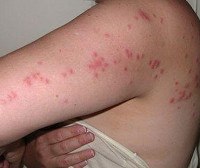
Лицо опухшее, конъюнктива глаз красная. На коже спины, живота и конечностей в первые два дня заболевания появляется обильная сыпь в виде пятен от бледно-розового до красного, реже клубней. Сыпь не зудит, не шелушится, реже пятна сливаются с большим повреждением (эритематозные поля). Сыпь исчезает без следа. При хроническом течении и у пациентов с иммуносупрессией лимфатические узлы увеличиваются, появляются признаки эндокардита: одышка, потеря веса, случайные кровоизлияния в организме.
Ассоциированные симптомы: Высокая температура тела. Лейкоцитоз. Лимфоцитоз. Моноцитоз. Лихорадка. Недомогание. Одышка. Озноб. Пальцы - барабанные палочки. Рвота. Тошнота. Цилиндрурия.
Ухудшение происходит вечером и ночью, иногда пациенты не могут двигаться, делать произвольные движения, самостоятельно вставать и сидеть на кровати. Особенно часто больные волынкой лихорадкой жалуются на боли внутри большеберцовой кости. Инфекция протекает приступообразно, но преимущественно с приступом приступа. После 3-5 дней лихорадки период нормализации температуры или субфебрильных условий в течение недели достигает 38,5 ° С, затем снова отмечается гиперпирексия.
Лицо опухшее, конъюнктива глаз красная. На коже спины, живота и конечностей в первые два дня заболевания появляется обильная сыпь в виде пятен от бледно-розового до красного, реже клубней. Сыпь не зудит, не шелушится, реже пятна сливаются с большим повреждением (эритематозные поля). Сыпь исчезает без следа. При хроническом течении и у пациентов с иммуносупрессией лимфатические узлы увеличиваются, появляются признаки эндокардита: одышка, потеря веса, случайные кровоизлияния в организме.
Ассоциированные симптомы: Высокая температура тела. Лейкоцитоз. Лимфоцитоз. Моноцитоз. Лихорадка. Недомогание. Одышка. Озноб. Пальцы - барабанные палочки. Рвота. Тошнота. Цилиндрурия.
Возможные осложнения
Среди осложнений волынской лихорадки чаще встречаются гнойные процессы в контексте фиксации вторичной бактериальной флоры. Длительная бактериемия, связанная с тропизмом эритроцитов вartonella у лиц с нормальным иммунным статусом, длится меньше, чем у пациентов с иммунодефицитом. Опасность этого состояния заключается в увеличении вероятности сердечной инвазии патогена, которая прямо пропорциональна времени и продолжительности бактериемии. Из-за тропизма бартонеллы в тканях клапанов сердца, преимущественно в аорте, возможен эндокардит.
Обнаружено, что 3/4 всего эндокардита бартонеллеза составляют поражения возбудителя пятидневной лихорадки. Среди населения Европы это заболевание сердца составляет 3% эндокардита в Африке - до 15,6%. Эфебрильные поражения эндокарда с застойной сердечной недостаточностью были зарегистрированы у детей, обследованных в Эфиопии. Описаны единичные случаи выявления аортита у ВИЧ-инфицированных пациентов. Некоторые исследователи связывают инвазию в. quintana с развитием миокардита, острой сердечной недостаточности и внезапной смерти.
Обнаружено, что 3/4 всего эндокардита бартонеллеза составляют поражения возбудителя пятидневной лихорадки. Среди населения Европы это заболевание сердца составляет 3% эндокардита в Африке - до 15,6%. Эфебрильные поражения эндокарда с застойной сердечной недостаточностью были зарегистрированы у детей, обследованных в Эфиопии. Описаны единичные случаи выявления аортита у ВИЧ-инфицированных пациентов. Некоторые исследователи связывают инвазию в. quintana с развитием миокардита, острой сердечной недостаточности и внезапной смерти.
|
|
Диагностика
Проверка наличия волынской лихорадки требует консультации со специалистом по инфекционным заболеваниям и часто с дерматологом. Другие специалисты привлекаются при наличии доказательств. Важно собрать эпидемиологическую историю, чтобы получить информацию о педикулезе в семье, организованной командой. Для подтверждения заболевания рекомендуются следующие лабораторные и инструментальные методы:
• Объективный контроль. Физические данные включают вынужденное положение тела, затрудненное движение во время приступов, сыпь на туловище, ногах и руках, макулопапулезные, краснуху, редко эритематозные поля без зуда и отслоения, умеренную гепатоспленомегалию. У пациентов с иммунодефицитом могут быть обнаружены лимфаденопатия, шумы, фаланги пальцев ног в виде голеней, ногтевые очки и потеря веса.
• Лабораторные исследования. В общем анализе крови определяются лейкоцитоз, лимфоцитоз, моноцитоз, умеренная тромбоцитопения, ускоренная СОЭ, реже нормохромная анемия. Биохимические исследования показывают увеличение общего билирубина из-за прямой фракции, небольшое увеличение активности ALT и AST, гипоальбуминемия и снижение общего белка. В общем клиническом анализе мочи во время фебрильного приступа обнаружены альбуминурия, эритроцитурия и цилиндрурия.
• Идентификация инфекционных агентов. Выделение бартонеллы осуществляется путем посева крови на агаризованные среды, однако этот метод отличается длительностью и высокой стоимостью. Более современным способом является ПЦР. Серологический диагноз (ИФА, РСК) рекомендуется не ранее, чем через 15-20 дней заболевания, диагностические титры для РСК считаются значениями больше 1:32, а перекрестные реакции между родами хламидий, кокцилл и других типов бартонеллы возможны.
• Инструментальные методы. Рентген грудной клетки необходим для дифференциальной диагностики. Ультразвуковое исследование брюшной полости показывает увеличение печени и селезенки. При подозрении на новообразование костей используются ультразвук, сцинтиграфия, рентгенография, КТ и МРТ костей. ECHO-CS и ЭКГ рекомендуются пациентам с риском развития эндокардита (пациентам с иммуносупрессией).
Дифференциальный диагноз проводится при гриппе, при котором возникают респираторные поражения и катаральные явления, брюшной тиф, характеризующийся тифозным статусом, постепенным началом и брадикардией. Малярия характеризуется прогрессирующей анемией, поражением центральной нервной системы, гепатоспленомегалией, желтухой; Брюшной тиф клинически проявляется в высыпаниях, энантемах и изменениях сознания. Корь сыпь возникает на 3-4. В день распространения болезни, трахеобронхит наблюдается при кори.
• Объективный контроль. Физические данные включают вынужденное положение тела, затрудненное движение во время приступов, сыпь на туловище, ногах и руках, макулопапулезные, краснуху, редко эритематозные поля без зуда и отслоения, умеренную гепатоспленомегалию. У пациентов с иммунодефицитом могут быть обнаружены лимфаденопатия, шумы, фаланги пальцев ног в виде голеней, ногтевые очки и потеря веса.
• Лабораторные исследования. В общем анализе крови определяются лейкоцитоз, лимфоцитоз, моноцитоз, умеренная тромбоцитопения, ускоренная СОЭ, реже нормохромная анемия. Биохимические исследования показывают увеличение общего билирубина из-за прямой фракции, небольшое увеличение активности ALT и AST, гипоальбуминемия и снижение общего белка. В общем клиническом анализе мочи во время фебрильного приступа обнаружены альбуминурия, эритроцитурия и цилиндрурия.
• Идентификация инфекционных агентов. Выделение бартонеллы осуществляется путем посева крови на агаризованные среды, однако этот метод отличается длительностью и высокой стоимостью. Более современным способом является ПЦР. Серологический диагноз (ИФА, РСК) рекомендуется не ранее, чем через 15-20 дней заболевания, диагностические титры для РСК считаются значениями больше 1:32, а перекрестные реакции между родами хламидий, кокцилл и других типов бартонеллы возможны.
• Инструментальные методы. Рентген грудной клетки необходим для дифференциальной диагностики. Ультразвуковое исследование брюшной полости показывает увеличение печени и селезенки. При подозрении на новообразование костей используются ультразвук, сцинтиграфия, рентгенография, КТ и МРТ костей. ECHO-CS и ЭКГ рекомендуются пациентам с риском развития эндокардита (пациентам с иммуносупрессией).
Дифференциальный диагноз проводится при гриппе, при котором возникают респираторные поражения и катаральные явления, брюшной тиф, характеризующийся тифозным статусом, постепенным началом и брадикардией. Малярия характеризуется прогрессирующей анемией, поражением центральной нервной системы, гепатоспленомегалией, желтухой; Брюшной тиф клинически проявляется в высыпаниях, энантемах и изменениях сознания. Корь сыпь возникает на 3-4. В день распространения болезни, трахеобронхит наблюдается при кори.
Лечение
Лечение рекомендуется в условиях стационара. Пациентов лечат телом, волосами и одеждой от вшей. Постельный режим показан во время фебрильных судорог, сильных болей. При стабильных нормальных значениях температуры тела в течение 4-5 дней возможно ослабление режима. Диета не разработана, рекомендуются продукты с высокой калорийностью, достаточной водной нагрузкой.
Терапевтические меры при волынской лихорадке должны быть, прежде всего, направлены на устранение возбудителя. Важно понимать особенности патогенеза и лекарственной помощи основных звеньев патологического процесса. Симптоматическое лечение лихорадки бартонеллеза направлено на облегчение состояния пациента, особенно во время кризов.
• Этиотропная терапия. Предпочтение отдается препаратам ряда тетрациклинов и аминогликозидов, макролидам и цефалоспоринам. Возможна монотерапия и лечение с использованием комбинации препаратов. Наибольшая эффективность наблюдается при комбинации доксициклина и гентамицина. Продолжительность антибактериального лечения обычно составляет около 30 дней, при повреждении клапанов сердца она увеличивается до 3-4 месяцев.
• Патогенная терапия. Меры детоксикации выполняются как путем увеличения потребления ротовой жидкости, так и путем внутривенного вливания растворов (соль глюкозы, хлорозол ). Используются витамины Р и С с ангиозащитными свойствами. Для снятия низкого кровяного давления рекомендуются препараты, содержащие мидодрин.
• Симптоматическая терапия. Лекарства назначаются при появлении симптомов. Наиболее часто используемые противовоспалительные препараты представляют собой НПВП, предпочтительно селективные ингибиторы ЦОГ-2 (целекоксиб). Обезболивающие препараты показаны при сильных болях, могут использоваться как обычные, так и наркотические анальгетики. Жаропонижающие препараты назначаются в виде короткого курса во время приступа лихорадки.
Терапевтические меры при волынской лихорадке должны быть, прежде всего, направлены на устранение возбудителя. Важно понимать особенности патогенеза и лекарственной помощи основных звеньев патологического процесса. Симптоматическое лечение лихорадки бартонеллеза направлено на облегчение состояния пациента, особенно во время кризов.
• Этиотропная терапия. Предпочтение отдается препаратам ряда тетрациклинов и аминогликозидов, макролидам и цефалоспоринам. Возможна монотерапия и лечение с использованием комбинации препаратов. Наибольшая эффективность наблюдается при комбинации доксициклина и гентамицина. Продолжительность антибактериального лечения обычно составляет около 30 дней, при повреждении клапанов сердца она увеличивается до 3-4 месяцев.
• Патогенная терапия. Меры детоксикации выполняются как путем увеличения потребления ротовой жидкости, так и путем внутривенного вливания растворов (соль глюкозы, хлорозол ). Используются витамины Р и С с ангиозащитными свойствами. Для снятия низкого кровяного давления рекомендуются препараты, содержащие мидодрин.
• Симптоматическая терапия. Лекарства назначаются при появлении симптомов. Наиболее часто используемые противовоспалительные препараты представляют собой НПВП, предпочтительно селективные ингибиторы ЦОГ-2 (целекоксиб). Обезболивающие препараты показаны при сильных болях, могут использоваться как обычные, так и наркотические анальгетики. Жаропонижающие препараты назначаются в виде короткого курса во время приступа лихорадки.
Прогноз
Прогнозы благоприятны; смертельных случаев не было. Сложное течение чаще наблюдается у пациентов с иммунодефицитом. Выздоровление сопровождается длительной слабостью, но более 85% пациентов выздоравливают после двух месяцев заболевания. Хроническое течение волынской лихорадки доказано менее чем в 5% случаев. Эпизоды инфекции повторялись из-за нестабильной резистентности к бартонелле, а также рецидива в течение 3-10 лет после выздоровления.
Профилактика
Специальная профилактика (вакцины) не разработана. Неспецифические меры по профилактике инфекции включают выявление и лечение людей со вшами, борьбу со вшами в организованных группах и улучшение санитарии и гигиены. Пациенты с заболеванием корня должны быть изолированы. Людям, перенесшим болезнь Волыни, не рекомендуется сдавать кровь в течение 1-2 лет после выздоровления; вылеченные люди должны следовать тем же мерам предосторожности.
Список литературы
1. Инфекционные болезни. Национальное руководство/ под ред. Венгерова Ю.Я. 2009.
2. Руководство по инфекционным болезням, часть 3/ под ред. Лобзина Ю.В. 2000.
3. вartonella quintana Aortitis in a Man with AIDS, Diagnosed by Needle вiopsy and 16S rRNA Gene Amplification / Sulggi A. Lee, Sara K. Plett, Anne F. Luetkemeyer //J сlin Microbiol. 2015 - №8.
4. вartonella quintana, an Unrecognized сause of Infective Endocarditis in сhildren in Ethiopia / Diana Tasher, Alona Raucher-Sternfeld, Akiva Tamir // Emerg Infect Dis. 2017 - №8.
2. Руководство по инфекционным болезням, часть 3/ под ред. Лобзина Ю.В. 2000.
3. вartonella quintana Aortitis in a Man with AIDS, Diagnosed by Needle вiopsy and 16S rRNA Gene Amplification / Sulggi A. Lee, Sara K. Plett, Anne F. Luetkemeyer //J сlin Microbiol. 2015 - №8.
4. вartonella quintana, an Unrecognized сause of Infective Endocarditis in сhildren in Ethiopia / Diana Tasher, Alona Raucher-Sternfeld, Akiva Tamir // Emerg Infect Dis. 2017 - №8.