Другие названия и синонимы
Infectious myelopathy, инфекционный миелит, infectious myelitis.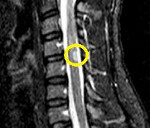
МКБ-10 коды
|
|
Описание
Инфекционная миелопатия. Это неврологическое заболевание, которое выражается нарушениями двигательного, проводникового или чувствительного характера. Клиническая картина данной патологии зависит от уровня поражения спинного мозга. В связи с этим могут появляться потеря чувствительности (болевой, тактильной), параличи, те или иные нарушения работы опорно-двигательного аппарата, патологические процессы органов малого таза (нарушение мочеиспускания и пр. Диагноз устанавливается на основе данных клинического анализа крови, посева последней и ликвора на стерильность, рентгено- и электромиографии, КТ и МРТ позвоночника, ангиографического исследования. Лечение включает в себя антибиотико- или противовирусную терапию, обезболивающие и жаропонижающие препараты. Также применяется физиотерапия. Оперативное лечение показано при сдавлении спинного мозга.
Дополнительные факты
Инфекционная миелопатия (инфекционный миелит) - это воспаление спинного мозга инфекционной этиологии. В зависимости от инфекционного заболевания, которое стало причиной развития миелопатии, она получает соответствующее название: например, герпетическая или сифилитическая миелопатия. Так как термин включает в себя группу заболеваний, разных по этиологии, точных данных о распространенности болезни в неврологии нет. Патологический процесс не имеет предпочтений по возрасту, для женщин и мужчин риск развития болезни одинаковый. Заболевание имеет высокую социальную и медицинскую значимость, в связи с возможными рисками развития осложнений, угрожающих жизни и часто заканчивающихся инвалидизацией пациента.
Причиной данной группы миелопатий являются определенные инфекционные заболевания: эпидуральный абсцесс (как следствие остеомиелита позвоночника, кожной инфекции (пиодермии), септицемии, внутривенного введения наркотических средств, травмы головы, операций на позвоночнике или спинномозговой пункции); СПИД; сифилис; опоясывающий герпес; ревматоидный артрит; болезнь Лайма (боррелиоз); рассеянный склероз.
Причиной данной группы миелопатий являются определенные инфекционные заболевания: эпидуральный абсцесс (как следствие остеомиелита позвоночника, кожной инфекции (пиодермии), септицемии, внутривенного введения наркотических средств, травмы головы, операций на позвоночнике или спинномозговой пункции); СПИД; сифилис; опоясывающий герпес; ревматоидный артрит; болезнь Лайма (боррелиоз); рассеянный склероз.
Клиническая картина
Для инфекционной миелопатии независимо от причины ее возникновения характерны общие симптомы: озноб, общая слабость, повышение температуры тела до 39°С, покраснение, припухлость и болезненность места воспаления.
Неврологическая симптоматика развивается постепенно и зависит от того, на каком уровне спинного мозга находится очаг воспаления. Появляются чувствительные расстройства, дисфункция органов малого таза, нарушения в опорно-двигательной системе.
Так, если патологические изменения происходят в верхнешейном отделе (С1-С4) спинного мозга, возникает спастический паралич конечностей, нарушение болевой чувствительности книзу, одышка и икота из-за раздражения диафрагмы, нарушение мочеиспускания. Часто появляются боли в шее и затылке.
Поражение поясничного утолщения (L1-S2) характеризуется вялым параличом в ногах, отсутствием болевой чувствительности в нижних конечностях и в области промежности, нарушением мочеиспускания. Движения и сила в руках сохранены.
Броун-Секаровский паралич, возникающий при половинном поражении поперечника спинного мозга, характерен для прогрессирующей миелопатии. На стороне поражения возникает спастический паралич конечностей, на противоположной стороне - чувство жара, отсутствие болевой и температурной чувствительности.
Синдром полного поперечного поражения спинного мозга часто имеет вирусное происхождение. У пациента отмечается нижняя параплегия или отсутствие движений и в руках, и в ногах, потеря всех видов чувствительности книзу от уровня поражения, нарушения актов дефекации и мочеиспускания. Часто поперечный миелит приходится дифференцировать с синдромом Гийена-Барре.
Ассоциированные симптомы: Боль в затылке. Боль в шее. Боль в шейном отделе позвоночника. Икота. Одышка. Озноб. Слабость мышц (парез). Хромота.
Неврологическая симптоматика развивается постепенно и зависит от того, на каком уровне спинного мозга находится очаг воспаления. Появляются чувствительные расстройства, дисфункция органов малого таза, нарушения в опорно-двигательной системе.
Так, если патологические изменения происходят в верхнешейном отделе (С1-С4) спинного мозга, возникает спастический паралич конечностей, нарушение болевой чувствительности книзу, одышка и икота из-за раздражения диафрагмы, нарушение мочеиспускания. Часто появляются боли в шее и затылке.
Поражение поясничного утолщения (L1-S2) характеризуется вялым параличом в ногах, отсутствием болевой чувствительности в нижних конечностях и в области промежности, нарушением мочеиспускания. Движения и сила в руках сохранены.
Броун-Секаровский паралич, возникающий при половинном поражении поперечника спинного мозга, характерен для прогрессирующей миелопатии. На стороне поражения возникает спастический паралич конечностей, на противоположной стороне - чувство жара, отсутствие болевой и температурной чувствительности.
Синдром полного поперечного поражения спинного мозга часто имеет вирусное происхождение. У пациента отмечается нижняя параплегия или отсутствие движений и в руках, и в ногах, потеря всех видов чувствительности книзу от уровня поражения, нарушения актов дефекации и мочеиспускания. Часто поперечный миелит приходится дифференцировать с синдромом Гийена-Барре.
Ассоциированные симптомы: Боль в затылке. Боль в шее. Боль в шейном отделе позвоночника. Икота. Одышка. Озноб. Слабость мышц (парез). Хромота.
Диагностика
Для постановки диагноза врач невролог назначает лабораторные методы исследования: развернутый клинический анализ крови (повышение СОЭ, лейкоцитов говорит о воспалительном характере патологии); посев крови и цереброспинальной жидкости на стерильность.
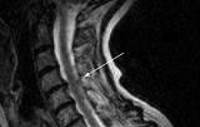
Из инструментальных методов применяются: рентгенография позвоночника для оценки состояния позвонков и межпозвоночных дисков, электромиография (исследование с магнитной стимуляцией, ЭМГ), с помощью которой оценивается прохождение электрического возбуждения по спинному мозгу; люмбальная пункция для исследования спинномозговой жидкости; МРТ позвоночника для визуализации спинного мозга; КТ позвоночника для визуализации костей позвоночника; КТ-ангиография для изучения кровеносных сосудов спинного мозга (выполняется с введением контраста).
Из инструментальных методов применяются: рентгенография позвоночника для оценки состояния позвонков и межпозвоночных дисков, электромиография (исследование с магнитной стимуляцией, ЭМГ), с помощью которой оценивается прохождение электрического возбуждения по спинному мозгу; люмбальная пункция для исследования спинномозговой жидкости; МРТ позвоночника для визуализации спинного мозга; КТ позвоночника для визуализации костей позвоночника; КТ-ангиография для изучения кровеносных сосудов спинного мозга (выполняется с введением контраста).
Лечение
Лечение должно остановить процесс прогрессирования болезни. Оно зависит от причины, запустившей инфекционную миелопатию. Терапия направлена на борьбу с возбудителем инфекции и уменьшение зоны очага воспаления. Патогенетическое лечение включает в себя назначение антибактериальной или противовирусной терапии. Антибиотики обычно вводят в больших дозах внутривенно в течение трех-четырех недель. Их выбирают, опираясь на результаты бактериологического исследования крови.
Симптоматическое лечение включает в себя назначение мышечных релаксантов (толперизон, баклофен) для устранения рефлекторного мышечного спазма, возникающего в ответ на боль. Чтобы облегчить состояние пациента, назначаются обезболивающие (кеторолак), антиконвульсанты (карбамазепин), жаропонижающие препараты (ибупрофен). Успешно используется физиотерапевтическое лечение: иглорефлексотерапия, массаж, микрополяризация спинного мозга.
Показанием к обязательному оперативному лечению является компрессионная миелопатия. Реабилитация больных инфекционной миелопатией очень длительная и комплексная, осуществляемая при участии врача невролога, вертебролога и мануального терапевта.
Симптоматическое лечение включает в себя назначение мышечных релаксантов (толперизон, баклофен) для устранения рефлекторного мышечного спазма, возникающего в ответ на боль. Чтобы облегчить состояние пациента, назначаются обезболивающие (кеторолак), антиконвульсанты (карбамазепин), жаропонижающие препараты (ибупрофен). Успешно используется физиотерапевтическое лечение: иглорефлексотерапия, массаж, микрополяризация спинного мозга.
Показанием к обязательному оперативному лечению является компрессионная миелопатия. Реабилитация больных инфекционной миелопатией очень длительная и комплексная, осуществляемая при участии врача невролога, вертебролога и мануального терапевта.
Прогноз
Как только причину инфекционной миелопатии удается устранить, можно судить о том, каких результатов от лечения ждать. Важно определить, насколько болезнь повредила ткани спинного мозга, сохранилось или погибло его вещество. Это помогут сделать МРТ и электронейрография. Полное излечение возможно, если не было повреждения спинного мозга. Если заболевание продолжает развиваться, очаг инфекции не устранен, возможна полная потеря трудоспособности.
Профилактика
Поскольку инфекционная миелопатия является следствием другой патологии, ее профилактика тесно связана с предупреждением инфекционной заболеваемости.
|
|