Другие названия и синонимы
Goldman-Favre disease.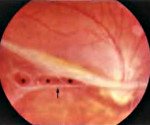
МКБ-10 коды
|
|
Описание
Болезнь Гольдмана. Фавре - врождённая форма прогрессирующей витреоретинальной дистрофии, при которой развивается пигментный ретинит, ретиношизис, патология стекловидного тела. Заболевание проявляется зрительной дисфункцией в темное время суток, снижением остроты зрения, появлением «мушек» или округлых помутнений перед глазами. Постановка диагноза требует проведения ДНК-диагностики, электроретинографии, биомикроскопии, офтальмоскопии, УЗИ глаза, ОКТ, периметрии, визометрии. Консервативная терапия основывается на назначении ангиопротекторов, антиагрегантов и вазодилятаторов. Показана лазерная коагуляция сетчатки.
Дополнительные факты
Синдром Гольдмана-Фавре (гиалоидно-ретинальная дегенерация с идиопатическим ретиношизисом) впервые был описана в 1958 году шведскими офтальмологами Гольдманом и Фавре, которые диагностировали патологию у нескольких членов разных семей. Общая распространенность заболевания не изучена. В структуре витреоретинальных дистрофий синдром занимает от 5 до 7,5%. В офтальмологии болезнь с одинаковой частотой встречается среди лиц мужского и женского пола. Гиалоидно-ретинальные дегенеративные изменения могут возникнуть у ребёнка с 25% вероятностью только при условии, что оба родителя являются носителями патологического гена.
Причины
У большей части пациентов с данной патологией выявлена мутация гена NR2E3, которая наследуется по аутосомно-рецессивному типу. Установить причину возникновения спорадических случаев болезни зачастую не удается. Ведущую роль в развитии заболевания отводят:
• Физическим факторам. Аномалии органа зрения возникают из-за воздействия ионизирующего, ультрафиолетового и рентгеновского излучения. Чаще всего подобные заболевания вызваны применением рентгенологических методов диагностики на ранних сроках беременности.
• Внутриутробным инфекциям. Нарушения формирования глаза и его придатков часто обусловлены влиянием вирусов краснухи, опоясывающего герпеса, сифилиса, которые обладают способностью проникать через гематоофтальмический барьер. С высоким риском развития пороков органа зрения ассоциировано внутриутробное заражение токсоплазмозом.
• Гипоксии плода. Доказано, что недостаток кислорода и высвобождение свободных радикалов выступают пусковым фактором развития патологии.
• Химическим факторам. Пищевые красители, инсектициды, прием токсических медикаментов (цитостатики, ингибиторы синтеза ДНК, никотиновая кислота), употребление спиртных напитков во время беременности достоверно повышают риск развития синдрома.
• Метаболическим расстройствам. Вероятность возникновения гиалоидно-ретинальной дегенерации гораздо выше при нарушениях метаболизма у матери в период беременности (сахарный диабет, дефицит витамина В12, гипотиреоз).
• Физическим факторам. Аномалии органа зрения возникают из-за воздействия ионизирующего, ультрафиолетового и рентгеновского излучения. Чаще всего подобные заболевания вызваны применением рентгенологических методов диагностики на ранних сроках беременности.
• Внутриутробным инфекциям. Нарушения формирования глаза и его придатков часто обусловлены влиянием вирусов краснухи, опоясывающего герпеса, сифилиса, которые обладают способностью проникать через гематоофтальмический барьер. С высоким риском развития пороков органа зрения ассоциировано внутриутробное заражение токсоплазмозом.
• Гипоксии плода. Доказано, что недостаток кислорода и высвобождение свободных радикалов выступают пусковым фактором развития патологии.
• Химическим факторам. Пищевые красители, инсектициды, прием токсических медикаментов (цитостатики, ингибиторы синтеза ДНК, никотиновая кислота), употребление спиртных напитков во время беременности достоверно повышают риск развития синдрома.
• Метаболическим расстройствам. Вероятность возникновения гиалоидно-ретинальной дегенерации гораздо выше при нарушениях метаболизма у матери в период беременности (сахарный диабет, дефицит витамина В12, гипотиреоз).
Патогенез
В основе механизма развития заболевания лежит генетическая мутация. Ген NR2E3 локализируется на хромосоме 15g23 и отвечает за кодирование лиганд-зависимого рецептора, который относится к числу важных транскрипционных факторов. Ученым удалось выявить около 20 различных мутаций этого гена, наиболее распространенна из которых - R311Q. Данная генетическая мутация обуславливает нарушение нормального соотношения палочек и колбочек, что приводит к дегенеративным изменениям сетчатой оболочки. Исследователи полагают, что возникновение других аномалий (ретиношизис, поражение стекловидного тела) при синдроме Гольдмана-Фавре связано с мутацией G56R. В патогенезе гемералопии ведущую роль отводят палочко-колбочковой дистрофии, которая развивается вторично на фоне пигментного ретинита.
Клиническая картина
Клинические проявления заболевания развиваются в возрасте 5-10 лет. Первые признаки синдрома - снижение остроты зрения в темноте, что обусловлено нарушением темновой адаптации и приводит к гемералопии («ночной слепоте»). Поражение глаз двухстороннее. Зрительная дисфункция быстро прогрессирует. Пациенты предъявляют жалобы на появление перед глазами «мушек», «пелены», помутнений округлой формы. При тяжелом течении заболевания затруднена ориентация в пространстве, что наиболее выражено при переходе в помещение с плохим освещением. В детском возрасте развивается никтофобия (боязнь темноты).
Возможные осложнения
Наиболее распространённые осложнения патологии - разрывы и отслойка сетчатки, обусловленные с одной стороны врожденной формой ретиношизиса, с другой - дегенеративно-дистрофическими изменениями. Характерно развитие быстропрогрессирующей вторичной катаракты «чашеобразного» типа, которая требуется раннего оперативного вмешательства. При повреждении сосудов внутренней оболочки возникает гемофтальм, реже гифема. Пациенты с данным синдромом более склонны к присоединению воспалительных и инфекционных поражений увеального тракта. Прогрессирование заболевания приводит к слепоте.
Диагностика
Для постановки диагноза необходимо провести генетическую ДНК-диагностику. Методика позволяет выявить мутацию гена NR2E3. В комплекс специального офтальмологического обследования входит:
• Визометрия. Острота зрения прогрессивно снижается. В большинстве случае нарастающая зрительная дисфункция ведет к амаврозу, однако на фоне лечения длительное время сохраняется эмметропия.
• Компьютерная рефрактометрия. Методика дает возможность выявить гиперметропический тип клинической рефракции. В большинстве случаев отмечается средняя или высокая степень гиперметропии, реже - миопический тип рефракции.
• Периметрия. Визуализируется сужение зрительного поля по концентрическому типу, кольцевидные скотомы. При продолжительном течении патологии отмечается «трубчатая» деформация поля зрения.
• УЗИ глаза. При помощи ультразвукового исследования выявляются дегенеративные изменения стекловидного тела (разжижение, наличие плавающих помутнений) с формированием множественных мембран, преретинальных нитей и тяжей.
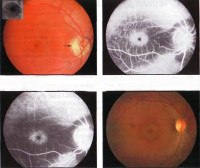
• Офтальмоскопия. При осмотре глазного дна офтальмолог выявляет пигментные и дегенеративные изменения внутренней оболочки глаза. Периферические отделы сетчатки серого цвета. Пигмент откладывается по типу полиморфных глыбок или «косточных телец». Цвет пигментных отложений варьирует от светло-коричневого до черного. Морфологическая картина дистрофии напоминает «следы улитки». Ретиношизис локализируется в периферических (чаще в нижневисочном квадранте), редко - в центральных отделах.
• Электроретинография. Определяется снижение или полное отсутствие α- и β-волн на электроретинограмме.
• Биомикроскопия глаза. Применяется с целью выявления вторичных изменений в области конъюнктивы и роговой оболочки. При осложненном течении заболевания выявляется помутнение хрусталика.
• Оптическая когерентная томография (ОКТ). Применяется при помутнениях оптических сред. При помощи методики определяются вытянутые сосуды сетчатки, реже - ангиоматозные образования. Разрывы сетчатки локализируются у зубчатой линии. Выявляется частичная двухсторонняя атрофия зрительных нервов.
• Визометрия. Острота зрения прогрессивно снижается. В большинстве случае нарастающая зрительная дисфункция ведет к амаврозу, однако на фоне лечения длительное время сохраняется эмметропия.
• Компьютерная рефрактометрия. Методика дает возможность выявить гиперметропический тип клинической рефракции. В большинстве случаев отмечается средняя или высокая степень гиперметропии, реже - миопический тип рефракции.
• Периметрия. Визуализируется сужение зрительного поля по концентрическому типу, кольцевидные скотомы. При продолжительном течении патологии отмечается «трубчатая» деформация поля зрения.
• УЗИ глаза. При помощи ультразвукового исследования выявляются дегенеративные изменения стекловидного тела (разжижение, наличие плавающих помутнений) с формированием множественных мембран, преретинальных нитей и тяжей.
• Офтальмоскопия. При осмотре глазного дна офтальмолог выявляет пигментные и дегенеративные изменения внутренней оболочки глаза. Периферические отделы сетчатки серого цвета. Пигмент откладывается по типу полиморфных глыбок или «косточных телец». Цвет пигментных отложений варьирует от светло-коричневого до черного. Морфологическая картина дистрофии напоминает «следы улитки». Ретиношизис локализируется в периферических (чаще в нижневисочном квадранте), редко - в центральных отделах.
• Электроретинография. Определяется снижение или полное отсутствие α- и β-волн на электроретинограмме.
• Биомикроскопия глаза. Применяется с целью выявления вторичных изменений в области конъюнктивы и роговой оболочки. При осложненном течении заболевания выявляется помутнение хрусталика.
• Оптическая когерентная томография (ОКТ). Применяется при помутнениях оптических сред. При помощи методики определяются вытянутые сосуды сетчатки, реже - ангиоматозные образования. Разрывы сетчатки локализируются у зубчатой линии. Выявляется частичная двухсторонняя атрофия зрительных нервов.
|
|
Дифференциальная диагностика
Дифференциальная диагностика проводится с синдромом Вернера, болезнью Вагнера. Общим в клинической картине синдрома Вернера и болезни Гольдмана-Фавре является пигментная дегенерация сетчатки, высокая вероятность развития катаракты, аутосомно-рецессивный тип наследования. Отличительные признаки - небольшая степень экзофтальма, хориоретинит, отсутствие ресниц и редкие брови. Болезнь Вагнера передается по аутосомно-доминатному типу. Первые проявления возникают в возрасте 8-10 лет и достигают полного развития к 30-35 годам. Острота зрения снижается постепенно. Клиническая рефракция - миопического типа.
Лечение
Выбор терапевтической тактики определяется характером поражения глаз. Этиотропные методы лечения не разработаны. Симптоматическая консервативная терапия требует назначения:
• Ангиопротекторов. Препараты этой группы нормализуют проницаемость сосудистой стенки, уменьшают выраженность отека и улучшают метаболические процессы.
• Антиагрегантов. Лекарственные средства замедляют процесс агрегации тромбоцитов, обладают противовоспалительным действием. При данном заболевании показано применение ацетилсалициловой кислоты, тиклопидина или дипиридамола.
• Вазодилятаторов. Сосудорасширяющие средства улучшают снабжение тканей кислородом, микроциркуляцию и реологические свойства крови. В лечении заболевания используются: пентоксифилин, винпоцетин, циннаризин.
• Витаминотерапии. Показано назначение рутина, который входит в группу флавоноидов. В комбинации с аскорбиновой кислотой уменьшает ломкость капилляров и их проницаемость.
Пациентам показано проведение профилактической лазерной коагуляции сетчатки в области ретиношизиса и разрывов. Хирургическое лечение отслойки внутренней оболочки глазного яблока затруднено в виду анатомических особенностей. Возможно выполнение пломбирования склеры. При развитии катаракты необходима экстракция с последующей имплантацией интраокулярной линзы. Все оперативные вмешательства сопровождаются выраженной экссудацией, поэтому требуют назначения в предоперационном периоде ингибиторов протеолитических ферментов и кортикостероидов.
• Ангиопротекторов. Препараты этой группы нормализуют проницаемость сосудистой стенки, уменьшают выраженность отека и улучшают метаболические процессы.
• Антиагрегантов. Лекарственные средства замедляют процесс агрегации тромбоцитов, обладают противовоспалительным действием. При данном заболевании показано применение ацетилсалициловой кислоты, тиклопидина или дипиридамола.
• Вазодилятаторов. Сосудорасширяющие средства улучшают снабжение тканей кислородом, микроциркуляцию и реологические свойства крови. В лечении заболевания используются: пентоксифилин, винпоцетин, циннаризин.
• Витаминотерапии. Показано назначение рутина, который входит в группу флавоноидов. В комбинации с аскорбиновой кислотой уменьшает ломкость капилляров и их проницаемость.
Пациентам показано проведение профилактической лазерной коагуляции сетчатки в области ретиношизиса и разрывов. Хирургическое лечение отслойки внутренней оболочки глазного яблока затруднено в виду анатомических особенностей. Возможно выполнение пломбирования склеры. При развитии катаракты необходима экстракция с последующей имплантацией интраокулярной линзы. Все оперативные вмешательства сопровождаются выраженной экссудацией, поэтому требуют назначения в предоперационном периоде ингибиторов протеолитических ферментов и кортикостероидов.
Прогноз
Прогноз при болезни Гольдмана-Фавре зависит от степени тяжести и особенностей клинических проявлений.
Профилактика
Своевременная симптоматическая терапия позволяет предотвратить необратимую потерю зрения. С целью раннего выявления патологии проводится пренатальная диагностика, которая показана при наличии заболевания у родителей, признаках множественных пороков развития глазного яблока по результатам УЗД. Специфические методы профилактики не разработаны. Неспецифические профилактические меры сводятся к предотвращению воздействия тератогенных факторов (ионизирующее и ультрафиолетовое излучение, лекарственные средства, химические вещества, алкогольные напитки).