Другие названия и синонимы
Erythroplasia of Keira.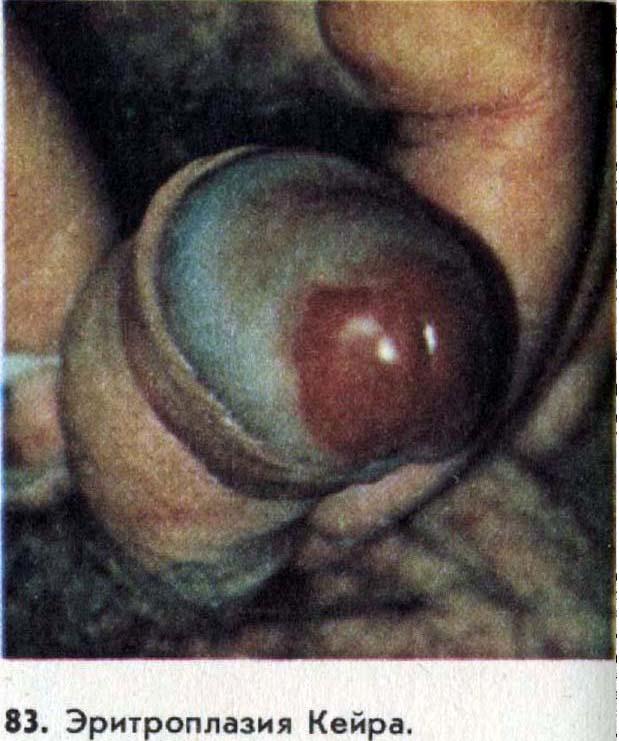
МКБ-10 коды
|
|
Описание
Термин «эритроплазия Кейра»используется для обозначения рака in situ головки полового члена. Хотя клинически и гистологически это заболевание имеет много общего с болезнью Боуэна, ряд специфических особенностей позволяет расссматривать его в качестве самостоятельной нозологической формы опухоли. Кроме того, как указывает R.M. MacKie (1998), важнейший аргумент для продолжения использования термина «эритроплазия Кейра» состоит в том, что он был предложен в 1911 г L. Queyrat за год до описания болезни Боуэна. Эритроплазия Кейра - это довольно редкое заболевание, которым страдают не только лица пожилого возраста, чаще встречается у мужчин с неудаленной крайней плотью полового члена. Эритроплазия Кейра имеет более выраженную тенденцию к развитию плоскоклеточного рака кожи, чем болезнь Боуэна. По данным G.R. Mikhail (1980), примерно в 30% случаев эритроплазия Кейра трансформируется в инвазивный плоскоклеточный рак, причем у 20% наблюдаются метастазы.
Патогенез
Гистологическая картина эритроплазии Кейра во многом идентична таковой при болезни Боуэна и характеризуется разрастанием акантотических тяжей из шиповатых клеток, проникающих глубоко в подлежащие ткани. Среди шиповатых клеток имеются элементы с большими гиперхромными уродливыми ядрами, многоядерные клетки. В отличие от болезни Боуэна, при эритроплазии Кейра, отсутствует очаговый дискератоз. Дерма может быть инфильтрирована воспалительными клетками.
Клиническая картина
Эритроплазия Кейра это как правило мужское заболевание. Чаще всего эритроплазия Кейра располагается на головке полового члена или на крайней плоти. Участок пораженный эритроплазией Кейра умеет насыщенный цвет от ярко красного до вишнево - бордового, чёткие границы. Поверхность эритроплазии Кейра может быть как блестящей, так и бархатистой. Эрироплазия Кейра развивается медленно. При эритроплазии Кейра на половом члене или крайней плоти часто появляются нагноения или белый налёт, который легко снимается. При данном предраковом заболевании часто возникают кровотечения из участка поражения опухолью Кейра. Перерождение эритроплазии Кейра в рак происходит примерно в 30% случаев. В случае перерождения предрака Кейра в рак появлются гноящиеся кровенистые корочки и мясистый узел, а так же язвочка в участке поражения раком, например на половом члене. При трансформации эритроплазии Кейра в плоскоклеточный рак в очаге появляются признаки уплотнения, бородавчатые разрастания, поверхностное или более глубокое изъязвление, покрытое белесоватым налетом или кровянистыми корками. Озлокачествившаяся эритроплазия Кейра клинически не отличается от плоскоклеточного рака и сопровождается метастазированием. В то же время эритроплазия Кейра не ассоциируется ни с болезнью Боуэна кожи, ни с увеличением частоты рака внутренних органов.
Диагностика
Диагноз эритроплазии Кейра устанавливается на основании характерной клинической картины и результатов гистологического исследования. Для распознавания эритроплазии Кейра и определения ее границ применяется аппликация красителя - 1% раствора толуидинового синего, окрашивающего участок эритроплазии в синий цвет, тогда как простая эритема им не окрашивается. Кроме того, следует учитывать, что большинство обычных воспалительных заболеваний головки полового члена и крайней плоти имеют менее четкие границы и регрессируют после применения кортикостероидных и антимикробных средств.
Дифференциальная диагностика
Дифференциальный диагноз эритроплазии Кейра с ограниченным плазмоцитарным баланитом Зоона. исходя из данных клинической картины, невозможен и проводится на основании результатов цитологического и гистологического исследования. Его гистологическими особенностями являются: атрофия эпидермиса и обильный воспалительный инфильтрат с большим количеством плазматических клеток, а также отсутствие опухолевых клеток. В отличие от твердого шанкра, при эритроплазии Кейра отсутствуют уплотнение в основании очага и регионарный склераденит. Однако следует учитывать, что при трансформации опухоли в плоскоклеточный рак возникает уплотнение ткани, а при метастазах в паховые лимфатические узлы последние увеличиваются в размере и приобретают плотно-эластическую консистенцию. Правильному диагнозу в таких случаях помогают результаты цитологического исследования (отсутствие в отделяемом с очага поражения бледных трепонем и наличие опухолевых клеток) и данные анамнеза. Эрозивно-язвенная форма лейкоплакии отличается от эритроплазии Кейра длительным существованием белесоватых ограниченных участков ороговения, на фоне которых развиваются эрозивно-язвенные изменения. При этом отсутствуют бархатистая насыщенно-красного цвета поверхность, характерная для болезни Кейра. Гистологически при эрозивно-язвенной форме лейкоплакии (в отличие от эритроплазии Кейра) отмечаются акантотические разрастания по краю дефекта эпителия без клеточной анаплазии. Дрожжевой баланопостит представлен воспалительной эритемой головки полового члена и крайней плоти без четких границ с серовато-белым налетом. При этом отсутствует такая насыщенно-красная окраска и бархатистость поверхности, как при эритроплазии Кейра. Установлению диагноза помогают цитологические исследования, позволяющие выявить при дрожжевом баланопостите мицелий дрожжеподобных грибов, а при эритроплазии Кейра - опухолевые клетки. Красный плоский лишай головки полового члена представлен папулезными элементами полигональной формы лилово-перламутровой окраски, имеющими тенденцию к группировке в виде различных фигур, чего не отмечается при эритроплазии Кейра. Кроме того, наряду с высыпаниями на головке полового члена, типичные для этого дерматоза высыпания можно обнаружить на других участках кожи и слизистой оболочке полости рта.
Лечение
Лечение больных эритроплазией Кейра должно быть комплексным, с использованием общих химиотерапевтических средств и наружных методов лечения. Выбор методов лечения зависит от сроков существования очага поражения, а также данных гистологического исследования. Общие химиотерапевтические средства назначаются при инвазивной форме эритроплазии Кейра. В подобных случаях наиболее эффективным химиотерапевтическим препаратом является блеомицин или его отечественный аналог блеомицитин. Препараты блеомицина вводят внутримышечно или внутривенно (при попадании на кожу развивается некроз). Для внутривенных инъекций применяется свежеприготовленный раствор блеомицина: 0,015 г блеомицина разводят в 20 мл изотонического раствора хлорида натрия и вводят медленно (не менее 5 мин). Для внутримышечных инъекций 0,015 г блеомицина разводят в 5-7 мл изотонического раствора хлорида натрия. Препарат вводится по 15 мг через день; курсовая доза не должна превышать 5-6 мг/кг. При необходимости проведения повторного курса лечения блеомицином интервал должен составлять не менее 1,5-2 мес. Из побочных действий препарата следует отметить тошноту, выпадение волос, гиперпигментацию, стоматит. Указанные явления возникают чаще всего при большой дозе введенного препарата. Наиболее грозным осложнением является пневмония. При ее развитии лечение прекращают. Выбор наружной терапии эритроплазии Кейра зависит от места локализации очага поражения. При локализации очага поражения в области головки полового члена на венечной борозде используют воздействие жидким азотом (струйно) или аппликации жидкого азота с экспозицией 30-40 с 2 раза в неделю (4-5 процедур). Перед проведением криовоздействия обязательно назначают обезболивающие средства. Эффективно также применение фторофуровой, 30% проспидиновой или 5% фторурациловой мази (ежедневные аппликации в течение 20-22 дней). При инвазивной форме эритроплазии Кейра и реакции со стороны регионарных лимфатических узлов целесообразно проведение близкофокусной рентгенотерапии с экстирпацией лимфатических узлов.
|
|
Профилактика
Профилактика эритроплазии Кейра заключается в наиболее раннем выявлении заболевания и проведении активной терапии. Главной задачей является профилактика развития плоскоклеточного рака кожи из очага эритроплазии. При всех подозрительных процессах в области крайней плоти, головки полового члена необходимо проведение цитологического исследования, которое позволяет выявить клетки с атипичной кератинизацией или клетки с крупными гиперхромными ядрами.