Другие названия и синонимы
Schizencephaly.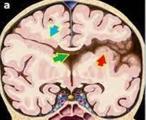
МКБ-10 коды
|
|
Описание
Шизэнцефалия. Врожденный порок развития центральной нервной системы в виде трещины головного мозга, возникший в результате поздней миграции нейронов. Основными факторами риска заболевания являются генетические дефекты, тератогенные эффекты в пренатальном периоде, внутриутробная гипоксия и нейроинфекции. Состояние проявляется полиморфными кризами, задержкой психомоторного развития и очаговыми неврологическими симптомами. Пренатальная диагностика проводится с помощью стандартного ультразвукового обследования беременности, послеродовая диагностика с помощью магнитно-резонансного сканирования головного мозга, нейросонографии и ЭЭГ. Поддерживающая терапия: противосудорожные препараты, ноотропы, комплексная реабилитация. При наличии осложнений проводятся нейрохирургические вмешательства.
Дополнительные факты
Первые описания патологии были сделаны Уилмартом в 1887 году, после чего ученые Яковлев и Уодсфорд в 1946 году выделили два морфологических подтипа заболевания. Первое описание ультразвукового изображения дефекта принадлежит W. Klingensmith, D. сoyffe-Ragan. Шизэнцефалия встречается у 1,5 на 100 000 живорождений. Намного чаще патология отмечается у больных эпилептическими припадками - 1 случай на 1650 больных. Между пациентами не было никаких расовых или гендерных различий.
Причины
Этиологические факторы аномалии изучены недостаточно. В современной неврологии существуют разные мнения о пороке: одни специалисты связывают его развитие с церебральной ишемией в эмбриональном периоде, другие - с нарушением (деструктивным процессом в изначально правильно сформированном органе), возникшим под влиянием неизвестных причин. Выделяют следующие факторы риска образования расщелины головного мозга:
• Генные мутации. У ряда новорожденных есть мутантный ген EMX2 (ген гомеобокса), который участвует в росте и дифференцировке нейробластов. В редких случаях шизэнцефалия возникает в результате мутации сOL4A1. Поскольку не у всех пациентов имеется дефект гена, в этиопатогенезе также играют роль другие факторы.
• Внутриутробная гипоксия. Это состояние возникает при наличии у матери экстрагенитальных заболеваний (анемия, сердечная недостаточность, заболевание легких), патологий беременности (резус-конфликт) и различных генетических синдромов у плода.
• Токсические эффекты. Нарушения эмбрионального развития часто вызываются негативным воздействием табачного дыма (включая пассивное курение), алкоголя, бытовых и промышленных химикатов. Некоторые препараты (антикоагулянты, антибиотики, цитостатики) также могут мешать формированию центральной нервной системы плода.
• Внутриутробные инфекции. Возникновение шизэнцефалии возможно при первичной инфекции или активации скрытой инфекции в первом триместре беременности. Вирусы простого герпеса, цитомегаловирус и токсоплазма обладают наибольшим тропизмом к нервной ткани.
• Генные мутации. У ряда новорожденных есть мутантный ген EMX2 (ген гомеобокса), который участвует в росте и дифференцировке нейробластов. В редких случаях шизэнцефалия возникает в результате мутации сOL4A1. Поскольку не у всех пациентов имеется дефект гена, в этиопатогенезе также играют роль другие факторы.
• Внутриутробная гипоксия. Это состояние возникает при наличии у матери экстрагенитальных заболеваний (анемия, сердечная недостаточность, заболевание легких), патологий беременности (резус-конфликт) и различных генетических синдромов у плода.
• Токсические эффекты. Нарушения эмбрионального развития часто вызываются негативным воздействием табачного дыма (включая пассивное курение), алкоголя, бытовых и промышленных химикатов. Некоторые препараты (антикоагулянты, антибиотики, цитостатики) также могут мешать формированию центральной нервной системы плода.
• Внутриутробные инфекции. Возникновение шизэнцефалии возможно при первичной инфекции или активации скрытой инфекции в первом триместре беременности. Вирусы простого герпеса, цитомегаловирус и токсоплазма обладают наибольшим тропизмом к нервной ткани.
Патогенез
Многие исследователи называют внутриутробный инсульт в бассейне средней мозговой артерии основным звеном патогенеза, приводящего к образованию участка ишемической ткани, в котором нарушаются процессы структурной организации клеток. Гипоксия мозга при формировании шизэнцефалии обычно сопровождается хроническим воспалительным процессом, вызванным нейроинфекцией.
По патоморфологическим особенностям можно выделить два типа заболеваний. Тип 1 характеризуется закрытой щелью, края которой разделены узкой бороздкой, покрытой сверху подкладкой и паутинной перепонкой. При патологии 2 типа образуется открытая щель с далеко расставленными краями. В этом случае желудочки сообщаются с субарахноидальным пространством, и спинномозговая жидкость циркулирует.
Макроскопически патология у новорожденных представляет собой расщелину головного мозга с преимущественной локализацией в области боковой борозды. Микроскопически при таком дефекте ЦНС наблюдается дисплазия серого вещества, покрывающего щель, нарушение структуры слоев коры головного мозга в зоне поражения. Часто помимо шизэнцефалии у новорожденных, детей разного возраста выявляются и другие пороки: врожденные аномалии прозрачной перегородки, мозолистого тела, перекреста зрительных нервов.
По патоморфологическим особенностям можно выделить два типа заболеваний. Тип 1 характеризуется закрытой щелью, края которой разделены узкой бороздкой, покрытой сверху подкладкой и паутинной перепонкой. При патологии 2 типа образуется открытая щель с далеко расставленными краями. В этом случае желудочки сообщаются с субарахноидальным пространством, и спинномозговая жидкость циркулирует.
Макроскопически патология у новорожденных представляет собой расщелину головного мозга с преимущественной локализацией в области боковой борозды. Микроскопически при таком дефекте ЦНС наблюдается дисплазия серого вещества, покрывающего щель, нарушение структуры слоев коры головного мозга в зоне поражения. Часто помимо шизэнцефалии у новорожденных, детей разного возраста выявляются и другие пороки: врожденные аномалии прозрачной перегородки, мозолистого тела, перекреста зрительных нервов.
Клиническая картина
Клиническая картина заболевания варьируется в зависимости от расположения и размера расщелины. Средний возраст появления симптомов составляет 4 года, хотя в тяжелых случаях некоторые симптомы обнаруживаются уже у новорожденных. Для шизэнцефалии и других кистозных полостей головного мозга характерна задержка клинических симптомов, которая усложняет диагностику, если ее не провести во время пренатального скрининга.
Основным симптомом заболевания являются различные эпилептические припадки: сложные очаговые припадки (нарушения сознания, сочетающиеся с колебаниями одной из конечностей), простые очаговые припадки, очаговые припадки со вторичной генерализацией. Выраженность судорожных явлений колеблется от единичных приступов до 10-30 приступов в сутки. Единичные тонические или миоклонические приступы отмечаются у новорожденных и детей первого года жизни.
К непароксизмальным симптомам заболевания относятся нарушения иннервации лицевых мышц, что проявляется асимметрией лица, истощением мимики. Также развивается парез мышц, иннервируемых бульбарной группой нервов, что проявляется нарушениями глотания и произношения звуков. У новорожденных, как и у грудничков, возможно сохранение безусловных рефлексов, у детей старшего возраста - гемипаретическая форма ДЦП.
Более редкие признаки расщелины головного мозга - нарушение сна, ощущение шума или пульсации в голове, нарушения зрения (яркие вспышки света перед глазами, ухудшение остроты зрения, сужение полей зрения). Такие жалобы в основном поступают от детей школьного возраста. Возможны нарушение координации движений, нестабильность походки, мелко-размахивающий тремор.
Ассоциированные симптомы: Асимметрия. Асимметрия лица. Клонические судороги. Миоклония. Пульсация в висках. Слабость мышц (парез). Судороги. Судороги в ногах. Тонические судороги. Тремор. Шаткая походка.
Основным симптомом заболевания являются различные эпилептические припадки: сложные очаговые припадки (нарушения сознания, сочетающиеся с колебаниями одной из конечностей), простые очаговые припадки, очаговые припадки со вторичной генерализацией. Выраженность судорожных явлений колеблется от единичных приступов до 10-30 приступов в сутки. Единичные тонические или миоклонические приступы отмечаются у новорожденных и детей первого года жизни.
К непароксизмальным симптомам заболевания относятся нарушения иннервации лицевых мышц, что проявляется асимметрией лица, истощением мимики. Также развивается парез мышц, иннервируемых бульбарной группой нервов, что проявляется нарушениями глотания и произношения звуков. У новорожденных, как и у грудничков, возможно сохранение безусловных рефлексов, у детей старшего возраста - гемипаретическая форма ДЦП.
Более редкие признаки расщелины головного мозга - нарушение сна, ощущение шума или пульсации в голове, нарушения зрения (яркие вспышки света перед глазами, ухудшение остроты зрения, сужение полей зрения). Такие жалобы в основном поступают от детей школьного возраста. Возможны нарушение координации движений, нестабильность походки, мелко-размахивающий тремор.
Ассоциированные симптомы: Асимметрия. Асимметрия лица. Клонические судороги. Миоклония. Пульсация в висках. Слабость мышц (парез). Судороги. Судороги в ногах. Тонические судороги. Тремор. Шаткая походка.
Возможные осложнения
Расщелина головного мозга чревата образованием гидроцефалии, которая проявляется увеличением и деформацией головы ребенка, нарушением оттока спинномозговой жидкости. Без своевременной медицинской помощи есть риск развития гипертонически-гидроцефального синдрома. У новорожденного ребенка - генерализованные судороги, выбухание родничков, церебральная рвота. Если ствол мозга поврежден на фоне гидроцефалии, возможен летальный исход.
Тяжелый неврологический дефицит наблюдается при сочетании шизэнцефалии и септооптической дисплазии, гетеротопии серого вещества. Дети с расщелиной мозга страдают умственной отсталостью, задержкой речи и различными психическими расстройствами. Опасность заключается в лекарственно-устойчивых эпилептических припадках, которые приводят к развитию эпилептического статуса.
Тяжелый неврологический дефицит наблюдается при сочетании шизэнцефалии и септооптической дисплазии, гетеротопии серого вещества. Дети с расщелиной мозга страдают умственной отсталостью, задержкой речи и различными психическими расстройствами. Опасность заключается в лекарственно-устойчивых эпилептических припадках, которые приводят к развитию эпилептического статуса.
|
|
Диагностика
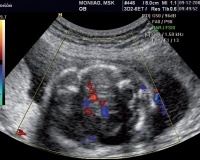
На современном этапе развития ультразвуковой диагностики в большинстве случаев шизэнцефалия диагностируется пренатально при плановом обследовании на беременность. Закрытая щель гораздо лучше визуализируется, а открытая шизэнцефалия может остаться незамеченной. Для послеродового подтверждения диагноза детскому неврологу необходимы следующие методы исследования:
• МРТ головного мозга. Магнитно-резонансная томография - безопасный метод даже для новорожденных. При аномалии 1 типа выявляется выпячивание стенки желудочка с узким каналом. Тип 2 характеризуется открытой щелью, заполненной спинномозговой жидкостью. При необходимости проводится МРТ сосудов головного мозга.
• Нейросонография. Ультразвук головного мозга применяется как альтернатива магнитно-резонансной томографии у новорожденных, младенцев до закрытия большого родничка. Ультразвук очень информативен при шизэнцефалии I. Метод также используется для выявления сопутствующих нарушений в структуре структур головного мозга. Для уточнения диагноза к нейросонографии добавляют УЗИ сосудов головного мозга.
• ЭЭГ. По результатам электроэнцефалографии у пациентов разных возрастных групп, в том числе новорожденных, определяется замедление основной фоновой активности, регионарные эпилептиформные паттерны в лобно-центрально-височной зоне. Реже наблюдаются вторичная двусторонняя синхронизация и мультифокальная эпилептиформная активность.
• Офтальмоскопия. При осмотре глазного дна выявляется важный офтальмологический симптом гидроцефалии - отек дисков зрительного нерва. Метод применим к пациентам разного возраста, в том числе новорожденным. Для оценки работы зрительного анализатора рекомендуется визометрия, периметрия и биомикроскопия глаза.
• Генетическое тестирование. Поскольку аномалия связана с мутациями EMX2, сOL4A1, показано автоматическое секвенирование экзонов. Однако информативность этого метода остается низкой из-за полиэтиологии заболевания.
• МРТ головного мозга. Магнитно-резонансная томография - безопасный метод даже для новорожденных. При аномалии 1 типа выявляется выпячивание стенки желудочка с узким каналом. Тип 2 характеризуется открытой щелью, заполненной спинномозговой жидкостью. При необходимости проводится МРТ сосудов головного мозга.
• Нейросонография. Ультразвук головного мозга применяется как альтернатива магнитно-резонансной томографии у новорожденных, младенцев до закрытия большого родничка. Ультразвук очень информативен при шизэнцефалии I. Метод также используется для выявления сопутствующих нарушений в структуре структур головного мозга. Для уточнения диагноза к нейросонографии добавляют УЗИ сосудов головного мозга.
• ЭЭГ. По результатам электроэнцефалографии у пациентов разных возрастных групп, в том числе новорожденных, определяется замедление основной фоновой активности, регионарные эпилептиформные паттерны в лобно-центрально-височной зоне. Реже наблюдаются вторичная двусторонняя синхронизация и мультифокальная эпилептиформная активность.
• Офтальмоскопия. При осмотре глазного дна выявляется важный офтальмологический симптом гидроцефалии - отек дисков зрительного нерва. Метод применим к пациентам разного возраста, в том числе новорожденным. Для оценки работы зрительного анализатора рекомендуется визометрия, периметрия и биомикроскопия глаза.
• Генетическое тестирование. Поскольку аномалия связана с мутациями EMX2, сOL4A1, показано автоматическое секвенирование экзонов. Однако информативность этого метода остается низкой из-за полиэтиологии заболевания.
Лечение
Медицинская помощь детям с шизэнцефалией ограничивается поддерживающим симптоматическим лечением. Пациентам показано динамическое наблюдение детским неврологом, регулярное КТ или МРТ-мониторинг состояния расщелины, определение наличия или отсутствия вторичных структурных изменений в ткани головного мозга. Основные группы препаратов, которые специалист включает в индивидуальную схему лечения шизэнцефалии:
• Противосудорожные препараты. Для снятия эпилептических припадков и предотвращения рецидивов назначают различные комбинации противосудорожных средств.
• Нейрометаболиты. Лекарства, улучшающие трофику мозга, используются для стимуляции психоречевого и моторного развития, уменьшения неврологического дефицита.
• Обезвоживающие агенты. Для нормализации динамики ликвора могут быть рекомендованы осмотические диуретики, салуретики, онкодегидратанты. Лечение проводится под контролем диуреза и объема вводимых инфузионных растворов.
Хирургическое лечение применяется при осложненном течении болезни. Обычно новорожденным, грудничкам проводятся операции по устранению нарастающей гидроцефалии. Чаще всего выполняются эндоскопическая вентиляция третьего желудочка и вмешательства на клапане спинномозговой жидкости. При нарастании эпилептических припадков, появлении и усилении очаговых неврологических симптомов у новорожденного или пациента другого возраста производится аспирация содержимого кист больших размеров.
• Противосудорожные препараты. Для снятия эпилептических припадков и предотвращения рецидивов назначают различные комбинации противосудорожных средств.
• Нейрометаболиты. Лекарства, улучшающие трофику мозга, используются для стимуляции психоречевого и моторного развития, уменьшения неврологического дефицита.
• Обезвоживающие агенты. Для нормализации динамики ликвора могут быть рекомендованы осмотические диуретики, салуретики, онкодегидратанты. Лечение проводится под контролем диуреза и объема вводимых инфузионных растворов.
Хирургическое лечение применяется при осложненном течении болезни. Обычно новорожденным, грудничкам проводятся операции по устранению нарастающей гидроцефалии. Чаще всего выполняются эндоскопическая вентиляция третьего желудочка и вмешательства на клапане спинномозговой жидкости. При нарастании эпилептических припадков, появлении и усилении очаговых неврологических симптомов у новорожденного или пациента другого возраста производится аспирация содержимого кист больших размеров.
Реабилитация и амбулаторное лечение
Важную роль играет комплексная реабилитация пациентов, в том числе новорожденных и младенцев. Для увеличения силы мышц используются произвольные объемные движения, массаж, рефлексотерапия, механотерапия и лечебная физкультура. Для развития речи ребенку необходима помощь логопеда. Чтобы повысить способность пациентов учиться и общаться, они прибегают к услугам нейропсихолога, профессора-корректора.
Прогноз
Для новорожденных с закрытой односторонней шизэнцефалией характерно благоприятное течение, не связанное с грубым неврологическим дефицитом. Вызывает беспокойство открытая двусторонняя форма дефекта, приводящая к ранней инвалидности и смерти пациента. Профилактические меры включают рациональное ведение беременности, устранение тератогенного воздействия на организм будущей мамы, совершенствование методики пренатального ультразвукового исследования.
Список литературы
1. Шизэнцефалия (обзор литературы и клинические наблюдения/ О.А. Милованова, И.М. Мосин, Л.В. Калинина// Неврологический журнал. 2011. №3.
2. Пренатальная диагностика шизэнцефалии/ А.Е. Волков, Е.Н. Андреева// SonoAce Ultrasound. 2010. №21.
3. Лучевые методы исследования, МРТ головного мозга у больных с шизэнцефалией/ М.И. Пыков, В. Ватолин, О.А. Милованова, Н.В. Чернышева// Эффективная фармакотерапия. Педиатрия. 2010. №5.
4. Шизэнцефалия, тип II: случай пренатальной диагностики/ Е.Н. Андреева// Пренатальная диагностика. 2008. №4.
2. Пренатальная диагностика шизэнцефалии/ А.Е. Волков, Е.Н. Андреева// SonoAce Ultrasound. 2010. №21.
3. Лучевые методы исследования, МРТ головного мозга у больных с шизэнцефалией/ М.И. Пыков, В. Ватолин, О.А. Милованова, Н.В. Чернышева// Эффективная фармакотерапия. Педиатрия. 2010. №5.
4. Шизэнцефалия, тип II: случай пренатальной диагностики/ Е.Н. Андреева// Пренатальная диагностика. 2008. №4.