ICD-10 codes
Description
Синдромы утечки воздуха. Это группа патологических состояний, которые вызваны повреждением альвеолярных стенок и выбросом газа из легких в окружающие ткани. К ним относятся интерстициальная эмфизема, пневмоторакс, пневмоторакс, пневмоторакс и пневмоторакс. Они чаще встречаются у недоношенных детей, которым проводят искусственную вентиляцию легких. Состояние проявляется одышкой, цианозом и проблемами с сердцем. Диагностика синдрома включает рентгенологию органов грудной клетки и брюшной полости, эхокардиографию, ЭКГ. Для устранения патологии удаляют пункционный воздух, корректируют параметры оксигенотерапии.
Additional facts
Частота респираторных нарушений у здоровых доношенных детей не превышает 1-2%, в большинстве случаев протекает субклинически и не сопровождается осложнениями. Среди новорожденных из групп риска распространенность синдрома утечки воздуха достигает 10% и более, а максимальная частота патологий определяется у грудных детей, получающих кислородную терапию. В случае преждевременной диагностики и лечения состояния представляют угрозу для здоровья малыша, поэтому необходима постоянная бдительность со стороны неонатологов.
Reasons
В некоторых случаях утечка воздуха происходит самопроизвольно у здоровых детей без факторов риска. Специалисты связывают это с внезапным изменением внутригрудного давления, когда новорожденный начинает дышать самостоятельно. В этом случае может нарушиться целостность альвеолярной стенки, что способствует выбросу газов в окружающее пространство. К патологическим причинам синдрома можно отнести следующее:
• Кислородная терапия. Новорожденные на аппаратах ИВЛ часто страдают синдромом утечки воздуха, который вызван повреждением легких из-за слишком большого потока кислорода или чрезмерного растяжения при использовании метода непрерывного положительного давления (CPAP).
• Синдром одышки. У недоношенных новорожденных наблюдается дефицит сурфактанта, который ухудшает эластичность легких. Стенки альвеол менее устойчивы к механическому давлению, поэтому часто ломаются.
• Врожденные заболевания легких. В группу риска входят дети грудного возраста с врожденной пневмонией, пороками развития бронхолегочной системы, обусловленными нарушением анатомо-функционального строения нижних дыхательных путей.
• Синдром аспирации мекония. В этом состоянии производство поверхностно-активного вещества снижается. Кроме того, задержка воздуха в альвеолах на выдохе возможна при неполной закупорке бронхов. Это вызывает перерастяжение альвеолярных стенок, которые легко повреждаются из-за дефицита сурфактанта.
• Кислородная терапия. Новорожденные на аппаратах ИВЛ часто страдают синдромом утечки воздуха, который вызван повреждением легких из-за слишком большого потока кислорода или чрезмерного растяжения при использовании метода непрерывного положительного давления (CPAP).
• Синдром одышки. У недоношенных новорожденных наблюдается дефицит сурфактанта, который ухудшает эластичность легких. Стенки альвеол менее устойчивы к механическому давлению, поэтому часто ломаются.
• Врожденные заболевания легких. В группу риска входят дети грудного возраста с врожденной пневмонией, пороками развития бронхолегочной системы, обусловленными нарушением анатомо-функционального строения нижних дыхательных путей.
• Синдром аспирации мекония. В этом состоянии производство поверхностно-активного вещества снижается. Кроме того, задержка воздуха в альвеолах на выдохе возможна при неполной закупорке бронхов. Это вызывает перерастяжение альвеолярных стенок, которые легко повреждаются из-за дефицита сурфактанта.
Pathogenesis
Механизм утечки воздуха начинается с быстрого попадания или удержания избыточного газа в легочной ткани, что быстро увеличивает внутриальвеолярное давление. В результате тонкий эпителий легочной ткани разрывается у основания альвеол, и воздух попадает в интерстиций по периваскулярным пространствам - образуется интерстициальная эмфизема. Большое количество газа сжимает капилляры и нарушает кровоснабжение легких.
Когда воздух достигает корня легкого, у него есть несколько путей для дальнейшего распространения. При попадании газа в ткань средостения образуется средостенный пневмоторакс, в плевральной полости - пневмоторакс, в перикардиальном мешке - пневмоторакс. Утечка через щель диафрагмы в полость брюшины происходит сравнительно редко, а в мягких тканях она накапливается в виде подкожной эмфиземы.
Когда воздух достигает корня легкого, у него есть несколько путей для дальнейшего распространения. При попадании газа в ткань средостения образуется средостенный пневмоторакс, в плевральной полости - пневмоторакс, в перикардиальном мешке - пневмоторакс. Утечка через щель диафрагмы в полость брюшины происходит сравнительно редко, а в мягких тканях она накапливается в виде подкожной эмфиземы.
Symptoms
Синдром утечки воздуха не имеет патогномоничных клинических проявлений. Его признаки могут появиться и при других респираторных заболеваниях неонатального периода. Основным симптомом считается учащение дыхательных движений более 60 в минуту, что свидетельствует о неадекватной функции внешней дыхательной системы. Кроме того, у младенца наблюдается громкое хрипящее или «хрипящее» дыхание, раздувание ноздрей, втягивание гибких участков грудной клетки при вдохе.
При пневмомедиастинуме и пневмотораксе также заметны периоральный цианоз и акроцианоз, тоны сердца приглушены. Обморок характерен для резкой утечки газа в плевральную полость. Тяжелая форма пневмоперикарда проявляется падением артериального давления, тахикардией, глухотой и нерегулярным сердцебиением. В рамках синдрома подкожной эмфиземы неонатолог замечает вздутие грудной клетки, крепитацию при пальпации.
Ассоциированные симптомы: Одышка. Пониженное АД.
При пневмомедиастинуме и пневмотораксе также заметны периоральный цианоз и акроцианоз, тоны сердца приглушены. Обморок характерен для резкой утечки газа в плевральную полость. Тяжелая форма пневмоперикарда проявляется падением артериального давления, тахикардией, глухотой и нерегулярным сердцебиением. В рамках синдрома подкожной эмфиземы неонатолог замечает вздутие грудной клетки, крепитацию при пальпации.
Ассоциированные симптомы: Одышка. Пониженное АД.
Possible complications
Бессимптомные варианты синдрома протекают в простой форме и, как правило, спонтанно уменьшаются. Негативные последствия наблюдаются у новорожденных с сопутствующими заболеваниями, факторами риска. Наиболее опасен пневмоперикард, чреватый тампонадой сердца, коллапсом и летальным исходом. При пневмотораксе у 15% детей развивается стойкая легочная гипертензия, что приводит к снижению легочного кровотока, шунту крови.
Diagnostics
Обследование новорожденного начинается с осмотра кожи, подсчета частоты дыхания, аускультации легких и сердца. Врач-неонатолог тщательно собирает информацию о беременности, течении родов и медицинских процедурах (особенно кислородной терапии) в первые часы жизни ребенка. Для подтверждения синдрома утечки требуются результаты лабораторных и инструментальных исследований, из которых обычно используются:
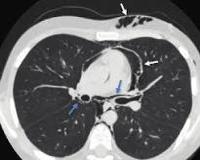
• Рентгенография легких. При интерстициальной эмфиземе обнаруживают кистозное и линейное просветление в легких, у новорожденных с пневмотораксом - скопление воздуха в плевральной полости, сопровождающееся коллапсом легкого, смещением средостения в здоровую сторону. При пневмотораксе видна окружность воздуха вокруг сердца.
• Рентгенография органов брюшной полости. Попадание большого количества газа в брюшную полость может вызвать напряжение брюшной стенки, что требует дифференциации от острой хирургической патологии. При синдроме утечки воздух, собранный в верхней части брюшной полости, выглядит как освещенные участки на фото.
• УЗИ сердца. Подозрение на пневмоперикард, сильное ухудшение сердечной деятельности - показания к эхокардиографии. Исследование показывает тампонаду сердца, снижение сократимости и нарушения процессов расширения. При необходимости снимают ЭКГ для дальнейшего исследования сердца.
• Кровавые анализы. Нет характерных отклонений в анализе крови и анализе глюкозы. Биохимическое исследование выявляет ацидоз, возможно, нарушение электролитного баланса. Анализ газового состава крови подтверждает гиперкапнию, гипоксемию.
• Рентгенография легких. При интерстициальной эмфиземе обнаруживают кистозное и линейное просветление в легких, у новорожденных с пневмотораксом - скопление воздуха в плевральной полости, сопровождающееся коллапсом легкого, смещением средостения в здоровую сторону. При пневмотораксе видна окружность воздуха вокруг сердца.
• Рентгенография органов брюшной полости. Попадание большого количества газа в брюшную полость может вызвать напряжение брюшной стенки, что требует дифференциации от острой хирургической патологии. При синдроме утечки воздух, собранный в верхней части брюшной полости, выглядит как освещенные участки на фото.
• УЗИ сердца. Подозрение на пневмоперикард, сильное ухудшение сердечной деятельности - показания к эхокардиографии. Исследование показывает тампонаду сердца, снижение сократимости и нарушения процессов расширения. При необходимости снимают ЭКГ для дальнейшего исследования сердца.
• Кровавые анализы. Нет характерных отклонений в анализе крови и анализе глюкозы. Биохимическое исследование выявляет ацидоз, возможно, нарушение электролитного баланса. Анализ газового состава крови подтверждает гиперкапнию, гипоксемию.
Treatment
В неонатологии подходы к лечению зависят от типа синдрома, степени его тяжести. При незначительной интерстициальной эмфиземе, а также при небольших утечках воздуха в полость тела специалисты предпочитают подождать и увидеть подход. У большинства новорожденных состояние стабилизируется через 1-2 дня без медицинского вмешательства. При более тяжелых вариантах синдрома назначают:
• Позиционная терапия. Его используют при тяжелой интерстициальной эмфиземе, помещая ребенка на пораженную сторону, чтобы уменьшить утечку воздуха. Боковое положение также помогает улучшить оксигенацию здорового легкого.
• Плевральная пункция. Декомпрессия легкого путем удаления газа через иглу или катетер способствует быстрому восстановлению нормального внешнего дыхания, исчезновению одышки и цианоза. При массивном пневмотораксе дренаж устанавливают до нормализации состояния новорожденного.
• Пункция перикарда. При подозрении на тампонаду сердца из-за синдрома утечки воздух немедленно удаляют с помощью шприца с иглой под постоянным ультразвуковым контролем. У ребенка сразу улучшается сердечная деятельность, нормализуется артериальное давление.
• Коррекция параметров вентиляции. Детям, проходящим кислородную терапию, необходимо постепенно снижать расход кислорода и среднее давление в дыхательных путях. Для этого подбираются минимально возможные параметры вентиляции, которые обеспечат нормальный газовый состав крови.
• Позиционная терапия. Его используют при тяжелой интерстициальной эмфиземе, помещая ребенка на пораженную сторону, чтобы уменьшить утечку воздуха. Боковое положение также помогает улучшить оксигенацию здорового легкого.
• Плевральная пункция. Декомпрессия легкого путем удаления газа через иглу или катетер способствует быстрому восстановлению нормального внешнего дыхания, исчезновению одышки и цианоза. При массивном пневмотораксе дренаж устанавливают до нормализации состояния новорожденного.
• Пункция перикарда. При подозрении на тампонаду сердца из-за синдрома утечки воздух немедленно удаляют с помощью шприца с иглой под постоянным ультразвуковым контролем. У ребенка сразу улучшается сердечная деятельность, нормализуется артериальное давление.
• Коррекция параметров вентиляции. Детям, проходящим кислородную терапию, необходимо постепенно снижать расход кислорода и среднее давление в дыхательных путях. Для этого подбираются минимально возможные параметры вентиляции, которые обеспечат нормальный газовый состав крови.
Forecast
При неосложненном течении синдрома происходит самопроизвольное исчезновение симптомов. Менее благоприятный прогноз у детей с факторами риска, находящихся на ИВЛ, у которых может развиться сердечно-легочная недостаточность, тампонада сердца. Профилактика синдрома подтекания заключается в правильном выборе настроек аппарата ИВЛ для новорожденных, антенатальной защите плода для предотвращения врожденных заболеваний дыхательной системы.
References
1. Неонатология / Н.П. Шабалов. 2020.
2. Ведение новорожденных с респираторным дистресс-синдромом. Клинические рекомендации под редакцией академика РАН Н.Н. Володина. 2016.
3. Синдром утечки воздуха при респираторной терапии у новорожденных с экстремально низкой массой тела/ О.Э. Миткинов, И.Е. Голуб// Российский вестник детской хирургии, анестезиологии и реаниматологии. 2012.
4. Детская анестезиология и реаниматология/ В.А. Михельсон, В.А. Гребенников. 2001.
2. Ведение новорожденных с респираторным дистресс-синдромом. Клинические рекомендации под редакцией академика РАН Н.Н. Володина. 2016.
3. Синдром утечки воздуха при респираторной терапии у новорожденных с экстремально низкой массой тела/ О.Э. Миткинов, И.Е. Голуб// Российский вестник детской хирургии, анестезиологии и реаниматологии. 2012.
4. Детская анестезиология и реаниматология/ В.А. Михельсон, В.А. Гребенников. 2001.