Другие названия и синонимы
Foreign bodies of the lungs and pleura.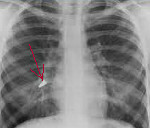
МКБ-10 коды
|
|
Описание
Инородные тела легких и плевры. Посторонние предметы, расположенные в альвеолярной ткани или плевральной полости и способные вызывать развитие патологических состояний. Пребывание в легких мелких посторонних предметов протекает бессимптомно. Средние и крупные инородные тела вызывают кашель с гнойной мокротой, жар, кровохарканье. При расположении в плевральной полости плеводермальные свищи образуются с гнойным секретом. Диагноз основывается на анамнезе, данных лучевых методов исследования органов грудной клетки, бронхоскопии. Патологические включения удаляются хирургическим путем.
Дополнительные факты
Инородные тела из легких, плевры встречаются редко. Обнаружение инородных тел в грудной полости составляет от 2 до 3% у всех пациентов отделений грудной хирургии с поражениями грудной клетки. Большинство жертв - взрослые мужчины. Небольшие включения инородного металла (до 1 см) инкапсулированы и, как правило, не вызывают значительных повреждений. Большие посторонние предметы вызывают гнойные процессы в плевре и легких. Фрагменты, взятые из легких, инфицированы в 70-98% случаев, пули - в 35-36%. Инородные тела из плевральной полости засеваются в меньшей степени патогенными микроорганизмами.
Причины
Инородные тела паренхимы и легочной плевры обнаруживаются в основном во время боевых действий, вооруженных конфликтов и террористических актов. Описаны несколько случаев обнаружения таких тел, не связанных с применением огнестрельного оружия. В зависимости от пути поступления в органы, ткани и полости дыхательной системы причины появления патологических включений подразделяются на:
• Огнестрельные ранения. Наиболее распространенным этиофактором для введения посторонних предметов в паренхиму легкого и в плевральную полость являются разрушенные раны. Пули с меньшей вероятностью могут застрять в тканях человеческого тела, обычно наносится ущерб, который они вызывают. Вторичные посторонние предметы (щепа, предметы одежды), попадающие в грудную клетку с помощью огнестрельного оружия, встречаются еще реже.
• ятрогенные агенты. Инородные тела ятрогенного происхождения обычно обнаруживаются в плевральной полости через некоторое время после операции в области грудной клетки. Это могут быть забытые марлевые салфетки в хирургической ране, сломанные щипцы для биопсии, кусочки дренажных трубок, материал, ранее использовавшийся для герметизации туберкулезных пещер.
• Повреждения, отличные от пули. Преднамеренно повреждается тело другого человека в легочной ткани или в плевральной полости, остаются осколки ножей, осколки стекла. Острые предметы (иглы) иногда преднамеренно вводят в грудную полость для самоконтроля у пациентов с психическими заболеваниями. Инородные тела в верхних дыхательных путях пищевода могут вызвать язвы под давлением органов и мигрировать в легкие.
• Огнестрельные ранения. Наиболее распространенным этиофактором для введения посторонних предметов в паренхиму легкого и в плевральную полость являются разрушенные раны. Пули с меньшей вероятностью могут застрять в тканях человеческого тела, обычно наносится ущерб, который они вызывают. Вторичные посторонние предметы (щепа, предметы одежды), попадающие в грудную клетку с помощью огнестрельного оружия, встречаются еще реже.
• ятрогенные агенты. Инородные тела ятрогенного происхождения обычно обнаруживаются в плевральной полости через некоторое время после операции в области грудной клетки. Это могут быть забытые марлевые салфетки в хирургической ране, сломанные щипцы для биопсии, кусочки дренажных трубок, материал, ранее использовавшийся для герметизации туберкулезных пещер.
• Повреждения, отличные от пули. Преднамеренно повреждается тело другого человека в легочной ткани или в плевральной полости, остаются осколки ножей, осколки стекла. Острые предметы (иглы) иногда преднамеренно вводят в грудную полость для самоконтроля у пациентов с психическими заболеваниями. Инородные тела в верхних дыхательных путях пищевода могут вызвать язвы под давлением органов и мигрировать в легкие.
Патогенез
Реакция организма на попадание инородного тела в альвеолярную ткань или плевру зависит от его размера, свойств и расположения. Мелкие металлические частицы, расположенные удаленно от корней легких, инкапсулированы. Мембрана соединительной ткани, которая образуется вокруг них без нагноения, отделяет такой объект от здоровых тканей. Когда крупные органы попадают в дыхательный отдел, нет полного стирания раневого канала; кровотечение не проходит в течение нескольких месяцев. Основное внимание уделяется хроническому интерстициальному воспалению. Течение пневмонии волнообразное, прогрессирующее с постепенным распространением процесса вдоль сосудистого русла и межальвеолярной перегородки.
Отторжение неметаллических частиц почти всегда происходит путем первичного нагноения. Наличие инородных включений в паренхиме часто вызывает развитие абсцесса или гангрены легких. При опорожнении гнойной капсулы в просвет большого бронха инородное тело может самостоятельно забиться при вдыхании и создать дезинфицированную полость. Крупные (особенно ятрогенные, неметаллические) инородные плевральные объекты вызывают развитие эмпиемы, чаще всего изобретаемой при наличии плеврального свища.
Отторжение неметаллических частиц почти всегда происходит путем первичного нагноения. Наличие инородных включений в паренхиме часто вызывает развитие абсцесса или гангрены легких. При опорожнении гнойной капсулы в просвет большого бронха инородное тело может самостоятельно забиться при вдыхании и создать дезинфицированную полость. Крупные (особенно ятрогенные, неметаллические) инородные плевральные объекты вызывают развитие эмпиемы, чаще всего изобретаемой при наличии плеврального свища.
Классификация
Органы, чуждые плевре, легкие можно классифицировать из-за проглатывания в дыхательной системе. По своему положению в легочной ткани они делятся на посторонние включения кортикальной, средней и радикальной зон, плевральные спайки. Посторонние предметы могут находиться справа, слева или в обоих отделах грудной клетки. Особое клиническое значение имеет диаметр частиц, попавших в плевру или легкое. По размеру посторонние предметы подразделяются на мелкие (менее 1 см), средние (1-2 см), крупные (более 2 см).
Клиническая картина
Сразу после попадания постороннего предмета в легкие ощущается боль в груди вдоль раневого канала, рана кровоточит. Позже, инородные тела относительно небольших размеров могут не показывать свое присутствие в течение длительного периода (годы или десятилетия). Импульс для распространения медленного воспаления обычно заключается в снижении функции факторов иммунной защиты. У больного боль в груди, кашель. Гнойная желто-зеленая мокрота отделяется. Часто включается кровохарканье, иногда развивается легочное кровотечение. Температура тела повышается до температуры.
Заболевание проявляется как хроническая пневмония. Периоды ремиссии сопровождаются обострениями. Каждый последующий эпизод характеризуется более тяжелыми проявлениями по сравнению с предыдущим обострением. Лихорадочный период длится дольше, кровохарканье включается чаще и более интенсивно. Одышка, симптомы общей интоксикации усиливаются. Крупные посторонние частицы не позволяют ране каналу очищаться в течение двух месяцев и более. Боль в области раны ощущается длительное время, сопровождается клинической картиной гнойного процесса в легких. Дренирование образовавшегося абсцесса в бронхах сопровождается выделением большого количества (полного рта) мокроты с гнилостным запахом.
Когда в плевре есть инородный предмет, развивается хронический, часто переполненный абсцесс. Со стороны поражения наблюдаются боли в груди, эпизоды лихорадки с ознобом, непродуктивный кашель, одышка при физической нагрузке. Болезнь прогрессирует постепенно. Хроническая дыхательная недостаточность развивается. Кашель становится постоянным, появляется одышка в покое. Пациент чувствует сильную слабость, усталость. Аппетит снижен, пациент явно худеет, грудная клетка деформирована. Абсцесс характеризуется наличием плевральных свищей.
Ассоциированные симптомы: Боль в грудной клетке. Кашель. Кровохарканье. Мокрота. Нехватка воздуха. Одышка. Озноб. Пальцы - барабанные палочки.
Заболевание проявляется как хроническая пневмония. Периоды ремиссии сопровождаются обострениями. Каждый последующий эпизод характеризуется более тяжелыми проявлениями по сравнению с предыдущим обострением. Лихорадочный период длится дольше, кровохарканье включается чаще и более интенсивно. Одышка, симптомы общей интоксикации усиливаются. Крупные посторонние частицы не позволяют ране каналу очищаться в течение двух месяцев и более. Боль в области раны ощущается длительное время, сопровождается клинической картиной гнойного процесса в легких. Дренирование образовавшегося абсцесса в бронхах сопровождается выделением большого количества (полного рта) мокроты с гнилостным запахом.
Когда в плевре есть инородный предмет, развивается хронический, часто переполненный абсцесс. Со стороны поражения наблюдаются боли в груди, эпизоды лихорадки с ознобом, непродуктивный кашель, одышка при физической нагрузке. Болезнь прогрессирует постепенно. Хроническая дыхательная недостаточность развивается. Кашель становится постоянным, появляется одышка в покое. Пациент чувствует сильную слабость, усталость. Аппетит снижен, пациент явно худеет, грудная клетка деформирована. Абсцесс характеризуется наличием плевральных свищей.
Ассоциированные симптомы: Боль в грудной клетке. Кашель. Кровохарканье. Мокрота. Нехватка воздуха. Одышка. Озноб. Пальцы - барабанные палочки.
|
|
Возможные осложнения
Ранние осложнения слепых ран включают пневмоторакс, гемоторакс, ателектаз сегмента, доли или легкого. Позднее неизвлеченные органы средних и крупных размеров всегда вызывают хроническое воспаление или нагноение, могут потенцировать абсцесс легкого или его гангрену. Инородные частицы плевры вызывают возникновение эмпиемы, очень редко являются причиной появления опухолей. Длительный патологический процесс приводит к дыхательной недостаточности и легочно-сердечной недостаточности. Наличие инородных частиц в органах дыхания часто осложняется легочным кровотечением, образованием бронхоэктазов.
Диагностика
Инородные включения легких, плевры диагностируются грудными хирургами. Правильно собранный анамнез позволяет уточнить наличие и характер травм грудной клетки и выяснить, проводились ли хирургические вмешательства в этой области. При осмотре выявлены аномалии, характерные для хронического воспалительного процесса дыхательной системы. В запущенных случаях наблюдается цианоз кожи, деформация грудной клетки, половина ее с задержкой дыхания, утолщение терминальных фаланг пальцев в соответствии с типом голеней, изменения в ногтях в соответствии с типом часовых очков. плеврокожные свищи. Окончательный диагноз устанавливается с использованием:
• Физические данные. Патогномоничные признаки наличия инородного тела в легких или плевре отсутствуют. Физические исследования помогают определить обострение хронического гнойного воспалительного процесса. При обнаружении инородного тела в легких можно услышать сухие и многослойные, влажные породы. Дыхание при эмпиеме плевры слабое в нижних отделах соответствующей половины грудной клетки или не проводится.
• Рентгенологическое исследование легких. Они являются основными методами диагностики. Рентген и КТ легких показывают рентгеноконтрастные инородные объекты, заключенные в полость, окруженную зоной перифокального воспаления или пневмосклероза. Бронхография может обнаружить бронхиальные деформации и вторичные бронхоэктазы. Наличие непрозрачных частиц обнаруживается с помощью плеврографии, фистулографии.
Относится к дополнительным методам исследования. Если патологическое тело находится рядом с большим бронхом, редко можно сделать эндоскопически видимой его поверхность и удалить включение пинцетом. Наличие гноя, контаминация крови в дренажном бронхе, чаще обнаруживается при бронхоскопическом исследовании.
Для выявления маркеров воспаления диагностические мероприятия дополняются лабораторными исследованиями. Чтобы выяснить степень дыхательной или легочной сердечной недостаточности, определяют насыщение крови кислородом, исследуют функцию внешнего дыхания и проводят электрокардиографию. При необходимости обратитесь к пульмонологу, кардиологу, фтизиатру или онкологу. Видео торакоскопия проводится в неясных случаях.
• Физические данные. Патогномоничные признаки наличия инородного тела в легких или плевре отсутствуют. Физические исследования помогают определить обострение хронического гнойного воспалительного процесса. При обнаружении инородного тела в легких можно услышать сухие и многослойные, влажные породы. Дыхание при эмпиеме плевры слабое в нижних отделах соответствующей половины грудной клетки или не проводится.
• Рентгенологическое исследование легких. Они являются основными методами диагностики. Рентген и КТ легких показывают рентгеноконтрастные инородные объекты, заключенные в полость, окруженную зоной перифокального воспаления или пневмосклероза. Бронхография может обнаружить бронхиальные деформации и вторичные бронхоэктазы. Наличие непрозрачных частиц обнаруживается с помощью плеврографии, фистулографии.
Относится к дополнительным методам исследования. Если патологическое тело находится рядом с большим бронхом, редко можно сделать эндоскопически видимой его поверхность и удалить включение пинцетом. Наличие гноя, контаминация крови в дренажном бронхе, чаще обнаруживается при бронхоскопическом исследовании.
Для выявления маркеров воспаления диагностические мероприятия дополняются лабораторными исследованиями. Чтобы выяснить степень дыхательной или легочной сердечной недостаточности, определяют насыщение крови кислородом, исследуют функцию внешнего дыхания и проводят электрокардиографию. При необходимости обратитесь к пульмонологу, кардиологу, фтизиатру или онкологу. Видео торакоскопия проводится в неясных случаях.
Лечение
Инородные тела должны быть удалены при первой обработке раны. Если такая обработка не была выполнена, последующая тактика ведения пациента зависит от положения и размера предмета. Небольшие инкапсулированные частицы, которые не наносят вреда пациенту, не следует удалять из-за высокого риска интра- и послеоперационных осложнений. Крупные объекты любого местоположения, а также объекты среднего размера, которые поддерживают воспалительный процесс или располагаются вблизи корней легких, основных сосудов, должны быть удалены.
Минимально инвазивные хирургические вмешательства являются предпочтительными. Плевральные или субплевральные инородные тела удаляются с помощью видеоторакоскопического доступа. Объекты рядом с большими бронхами иногда могут быть удалены во время фибробронхоскопии. В других случаях выполняется торакотомия. При одновременных гнойных процессах, бронхоэктазии, экономическая резекция легких проводится на фоне антибактериальной терапии. В послеоперационном периоде продолжается лечение антибиотиками, рекомендуются физиотерапевтические процедуры, физиотерапевтические упражнения.
Минимально инвазивные хирургические вмешательства являются предпочтительными. Плевральные или субплевральные инородные тела удаляются с помощью видеоторакоскопического доступа. Объекты рядом с большими бронхами иногда могут быть удалены во время фибробронхоскопии. В других случаях выполняется торакотомия. При одновременных гнойных процессах, бронхоэктазии, экономическая резекция легких проводится на фоне антибактериальной терапии. В послеоперационном периоде продолжается лечение антибиотиками, рекомендуются физиотерапевтические процедуры, физиотерапевтические упражнения.
Список литературы
1. Инородные тела грудной клетки: диагностика и хирургическое лечение/ Колос А.И., Джиешев Ж.А., Айтбаева А., Герасимова М.В. Клиническая медицина Казахстана. 2015 - №4.
2. Хирургические болезни/ Гарелик П.В., Макшанов И.Я., Мармыш Г.Г. 2003.
3. Гнойные заболевания легких и плевры/ Голуб А.М., Алексеев С.А. 2012.
4. Foreign вodies in Pleura and сhest Wall/ Dov Weissberg, Dorit Weissberg-Kasav// The Annals Of Thoracic Surgery - 2008 - Т.86, №3.
2. Хирургические болезни/ Гарелик П.В., Макшанов И.Я., Мармыш Г.Г. 2003.
3. Гнойные заболевания легких и плевры/ Голуб А.М., Алексеев С.А. 2012.
4. Foreign вodies in Pleura and сhest Wall/ Dov Weissberg, Dorit Weissberg-Kasav// The Annals Of Thoracic Surgery - 2008 - Т.86, №3.