Другие названия и синонимы
Injuries of the diaphragm.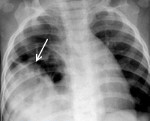
МКБ-10 коды
|
|
Описание
Это повреждение брюшного барьера в результате воздействия внешних факторов. С небольшими перерывами симптомы стираются. Обширные закрытые травмы могут проявляться признаками сдавления легких, внутреннего кровотечения, нарушения желудка или кишечника. При открытых ранах появляются симптомы нарушения целостности органов грудной клетки и (или) брюшной полости. Патология диагностируется с помощью обследования, физических данных, ультразвукового и лучевого методов исследования грудной и брюшной полостей, грудной или лапароскопии. После выявления дефекта диафрагмы проводится его хирургическая коррекция.
Дополнительные факты
Повреждения диафрагмы встречаются в 0,5-5% случаев всех травм вместе взятых. Разрыв органа с закрытой раной происходит чаще всего на стыке его мышечной и сухожильной частей. Размер образовавшегося дефекта может значительно варьироваться (от 2 до 20 см). Из-за анатомических особенностей тела, повреждение левого купола преобладает. Двусторонние и множественные разрывы обнаруживаются редко. Повреждение диафрагмы с открытой раной может быть расположено в любой ее части. Из-за трудностей диагностики у 50-70% пострадавших диафрагмальный дефект не обнаруживается прижизненно. Пациенты умирают от тяжелой комбинированной травмы груди или живота, поздних осложнений от невыявленного состояния.
Причины
• Причиной повреждений открытой диафрагмы является огнестрельное ранение в брюшную полость или колото-резаное ранение, которое чаще встречается во время боевых действий.
• В мирное время преобладают закрытые травмы в результате дорожно-транспортных происшествий во время падения с высоты.
• Сжатие грудной клетки или живота при сжатии тяжелым предметом иногда приводит к разрыву диафрагмы.
Ранее считалось, что повышение внутрибрюшного давления во время чихания, кашля, рвоты, а также у женщин во время родов может привести к аналогичной травме. Современные экспериментальные исследования в области общей хирургии и травм показывают, что в таких случаях врожденное истончение мышечного слоя диафрагмы становится предпосылкой разрыва.
• В мирное время преобладают закрытые травмы в результате дорожно-транспортных происшествий во время падения с высоты.
• Сжатие грудной клетки или живота при сжатии тяжелым предметом иногда приводит к разрыву диафрагмы.
Ранее считалось, что повышение внутрибрюшного давления во время чихания, кашля, рвоты, а также у женщин во время родов может привести к аналогичной травме. Современные экспериментальные исследования в области общей хирургии и травм показывают, что в таких случаях врожденное истончение мышечного слоя диафрагмы становится предпосылкой разрыва.
Патогенез
Открытые повреждения диафрагмы очень редко изолированы. Как правило, острый режущий предмет или пуля (с огнестрельным ранением) проходит из грудной полости в брюшную полость или наоборот, травмируя диафрагму, а также соседние ткани и органы. При закрытой ране разрывы диафрагмы вызваны чрезмерным натяжением органов в результате сдавливания ребер или живота. Дефект в брюшной обструкции может также сформироваться, когда это повреждено фрагментами ребер.
Из-за разницы в давлении в груди и брюшной полости желудок, кишечные петли, селезенка, реже выпадение печени и желчного пузыря в грудную клетку, сдавливание легких и средостения, и может сокращаться в образовавшейся дыре. Повреждение крупных сосудов вызывает массивное внутреннее кровотечение. Плевральные листы, прилегающие к диафрагме, имеют большое количество болевых рецепторов. Раздражение этих рецепторов из-за чрезмерного напряжения плевры из-за пролапса или повреждения органов, повреждения других органов и массивной кровопотери усиливают развитие травматического шока.
Из-за разницы в давлении в груди и брюшной полости желудок, кишечные петли, селезенка, реже выпадение печени и желчного пузыря в грудную клетку, сдавливание легких и средостения, и может сокращаться в образовавшейся дыре. Повреждение крупных сосудов вызывает массивное внутреннее кровотечение. Плевральные листы, прилегающие к диафрагме, имеют большое количество болевых рецепторов. Раздражение этих рецепторов из-за чрезмерного напряжения плевры из-за пролапса или повреждения органов, повреждения других органов и массивной кровопотери усиливают развитие травматического шока.
Классификация
Классификация.
В зависимости от местоположения места разрыва возникают травмы левого или правого купола диафрагмы, а также нарушение целостности его мышц или сухожилий. Повреждения органов могут быть единичными и множественными, изолированными или сочетаться с другими травматическими повреждениями. Разделение повреждений брюшной перегородки имеет большое клиническое значение:• В основном с травмами живота. Признаки травмы живота преобладают. Травмы ОГК незначительны. Здесь нет феномена гемо- или пневмоторакса.
• С доминирующими поражениями грудной клетки. Симптомы тяжелой травмы плевры и легких, тяжелая дыхательная недостаточность.
• С признаками травмы грудной и брюшной полости. Проявления повреждений органов двух полостей выражены.
Клиническая картина
Клинические проявления диафрагмального повреждения широко варьируются в зависимости от размера разрыва и наличия сочетанного повреждения других органов. Патогномоничным симптомом диафрагмальной травмы является боль в мечевидном отростке грудины. Иногда случаются икоты, которые невозможно остановить. При открытых травмах всегда имеется глубокий раневой канал, который часто имеет выход. Рана с повреждением брюшной полости характеризуется изображением острого живота. Жертвы жалуются на сильную боль, усиливающуюся при ощутимой боли в животе, которая может быть острой или тупой, разлитой или локализованной. Выраженный болевой синдром часто сопровождается рвотой. Пациент занимает вынужденную позицию, беспокойный.
При одновременном повреждении OGC пациент беспокоится об острой боли в груди и затрудненном дыхании. При вдохе со стороны впуска раны слышен звук «сосания». При выдохе или кашле воздух удаляется из раны вместе со вспененной кровью. Подкожная эмфизема появляется и увеличивается. В области груди, шеи и лица появляется быстро распространяющийся отек, во время которого ощущается характерный хруст. Повреждения грудной клетки с повреждением диафрагмы часто сопровождаются кровохарканьем. Из-за раздражения большого количества париетальных и висцеральных рецепторов плевральной доли может развиться легочный шок, характеризующийся нарушением гемодинамики и тяжелой дыхательной недостаточностью.
Резкое снижение артериального давления, тахикардия, бледность кожи, слабость, нарушение сознания наблюдаются при значительной кровопотере из-за повреждения крупных кровеносных сосудов. При выпадении внутренних органов в грудной полости появляются признаки сдавления легких, смещения средостения. У пострадавшего появляется одышка при малейшем усилии и в покое. Кожа приобретает синюшный оттенок. Наблюдается учащенное сердцебиение и нарушения ритма сердца.
Ассоциированные симптомы: Боль в груди слева. Боль в грудной клетке. Икота. Кровохарканье. Одышка. Подкожная эмфизема. Рвота. Ретикулоцитоз. Холодный пот.
При одновременном повреждении OGC пациент беспокоится об острой боли в груди и затрудненном дыхании. При вдохе со стороны впуска раны слышен звук «сосания». При выдохе или кашле воздух удаляется из раны вместе со вспененной кровью. Подкожная эмфизема появляется и увеличивается. В области груди, шеи и лица появляется быстро распространяющийся отек, во время которого ощущается характерный хруст. Повреждения грудной клетки с повреждением диафрагмы часто сопровождаются кровохарканьем. Из-за раздражения большого количества париетальных и висцеральных рецепторов плевральной доли может развиться легочный шок, характеризующийся нарушением гемодинамики и тяжелой дыхательной недостаточностью.
Резкое снижение артериального давления, тахикардия, бледность кожи, слабость, нарушение сознания наблюдаются при значительной кровопотере из-за повреждения крупных кровеносных сосудов. При выпадении внутренних органов в грудной полости появляются признаки сдавления легких, смещения средостения. У пострадавшего появляется одышка при малейшем усилии и в покое. Кожа приобретает синюшный оттенок. Наблюдается учащенное сердцебиение и нарушения ритма сердца.
Ассоциированные симптомы: Боль в груди слева. Боль в грудной клетке. Икота. Кровохарканье. Одышка. Подкожная эмфизема. Рвота. Ретикулоцитоз. Холодный пот.
Возможные осложнения
Из-за хорошего кровоснабжения диафрагмы повреждения этого органа часто осложняются кровотечением в брюшную полость или в грудную клетку. Были описаны случаи смерти пациентов из-за потери крови из-за травмы брюшного барьера во время плевральной пункции. В то же время травмы брюшной полости, не диагностированные через несколько дней, приводят к развитию перитонита. Массивные изменения в грудной клетке часто сопровождаются легочно-легочным шоком. Из-за трудностей в диагностике, небольшие повреждения диафрагмы часто остаются незамеченными, позже возникают травматические диафрагмальные грыжи. Страшным осложнением таких грыж является нарушение результирующего разрыва внутренних органов с последующим некрозом их стенок, развитием кишечной непроходимости, перитонитом.
|
|
Диагностика
Диагностическое исследование подозрения на травму диафрагмы включает травматологов, грудных и брюшных хирургов В случае массивной раны явными симптомами разрыва брюшного барьера считаются выпадение живота из раны на груди, отток из нее желчи, содержимого желудка или кишечника. Часто бывает трудно обнаружить небольшое повреждение перегородки из-за проникающей травмы груди или живота из-за серьезного общего состояния жертвы. Наличие дефекта в диафрагме выявляется следующими методами:
• Проверка и физические данные. При осмотре открытой раны оценивается состояние входного и выходного отверстий, определяется ход раневого канала. Иногда можно обнаружить дефект, образованный при пальпации прохождения раны пальцем. Иногда наблюдается асимметрия живота или грудной клетки. Разрывы диафрагмы обозначаются наличием перитонеальных симптомов и непрозрачности в плоских областях живота с повреждением грудной клетки, укорочением легкого или тимпанитом, ослаблением дыхания при поражениях брюшной полости. При аускультации легких могут быть слышны кишечные звуки.
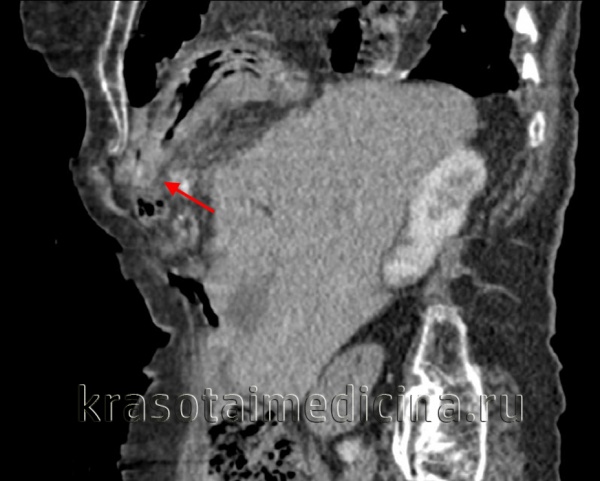
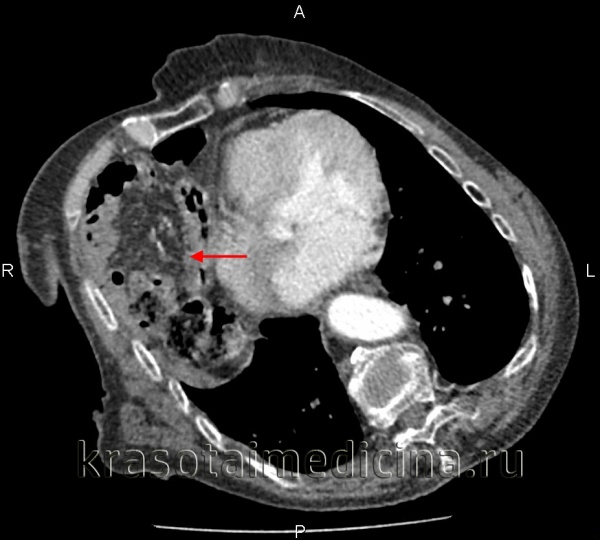
• Радиационная диагностика. Выполнены рентгенография и КТ грудной полости, КТ брюшной полости. Разрыв на рентгенограмме можно обнаружить только при выпадении органов пищеварения в области грудной клетки. Для выяснения местоположения травматического дефекта брюшной перегородки проводится дифференциальная диагностика травм и расслабления тела, проводится контрастная рентгенография желудка или ирригография. В левой половине грудной клетки видны петли желудка или кишечника, определяется смещение пищевода.
• Ультразвуковое исследование. УЗИ ОБП и УЗИ плевральной полости подтверждают наличие диафрагмального дефекта, смещение ОБП, наличие свободной жидкости в обеих полостях. Существует высокое положение одного из куполов диафрагмы. Разрыв левой стороны сопровождается отделением плевральных листьев с появлением разнородного содержимого между ними. При наличии дефекта на правой стороне обнаруживается необычно высокое расположение печени - ее верхняя граница может находиться на уровне второго ребра.
• Лапароскопия, видеоторакоскопия. Это самые информативные методы диагностики. Включить визуализацию и локализацию переломов органов. Они используются в сложных случаях, также для распознавания травм с расслаблением диафрагмы. Видео-торакоскопия проводится осторожно, с верхним доступом из-за риска повреждения органов выпадения.
КТ молочной железы. Травматическое событие кишечника, сальника в грудной полости.
• Проверка и физические данные. При осмотре открытой раны оценивается состояние входного и выходного отверстий, определяется ход раневого канала. Иногда можно обнаружить дефект, образованный при пальпации прохождения раны пальцем. Иногда наблюдается асимметрия живота или грудной клетки. Разрывы диафрагмы обозначаются наличием перитонеальных симптомов и непрозрачности в плоских областях живота с повреждением грудной клетки, укорочением легкого или тимпанитом, ослаблением дыхания при поражениях брюшной полости. При аускультации легких могут быть слышны кишечные звуки.
• Радиационная диагностика. Выполнены рентгенография и КТ грудной полости, КТ брюшной полости. Разрыв на рентгенограмме можно обнаружить только при выпадении органов пищеварения в области грудной клетки. Для выяснения местоположения травматического дефекта брюшной перегородки проводится дифференциальная диагностика травм и расслабления тела, проводится контрастная рентгенография желудка или ирригография. В левой половине грудной клетки видны петли желудка или кишечника, определяется смещение пищевода.
• Ультразвуковое исследование. УЗИ ОБП и УЗИ плевральной полости подтверждают наличие диафрагмального дефекта, смещение ОБП, наличие свободной жидкости в обеих полостях. Существует высокое положение одного из куполов диафрагмы. Разрыв левой стороны сопровождается отделением плевральных листьев с появлением разнородного содержимого между ними. При наличии дефекта на правой стороне обнаруживается необычно высокое расположение печени - ее верхняя граница может находиться на уровне второго ребра.
• Лапароскопия, видеоторакоскопия. Это самые информативные методы диагностики. Включить визуализацию и локализацию переломов органов. Они используются в сложных случаях, также для распознавания травм с расслаблением диафрагмы. Видео-торакоскопия проводится осторожно, с верхним доступом из-за риска повреждения органов выпадения.
КТ молочной железы. Травматическое событие кишечника, сальника в грудной полости.
Лечение
Чтобы снизить смертность, устранение опасных для жизни состояний, которые осложняют диафрагмальные поражения, должно быть сделано как можно скорее и начинаться на догоспитальном этапе. Адекватная анальгезия назначается. Кровотечение останавливается, и ОЦК восстанавливается путем внутривенного вливания коллоидных заменителей плазмы и кристаллоидных растворов. Проницаемость дыхательных путей восстанавливается, подается увлажненный кислород. Низкое кровяное давление прекращается введением аминов под давлением.
В хирургическом стационаре проводится предоперационная подготовка, в том числе устранение пневмо- и гемоторакса, постановка назогастральной трубки и устранение содержимого желудка. Все эти мероприятия проводятся в контексте проводимой инфузионной терапии. Непосредственно во время операции проводится кровотечение из кровоточащих сосудов, восстанавливается целостность внутренних органов и удаляется патологическое содержимое из полостей.
Объем хирургического вмешательства зависит от длительности поражения и состояния органов, смещенных в плевральную полость (при наличии сходной патологии). Из-за отсутствия сильных спаек в течение нескольких часов или дней после травмы, снижение легко достигается с помощью лапаротомного доступа. Если эта манипуляция невозможна или органы повреждены, также выполняется торакотомия. После восстановления нормального расположения внутренних органов дефект диафрагмы ушивают. В послеоперационном периоде жизненно важные функции контролируются и корректируются, назначается антибактериальная терапия.
В хирургическом стационаре проводится предоперационная подготовка, в том числе устранение пневмо- и гемоторакса, постановка назогастральной трубки и устранение содержимого желудка. Все эти мероприятия проводятся в контексте проводимой инфузионной терапии. Непосредственно во время операции проводится кровотечение из кровоточащих сосудов, восстанавливается целостность внутренних органов и удаляется патологическое содержимое из полостей.
Объем хирургического вмешательства зависит от длительности поражения и состояния органов, смещенных в плевральную полость (при наличии сходной патологии). Из-за отсутствия сильных спаек в течение нескольких часов или дней после травмы, снижение легко достигается с помощью лапаротомного доступа. Если эта манипуляция невозможна или органы повреждены, также выполняется торакотомия. После восстановления нормального расположения внутренних органов дефект диафрагмы ушивают. В послеоперационном периоде жизненно важные функции контролируются и корректируются, назначается антибактериальная терапия.
Список литературы
1. Травматология и ортопедия: учебник/ под ред. Н. В. Корнилова.
2. Военно-полевая хирургия: учебник/ под ред. Е. Гуманенко.
3. Диагностика и хирургическое лечение повреждений диафрагмы/ Кубачев Г., Омаров И.Ш., Турдыев Д.С.
4. Повреждения диафрагмы при открытой и закрытой торакоабдоминальной травме/ Кубачев Г., Кукушкин А.В.
2. Военно-полевая хирургия: учебник/ под ред. Е. Гуманенко.
3. Диагностика и хирургическое лечение повреждений диафрагмы/ Кубачев Г., Омаров И.Ш., Турдыев Д.С.
4. Повреждения диафрагмы при открытой и закрытой торакоабдоминальной травме/ Кубачев Г., Кукушкин А.В.