Другие названия и синонимы
Pancreatic steatorrhea.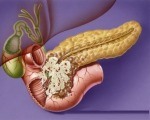
МКБ-10 коды
|
|
Описание
Стеаторея поджелудочной железы. Это синдром, характеризующийся увеличением содержания непереваренного жира в кале. Патогномоничным признаком заболевания является обильный зловонный стул с маслянистым блеском и включениями непереваренной пищи. Обычно появление боли и удара в кишечнике, метеоризм. Диагноз стеаторея включает лабораторные методы (копрограмма, биохимические анализы крови, анализы с зондом и без него), инструментальные исследования - УЗИ, компьютерная томография и радиоизотопное сканирование. Для лечения экзокринной недостаточности поджелудочной железы используют диету, ограниченную жиром и фермент-заместительной терапией.

Дополнительные факты
Считается, что синдром панкреатической стеатореи (PS) возникает, когда в стуле содержится более 7 граммов нейтральных липидов на каждые 100 граммов жира, поступающего с пищей. PS является как самостоятельной нозологической формой, так и одним из клинических проявлений повреждения пищеварительной системы. Истинная распространенность стеатореи неизвестна. Патология регистрируется у 4-5% пациентов с гастроэнтерологическим профилем. Синдром поражает людей любого возраста, но чаще он развивается после 40-50 лет. У мужчин и женщин стеаторея поджелудочной железы выявляется с одинаковой частотой.
Причины
Различают патологические варианты синдрома и физиологическую форму стеатореи, вызванной избытком жирной пищи. По причинам, связанным с нарушениями пищеварения, появление специфических симптомов связано с относительной недостаточностью ферментов поджелудочной железы, которые не успевают расщеплять большое количество жира. Гораздо чаще встречаются патологические формы ПС, в развитии которых играют роль четыре основные причины:
• Уменьшение объема паренхимы поджелудочной железы. Основным этиологическим фактором стеатореи у взрослых является панкреатит различного происхождения. При хроническом воспалении ткани поджелудочной железы (поджелудочной железы), секретирующие ферменты поджелудочной железы, постепенно страдают склерозом и фиброзом. Второй наиболее распространенной причиной является сахарный диабет с образованием антител к клеткам поджелудочной железы.
• нарушение оттока панкреатического секрета. Это состояние связано с нехваткой гормональных веществ, которые стимулируют выделение пищеварительных ферментов в тонкую кишку. Это характерно для энтеропатии, болезни Крона и синдрома короткой кишки. Механическая непроходимость наблюдается реже - опухоли или кисты.
• Диссинхрония пищеварительного процесса. У пациентов нарушена скоординированная эвакуация содержимого желудка и высвобождение панкреатических ферментов. Наиболее распространенная дисинхрония возникает в послеоперационной фазе: у 30-50% - при стволовой ваготомии с пилоропластикой, у 50-70% - при ваготомии с умумомой антрального отдела желудка.
• Врожденные пороки развития. Неадекватность экзокринной функции связана с гипоплазией или дисплазией поджелудочной железы. Очень редкой причиной заболевания является изолированный генетический дефицит в синтезе панкреатической липазы. Такие формы заболевания встречаются у детей и подростков.
• Уменьшение объема паренхимы поджелудочной железы. Основным этиологическим фактором стеатореи у взрослых является панкреатит различного происхождения. При хроническом воспалении ткани поджелудочной железы (поджелудочной железы), секретирующие ферменты поджелудочной железы, постепенно страдают склерозом и фиброзом. Второй наиболее распространенной причиной является сахарный диабет с образованием антител к клеткам поджелудочной железы.
• нарушение оттока панкреатического секрета. Это состояние связано с нехваткой гормональных веществ, которые стимулируют выделение пищеварительных ферментов в тонкую кишку. Это характерно для энтеропатии, болезни Крона и синдрома короткой кишки. Механическая непроходимость наблюдается реже - опухоли или кисты.
• Диссинхрония пищеварительного процесса. У пациентов нарушена скоординированная эвакуация содержимого желудка и высвобождение панкреатических ферментов. Наиболее распространенная дисинхрония возникает в послеоперационной фазе: у 30-50% - при стволовой ваготомии с пилоропластикой, у 50-70% - при ваготомии с умумомой антрального отдела желудка.
• Врожденные пороки развития. Неадекватность экзокринной функции связана с гипоплазией или дисплазией поджелудочной железы. Очень редкой причиной заболевания является изолированный генетический дефицит в синтезе панкреатической липазы. Такие формы заболевания встречаются у детей и подростков.
Патогенез
Обычно, когда кислый шрам желудка попадает в двенадцатиперстную кишку, высвобождаются активные вещества, которые стимулируют выработку панкреатических ферментов. Липаза отвечает за расщепление жиров. Сначала жиры эмульгируются желчью, а затем крупные молекулы распадаются на глицерин и жирные кислоты. Низкомолекулярные вещества быстро всасываются в кровь.
При стеаторее поджелудочной железы жиры не расщепляются и не могут всасываться в кишечнике, поэтому они выводятся из организма вместе с калом. Непереваренные жиры гидролизуются бактериями толстой кишки и повышают активность секреторной функции колоноцитов. Ярко выраженные клинические симптомы появляются, когда функционирует не более 10% клеток поджелудочной железы.
При стеаторее поджелудочной железы жиры не расщепляются и не могут всасываться в кишечнике, поэтому они выводятся из организма вместе с калом. Непереваренные жиры гидролизуются бактериями толстой кишки и повышают активность секреторной функции колоноцитов. Ярко выраженные клинические симптомы появляются, когда функционирует не более 10% клеток поджелудочной железы.
Классификация
Тяжесть заболевания проводится с учетом показателей копрограммы. Если обнаружено менее ста маленьких капель нейтральных жиров, диагностируется легкая форма стеатореи, более 100 маленьких капель - умеренная форма, более 100 крупных (60-70 мкм) капель - тяжелая стеаторея. В современной гастроэнтерологии принята этиопатогенетическая классификация, согласно которой:
• Первичная стеаторея. Синдром возникает при отсутствии повреждений поджелудочной железы или других органов пищеварения, проявляется в более молодом возрасте. Одна из разновидностей - идиопатическая стеаторея, в которой невозможно определить причину.
• Вторичная стеаторея. Все такие случаи делятся на 2 большие группы: вызванные патологией поджелудочной железы и вызванные другими гастроэнтерологическими проблемами. Первая группа составляет более 85% случаев.
• Первичная стеаторея. Синдром возникает при отсутствии повреждений поджелудочной железы или других органов пищеварения, проявляется в более молодом возрасте. Одна из разновидностей - идиопатическая стеаторея, в которой невозможно определить причину.
• Вторичная стеаторея. Все такие случаи делятся на 2 большие группы: вызванные патологией поджелудочной железы и вызванные другими гастроэнтерологическими проблемами. Первая группа составляет более 85% случаев.
Клиническая картина
Основными симптомами ПС являются обильный (полипальный) стул и жирный стул. Стул приобретает оранжевый или желтоватый цвет, имеет зловонный запах. Характерен жирный стул и трудно вымывающиеся следы на стенках унитаза. Частота испражнений увеличивается в 3-4 раза в течение дня, причем каждый раз назначается довольно большая часть стула. Иногда в экскрементах кала можно увидеть фрагменты непереваренной пищи.
Обострение стеатореи поджелудочной железы происходит после приема пищи с большим количеством животного жира. Больные жалуются на спастические боли без четкой локализации, урчание в области живота. Выраженный отек определяется. Частота стула иногда увеличивается до 5-6 раз в день. После дефекации гул и дискомфорт в животе уменьшаются, но они не исчезают полностью.
Другие клинические симптомы собираются позже. Они связаны с дефицитом микро и макроэлементов. Из-за недостатка железа развивается глоссит, ногтевые пластины истончаются и деформируются. Дефицит кальция проявляется спазмами икроножных мышц, болями в костях и суставах. Гиповитаминоз жирорастворимого витамина А вызывает ухудшение сумеречного зрения, чрезмерное утолщение и утолщение кожи.
При длительной декомпенсированной стеаторее поджелудочной железы потеря веса происходит вплоть до кахексии. Из-за недостатка липидов синтез половых гормонов прерывается. У женщин гормональные перерывы приводят к задержке менструации или аменореи, у мужчин - снижению полового влечения, импотенции. С дефицитом витамина Е, мышечная слабость является проблемой.
Ассоциированные симптомы: Боль под левой лопаткой. Кал желтого цвета. Креаторея. Метеоризм. Покалывание в боку. Потеря веса. Судороги. Судороги в ногах.
Обострение стеатореи поджелудочной железы происходит после приема пищи с большим количеством животного жира. Больные жалуются на спастические боли без четкой локализации, урчание в области живота. Выраженный отек определяется. Частота стула иногда увеличивается до 5-6 раз в день. После дефекации гул и дискомфорт в животе уменьшаются, но они не исчезают полностью.
Другие клинические симптомы собираются позже. Они связаны с дефицитом микро и макроэлементов. Из-за недостатка железа развивается глоссит, ногтевые пластины истончаются и деформируются. Дефицит кальция проявляется спазмами икроножных мышц, болями в костях и суставах. Гиповитаминоз жирорастворимого витамина А вызывает ухудшение сумеречного зрения, чрезмерное утолщение и утолщение кожи.
При длительной декомпенсированной стеаторее поджелудочной железы потеря веса происходит вплоть до кахексии. Из-за недостатка липидов синтез половых гормонов прерывается. У женщин гормональные перерывы приводят к задержке менструации или аменореи, у мужчин - снижению полового влечения, импотенции. С дефицитом витамина Е, мышечная слабость является проблемой.
Ассоциированные симптомы: Боль под левой лопаткой. Кал желтого цвета. Креаторея. Метеоризм. Покалывание в боку. Потеря веса. Судороги. Судороги в ногах.
|
|
Возможные осложнения
Стеаторея поджелудочной железы характеризуется изменением состава кишечной микрофлоры. Существует энтеропанкреатический синдром с чрезмерным бактериальным ростом и воспалительными процессами в кишечнике. Существует высокий риск попадания патогенных бактерий в просвет кишечника в брюшную полость с развитием тяжелых гнойных процессов, в том числе диффузного перитонита.
При параллельном нарушении всасывания белка образуется тяжелый гипопротеинемический отек, в том числе отек мозга и легких. Вторичный гипопитуитаризм и недостаточность надпочечников иногда обнаруживаются. Установлена тесная связь между стеатореей и пищевой аллергией, поскольку часть недостаточно разделенных молекул может всасываться в кровь и распознаваться как чужеродный агент. Наблюдаются крапивница, экзема и мучительный зуд кожи.
При параллельном нарушении всасывания белка образуется тяжелый гипопротеинемический отек, в том числе отек мозга и легких. Вторичный гипопитуитаризм и недостаточность надпочечников иногда обнаруживаются. Установлена тесная связь между стеатореей и пищевой аллергией, поскольку часть недостаточно разделенных молекул может всасываться в кровь и распознаваться как чужеродный агент. Наблюдаются крапивница, экзема и мучительный зуд кожи.
Диагностика
Основной метод тестирования, рекомендуемый для подозреваемой недостаточности поджелудочной железы, является копрограммой. Маленькие капли жира, мышечные волокна и другие непереваренные фрагменты пищи включены в анализ. Такие данные позволяют определить первоначальный диагноз стеатореи, после чего гастроэнтеролог назначит детальное обследование пациента. Основные методы диагностики:
Наиболее надежным в определении экзокринной недостаточности поджелудочной железы является тест секретина панкреозимина. На патологию указывает снижение уровня липазы в панкреатическом соке после внутривенного введения стимулирующих гормоноподобных веществ. Реже готовят образец пищи Лунда.
• Беспроблемные тесты. Чтобы определить хронический панкреатит как основную причину стеатореи, в кале измеряют концентрацию фекальной эластазы. Для определения количества липидов, содержащихся в кале, используется метод Ван де Камера - диагноз подтверждается, когда ежедневно выделяется более 5 г жира.
• УЗИ поджелудочной железы. Ультразвуковой метод используется для визуализации очагов воспаления или фиброза в паренхиме поджелудочной железы. Сонография исследует печень, желчный пузырь и протоки, чтобы исключить желчные причины стеатореи. При недостаточной информативности сонографии выполняется КТ органов брюшной полости.
• Радиоизотопные методы. Используется для топической диагностики нарушений пищеварения и всасывания жиров. Меченые липиды вводятся в организм человека, количество которого измеряется через определенный промежуток времени в кале, крови и моче. Заболевание характеризуется повышением уровня радиоактивных изотопов в кале.
Наиболее надежным в определении экзокринной недостаточности поджелудочной железы является тест секретина панкреозимина. На патологию указывает снижение уровня липазы в панкреатическом соке после внутривенного введения стимулирующих гормоноподобных веществ. Реже готовят образец пищи Лунда.
• Беспроблемные тесты. Чтобы определить хронический панкреатит как основную причину стеатореи, в кале измеряют концентрацию фекальной эластазы. Для определения количества липидов, содержащихся в кале, используется метод Ван де Камера - диагноз подтверждается, когда ежедневно выделяется более 5 г жира.
• УЗИ поджелудочной железы. Ультразвуковой метод используется для визуализации очагов воспаления или фиброза в паренхиме поджелудочной железы. Сонография исследует печень, желчный пузырь и протоки, чтобы исключить желчные причины стеатореи. При недостаточной информативности сонографии выполняется КТ органов брюшной полости.
• Радиоизотопные методы. Используется для топической диагностики нарушений пищеварения и всасывания жиров. Меченые липиды вводятся в организм человека, количество которого измеряется через определенный промежуток времени в кале, крови и моче. Заболевание характеризуется повышением уровня радиоактивных изотопов в кале.
Лечение
Лечение стеатореи начинается с выбора специальной диеты. Чтобы улучшить пищеварение, необходимо ограничить количество жира до 40-60 г в день, а при тяжелой секреторной недостаточности - до 30 г. Рекомендуется частое раздельное питание, которое включает 5 приемов пищи с интервалами от 2,5 до 3 часов. Диетотерапия дополняется медикаментозным лечением, которое включает ряд лекарственных препаратов:
Заместительная терапия проводится при стойких диспепсических расстройствах или при потере с калом более 15 г жира в день. Для компенсации пищеварения принимается липаза, при необходимости улучшается режим лечения другими панкреатическими ферментами.
Они используются при тяжелом гиповитаминозе с клиническими проявлениями. Наиболее часто назначаемый жирорастворимый витаминный комплекс: A, D, E. При анемии эффективны цианокобаламин и фолиевая кислота.
• Вспомогательные препараты. Препараты желудочного сока показаны при сопутствующем гипокислотном гастрите, который сопровождается диссинхронией в процессах пищеварения. Для улучшения пищеварительного тракта используются кишечные антисептики и пробиотики.
Заместительная терапия проводится при стойких диспепсических расстройствах или при потере с калом более 15 г жира в день. Для компенсации пищеварения принимается липаза, при необходимости улучшается режим лечения другими панкреатическими ферментами.
Они используются при тяжелом гиповитаминозе с клиническими проявлениями. Наиболее часто назначаемый жирорастворимый витаминный комплекс: A, D, E. При анемии эффективны цианокобаламин и фолиевая кислота.
• Вспомогательные препараты. Препараты желудочного сока показаны при сопутствующем гипокислотном гастрите, который сопровождается диссинхронией в процессах пищеварения. Для улучшения пищеварительного тракта используются кишечные антисептики и пробиотики.
Список литературы
1. Внешнесекреторная панкреатическая недостаточность: многоликость проблемы/ Ю.О. Шупелькова// РМЖ. 2012.
2. Холестаз и панкреатическая недостаточность: с чего начинать лечение. Н.Б. Губергриц, Г.М. Лукашевич// Клиническая фармакология. 2014.
3. Основы внутренней медицины/В.Г. Передерий, С.М. Ткач. 2009.
2. Холестаз и панкреатическая недостаточность: с чего начинать лечение. Н.Б. Губергриц, Г.М. Лукашевич// Клиническая фармакология. 2014.
3. Основы внутренней медицины/В.Г. Передерий, С.М. Ткач. 2009.