Другие названия и синонимы
The extra portion of the spleen.
МКБ-10 коды
|
|
Описание
Дополнительная часть селезенки. Это внепросветное накопление ткани лиенты, которая имеет свое кровоснабжение, иннервацию, капсулу и серозную оболочку. Обычно бессимптомно. При больших размерах, внутриорганической локализации и повышенной функциональной активности это проявляется в диспепсических расстройствах, боли и формировании ощутимого объема. Диагностика сцинтиграфия селезенки, ангиография, УЗИ органов брюшной полости, диагностическая лапароскопия. При наличии клинических симптомов дополнительные лоскуты удаляются хирургическим путем.
Дополнительные факты
Еще одна селезенка является одним из частых врожденных пороков развития органа, выявляемых у 11-16% пациентов, проходящих исследования на предмет заболеваний брюшной полости и у 10-30% при вскрытии. Обычно дополнительные лепестки имеют размер от 4-5 до 25 однако известны примеры контрольных узлов до 10 У 63% обследованных определяется дополнительная селезенка, у 20% - две, у 17% - три и более. Известное максимальное количество пластов экстра венозной линии, распространяющихся в брюшной полости, превышает 400 микроузлов.
Иногда скопление нескольких маленьких селезенок заменяет главный орган. В 75% случаев дополнительная фракция находится в воротах нормальной селезенки, у 16% пациентов около хвоста поджелудочной железы, реже в связках желудочной селезенки, селезенки, желудка, желудочно-кишечного тракта, Селезеночные и почечные связки вдоль селезеночной артерии в малом и большом сальнике, брыжейка тонкой кишки, область пихты Дугласа у женщин, придатки яичка и около левой яичковой артерии у мужчин, забрюшинная клетчатка. В казуистических случаях это образование в поджелудочной железе, обычная селезенка.
Иногда скопление нескольких маленьких селезенок заменяет главный орган. В 75% случаев дополнительная фракция находится в воротах нормальной селезенки, у 16% пациентов около хвоста поджелудочной железы, реже в связках желудочной селезенки, селезенки, желудка, желудочно-кишечного тракта, Селезеночные и почечные связки вдоль селезеночной артерии в малом и большом сальнике, брыжейка тонкой кишки, область пихты Дугласа у женщин, придатки яичка и около левой яичковой артерии у мужчин, забрюшинная клетчатка. В казуистических случаях это образование в поджелудочной железе, обычная селезенка.
Причины
Формирование неметаллических частей ткани полового члена является дизонтогенетической эмбриопатией. Роль наследственности в возникновении патологии не доказана. По мнению большинства специалистов в области гематологии, образование дополнительных хлопьев имеет ту же этиологию, что и другие аномалии в развитии селезенки. Возможные причины дефекта могут быть:
• Неблагоприятные экзогенные агенты. Вероятность ненормального развития селезенки плода увеличивается при наличии постоянных или разовых интенсивных физических и химических воздействий (ионизирующее излучение, алкоголь, некоторые лекарственные препараты и производственные яды). Тератогенные эффекты во время эмбриогенеза проявляются возбудителями краснухи, цитомегаловирусной инфекцией, токсоплазмозом, герпесом.
• Состояние здоровья и питания беременных. Повышенный риск дополнительного образования селезенки отмечен у детей, рожденных женщинами, страдающими сахарным диабетом, гипотиреозом, диффузным токсическим зобом, пороками сердца и артериальной гипертензией. Как и при других дизонтогенетических эмбриопатиях, аномалии чаще встречаются на поздних сроках беременности, недостаток основных микроэлементов и витаминов в рационе.
• Неблагоприятные экзогенные агенты. Вероятность ненормального развития селезенки плода увеличивается при наличии постоянных или разовых интенсивных физических и химических воздействий (ионизирующее излучение, алкоголь, некоторые лекарственные препараты и производственные яды). Тератогенные эффекты во время эмбриогенеза проявляются возбудителями краснухи, цитомегаловирусной инфекцией, токсоплазмозом, герпесом.
• Состояние здоровья и питания беременных. Повышенный риск дополнительного образования селезенки отмечен у детей, рожденных женщинами, страдающими сахарным диабетом, гипотиреозом, диффузным токсическим зобом, пороками сердца и артериальной гипертензией. Как и при других дизонтогенетических эмбриопатиях, аномалии чаще встречаются на поздних сроках беременности, недостаток основных микроэлементов и витаминов в рационе.
Патогенез
Были выявлены два основных механизма формирования дополнительного лоскута селезенки: нарушение слияния отдельных участков массы мезенхимальной селезенки в единый орган в дорзальной части мезогастрия и множественное перемещение элементов мезенхимы, из которых формируется паренхима лиенты. Эмбриогенез чаще всего нарушается через 5-8 недель развития плода, когда происходит активное митотическое деление мезенхимальных клеток-предшественников селезенки, их накопление, сдавление на гонадной стороне дорсальной брыжейки, сосудистые отростки, изоляция в отдельном органе. При воздействии тератогенного фактора на 6-10 неделе беременности дополнительный лоскут селезенки может мигрировать в верхнюю часть яичка. Значительное повышение функциональной активности дополнительной паренхимы пищевода клинически проявляется при гиперспленизме.
Клиническая картина
У большинства пациентов клинических проявлений не наблюдается, так как патологические образования, как правило, очень малы. При дополнительной большой селезенке происходит сдавление соседних органов, и в этом случае симптоматика зависит от расположения аномальной доли. Чаще всего возникают расстройства пищеварительного тракта: легкие боли различного расположения, тошнота, хронические запоры. Когда желчные протоки сдавлены, могут наблюдаться пожелтение кожи и слизистых оболочек, боль в правом подреберье, потемнение мочи и изменение цвета стула. У мужчин с повышенной эктопией селезенки в мошонке при пальпации определяется округлое яичкообразное образование. Общее состояние пациентов, как правило, не нарушено.
Ассоциированные симптомы: Боль в левом подреберье. Запор. Рвота. Тошнота.
Ассоциированные симптомы: Боль в левом подреберье. Запор. Рвота. Тошнота.
Возможные осложнения
При наличии дополнительной доли больше 5 см возможна кишечная непроходимость с задержкой стула и газа, острая боль в животе и многократная рвота. Дополнительная селезенка опасна для пациентов с патологиями системы крови (аутоиммунная тромбоцитопеническая пурпура, наследственная гемолитическая анемия). У этих пациентов риск рецидива заболевания сохраняется даже после спленэктомии. Иногда наблюдается аномальная инверсия доли, за которой следует некроз селезенки, при котором возможно повреждение брюшины или образование спаек.
Диагностика
Диагностика затруднена, поскольку в большинстве случаев заболевание протекает бессимптомно. Дополнительная часть селезенки часто становится случайным открытием при обследовании пациента на предмет других патологических состояний. Необходимо заподозрить заболевание у пациентов с хроническими диспепсическими расстройствами неизвестного происхождения. Наиболее информативными методами диагностики являются:
• Сцинтиграфия с радионуклидами селезенки. Введение радиоактивно меченных элементов крови, ранее подвергнутых термической обработке, сопровождается их накоплением в паренхиме селезенки, что можно наблюдать на мониторе. Метод обладает почти 100% чувствительностью и специфичностью. При необходимости дополняется ангиография.
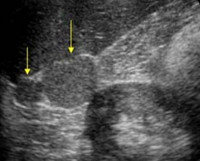
УЗИ брюшной полости помогает обнаружить дополнительные доли, если они имеют достаточный размер и не покрыты другими органами брюшной полости. В сложных диагностических случаях КТ также назначают при внутривенном введении контрастного вещества, что позволяет обнаруживать даже небольшие дополнительные образования.
• Диагностическая лапароскопия. Метод используется при возникновении трудностей в диагностике. Введение лапароскопа в брюшную полость дает хирургу возможность оценить состояние внутренних органов и обнаружить дополнительную селезенку. Преимуществами лапароскопии являются чувствительность и минимально инвазивность, разрезы (до 1 см) быстро заживают без образования рубцов.
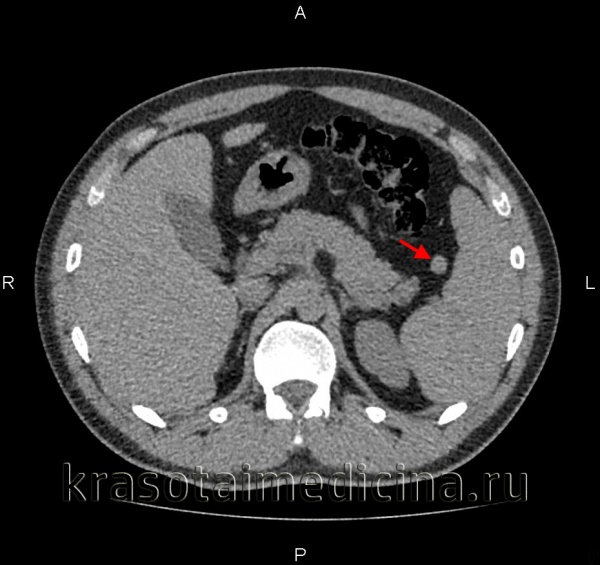
Компьютерная томография брюшной полости. Дополнительная доля селезенки, в соответствии с характеристиками плотности, аналогичной основной селезенке.
При клиническом анализе крови могут наблюдаться тромбоцитопения, гиперрегенеративная анемия, значительный анизоцитоз эритроцитов, что указывает на развитие гиперспленизма. При выраженных изменениях периферической крови пункция костного мозга рекомендуется для последующего цитологического исследования. Если вы подозреваете кишечную непроходимость, выполняется рентген брюшной полости.
Дифференциальная диагностика дополнительной доли селезенки проводится с полиспленовым синдромом с декстрозией внутренних органов, постпленэктомическим спленозом, воспалительными заболеваниями кишечника, механической желтухой, обструктивной кишечной непроходимостью, злокачественными новообразованиями системы кроветворения, лимфопролиферативными заболеваниями, раковые опухоли, раковые опухоли, кровь. В дополнение к осмотру гематолога и гастроэнтеролога пациенту может потребоваться консультация с онкологом, гепатологом, эндокринологом и хирургом брюшной полости.
• Сцинтиграфия с радионуклидами селезенки. Введение радиоактивно меченных элементов крови, ранее подвергнутых термической обработке, сопровождается их накоплением в паренхиме селезенки, что можно наблюдать на мониторе. Метод обладает почти 100% чувствительностью и специфичностью. При необходимости дополняется ангиография.
УЗИ брюшной полости помогает обнаружить дополнительные доли, если они имеют достаточный размер и не покрыты другими органами брюшной полости. В сложных диагностических случаях КТ также назначают при внутривенном введении контрастного вещества, что позволяет обнаруживать даже небольшие дополнительные образования.
• Диагностическая лапароскопия. Метод используется при возникновении трудностей в диагностике. Введение лапароскопа в брюшную полость дает хирургу возможность оценить состояние внутренних органов и обнаружить дополнительную селезенку. Преимуществами лапароскопии являются чувствительность и минимально инвазивность, разрезы (до 1 см) быстро заживают без образования рубцов.
Компьютерная томография брюшной полости. Дополнительная доля селезенки, в соответствии с характеристиками плотности, аналогичной основной селезенке.
При клиническом анализе крови могут наблюдаться тромбоцитопения, гиперрегенеративная анемия, значительный анизоцитоз эритроцитов, что указывает на развитие гиперспленизма. При выраженных изменениях периферической крови пункция костного мозга рекомендуется для последующего цитологического исследования. Если вы подозреваете кишечную непроходимость, выполняется рентген брюшной полости.
Дифференциальная диагностика дополнительной доли селезенки проводится с полиспленовым синдромом с декстрозией внутренних органов, постпленэктомическим спленозом, воспалительными заболеваниями кишечника, механической желтухой, обструктивной кишечной непроходимостью, злокачественными новообразованиями системы кроветворения, лимфопролиферативными заболеваниями, раковые опухоли, раковые опухоли, кровь. В дополнение к осмотру гематолога и гастроэнтеролога пациенту может потребоваться консультация с онкологом, гепатологом, эндокринологом и хирургом брюшной полости.
|
|
Лечение
Пациентам без симптомов гиперспленизма рекомендуется перекручивание сосудистой ножки, сдавление окружающих органов, динамическое наблюдение гастроэнтерологом и гематологом с плановым диагнозом каждые 6-12 месяцев. Основными задачами эпиднадзора являются контроль размеров дополнительных образований и своевременное выявление косвенных признаков повышенной активности паренхимы селезенки. При наличии клинически выраженных симптомов показано хирургическое лечение:
• Удаление лишней селезенки. Одна из лишних долей удаляется в тех случаях, когда из-за ее большого размера или расположения внутри поджелудочной железы, придатков и других органов она нарушает их функционирование и вызывает стойкий болевой синдром , Операция чаще всего выполняется лапароскопическим методом, при внутриорганной локализации дополнительной дольки можно проводить вмешательства с лапаротомией или другим доступом.
• Полное удаление тканей селезенки. Перед выполнением спленэктомии по нетравматическим причинам необходимо тщательное обследование для выявления бессимптомных дополнительных селезенок. При обнаружении аномалии удаляются как сам орган, так и дополнительные образования. Такой радикальный подход обусловлен возможным рецидивом гемолитической анемии, болезнью Верльхофа из-за компенсаторной активации дополнительной ткани.
• Удаление лишней селезенки. Одна из лишних долей удаляется в тех случаях, когда из-за ее большого размера или расположения внутри поджелудочной железы, придатков и других органов она нарушает их функционирование и вызывает стойкий болевой синдром , Операция чаще всего выполняется лапароскопическим методом, при внутриорганной локализации дополнительной дольки можно проводить вмешательства с лапаротомией или другим доступом.
• Полное удаление тканей селезенки. Перед выполнением спленэктомии по нетравматическим причинам необходимо тщательное обследование для выявления бессимптомных дополнительных селезенок. При обнаружении аномалии удаляются как сам орган, так и дополнительные образования. Такой радикальный подход обусловлен возможным рецидивом гемолитической анемии, болезнью Верльхофа из-за компенсаторной активации дополнительной ткани.
Список литературы
1. Хирургия заболеваний селезенки: учеб. -метод. пособие / Большов А. В., Хрыщанович В.Я. 2015.
2. Тромбоз вены добавочной доли селезенки у беременной женщины/ Цхай В.Б., Белобородов В.А., Толстихин А.Ю., Ермошкин О.А., Макаренко Т.А., Ульянова И.О. Сибирское медицинское обозрение. 2009.
3. Эхография селезенки у детей и подростков/ Делягин В.М., Поляев Ю.А., Исаева М.В., Гарбузов Р.В. SonoAce Ultrasound. 2009 - №19.
2. Тромбоз вены добавочной доли селезенки у беременной женщины/ Цхай В.Б., Белобородов В.А., Толстихин А.Ю., Ермошкин О.А., Макаренко Т.А., Ульянова И.О. Сибирское медицинское обозрение. 2009.
3. Эхография селезенки у детей и подростков/ Делягин В.М., Поляев Ю.А., Исаева М.В., Гарбузов Р.В. SonoAce Ultrasound. 2009 - №19.